Медикаментозное лечение воспаления при

Воспаление органов половой системы женщины – самая распространенная причина обращений к гинекологу. Воспалительный процесс довольно часто протекает бессимптомно. В связи с этим многие пациентки приходят на прием к врачу уже после развития осложнений. Наиболее опасные осложнения воспалений – высокий риск внематочной беременности, нарушения менструального цикла, бесплодие, развитие предраковых состояний.
Лечение воспалительных гинекологических заболеваний
Лечение воспалительных гинекологических заболеваний проводится при помощи лекарственных средств, физиотерапии и хирургии. Грамотное лечение позволяет вернуть женщине хорошее самочувствие, удовольствие от интимных отношений, возможность иметь детей.
Симптомы женских воспалительных заболеваний
Симптомы зависят от пораженного органа. Общими считаются следующие проявления:
- покраснение, отек, зуд слизистой вульвы и влагалища;
- боли внизу живота, в зоне наружных половых органов, в области таза, иногда отдающие в поясницу;
- неприятные ощущения и болезненность во время полового акта, снижение либидо;
- патологические выделения из влагалища – слизистые или слизисто-гнойные, мутные, творожистые, с пузырьками газа, с неприятным запахом и желтоватым оттенком;
- нарушения менструального цикла (скудные, обильные, болезненные, нерегулярные месячные);
- болезненное и учащенное мочеиспускание;
- повышение температуры тела, общая слабость, нарушения пищеварения;
- бесплодие.
Все эти симптомы считаются весомыми причинами для обращения к врачу-гинекологу.
Причины развития воспалительных гинекологических заболеваний у женщин
Чаще всего воспалительный процесс развивается на фоне инфицирования тканей патогенными или условно-патогенными бактериями. Повышают вероятность развития женских воспалений такие причины:
- заражение инфекциями, передающимися половым путем. Происхожит в ходе незащищенного сексуального контакта (хламидиоз, трихомониаз, уреаплазмоз, сифилис, гонорея, кандидоз, вирус папилломы человека и т.д.);
- неконтролируемый прием антибактериальных препаратов, нарушающий нормальную микрофлору половых органов;
- переохлаждение, несоблюдение правил личной гигиены, ослабление иммунитета;
- нарушения гормонального фона и обмена веществ в организме;
- тяжелые роды, аборты, перенесенные хирургические вмешательства в области половых органов;
- сдерживание позывов к мочеиспусканию и дефекации;
- тяжелые физические нагрузки, опущения внутренних половых органов.
Точное определение причины развития воспалительного процесса позволяет подобрать эффективное лечение.
Воспалительные заболевания в гинекологии
Воспаление может поражать разные органы женской половой системы:
- вульва;
- влагалище;
- матка;
- яичники;
- фаллопиевы трубы;
- мочевой пузырь.
Наиболее распространены такие воспалительные болезни в гинекологии:
Вульвит
Вульвит — это воспаление наружных половых органов у женщин. Заболевание проявляется покраснением, жжением, зудом, болезненностью, отечностью слизистых оболочек вульвы. В воспалительный процесс обычно вовлекаются малые и большие половые губы, преддверие влагалища, клитор. Заболевание нередко развивается у девочек дошкольного и школьного возраста, вызывая сращение малых половых губ (синехии). Причиной вульвита у детей становится несоблюдение гигиены половых органов, ослабление иммунной защиты организма, инфекции. При первых же признаках дискомфорта в области половых органов следует обратиться к гинекологу.
У взрослых женщин вульвит чаще всего становится следствием инфекций, передающихся половым путем. К ИППП относятся хламидии, гонококки, трихомонады, стрептококки, дрожжевые грибки и т.д. Сопутствующими факторами могут стать:
- сбои гормонального фона;
- ношение тесного синтетического белья;
- нарушение гигиены во время менструаций;
- травмирование слизистой и кожи в области лобка;
- длительная антибиотикотерапия.
Часто вульвит развивается как осложнение других женских воспалительных заболеваний – цервицита, эндоцервицита, кольпита.
Лечение воспаления наружных половых органов начинается с приема антибиотиков и противовоспалительных средств. Далее пациентке назначают поддерживающие препараты, повышающие иммунитет.
Вагинит (кольпит)
Вагинит (кольпит) — это воспаление слизистой оболочки влагалища. Каждая вторая женщина хотя бы раз в жизни сталкивается с вагинитом. Пациенток беспокоят жжение, зуд и дискомфорт во время полового акта. Кроме того, отмечается появление патологических выделений из влагалища.
Причины вагинита различны – несоблюдение правил личной гигиены, аллергия на белье, латекс, средства интимной гигиены, ношение неудобной одежды, гормональные сбои, аборты, осложненные роды, диагностические выскабливания. Особенно часто причиной развития вагинита становится заражение пациентки ИППП. При отсутствии лечения микроорганизмы быстро продвигаются выше по половым путям женщины.
Основа лечения кольпита – антибактериальные и противовоспалительные препараты. Также проводят физиопроцедуры, диетотерапию, коррекцию образа жизни. При необходимости пациентке назначается сопутствующее поддерживающее лечение в виде гормонотерапии, иммуностимуляции, витаминизации организма.
Бартолинит
Бартолинит – это воспаление бартолиниевой железы, которая находится у женщины в преддверии влагалища. Заболевание развивается, когда в проток железы проникают инфекционные возбудители. Это могут быть стафилококки, стрептококки, кишечная палочка и т.д. На начальных стадиях патология проявляется отечностью, гиперемией, припухлостью тканей, окружающих преддверие влагалища. Далее происходит нарушение проходимости протока железы, что приводит к развитию застойных процессов, усугубляющих ситуацию. Тяжелые формы бартолинита сопровождаются нагноением тканей, развитием абсцесса.
Лечение патологии включает прием антибиотиков, противовоспалительных и обезболивающих средств. При нагноении показана операция по вскрытию абсцесса. Для реабилитации после устранения острых симптомов назначается физиотерапия.
Цервицит
Цервицит – это инфекционное или неинфекционное воспаление слизистых оболочек шейки матки. Симптомы заболевания определяются формой его течения – выделяют острый и хронический цервицит. Патология проявляется:
- гнойными, серозными или кровянистыми выделениями из влагалища;
- дискомфортом во время секса;
- отеком шейки матки;
- повышением температуры тела.
Цервицит может длительное время протекать бессимптомно.
Болезнь могут вызывать хламидии, вирус простого герпеса, трихомонады, микоплазма. Неинфекционные причины цервицита:
- гинекологические процедуры (аборты, выскабливания, операции);
- применение местных лекарственных средств, нарушающих микрофлору половых путей;
- грубый секс;
- нарушение интимной гигиены.
Лечение цервицита зависит от причины его развития.
Эндометрит
Эндометрит – это воспаление внутренней слизистой оболочки матки (эндометрия). Болезнь возникает при проникновении инфекции в полость матки. Возбудители могут попадать в маточную полость в результате незащищенного полового акта. Иногда инфекция распространяется током крови от других органов. Развитию патологии способствует:
- несоблюдение правил личной гигиены;
- беспорядочная смена половых партнеров;
- ослабление иммунной защиты;
- проведение хирургических вмешательств в области матки.
Пациентки жалуются на:
- сильные боли внизу живота;
- кровянистые или гнойные выделения из влагалища;
- повышение температуры тела;
- нарушение менструального цикла.
Самое опасное осложнение эндометрита — распространение инфекции на здоровые ткани. Чтобы не допустить этого процесса, необходимо как можно раньше начать лечение. Оно включает прием антибиотиков и противовоспалительных препаратов. Требуется отказ от половой жизни на время лечения. При необходимости проводят лечебно-диагностическую гистероскопию.
Сальпингоофорит (аднексит)
Воспаление придатков матки называют сальпингоофоритом и аднекситом. В воспалительный процесс вовлекаются ткани яичников и фаллопиевых труб. Патология развивается в результате инфицирования тканей. Возбудители могут проникать в ткани придатков из матки или с током крови и лимфы. Вызвать сальпингоофорит могут патогенные и условно-патогенные микроорганизмы. Сопутствующие факторы – аборты, нездоровый образ жизни, интенсивные переохлаждения, особенно в области ног, таза, поясницы, иммунная недостаточность.
Воспаление яичников и маточных труб обычно протекает бессимптомно. Иногда женщина отмечает:
- тянущую боль внизу живота;
- нарушения менструального цикла;
- системное недомогание с высокой температурой;
- патологические влагалищные выделения.
Сальпингоофорит в гнойных формах может привести к тяжелым осложнениям. После излечения в тканях яичников и маточных труб могут образовать спайки и рубцы. Это чревато для пациентки бесплодием. В каждом случае схема лечения определяется индивидуально. Она всегда включает прием антибактериальных, противовоспалительных, антигистаминных препаратов.
Уретрит и цистит
Уретрит поражает мочеиспускательный канал, а цистит мочевой пузырь. Эти патологии лачат совместно гинеколог и уролог. Симптомы заболеваний схожи. К ним относят:
- учащенное мочеиспускание;
- зуд;
- дискомфорт;
- жжение во время опорожнения мочевого пузыря;
- неприятные ощущения при половом акте.
Диагностика
Для выявления воспаления наружных половых органов гинекологу достаточно провести опрос и осмотр пациентки. Если же воспалительный процесс поражает внутренние органы репродуктивной системы, проводятся дополнительные исследования:
- Микроскопическое исследование – это изучение биологического материала мазка под мощным микроскопом для выявления инфекционных возбудителей;
- Бактериоскопический посев – основан на помещении биологических тканей в благоприятную питательную среду. Это приводит к росту колоний. Далее проводят микроскопическое исследование колоний. Это помогает точно определить вид микроорганизмов, а также оценить чувствительность возбудителей к антибиотикам.
- Серологические анализы – выявление в крови пациентки специфических антител к вирусам и бактериям. Один из наиболее информативных методов этой группы – иммуноферментный анализ.
- Молекулярно-генетические методы – наиболее точный метод диагностики инфекционных возбудителей. Он основан на выделении ДНК микроорганизмов из биологического материала пациентки. Наиболее распространенный и информативный метод этой группы – ПЦР-диагностика (полимеразная цепная реакция). Методика основана на многократном копировании отдельных участков ДНК возбудителя для дальнейшей идентификации.
- УЗИ органов малого таза – это исследование позволяет осмотреть внутренние органы половой системы женщины. По УЗИ, специалист оценивает структуру яичников, матки, фаллопиевых труб, мочевого пузыря. Воспаление проявляется изменением нормальной структуры тканей.
- Эндоскопические исследования – эти методики позволяют исследовать ткани внутренних половых органов при помощи видеокамер с высоким разрешением и мощного оптического оборудования. Воспаление определяется в ходе кольпоскопии, гистероскопии, цистоскопии, уретроскопии, лапароскопии.
Лечение воспалительных гинекологических заболеваний у женщин
Схема лечения определяется причиной воспаления. Инфекционные патологии лечат путем приема антибактериальных препаратов. Антибиотики и противовирусные средства могут применяться в форме таблеток или в виде местных средств. Для облегчения симптомов дополнительно назначаются противовоспалительные, антигистаминные, обезболивающие препараты. Если причиной развития воспаления стали гормональные нарушения, проводится коррекция эндокринного баланса. Для дополнительного укрепления иммунитета назначают иммуномодуляторы и витамины.
После устранения острых симптомов, для реабилитации назначают физиотерапию. Если в органах малого таза образовались спайки и рубцы, их рассечение проводится хирургическим методом.
В медицинском центре «Университетская клиника» оборудовано современное отделение гинекологии. Опытные врачи окажут квалифицированную помощь в лечении воспалений половых органов у женщины.
Источник
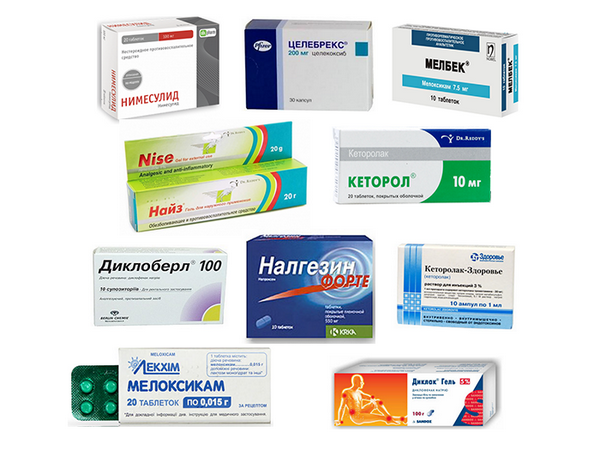
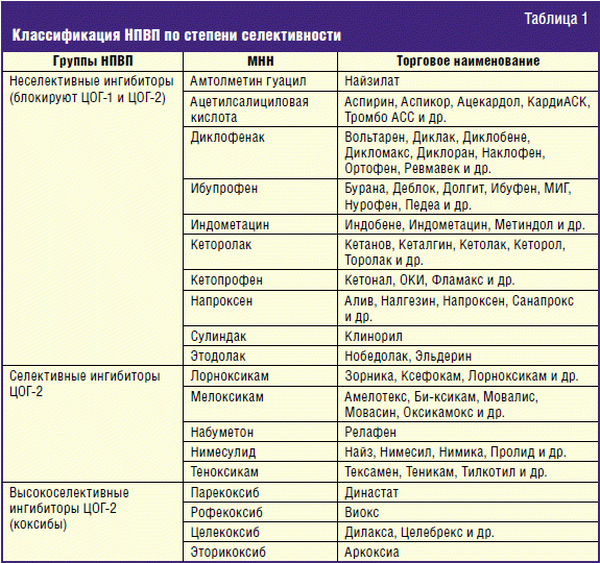
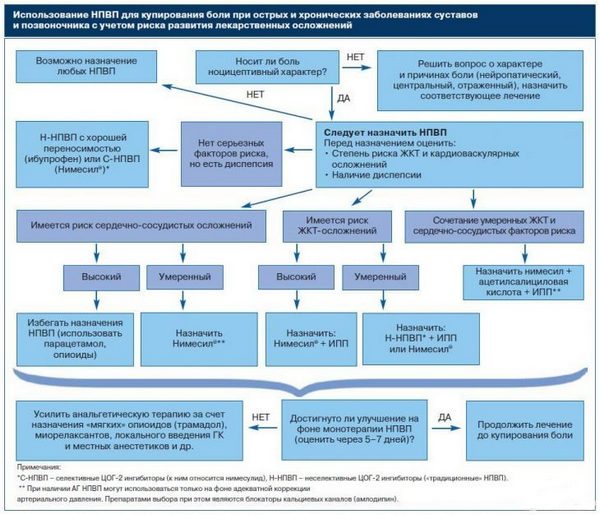
Препараты, направленные на остановку воспалительных процессов, называют нестероидными или негормональными. Краткое название – НПВП. В наши дни эти медикаменты используют, чтобы помочь организму справиться с воспалением.
Противовоспалительные препараты
Первый известный препарат от воспаления – «Аспирин». С момента открытия этот медикамент приобрел огромную известность и повсеместную распространенность. Другое название – ацетилсалициловая кислота.
Интересно! Врачи полюбили НПВП благодаря отличному эффекту – они снижают температуру тела, избавляют от боли, оказывают противоревматический эффект.
Но бесконтрольный прием таких лекарств недопустим. У них есть множество противопоказаний, а если их пить долгое время, можно пострадать от побочного действия.
Важно правильно принимать НПВП
Какие бывают НПВП
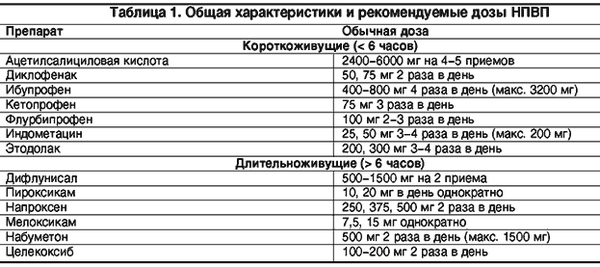
Лекарства, направленные на снижение интенсивности воспалительных процессов, включают в схему лечения таких болезней:
- ревматоидный артрит;
- деформирующий артроз;
- дистрофия межпозвоночных дисков;
- нарушение пуринового обмена;
- ревматизм;
- позвоночные грыжи;
- заболевания невралгического плана;
- колики в почках и желчном пузыре;
- воспаления скелетных мышц;
- травмы;
- растяжения;
- заболевания сердца;
- заболевания гинекологического характера.

Используют НПВП при разных заболеваниях костей, суставов
Строгий запрет на прием НПВП накладывают при следующих болезнях:
- язва;
- проблемы со свертываемостью крови;
- аллергические реакции;
- проблемы с почками;
- болезни сердца и сосудов;
- варикозное расширение вен;
- аутоимунные болезни.

Противопоказания к приему НПВП
Также прием этих препаратов запрещен во время вынашивания ребенка и при кормлении грудью.
Немного о средствах, избавляющих от воспаления
Негормональные препараты, останавливающие воспаления, в медицине используют в ходе лечения костных, мышечных и суставных воспалений. Одно из достоинств таких препаратов – возможность снять абсолютно любое воспаление, неважно, какая у него природа или где оно находится. Такие медикаменты наиболее часто используются в схемах лечения, так как они устраняют болевые ощущения.
Используют такие препараты для избавления от воспалений
Как уже говорилось, первый препарат такого плана – «Аспирин». Его добыли из коры ивы в восемнадцатом веке. В основу входит салициловая кислота, благодаря которой создают и прочие, более передовые лекарства, оказывающие похожий эффект. Увы, они тоже негативно влияют на человеческий организм – нарушают работу желудка, двенадцатиперстной кишки, печени.
Важно! Чтобы уберечь человека от разрушительных последствий, специалисты должны точно указывать допустимую для пациента дозу.

Принимать «Аспирин» необходимо правильно, чтобы не возникло побочных эффектов
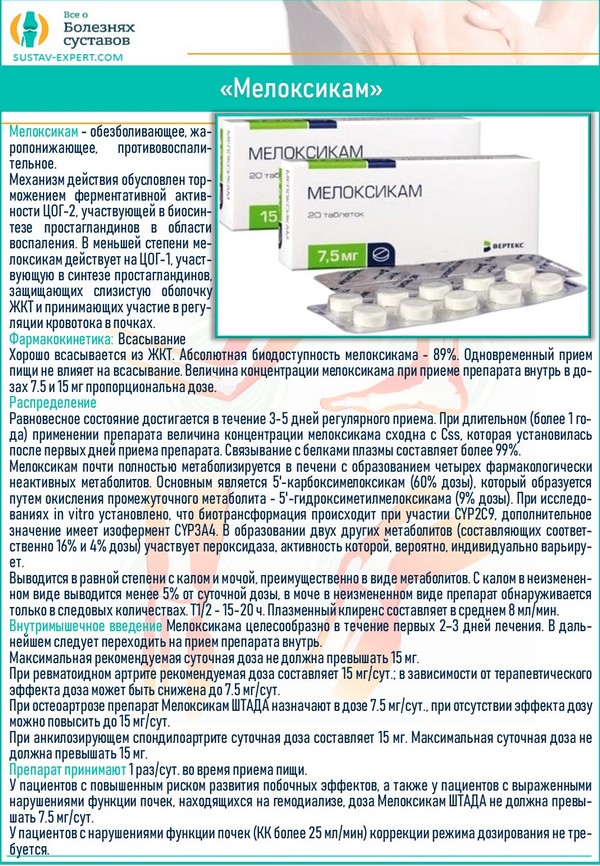
Нестероидные препараты от воспалений современного образца гораздо лучше справляются с процессами воспаления. Они обладают длительным действием. К тому же, даже если долго их принимать, вероятность того, что организм пострадает, довольно низкая. К числу лекарств подобного плана фармацевты относят «Мелоксикам», «Пироксикам», «Диклофенак», «Ибупрофен» и прочие.
О «Мелоксикаме»
Препараты от воспаления стероидной природы
Гормональные препараты, снижающие степень воспаления, оказывают воздействие гораздо более сильное, чем негормональные. В основу таких лекарств входит кортизол. Действуют они по принципу местного подавления иммунитета.
Важно! У гормональных препаратов гораздо больше противопоказаний и негативных воздействий.
Выписывают их для коррекции состояния при:
- сильной кожной аллергии;
- ревматоидном артрите;
- сосудистых воспалениях;
- гепатитах;
- воспалениях скелетных мышц;
- шоковых состояниях организма.
Нельзя принимать гормональные препараты, если:
- вы вынашиваете ребенка или кормите грудью;
- у вас есть инфекции бактериальной или вирусной природы;
- вы подвержены кровотечениям;
- иммунитет у вас снижен (например, при ВИЧ);
- суставы подвержены эрозии;
- вы пьете лекарства, которые разжижают кровь;
- вам делали инъекции стероидов (3 и более).
Нельзя принимать такие препараты при беременности
Средства от воспаления комбинированного характера
Данные медикаменты включают в себя комбинации из нескольких составляющих. Лечебный эффект благодаря этому сильно увеличивается. Чаще всего врачи выписывают своим пациентам лекарства с содержанием диклофенака, к которому добавляют витамины, лидокаин и прочие действующие вещества.

Комбинированные НПВП
Как действуют НПВС
Данные средства действуют избирательно на разновидности циклооксигеназы, угнетая их активность. ЦОГ есть в большом количестве тканей организма, она ответственна за создание биологически активных компонентов: например, тромбоксана, простагландина, простациклина. Простагландин – это медиатор воспалительных процессов. Его количество напрямую влияет на выраженность воспалений. Благодаря подавлению активности ЦОГ, количество этого вещества в тканях снижается, и воспаление исчезает.
Препараты подавляют активность ЦОГ, благодаря чему воспаление исчезает
Некоторые эти медикаменты заставляют человека страдать от различных негативных последствий, но определенная часть средств в этом плане безопасна. Объясняется такой разброс особенностями воздействия препарата: все зависит от того, на какой вид ЦОГ действуют компоненты средства – первый, второй или третий.
ЦОГ-1 имеется даже у здоровых людей по всему организму. Больше всего этого вещества находится в органах пищеварения и почках. Там оно выполняет важную работу. К примеру, произведенные простагладины влияют на состояние слизистой оболочки желудка и кишечника, позволяют сохранить кровообращение в норме, регулируют синтез соляной кислоты и кислотность в целом, влияют на секрецию слизи и фосфолипидов, обеспечивают размножение клеток.
Важно! Ингибиторы ЦОГ-1 снижают количество простагладинов не только там, где началось воспаление, но и по всему телу. Из-за этого здоровье человека может пошатнуться.
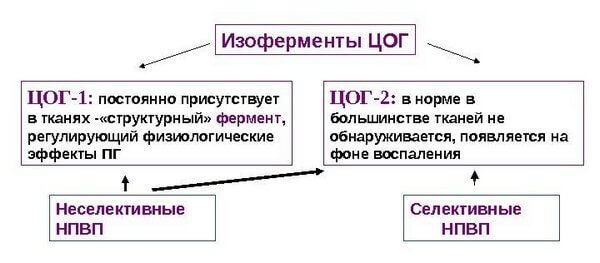
ЦОГ-1 и ЦОГ-2
ЦОГ-2 у здорового человека найти нельзя, либо она есть в малых количествах, ни на что не влияющих. Если уровень этого вещества становится высоким, это является сигналом развивающихся воспалительных процессов.
Важно! Лекарства, которые избирательно ослабляют ЦОГ-2, принимаются систематически. Влияют они именно на место воспаления.
ЦОГ-3 влияет на болевые ощущения и лихорадку, но никак не относится непосредственно к воспалениям. Некоторые НПВС действуют именно на ЦОГ-3, игнорируя остальные ферменты.
Важно! Часть исследователей в своих работах говорит о том, что этот фермент вообще не существует как самостоятельное образование. Он, скорее, является вариацией ЦОГ-1.

ЦОГ-3
Принимать НПВП с осмотрительностью нужно людям, у которых отмечаются большие проблемы с печенью или почками. Противопоказания, описанные выше – общие для всех препаратов, однако каждое лекарство само по себе может быть противопоказано некоторым людям. Так что нужно внимательно изучать инструкцию.
Осложнения
От чего можно пострадать в результате использования нестероидных лекарств?
- Возможны проблемы с пищеварением, например, болевые ощущения в животе, расстройства стула, тошнота. Правда, эти проявления часто настолько незначительны, что не являются причиной для прекращения приема лекарства.
- Если лечиться ненормально большими дозами, может серьезно пострадать ЖКТ: есть шанс возникновения язвы или кровотечений.
- Иногда возможны высыпания на коже, отеки, она может чесаться. Человек быстро утомляется, у него кружится голова.
- Печеночные ферменты могут увеличить свою активность.
- Иногда гели или мази вызывают местные аллергические реакции.
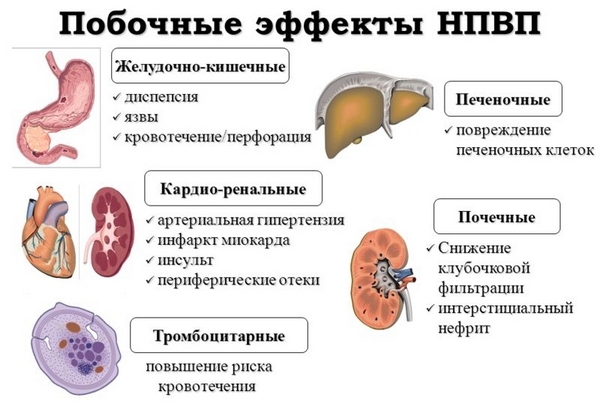
При неправильном приеме таких лекарств могут возникнуть осложнения: например, проблемы с пищеварением
Разумеется, не стоит думать, что все эти проявления возникают у любого пациента. Многие люди принимают эти лекарства на протяжении нескольких лет, при этом они не подвержены никаким побочным эффектам.
Важно! Если принимать НПВП очень долго, вы с большой вероятностью можете ощутить указанные симптомы.
Как принимать эти лекарства
Поделимся основными правилами приема лекарств от воспалений:
- перед приемом нужно досконально ознакомиться с инструкцией;
- таблетки следует запивать стаканом воды – это убережет ваш желудок;
- когда выпьете лекарство, в ближайшие полчаса старайтесь не ложиться, иначе лекарству будет сложнее попасть в желудок;
- ни в коем случае во время приема препарата не употребляйте спиртное! Ваш желудок в таком случае подвергается еще большей опасности;
- во время вынашивания малыша НПВП противопоказаны. Иногда их все же назначают беременным, но только если развивающееся в организме заболевание смертельно опасно для женщины. Разумеется, перед этим нужно спросить совета врача;
- нельзя за сутки выпивать два разных НПВП. Это не обеспечит ускорение лечения, зато суммирует побочные проявления. Если будет нужно, ваш лечащий врач увеличит дозировку одного лекарства;
- если принимаемые лекарства неэффективны, возможно, доза слишком мала. Вполне возможно, что вы или врач ошиблись, но иногда схема лечения подразумевает постепенное увеличение дозы;
- если лекарства все же не оказывают желаемого действия, посоветуйтесь со специалистом: может быть, стоит сменить медикамент. Другое средство может быть для вас лучше.
Немного фармакокинетических данных
Негормональные лекарства, избавляющие от воспалений, либо принимают внутрь, либо делают внутримышечные уколы.
Такие средства могут вводиться в организм с помощью инъекций
Когда человек выпивает лекарство, оно активно усваивается пищеварительной системой. Биологическая доступность составляет не менее семидесяти процентов. Среда желудка для лучшего усвоения должна быть кислой, так как щелочь эти процессы растягивает на больший промежуток времени.
Интересно! Самая большая концентрация активного вещества возникает через два часа.
Когда делают укол в мышцу, лекарство соединяется с белками крови на девяносто процентов или выше, образуя активные комплексы.
Лекарственное средство отлично проникает в ткани и органы, особенно в то место, где развивается воспаление, и суставную жидкость. Выделение происходит с мочой. Чтобы понять, сколько времени займет процесс выведения, нужно изучить инструкцию.
Прием препарата: основные особенности
Если вы меняете одно средство на другое, вам нужно понимать последствия. Например, при смене «Диклофенака» на «Вольтарен» или «Ортофен» никаких проблем, скорее всего, не возникнет. Если решите сменить «Метиндол» на «Индометацин» или же «Бруфен» на «Ибупрофен», ситуация будет аналогичной. Объяснить это можно тем, что состав этих препаратов очень схож, но делают их разные производители, потому и названия отличаются. Зачастую другое название – это попытка производителя привлечь внимание клиента, а порой на это влияют фармацевты.
Например, вы пользуетесь кетопрофеном, а эффекта никакого нет. Захотите ли вы еще раз приобрести бесполезное для вас средство? Вряд ли. Но в другой раз вы можете остановить свой выбор на «Профениде», «Кетонале», «Кнавоне». И ведь вы даже не будете подозревать, что активное вещество у этих лекарств одно, они отличаются только названиями.

О препарате «Кетопрофен»
Можете ли простой человек, не знающих всех медицинских тонкостей, уберечь себя от таких ошибок? Конечно, может, если будет внимателен. Любой производитель на коробке должен указать не просто название лекарства, но и активное вещество. Конечно, они это делают, но название обычно заметное и яркое, а вот нужная человеку информация пишется мелко, порой ее невозможно сразу заметить.
Важно! Стоит обращать внимание на указанное на упаковке действующее вещество. Если вы пили «Кетонал», активным веществом которого является кетопрофен, не стоит покупать «Профенид», так как у этих двух лекарств одинаковые активные составляющие. Можете выбрать «Диклофенак». Но принимать «Вольтарен» после «Диклофенака» не стоит – у них одинаковые действующие вещества.

О «Диклофенаке»
Разумеется, любое правило имеет исключение, и это в том числе. Возможно, лекарство одного производителя вам будет хорошо помогать, а если вы смените его на другую фирму, пострадаете от побочного действия.
Еще одной причиной недостаточного эффекта может быть принимаемая человеком доза. Врачи говорят, что люди часто игнорируют советы по дозировке. Учтите: даже если таблетка маленькая, в ней может содержаться большая доза активного вещества, а вот таблетки больших размеров могут содержать больше наполнителя, чем лекарства. Так что всегда записывайте дозировку принимаемых вами препаратов.
Пример можно привести простой – вы пьете «Диклофенак» 25 мг. Даже если вы будете его принимать три раза в день, достаточного действия ощутить не сможете. А вот если принимать по 100 мг, эффект будет даже от одной таблетки.
Как правильно принимать НПВП?
Многие производители сейчас выпускают средства, которые действуют на протяжении долгого времени (ретардированные). Такие лекарства отличаются тем, что пищеварительная система их усваивает постепенно и эффект длится весь день. Так что вам не придется пить лекарство несколько раз и по часам, можно будет просто выпить одну таблетку с длительным действием утром. Если лекарство обладает таким действием, об этом будут указания на коробке. К примеру, «Вольтарен» пролонгированного действия называется «Вольтарен Ретард».
Про лекарства
Благодаря информации выше можно прийти к выводу, что в первую очередь нужно изучать инструкции и составы медикаментов, а также смотреть, сколько в одной таблетке действующего вещества. Ниже приведем список самых популярных негормональных лекарств, влияющих на процессы воспаления.
| Препарат | Аналоги |
|---|---|
| «Диклофенак» | «Ортофен», «Вольтарен», «Диклофен», «Диклонак», «Диклоран», «Раптен», «Наклофен», «Артрозан». |
| «Индометацин» | «Метиндол», «Индомин», «Индотард», «Ревматин», «Интебан». |
| «Ибупрофен» | «Нурофен», «Бруфен», «Болинет», «Буран», «Реумафен». |
| «Бутадион» | «Реопирин», «Пирабутол». |
| «Пироксикам» | «Пирокам», «Роксикам», «Пирокс», «Эразон». |
| «Лорноксикам» | «Ксефокам». |
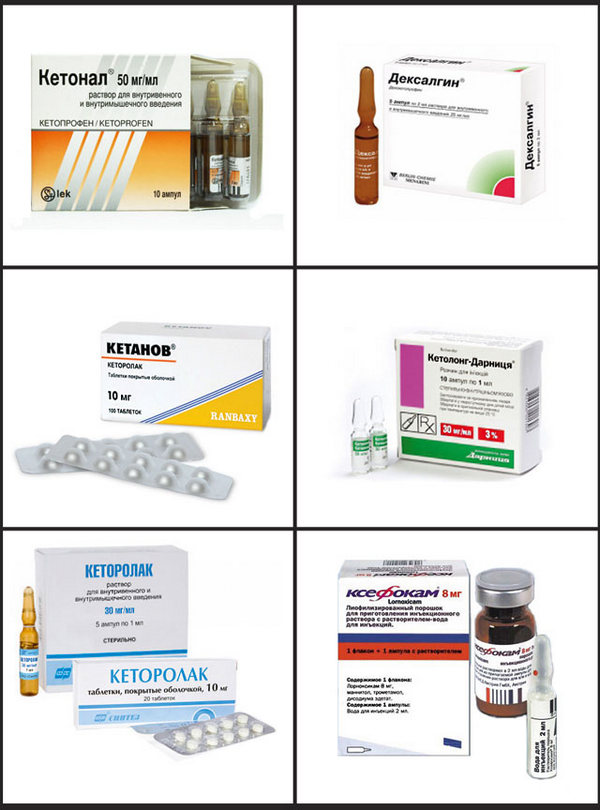
| «Кетопрофен» | «Кетонал», «Флексен», «Профенид», «Артрозилен», «Кетанов». |
| «Кеторолак» | «Кеторол», «Кеталгин», «Долак» или «Адолор». |
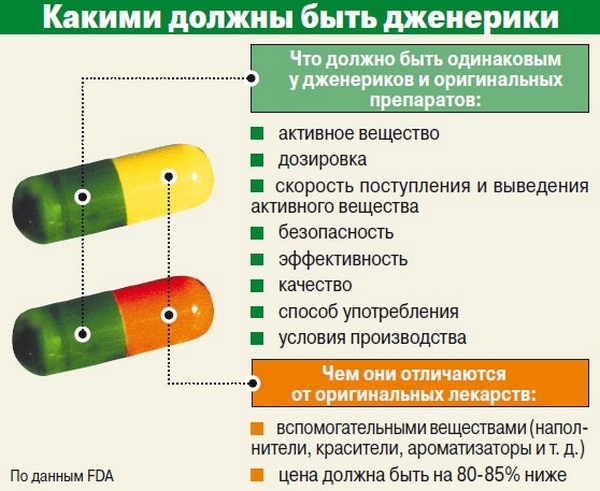
О дженериках
Хотя список выше и кажется довольно внушительным, при желании можно найти еще много лекарств, у которых аналогичные действующие вещество. Создано множество модификаций всех этих препаратов, которые различны и по названию, и по цене. Но после прочтения этой статьи можно всегда ориентироваться на состав лекарства, дозировку действующего вещества, и, конечно же, учитывать ценовой сегмент.
Важно! Можно подобрать необходимое лекарство и не потратить баснословную сумму денег.
Селективные медикаменты
В последние годы ведущие научные центры, занимающиеся разработкой лекарственных средств, занимались изучением и производством НПВП, которые при отличном лечебном эффекте не оказывали бы на человека негативных влияний. Результатом исследований стали селективные лекарства, устраняющие воспалительные процессы. Другое название этих медикаментов – ингибиторы СОХ-2.
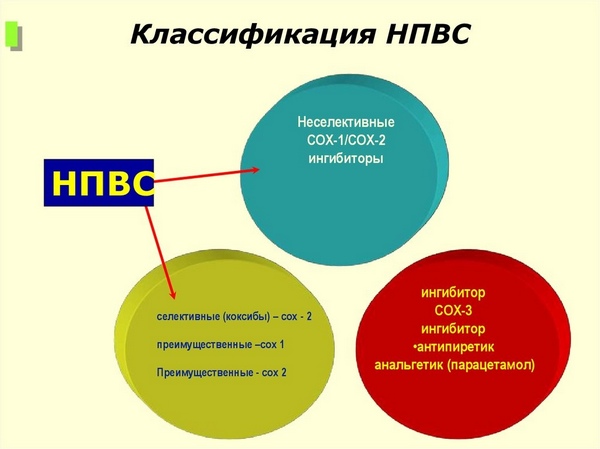
Классификация НПВП
Эти лекарства редко оказывают побочное действие на организм, не вызывают осложнений, а также не разрушают структуру суставов. Разрешают их принимать довольно долго: как несколько недель, так и даже несколько лет.
Важно! Процесс приема этих препаратов должен проходить под четким контролем специалистов.
Самый известный селективный препарат, устраняющий воспалительные процессы, — это «Мовалис». Он «работает» гораздо более мягко, нежели другие средства данного назначения, у него нет большого списка противопоказаний, а также он не так сильно влияет на работу ЖКТ.
«Мовалис»
Целесообразно использовать «Мовалис», когда нужно избавиться от воспалений и болевых ощущений на долгий период. Его назначают для людей с артрозом коленных суставов, болезнью Бехтерева и артритом.
Выпускают это лекарство в таблетках по 7,5 или 15 мг либо в форме свеч (15 мг). Также «Мовалис» можно вводить внутримышечно (дозировка — 15 мг).
Применять это лекарство очень удобно – его можно использовать всего раз в день либо утром, либо на ночь. Также средство можно вводить с помощью уколов. Такой метод используют в тех случаях, когда нужно снять невыносимые суставные или мышечные боли.
Еще в аптеках можно найти такие селективные препараты: «Нимулид» (или «Найз»), «Целебрекс», «Аркоксия».

«Найз»
Хранение нестероидных противовоспалительных лекарств должно проходить по следующим правилам.
- Место хранения – сухое. Доступ детей в это место должен быть ограничен. Температура хранения – до двадцати пяти градусов.
- От просроченных лекарственных средств нужно избавляться и ни в коем случае их не использовать.
Важно правильно хранить препараты
К кому обращаться за помощью
Если у вас болят суставы, лекарственные средства, влияющие на воспалительные процессы, назначаются терапевтом, ортопедом или ревматологом. Если вас беспокоят побочные действия, обратитесь к гастроэнтерологу, пульмоно

