Молекулярные процессы при воспалении
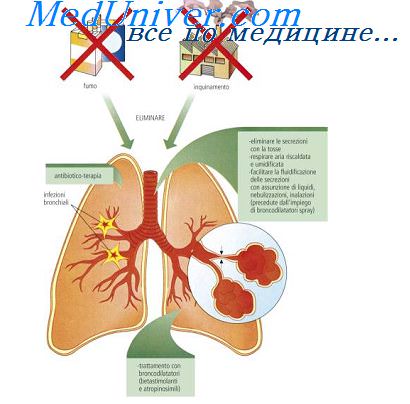
Клеточные механизмы защитных реакций организма при воспалении.Основные закономерности развития необратимых патологических изменений в клетках при первичной и вторичной альтерации Рассматривая воспаление как типовой патологический процесс, протекающий в виде последовательно сменяющих друг друга, а в ряде случаев развивающихся параллельно стадий альтерации, экссудации и пролиферации, необходимо отметить, что при определенных условиях течение воспалительных реакций может иметь как преимущественно защитно-приспособительный, так и разрушительный характер. Воздействие на ткани различных по своей природе факторов (химических, физических, бактериальных), как правило, приводит к развитию первичной альтерации. Степень выраженности и распространенность альтеративных изменений определяется интенсивностью действующего фактора, устойчивостью клеток к этому воздействию и способностью клеточных механизмов компенсировать патологические изменения. Повреждение ткани сопровождается выделением биологически активных веществ, способных еще в большей степени увеличивать альтеративные процессы – вызывать вторичную альтерацию. Независимо от особенностей воздействующего фактора, индуцирующего воспалительный процесс, все изменения в клетках можно свести к следующим типам:
Деструктивные процессы в тканях, возникающие в альтернативной стадии (фазе) воспаления, имеют преимущественно патологический характер. Их выраженностью в значительной степени определяется возможная степень неблагоприятного течения воспалительного процесса в целом. При обратимых сублетальных изменениях клетка способна адаптироваться и восстанавливать свою структуру и функцию. В этом случае, как правило, происходит снижение интенсивности метаболических процессов, ограничение потребления кислорода, угнетение процессов окислительного фосфорилирования, активирование гликолиза, уменьшение запасов макроэргических фосфорных соединений, падение уровня активности K-Na-АТФ-азы, ингибирование внутриклеточных ферментов, активирующих анаболические процессы. В процессе необратимого повреждения клетки наблюдается постепенное увеличение объема внутриклеточных структур (расширение эндоплазматической сети, набухание митохондрий, увеличение объема лизосом). Летальные изменения в клетках сопровождаются повреждением наружной и внутриклеточных мембран, в результате чего повышается их пассивная проницаемость для ионов. Одним из кардинальных признаков повреждения клетки является увеличение содержания натрия в цитозоле и выход во внеклеточную среду калия. Тяжелые метаболические расстройства клеточных функций сопровождаются увеличением содержания кальция в цитозоле. В нормальных условиях в цитоплазме регистрируется низкая концентрация кальция, не превышающая 10″‘ моль/л, которая обеспечивается непрерывной работой Са-АТФаз. Основные запасы кальция содержатся в эндоплазматическом ретикулуме, большая часть мембраны которого плотно покрыта белком с молекулярной массой 110 кДа, являющегося Са-насосом. Концентрация кальция в эндоплазматическом ретикулуме в 10 000-100 000 раз выше чем в цитозоле. Деполяризация клеточной мембраны и гидролиз мембранных липидов сопровождаются раскрытием кальциевых каналов, по которым кальций из внутриклеточных депо (цистерн эндоплазматического ретикулума, митохондрий) или интерстициального пространства устремляется в цитозоль. Возникающие в ходе воспаления метаболические нарушения энергообеспечения работы транспортных систем клеток изменяют нормальное протекание процессов реабсорбции кальция, который устремляется из кальцийсодержащих структур и внеклеточной среды в цитозоль по механизмам пассивного транспорта. – Также рекомендуем “Изменения клеток при альтеративной стадии воспаления.” Оглавление темы “Ключевые механизмы воспаления легких.”: |
Источник
Клеточные и субклеточные механизмы регуляции пролиферативных процессов при воспалении
Заключительная стадия воспаления связана с активированием пролиферации, которая включает взаимодействия, повышающие функциональную активность соединительной ткани. Ее клеточной основой являются фибробласты, а наиболее представленным гликопротеидом – фибронектин – димер с пептидными цепями молекулярной массой 22 кДа, соединенными дисульфидными мостиками.
Фибронектин опсонизирует объекты фагоцитоза, тем самым влияя на фагоцитарную активность макрофагов. Он продуцируется фибробластами и макрофагами. При тяжелых инфекционных процессах, генерализации воспаления, вплоть до возникновения септимеции, при которых практически все стадии воспалительного процесса приобретают исключительно патологический характер, отмечается снижение содержания этого соединения в крови. В этих условиях концентрация фибронектина в плазме может снижаться до 300 мкг/мл. В ходе репаративных процессов он выполняет роль первичной тканевой структуры, вокруг которой определенным образом ориентируются фибробласты и коллагеновые волокна.
При воспалении активированные макрофаги стимулируют пролиферацию фибробластов и способствуют их скоплению в очаге воспаления, активно влияя на ход синтеза ими коллагена. Выделяемый макрофагами фактор роста играет ключевую роль в индукции пролиферативных процессов. Однако следует заметить, что в начале пролиферативной стадии воспаления немаловажное значение имеет фактор пролиферации, синтезируемый тромбоцитами.

В зоне пролиферации паралелльно с фиброгенезом протекают процессы разрушения коллагеновых волокон. Сами фибробласты выделяют факторы, разрушающие коллаген за счет секреции коллагеназы. Фибробласты такого типа принято называть фиброкластами. Оптимальное соотношение различных клеточных элементов способствует нормальному протеканию заживления. Неоправданно высокая пролиферация приводит к образованию грубых рубцов, деформирующих орган.
Основой восстановления функциональных свойств ткани при завершении воспаления является размножение клеток паренхимы. Этот процесс происходит при межклеточном взаимодействии соединительной ткани и делящихся клеток органа [4]. Значительную роль в пространственной ориентации растущих паренхиматозных клеток органа принято отводить коллагену. Следует отметить, что описываемые в литературе механизмы влияния соединительной ткани на морфогенез имеют во многом гипотетический характер. В последнее десятилетие появились работы, в которых изучено влияние макрофагов на рост и дифференцировку паренхимы органа.
При этом показано, что макрофаги выделяют фактор-стимулятор пролиферации как стромальных, так и паренхиматозных элементов. Размножающиеся клетки паренхимы по механизму отрицательной обратной связи влияют на свойства макрофагов. Данное обстоятельство имеет важное значение в регуляции темпов и объема пролиферации. Делящиеся специализированные клетки органа выделяют факторы, разрушающие соединительную ткань, что препятствует рубцовой деформации органа. Благоприятным исходом пролиферативных процессов является восстановление структуры ткани без нарушения ее функции.
Это возможно только в том случае, если воспаление захватывает анатомические образования, специализированные клетки которого способны пролиферировать, и в ходе пролиферативной фазы воспаления наблюдаются процессы оптимального межклеточного взаимодействия. Воспалительный процесс в высокодифференцированной ткани всегда заканчивается ее замещением соединительной тканью с образованием рубца.
– Также рекомендуем “Превращение при воспалении защитных клеточных механизмов в патологические.”
Оглавление темы “Регуляция бронхиальной проходимости.”:
1. Клеточные и субклеточные механизмы регуляции пролиферативных процессов при воспалении
2. Превращение при воспалении защитных клеточных механизмов в патологические.
3. Системные медиаториые воздействия на клетку при воспалении.
4. Метаболиты арахидоновой кислоты в патогенезе воспаления легких и бронхов.
5. Легочный контроль за образованием и инактивацией эйкозаноидов.
6. Участие простагландинов в воспалительном процессе легких.
7. Аспириновая бронхиальная астма. Механизмы развития аспириновой астмы.
8. Кальций как регулятор бронхиальной проходимости.
9. Роль натрия и калия в регуляции бронхиальной проводимости.
10. Магний в регуляции бронхиальной проходимости.
Источник
Лекция 13
ВОСПАЛЕНИЕ
• Воспаление — один из самых распространенных общепатологических процессов и лежит в основе многих заболеваний (воспалительные заболевания). Неудивительно поэтому, что со времен Гиппократа взгляды на воспаление исторически отражали взгляды на сущность болезни вообще. Поэтому воспаление испытало груз всех течений в медицине — гуморализма, целлюляризма, нервизма, физиологизма, а в конце XX столетия — влияние достижений иммунологии, генетики и молекулярной биологии.
ИСТОРИЧЕСКАЯСПРАВКА
Клинические признаки воспаления были впервые описаны римским энциклопедистом Цельсом 2000 лет назад. Он относил к ним красноту (rabor), припухлость ткани — опухоль (tumor), жар (calor) и боль (dolor). В начале нашей эры греческий врач Гален дополнил эти четыре признака пятым — нарушением функции (functio laesa).
В довирховский период все многочисленные исследования воспаления проводились путем визуальных наблюдений, хотя и предпринимались попытки выделения различных его форм — катаральное, флегмонозное, гнойное, острое, хроническое воспаление (К.Рокитанский, 1846). Р.Вирхов в “целлюлярной патологии” (1858) смог раскрыть механизмы каждого из классических признаков воспаления: краснота и жар связаны с воспалительной гиперемией, припухлость — со скоплением в ткани экссудата, боль — с повреждением (альтерацией) ткани. Отстаивая свою нутритивную (питательную) теорию воспаления, Р.Вирхов противопоставляет паренхиматозный тип воспаления отделительному (экссудативному).
Важным этапом изучения воспаления в XIX веке явились исследования Ю.Конгеймом (1878) сосудистого компонента воспалительной реакции, позволившие выдвинуть сосудистую теорию воспаления. Подтверждением этой теории послужило открытие А.С.Шкляревским краевого стояния лейкоцитов и В.В.Подвысоцким (1899) межэндотелиальной миграции лейкоцитов в очаге воспаления.
К концу прошлого столетия сущность воспалительной реакции стала достаточно ясной: это защитно-приспособительная реакция, а назначение ее заключается как в уничтожении агента, вызвавшего повреждение, так и в восстановлении поврежденной ткани. Такое толкование воспаления определяет необходимость изучения его в филогенезе. Этот труд взял на себя Л.И.Мечников, показавший, что основой воспалительной реакции является фагоцитоз, осуществляющийся с помощью клеточных “цитаз”, названных впоследствии лизосомами. Появляется фагоцитарная теория воспаления И.И.Мечникова (1892), наиболее аргументированная в “Сравнительной патологии воспаления” (1917). Теория Мечникова убеждает в совершенствовании механизмов воспаления по мере эволюции организмов, но она касается лишь фагоцитоза, направленного на уничтожение повреждающего агента; репаративная функция воспаления, ее эволюционное совершенствование оказались вне поля зрения исследователя. Репаративный компонент воспаления был раскрыт лишь в середине нашего столетия исследователями, показавшими роль медиации и клеточной рецепции в кинетике воспалительного процесса.
H.Dale и P.Laidow (1909) первыми открыли первый медиатор воспаления гистамин, a V.Menkin (1948) выделяет из экссудата вещество — лейкотаксин, влияющий на состояние сосудистой стенки и движение лейкоцитов в очаг воспаления. В дальнейшем среди медиаторов воспаления были выделены биогенные амины, плазменные системы, производные арахидоновой кислоты, кислородные радикалы и гидропероксидазы липидов, а также многочисленные медиаторы нейтрофилов, моноцитов, лимфоцитов и фибробластов [Серов В.В., Пауков B.C., 1995].
Эти исследования позволили дать наиболее полное, раскрывающее сущность процесса, определение воспаления.
СУЩНОСТЬИЭТИОЛОГИЯВОСПАЛЕНИЯ
• Воспаление — наиболее древняя и сложная сосудисто-мезенхимальная реакция на повреждение, направленная не только на ликвидацию повреждающего агента, но и на восстановление поврежденной ткани.
Уникальность воспаления в его многоликости. Биологическое его назначение — сохранение вида. Как категория медицинская, воспаление — это и проявление болезни, и патологический процесс, направленный на устранение повреждающего начала и репарацию, т.е. на исцеление от болезни.
Этиология воспаления многообразна. Оно может быть вызвано разнообразными эндогенными и экзогенными биологическими (вирусы, бактерии, грибы, животные-паразиты, антитела и иммунные комплексы), физическими (лучевая и электрическая энергия, высокие и низкие температуры, пыли и аэрозоли, различные травмы) и химическими (химические вещества, в том числе лекарства, токсины, яды) факторами.
Определение воспаления предусматривает тесную его связь как с иммунитетом (становление иммунитета осуществляется “посредством воспаления” — достаточно вспомнить постинфекционный иммунитет), так и с регенерацией (третья фаза воспаления — фаза репарации). Связь воспаления с иммунитетом и регенерацией хорошо объясняет ставшее аксиомой положение: иммунологический гомеостаз — это структурный гомеостаз.
ВОСПАЛЕНИЕИИММУНИТЕТ –
КИНЕТИКАВОСПАЛИТЕЛЬНОГОПРОЦЕССА
Сопряжение воспаления с иммунитетом для репарации обеспечивается участием всех систем защиты организма в уникальной реакции терминальных сосудов и соединительной ткани, которая составляет сущность воспаления.
Как известно, защиту организма определяют неспецифические факторы и иммунологическая реактивность, или иммунный ответ.
Неспецифическиефакторызащитыииммунологическая реактивность [поПетровуР.В., 1982]
| Неспецифические факторы защиты | Иммунологическая реактивность (иммунный ответ) |
| Фагоцитоз Система комплемента Интерферон Лизоцим Пропердин Гидролитические фрагменты Бактерицидные субстанции тканей Непроницаемость покровов | Антитела Гиперчувствительность немедленного типа(ГНТ) Гиперчувствительность замедленного типа(ГЗТ) Иммунологическая память Иммунологическая толерантность Идиотипы — антиидиотипы Фагоцитоз Система комплемента |
В становлении иммунитета при воспалении велика роль как фагоцитоза, так и системы комплемента. Место фагоцитоза, осуществляемого полиморфно-ядерными лейкоцитами (ПЯЛ) и моноцитарными фагоцитами (макрофаги), в системе иммунитета определяется тем, что, несмотря на неспецифичность самого акта фагоцитоза, фагоциты, особенно макрофаги, принимают участие в очищении антигенов, переработке их в иммуногенную форму, которую воспринимает Т-хелпер. Место макрофагов в
системе иммунитета определяется и участием в кооперации Т- и В-лимфоцитов, необходимой для становления иммунного ответа. Поэтому фагоцитоз дополняет формы реакций иммунологической реактивности. Система комплемента участвует в специфических реакциях, присоединяя свои компоненты к молекулам антител, что обеспечивает лизис антигенных субстанций, против которых выработаны антитела. Из этого следует, что комплемент как один из неспецифических факторов защиты принимает участие в иммунном ответе, поэтому он, как и фагоцитоз, дополняет формы иммунологической реактивности. Как видно, включение иммунного ответа при воспалении обеспечивается двумя клеточными системами неспецифической защиты: системой моноцитарных фагоцитов, а также плазменной системой — системой комплемента.
Кинетика воспалительной реакции для достижения конечной цели — элиминации повреждающего агента и репарации ткани — характеризуется сменой взаимоотношений клеточных систем защиты между собой и с системой соединительной ткани, что определяется медиаторной регуляцией. Из этого, однако, не следует, что в воспалительной реакции участвуют лишь ПЯЛ, макрофаги, лимфоциты и фибробласты. Клетки — носители вазоактивных аминов (лаброциты, базофилы, тромбоциты), как и сдерживающие их функциональную активность эозинофилы, имеют огромное значение для развития собственно сосудистой реакции воспаления. Но они непричастны к основному назначению воспалительной реакции — элиминации повреждающего начала и репарации повреждения. Как цепная, в значительной мере саморегулирующаяся, воспалительная реакция укладывается в универсальную схему: повреждение → медиация → рецепция → клеточная кооперация → клеточные трансформации → репарация (схема 16). Воспалительная реакция определяет и последовательно развивающиеся фазы: 1) повреждения, или альтерации, 2) экссудации, 3) пролиферации и дифференцировки клеток.
Схема 16. Клеточныесистемызащитыикинетика воспалительнойреакции
Повреждение (альтерация) — обязательный компонент воспаления. Это изначально то, на что возникает сосудисто-мезенхимальная реакция, составляющая сущность воспаления. Можно ли считать альтерацию фазой воспаления? Вопрос этот не решается однозначно. Одни современные патологи [Robbins S. et al., 1981] не выделяют альтерацию как таковую, подменяя ее нарушениями микроциркуляции и реологических свойств крови. А.М.Чернух в монографии “Воспаление” (1979) первой стадией воспаления называет сосудистую, выделяя в ней Две фазы. Д.С.Саркисов и В.Н.Галанкин (1988) рассматривают альтерацию как неспецифический компонент воспаления, причем не всегда обязательный (В.Н.Галанкин) для развития последующей экссудации и пролиферации. Иными словами, допускается возможность развития воспаления без повреждения, причем альтерация в такой ситуации подменяется функциональной недостаточностью полиморфно-ядерных лейкоцитов. Эта позиция, даже условно допускаемая, исключает понимание воспаления как сосудисто-мезенхимальной реакции на повреждение.
Многие патологи [Огруков А.И., 1972; Серов В.В., Пауков B.C., 1995; Cottier H., 1980] отстаивают необходимость выделения альтеративной фазы воспаления, характеризующей инициальные процессы (дистрофия, некроз) и выделение медиаторов. Вероятно, у патологоанатома есть все основания для сохранения этой фазы, имеющей конкретное морфологическое и биохимическое выражение.
■ Следует заметить, что сохранение альтеративной фазы воспалительной реакции не оправдывает выделения альтеративной формы воспаления, при которой сама сосудисто-мезенхимальная реакция на повреждение практически отсутствует. Поэтому необходимо согласиться с большинством современных патологов в том, что признание альтеративного воспаления, выделяемого классической патологией прошлого, противоречит сути воспалительной реакции в ее современном толковании.
Повреждение и медиация — неразрывные компоненты морфогенеза воспаления, поскольку медиаторы “рождаются” в самом повреждении (альтерации).
Принято выделять плазменные (циркулирующие) медиаторы, представленные прежде всего калликреин-кининовой системой, системой комплемента и системой свертывания крови, а также клеточные (локальные) медиаторы, связанные со многими клетками: лаброцитами, тромбоцитами, базофилами, ПЯЛ, макрофагами, лимфоцитами, фибробластами и др. Однако и плазменные, и клеточные медиаторы тесно взаимосвязаны и работают при воспалении как аутокаталитическая система, использующая принципы “обратной связи”, “дублирования”, “необходимого разнообразия” и “антагонизма”.
Эти принципы системы позволяют циркулирующим медиаторам обеспечить повышение сосудистой проницаемости и активацию хемотаксиса ПЯЛ для фагоцитоза, а внутрисосудистую коагуляцию в отводящих из очага воспаления сосудах — для отграничения возбудителя и самого очага воспаления (барьерная функция очага воспаления). При этом основные этапы сосудистой реакции — повышение проницаемости, активация хемотаксиса ПЯЛ и фактора Хагемана — дублируются несколькими медиаторами. Те же принципы системы в аутокаталитической реакции клеточных медиаторов обеспечивают не только повышение сосудистой проницаемости, фагоцитоз и вторичную деструкцию, но и включение иммунного ответа для элиминации повреждающего агента и продуктов повреждения и, наконец, репарацию ткани путем пролиферации и дифференцировки клеток в очаге воспаления.
Наиболее ярко принцип дублирования выражен среди клеток — носителей вазоактивных веществ — лаброцитов, базофилов, тромбоцитов, а антагонистические начала — между этими клетками и эозинофильными лейкоцитами: медиаторы лаброцитов и базофилов стимулируют хемотаксис эозинофилов, последние же способны инактивировать эти медиаторы и фагоцитировать гранулы лаброцитов (схема 17). Среди клеток, несущих медиаторы сосудистой проницаемости, возникает “антагонистическое равновесие”, определяющее своеобразие морфологии сосудистой фазы воспаления, особенно при аллергических реакциях.
Клеточные медиаторы — лейкокины, монокины (интерлейкин-1), лимфокины (интерлейкин-2) и фиброкины — являются локальными регуляторами кооперации клеток на “поле” воспаления — ПЯЛ, макрофага, лимфоцита и фибробласта [Серов ВВ., Шехтер А.Б., 1981]. Другими словами, клеточные медиаторы определяют последовательность и долю участия в воспалении фагоцитарной и иммунной систем, с одной стороны, и системы соединительной ткани — с другой.
“Дирижером” ансамбля клеточных медиаторов следует считать монокины макрофагов (схема 18). Макрофаги, поддерживаемые медиаторной ауторегуляцией, способны управлять с помощью монокинов дифференцировкой гранулоцитов и моноцитов из стволовой клетки, пролиферацией этих клеток, т.е. являются регуляторами фагоцитоза. Макрофаги не только влияют на функциональную активность Т- и В-лимфоцитов, принимают участие в их кооперации, но и секретируют 6 первых компонентов комплемента, т.е. являются посредниками привлечения иммунной системы в воспалительную реакцию. Макрофаги индуцируют рост фибробластов и синтез коллагена, т.е. являются стимуляторами завершающей фазы репаративной реакции при воспалении. Вместе с тем сами макрофаги испытывают регулярное влияние лимфокинов и фиброкинов, т.е. теснейшим образом связаны в локальной клеточной регуляции с лимфоцитом и фибробластом [Серов В.В., Шехтер А.Б., 1981; Маянский А.Н., Маянский Д.Н., 1983].
Клеточная рецепция играет огромную роль в локальной клеточной регуляции при воспалении. С нею связаны межклеточное взаимодействие и привлечение в очаг воспаления компонентов иммунных реакций, так как у всех эффекторных клеток воспаления обнаружены Fc-рецепторы иммуноглобулинов и С-рецепторы комплемента. Становятся понятными неразрывная связь и неравнозначное во времени сопряжение фагоцитарной системы, иммунной системы и системы соединительной ткани в реализации конечной цели воспалительной реакции (схема 19).
Схема 19. Межклеточноевзаимодействиепривоспалении
Варианты этого сопряжения, зависящие от особенностей как повреждающего агента, так и организма, реагирующего на повреждение, должны, вероятнее всего, определять развитие той или иной формы воспаления. Так, гнойное воспаление (вид экссудативного воспаления) отражает, вероятно, особую форму сопряжения функционально несостоятельной системы ПЯЛ с макрофагами. При этом макрофаги, усиленно фагоцитирующие распадающиеся ПЯЛ, становятся устойчивыми к возбудителю. В.Е.Пигаревский (1978), изучающий это особое взаимоотношение двух систем фагоцитоза, называет его резорбтивной клеточной резистенцией. Как видно, оно отражает вторичную несостоятельность фагоцитарной функции макрофагов при первичной несостоятельности фагоцитоза ПЯЛ.
Первичная и избирательная несостоятельность системы моноцитарных фагоцитов, разобщение ее с системой ПЯЛ лежат в основе гранулематозного воспаления (вид продуктивного воспаления). Фагоцитарная недостаточность макрофагов определяет образование из них эпителиоидных и гигантских клеток, теряющих фагоцитарные функции. Фагоцитоз подменяется отграничением, персистенцией возбудителя. Незавершенный фагоцитоз делает незавершенной и несовершенной саму воспалительную реакцию. Она становится выражением реакции гиперчувствительности замедленного типа (ГЗТ).
Очевидно также, что наследственные дефекты каждой из систем защиты, как и системы самой соединительной ткани, делают дефектной и воспалительную реакцию как по форме ее проявления и течению, так и по возможности реализации конечной цели. Достаточно вспомнить наследственную недостаточность бактерицидных систем ПЯЛ и моноцитов, наиболее ярко представленную при хронической гранулематозной болезни детей, наследственные и врожденные иммунные дефициты и фатальность развивающейся при них гнойной инфекции, врожденную несостоятельность соединительной ткани и упорство хронического воспаления. Нельзя не сказать и о наследственных дефицитах системы комплемента, особенно СЗ- и С5-компонентов ее. Эти дефициты проявляются либо рецидивирующей гнойной инфекцией, либо волчаночноподобным синдромом. При воспалении, особенно вызываемом различными агентами, появляются как циркулирующие в крови, так и локальные гетерологичные иммунные комплексы, при хроническом течении воспаления они могут быть и аутологичными. Так, при воспалении возникают иммунокомплексные реакции — наиболее частые среди реакций гиперчувствительности немедленного типа (ГНТ).
ВОСПАЛЕНИЕИГИПЕРЧУВСТВИТЕЛЬНОСТЬ –ИММУННОЕВОСПАЛЕНИЕ
Связь воспаления и иммунных реакций в сенсибилизированном организме известна давно, со времени формирования C.F.Pirquet и B.Schick (1905) самого понятия “аллергия”. Тот же C.F.Pirquet предложил выделять среди аллергических реакций немедленную (ускоренную) и замедленную (растянутую) формы. Однако лишь после работ R.Rossle (1914) и А.И.Абрикосова (1933) стала понятна гиперергическая сущность аллергического воспаления. Ими было показано, что для гиперергического воспаления характерны не только выраженная экссудация, но и дистрофические и некротические (фибриноидный некроз) изменения соединительной ткани, микротромбы в сосудах, кровоизлияния.
Потребовалось несколько десятков лет поисков и находок иммунологии и морфологии для того, чтобы показать, что немедленная и замедленная аллергия в своей основе имеет иммунопатологические реакции, а последние представлены своеобразным воспалением, которое не без оснований стали называть иммунным [ Струков А.И., 1979]. Важно отметить, что характер иммунного воспаления, т.е. морфология реакций гиперчувствительности, целиком зависит от особенностей иммунопатологического механизма (подробнее см. лекцию 17 “Реакции гиперчувствительности”).
КЛАССИФИКАЦИЯВОСПАЛЕНИЯ
Классификация воспаления учитывает характер течения процесса и морфологические формы в зависимости от преобладания экссудативной или пролиферативной фазы воспаления.
По характеру течения воспаление подразделяют на острое, подострое и хроническое.
Следует заметить, что критерии выделения подострого воспаления весьма условны. О хроническом воспалении говорят тогда, когда оказывается несостоятельной репаративная фаза. Поэтому хроническое воспаление и является основным проявлением дисрегенерации (подробнее см. лекцию 16 “Воспаление, регенерация и дисрегенерация”).
По преобладанию фазы воспаления различают экссудативное и пролиферативное (продуктивное) воспаление; каждое из них подразделяется на несколько видов.
О несостоятельности выделения альтеративной формы воспаления уже упоминалось. Не обосновано и бытующее еще деление воспаления на “банальное” и “специфическое”, так как любая форма воспаления, развивающаяся в результате воздействия того или иного повреждающего агента, может быть названа специфической. Недостаточно оправдано и выделение геморрагического вида экссудативного воспаления, критерии отличия которого от кровоизлияния практически отсутствуют.
Многие вопросы, касающиеся классификации воспаления, его взаимодействия с другими реакциями организма, биологической сущности — состоятельность защитно-приспособительной реакции, клинического значения и др., подлежат дальнейшему изучению и обсуждению.
Источник