Может быть от гнойных ран воспаление вен
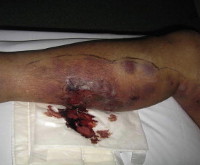
Гнойный тромбофлебит – это микробное воспаление венозной стенки, ассоциированное с тромбозом, бактериемией и другими опасными осложнениями. Локальные симптомы представлены покраснением, отеком, болью, выделением гноя; системные нарушения проявляются лихорадкой, ухудшением общего состояния. В диагностической программе важное место отводится посеву крови и других биологических жидкостей, инструментальной визуализации (КТ, МРТ сосудов и мягких тканей, дуплексному сканированию вен). Показано комплексное лечение, сочетающее консервативные медикаментозные и инвазивные методики.
Общие сведения
Гнойный (септический) тромбофлебит характерен для 1,1% стационарных пациентов с центральными венозными катетерами. При ожогах риск его развития еще выше – от 4 до 8%. Встречаются и более редкие состояния – распространенность синдрома Лемьера составляет всего 0,8 случаев на 1 млн. населения в год. В периоде новорожденности гнойное воспаление, связанное с интравенозной катетеризацией, составляет треть всех внутрибольничных инфекций. Риск такого осложнения увеличивается и у людей старше 50 лет. Исключением являются септические флебиты тазовых и яремных вен, более характерные для женщин репродуктивного возраста и молодых людей.

Гнойный тромбофлебит
Причины
Непосредственным этиологическим агентом гнойного тромбофлебита является микробная флора (сапрофитная или патогенная), инициирующая инфекционно-воспалительные изменения в венозной стенке. Наиболее частыми возбудителями признаны золотистый стафилококк, энтеробактерии, кандиды. Реже патология ассоциирована с бактероидами, стрептококками, фузобактериями. В сосудистую стенку микробы проникают при ее локальном повреждении, что происходит в следующих ситуациях:
- Сосудистая катетеризация и венепункция. Длительное присутствие периферического или центрального венозного катетера – ведущая причина патологии. Риск инфицирования существенно повышают частые венепункции, проводимые в нестерильных условиях, в том числе для введения инъекционных наркотиков. Повреждение эндотелия усугубляется механическим и химическим раздражением.
- Патология брюшной полости и малого таза. Гнойное поражение висцеральных сосудов наблюдается при абдоминальных инфекциях (аппендиците, дивертикулите, абсцессе печени). Тромбофлебит может являться следствием септического аборта, эндометрита, возникть после родов и хирургических вмешательств. Эти состояния сопровождаются тканевой миграцией бактерий, воспалением сосудистой стенки, токсин-индуцированным тромбозом.
- Инфекции головы и шеи. Возникновение флебита внутренней яремной вены опосредовано паратонзиллярными или парафарингеальными абсцессами, осложняющими течение ангины, фарингита, одонтогенных заболеваний. Синусы твердой мозговой оболочки вовлекаются при гнойном воспалении придаточных пазух носа, периорбитальной области, среднего уха.
- Ожоги и травмы. Вероятность инфекционного воспаления высока при ожогах, что обусловлено массивной бактериальной инвазией, гипералиментацией, назначением антибиотиков широкого спектра действия. Ушибы и переломы часто ведут к образованию межмышечных гематом, которые в дальнейшем склонны нагнаиваться, вызывая повреждение стенки прилегающего сосуда с дальнейшей микробной инвазией.
Частота возникновения гнойного тромбофлебита периферического русла повышается на фоне стероидной терапии и употребления внутривенных наркотиков. Риск патологии увеличивается у пожилых людей, что связано со снижением иммунологической функции – возрастным или опосредованным сопутствующими заболеваниями. Формированию тромбов способствуют состояния с синдромом гиперкоагуляции (тромбофилии, злокачественные опухоли, аутоиммунная патология).
Патогенез
Патогенез гнойного тромбофлебита изучен недостаточно. При катетер-ассоциированном процессе заражение может происходить при миграции микробов с поверхности кожи между стенкой катетера и периваскулярной тканью, загрязнении жидкости для внутривенного вливания или центральной части устройства, гематогенном распространении из другого очага инфекции. Относительный вклад каждого механизма неизвестен, хотя наиболее важным путем проникновения считают движение патогенов вниз по наружной поверхности канюли.
Несмотря на различия в первичном источнике инфекции и локализации воспаления, происходящие изменения могут быть объяснены общими патофизиологическими механизмами, объединенными в триаду Вирхова (эндотелиальное повреждение, стаз, гиперкоагуляция). Локальный инфекционный процесс вызывает миграцию микробного агента в венозную систему по межтканевым промежуткам, сквозь клетчаточные пространства. После проникновения патогена в кровоток происходит прямое повреждение эндотелиоцитов токсинами и провоспалительными медиаторами, высвобождающимися в результате активации лейкоцитов.
Некоторым бактериям (фузобактериям, золотистому стафилококку) свойственно вырабатывать термолабильный экзотоксин лейкоцидин, который ускоряет образование кровяного сгустка. Его тромбогенные эффекты опосредованы косвенными воспалительными механизмами, включая образование активных форм кислорода, высвобождение вторичных медиаторов из погибших гранулоцитов, что провоцирует интенсивную эндотелиальную дисфункцию. Золотистый стафилококк продуцирует коагулазу, которая специфически взаимодействует с фибриногеном, вызывая состояние гиперкоагуляции.
Матрица фибрина и тромбоцитов служит идеальной почвой для дальнейшего размножения микробных тел с тенденцией к отдаленному метастазированию, образованию септических очагов. В зависимости от степени локального воспаления отек может привести к венозной компрессии, способствуя застою крови. При беременности патологические изменения дополняются физиологической гиперкоагуляцией, сжатием сосудов увеличенной маткой, расслаблением их стенки под влиянием гормональных сдвигов.
Классификация
Общепринятая клиническая классификация заболевания отсутствует. Гнойный тромбофлебит систематизируют по принципу локализации патологического процесса, в соответствии с чем различают следующие формы:
- Поверхностный. Характеризуется вовлечением периферической венозной сети. Поражение поверхностных сегментов наиболее распространено в клинической флебологии.
- Глубокий (в т. ч. тазовый). Сопровождается воспалительно-тромботическими изменениями в магистральных венах (верхней и нижней полых, внутренней яремной, илеофеморальном сегменте), висцеральных притоках (маточных, яичниковых).
- Кавернозных синусов. Септический тромбоз венозных дуральных синусов является серьезным и потенциально опасным вариантом флебопатологии.
- Пилефлебит. Представляет собой гнойно-воспалительный процесс в портальной системе. Исходя из распространения, он бывает стволовым, радикулярным, терминальным.
По этиологии все тромбофлебиты можно условно разделить на катетер-ассоциированные и не связанные с внутрисосудистым доступом. Септический тромбофлебит внутренней югулярной вены, в свою очередь, входит в структуру синдрома Лемьера.
Симптомы гнойного тромбофлебита
Периферическую форму патологии следует подозревать у пациентов с бактериемией, сохраняющейся спустя 72 часа от начала антимикробной терапии, особенно при установке катетера. Средняя продолжительность предшествующей венозной канюляции составляет около 5 суток, латентный интервал от удаления внутрисосудистой системы до развития симптомов варьируется от 2 до 10 дней.
У большинства пациентов возникает лихорадка, но чаще без озноба. Сначала в области входных ворот инфекции отмечают гиперемию, отечность, болезненность, ощущение плотного тяжа по ходу вены при пальпации. Позже ткани размягчаются, у некоторых больных наблюдается самопроизвольный отток гноя, увеличиваются регионарные лимфоузлы. Но локальные признаки воспаления присутствуют лишь в трети случаев, что создает явные диагностические трудности.
Поражение глубоких сосудов часто протекает клинически скрыто. Иногда в месте введения центрального катетера присутствуют покраснение, нагноение, явления целлюлита. Если кровоток по глубокому руслу затруднен, то могут возникнуть боли в конечностях и отек. Гнойное воспаление магистральных сосудов сопровождается системными симптомами (лихорадкой, слабостью, гипотонией). Неспецифические признаки тазового и портального флеботромбоза включают лихорадку, абдоминальные боли, рвоту. Пилефлебит может сопровождаться гепатомегалией и желтухой. У лиц с патологией яичниковых сосудов обнаруживают болезненность при смещении шейки матки, гнойные выделения из цервикального канала.
Югулярным флеботромбозом с явлениями бактериемии (синдромом Лемьера) поражаются ранее здоровые молодые люди. Интервал между предшествующей орофарингеальной инфекцией и началом септического воспаления обычно составляет менее недели. Поднимается температура с ознобом (свыше 39°C), ухудшается общее состояние, возникают симптомы дыхательной недостаточности. Во многих случаях отмечается локальная боль в шее или горле. Над яремной веной, углом челюсти, вдоль грудино-ключично-сосцевидной мышцы видна односторонняя припухлость или уплотнение с зоной размягчения.
Осложнения
Наиболее частым осложнением гнойного тромбофлебита становится бактериемия с септикопиемией, которую обнаруживают у 84% пациентов. Более половины случаев сопровождаются признаками легочной эмболии с вторичной инфаркт-пневмонией, гипоксемией и гемодинамической нестабильностью. При синдроме Лемьера распространенность септической ТЭЛА достигает 97%. Метастатические очаги включают инфекционный эндокардит, остеомиелит, артриты. Поверхностное воспаление может распространяться на глубокое русло, у детей осложняется субпериостальными абсцессами расположенных рядом длинных трубчатых костей.
Диагностика
Раннее распознавание гнойного тромбофлебита имеет жизненно важное значение для предотвращения осложнений и летального исхода, но клиническая диагностика в силу скрытого течения некоторых форм может запаздывать. В таких условиях, кроме консультации хирурга-флеболога, исключительную роль играют дополнительные исследования:
- Бактериологический анализ материала. У всех лихорадящих пациентов с подозрением на септический тромбофлебит должна исследоваться кровь на стерильность. В случаях катетер-ассоциированного процесса сравнивают культуры из периферических и центральных участков. Проводят посев гноя, слизи из глотки и канала шейки матки, спинномозговой жидкости.
- Ультрасонография сосудов и паравазальных тканей. УЗДС вен выявляет эхопозитивные тромботические массы. Хорошо визуализирует яремную вену, перипортальные коллатерали, чем становится полезной при пилефлебите, синдроме Лемьера. Но при диагностике тазовых и дуральных процессов сонография малоинформативна.
- КТ с контрастированием. Является предпочтительным методом визуализации септического тромбоза. КТ-флебография определяет дефект наполнения в просвете сосуда, состояние венозной стенки. Исследование окружающих тканей дает возможность выявить первичный очаг. Особенно информативна КТ при поражении тазовых, воротной, внутренней яремной вен.
- Магнитно-резонансная томография. Может использоваться для выявления большинства септических тромбофлебитов при недоступности КТ. Интраабдоминальное поражение визуализирует по наличию внутривенных включений, снижению интенсивности сигнала кровотока, утолщению стенки сосуда. МРТ вен головного мозга является наиболее чувствительным и информативным методом оценки состояния дуральных синусов.
Случаи периферического флебита следует отличать от целлюлита, тромбоза глубоких вен. Поражение тазовых и воротной вен дифференцируют с любыми формами интраабдоминальной и акушерской инфекции. Синдром Лемьера требует исключения абсцессов мягких тканей, воспаление дуральных синусов – менингита, инсультов.
Лечение гнойного тромбофлебита
Лечебная тактика определяется характером первичного очага, микробиологическим спектром, локализацией септического процесса, особенностями конкретного пациента. Периферический венозный катетер при первых признаках флебита удаляют, а центральный, наоборот, оставляют в сосуде для предупреждения эмболизации. Дальнейшее лечение осуществляется по двум направлениям:
- Консервативная терапия. Определяющим аспектом лечения становится применение антибиотиков – сначала эмпирически, затем с учетом чувствительности возбудителя. При грибковой инфекции используют фунгицидные средства, поражение центральных вен требует антикоагулянтной терапии, системного тромболизиса.
- Инвазивные вмешательства. При неэффективности консервативной терапии необходима резекция поверхностных вен с притоками или тромбэктомия из глубоких сегментов. Абсцессы мягких тканей и глоточных пространств вскрывают, активно дренируют. Югулярный флеботромбоз можно лечить катетер-управляемым тромболизисом.
Многие аспекты лечения все еще остаются дискутабельными. Но общая стратегия остается неизменной – ликвидация инфекционного очага, системная антибиотикотерапия, рассмотрение целесообразности хирургического вмешательства и приема антикоагулянтов.
Прогноз и профилактика
Учитывая вероятность жизнеугрожающих осложнений, отсутствие своевременной терапии гнойного тромбофлебита ассоциируется с высокой смертностью, что делает прогноз крайне неблагоприятным. При септическом воспалении дуральных синусов даже адекватная коррекция не уберегает от стойкой утраты трудоспособности. Поэтому большое значение отводится профилактическим мероприятиям: соблюдению техники постановки и правил ухода за внутривенными катетерами, активному лечению первичной гнойно-воспалительной патологии.
Источник
10 лучших мазей от гнойных ран
Топ-10 мазей от гнойных ран применяются для избавления от инфильтративных и некротических образований, для извлечения инфекционного экссудата из гнойничков. Поскольку лучшие мази сочетают в себе набор эффективных лечебных свойств, об этих противовоспалительных препаратах стоит знать.
10 лучших мазей от гнойных ран: мазь Вишневского
Наружный антисептик, выводящий гной и способствующий распаду болезненных образований, а затем их ускоренной регенерации. Препарат относят к мази от гнойных, стойких ран. В медицине это точнее называется – мазь Вишневского бальзамическая.
Средство используется:
- при лечении карбункулов, фурункулов, абсцессов;
- при обработке ожоговых раневых поверхностей;
- При лечении воспалений лимфатических узлов, гнойных ран.
Использование на незаживающих ранах – если заболевание сопровождается скоплением гноя, мазь эффективно вытягивает гнойное содержимое из раны. Состав используется только наружно в виде аппликаций, повязок, компрессов и дренажных тампонов.
Слишком долгое использование мази вызывает чрезмерное пересыхание обработанного участка и появление явных покраснений на кожных складках.
Бальзамическая мазь имеет очень неприятный запах и вызывает раздражение в месте нанесения.
Мазь Вишневского успешно вытягивает гнойное содержимое из раны
Мазь наносится на марлю, которую прикладывают к гнойной ране. Верхняя часть ткани обтянута ватой и застегивается на застежку.
Средняя цена 36 р.
10 лучших мазей от гнойных ран: Левомеколь
Левомеколь обладает противовоспалительными, антибактериальными и регенерирующими свойствами. Это мазь с антибиотиком от гнойных ран, которая помогает вытягивать гной и заживлять рану. Мазь Левомеколь предпочтительнее для лечения воспалительных или гнойных ран, так как обладает высокой антибактериальной активностью и восстанавливающими свойствами.
Универсальное средство применяют:
- против кожных высыпаний;
- При ожогах и обморожениях;
- При гнойничковых ранках на коже;
- Для порезов и ссадин.
На заполненную гноем рану прикладывают медицинскую салфетку с плотным слоем левомеколя, верх салфетки покрывают стерильной ватной палочкой, которую перевязывают повязкой или пластырем. Все участки некротической раны тщательно заполняются до ранозаживляющей консистенции.
Одновременно с другими мазями с таким же действием Левомеколь не применяют. Противопоказанием к применению препарата является наличие гиперчувствительности или аллергии на компоненты противовоспалительного препарата.
Возможные побочные эффекты:
- зуд;
- выпечка;
- местный отек;
- крапивница.
Стоимость от 65 р. До 81 р. За тубу.
Ихтиоловая мазь
Традиционное средство, применяемое при лечении гнойных ран, представляет собой действующее вещество, оказывающее противовоспалительное и обезболивающее действие на глубокие слои мягких тканей. Обладает заживляющим, кератостатическим и противозудным действием.
- Вытягивает гной из-под кожи при всех ранах и воспалениях;
- подавляет воспаление и смягчает верхний слой эпидермиса;
- Применяется при гнойных образованиях и воспалениях;
- Применяется при кожных инфекциях;
- В случае фурункулов его применяют для ускорения созревания фурункулов.
Ихтиоловая мазь не применяется на открытых ранах.
При лечении гнойных ран их закрывают стерильной марлей или салфеткой, а повязку фиксируют медицинской марлей. Через 8-10 часов повязку меняют на новую.
Ихтиол эффективен при устранении инфекции с воспаленной поверхности кожи.
Фармацевты не рекомендуют использовать мазь детям до 6 лет. Аллергические реакции на дисперсию встречаются крайне редко.
В аптеках цена начинается от 64 р.
Стрептоцид
По эффективности действующее вещество препарата аналогов не имеет.
Стрептоцид вреден для микроорганизмов, грамположительных и грамотрицательных кокцитов, глобулярных бактерий.
Стрептоцидная мазь
Применяется:
- Для лечения гнойных ран, инфицированных ожогов;
- При лечении ангины, цистита, пиелита, энтерита при инфекционных заболеваниях;
- Для профилактики и лечения раневых инфекций.
Порошок наносят непосредственно на рану или присыпают марлей, которой покрывают поверхность раны и оставляют на коже на ночь или на несколько часов в течение дня.
Развитие побочных эффектов:
- депрессия;
- Головная боль;
- гематурия,кровь в моче;
- высокая температура; желтуха;
- кишечные колики;
- мегалобластная анемия;
- кристаллурия, кристаллы соли в моче;
- диспептические явления, отрыжка, запор, диарея, изжога.
Стоимость стрептоцида от 80 р.
10 лучших мазей от гнойных ран: Синтомициновая мазь
Линимент синтомицина представляет собой густую студенистую композицию. Препарат по своему составу не является мазью.
- Помогает купировать воспалительный процесс, снять отечность;
- его применяют при ожогах разной величины и степени тяжести;
- поддерживает регенерацию инфицированных ран, порезов и ожогов, обморожений, соединенных инфекцией.
Если мазь наносится на большие участки тела, употребление алкоголя может вызвать тахикардию, сердечную аритмию и судороги.
Мазь с синтомицином часто применяется при ожогах разной степени тяжести и тяжести.
В свищи кладут марлевые турунды, пропитанные синтомицином. Тампоны с препаратом для лечебного воздействия вводят в гнойную полость раны.
Частота лечения и то, как часто используется мазь, зависит от степени дерматита и концентрации самого препарата.
Средняя цена в аптеках 75 р.
10 лучших мазей от гнойных ран: Левосин
Бактерицидное соединение эффективно при лечении плохо заживающих гнойных язв или инфицированных ожогов. Препарат выпускается в виде мази для наружного применения, применяется для скорейшего заживления гнойных ран, которые находятся в первой стадии процесса ранообразования.
Левосин мазь
Препарат универсален и рекомендуется для лечения воспалений и травм. При дозированной антисептической обработке гнойных тканей мазь замачивают в салфетке, которую затем наносят на воспаленный участок, где фиксируют повязками. Повязки следует накладывать ежедневно до полного очищения раны от ихтиоидного содержимого.
Перед нанесением мазевых салфеток отмершие ткани удаляют, обрабатывая больное место перекисью водорода. Лекарственные факторы не накапливаются в тканях и жидкостях организма. При необходимости левозин вводится в гнойные полости через катетер с помощью шприца. Мазь не обладает местно-раздражающими свойствами. Побочное действие может проявиться развитием аллергической реакции, похожей на кожную сыпь.
Средняя цена мази 83 р.
Мафенида ацетата мазь 10%.
Предполагаемое использование:
- трофические язвы;
- гнойные раны;
- Зараженные ожоги;
- пролежни.
Слой мази обычно составляет 2-3 мм, повязку меняют 3 раза в неделю, при обильной флегмоне – ежедневно.
Антисептик наносится на рану, откуда он проникает через участки кожи с нарушенным кровообращением в системный кровоток. Помимо нанесения мази на раневую поверхность, препарат вводят в гнойную полость с помощью тампонов, с наложением повязки.
Перед сменой мазевой повязки, если марля прилипла к поверхности раны, рекомендуется пропитать ее раствором антисептика. Травматизация регенерирующего эпителия может сопровождаться обильным кровотечением.
В сочетании с другими лекарствами возможна перекрестная сенсибилизация к действующим компонентам.
В аптеках от 45 р.
10 лучших мазей от гнойных ран: Гипозоль
Препарат вводится в стеклянной аэрозольной таре с непрерывным клапаном. 55 г.
Гиппозол.
Содержит облепиховое масло, обладает противовоспалительными, ранозаживляющими и антибактериальными свойствами.
Применение:
- Воспалительные процессы после криоабляции;
- Пролежни с нарушением питания клеток;
- Ожоги разной степени тяжести;
- Незаживающие инфицированные раны.
Возможно комбинированное лечение антибактериальными препаратами. После каждого опрыскивания требуется перерыв в два часа.
Передозировка препарата гипозол может вызвать аллергические реакции.
Возможны симптомы гиперчувствительности к действующим компонентам препарата.
Гипозол отпускается без рецепта врача.
Стоимость пакета от 300 р.
Гиоксизон
Препарат бесцветный или беловатый с однородной консистенцией для наружного применения. Мазь представляет собой комбинированный препарат, действующие вещества которого обладают противовоспалительными, регенерирующими, антибактериальными свойствами.
Мазь гиоксизон
Показания к необходимому применения:
- язвы при варикозном расширении вен;
- раны с бактериальным воспалением;
- инфицированные ожоги;
- гнойничковые процессы на коже;
- Рожь в любом месте.
Во время использованияглиоксизон при гнойных ранах следует учитывать следующее. Мазь не наносят на кровоточащую поверхность. При легких гнойничковых процессах препарат следует применять часто, тонким слоем не менее 4 раз в сутки. Не рекомендуется использовать набор мазей на больших поверхностях без рекомендации специалиста.
Противопоказания применения:
- грибковая инфекция на коже;
- непереносимость любого из компонентов комплекса;
- аллергия на компонент хироксизона;
- покраснение и жжение в месте нанесения для чувствительной кожи;
- беременность и период лактации.
Длительное применение препарата, а также нанесение его на большие воспаленные участки может привести к побочным эффектам.
Цена в аптеках от 32 до 54 рублей за упаковку.
Эдас-202м
Состав мази нормализует структурные функции кожи и слизистых оболочек, способствует более быстрой эпителизации. При использовании он регулирует состояние вегетативной нервной системы с фармакологическим, ранозаживляющим и противовоспалительным действием.
Эдас-202м
- трофические язвы, раны, гнойничковые поражения кожи;
- Зуд, ожоги, в том числе солнечные;
- термические и химические ожоги неопределенной локализации;
- Открытые раны неопределенного участка тела.
Состав наносится наружно на гнойные участки кожи. Период смены действующего вещества в повязке 2-3 раза в день.
Противопоказанием к применению является гиперчувствительность, которая является нежелательной чрезмерной реакцией иммунной системы на воздействие Эдаса-202м.
Побочных эффектов не выявлено.
В качестве симптоматического средства мазь совместима со всеми фармакологическими средствами.
Источник
