На снимках двустороннее воспаление легких

Двусторонняя пневмония (воспаление легких) является заболеванием легких, для которого характерен двусторонний воспалительный процесс паренхимы легких. Пневмонию могут вызывать бактерии, вирусы, грибки, смешанная флора.
Двустороннее воспаление легких сопровождается специфическими морфологическими изменениями. На начальной стадии пневмонии, так называемой, стадии красного опеченения, поражаются альвеолярные ацинусы, вследствие чего возникают мелкоочаговые кровоизлияния. После этого наступает стадия серого опеченения, во время которой происходит воспаление поврежденных участков, нарастает слой фибрина.
Двусторонняя пневмония относится к числу наиболее опасных заболеваний, которое, при отсутствии адекватного лечения, может привести к дыхательной недостаточности и, как следствие, к летальному исходу. Поэтому при малейших тревожных симптомах необходимо обратиться за квалифицированной медицинской помощью.
В клинике терапии Юсуповской больницы Москвы можно провести диагностику и лечение пневмонии. Наши специалисты обладают богатым практическим опытом терапии любого вида пневмонии, в том числе и двусторонней. Благодаря применению современных методик выздоровление наступает в кратчайшие сроки, при этом риск развития осложнений сведен к нулю.
Причины развития двусторонней пневмонии
Воспаление легких может развиваться вследствие травм грудной клетки, воздействия токсических веществ, ионизирующего излучения, аллергенов. В группе риска по развитию двустороннего воспаления легких находятся пациенты с хроническими бронхитами, врожденными пороками легких, иммунодефицитными состояниями, сердечной недостаточностью, хроническими болезнями печени, ослабленным и истощенным организмом, старческого возраста.
В значительной мере подвержены возникновению пневмонии люди, злоупотребляющие алкоголем и табакокурением. Кроме общего негативного влияния на организм, данные токсические вещества повреждают слизистую оболочку бронхов и создают благоприятную среду для размножения бактерий.
Итак, развитие двустороннего воспалительного процесса в легких может быть обусловлено следующими провоцирующими факторами:
- переохлаждением либо перегреванием организма;
- частыми ОРВИ и осложнениями простудных заболеваний;
- бактериальными инфекциями;
- аутоиммунными заболеваниями;
- дефицитом сурфактанта;
- ослаблением иммунитета;
- хроническим недосыпанием;
- сердечной недостаточностью;
- хроническими заболеваниями органов дыхательной системы (бронхитом, астмой, синуситом, гайморитом);
- аллергическими реакциями.
В большинстве случаев двустороннее воспаление легких вызвано сильным переохлаждением, вследствие которого снижается локальное кровоснабжение органов дыхательной системы.
При недостаточном поступлении кислорода к легким ухудшается доставка иммуноглобулинов к легочной паренхиме и выработка макрофагов. В связи с этими процессами происходит быстрое размножение бактерий в легочных тканях.
При частых простудных заболеваниях происходит разрушение бронхиального эпителия, снижение местного иммунитета, активизация воспалительных процессов.
Недостаточность сурфактанта приводит к травматизации альвеолярных ацинусов, в результате чего пораженные участки зарастают соединительной тканью.
Вследствие деформации структуры бронхиального дерева образуются бронхоэктазы – расширения, в которых скапливаются и размножаются болезнетворные микроорганизмы, в результате чего может развиться 2-сторонняя пневмония.
При аллергических состояниях наблюдается истощение иммунной системы и снижение защитных функций организма. Пациенты с бронхиальной астмой и поллинозами имеют склонность к развитию двустороннего воспаления легких.
Симптомы воспаления легких
Двустороннее воспаление легких – очень серьезное заболевание, которое нельзя игнорировать или переносить на ногах. Оно может приводить к опасным последствиям и к летальному исходу. Двусторонняя пневмония проявляется различными симптомами, которые зависят от общего состояния больного, степени тяжести заболевания и других факторов. К основным характерным признакам заболевания относят:
- слабость;
- снижение или отсутствие аппетита;
- усиленное потоотделение;
- повышение температуры тела;
- кашель (сухой, влажный);
- синюшность кожных покровов носогубного треугольника, кончиков пальцев;
- одышка;
- тяжелое дыхание.
В некоторых случаях начало заболевания может протекать бессимптомно. Одним из первых симптомов двустороннего воспаления легких является резкое повышение температуры (до 39 градусов и выше). О большом поражении легочных тканей свидетельствует одышка.
У больного отмечается появление сухого, надсадного кашля, который со временем становится влажным. В мокроте могут обнаруживаться гнойные отделения и сгустки крови. Дыхание становится учащенным, поверхностным, ощущается боль в области грудной клетки, иррадиирущей в межлопаточное пространство.
Учитывая опасность осложнений заболевания, наличие хотя бы нескольких из вышеперечисленных симптомов должно быть веским основанием для безотлагательного обращения за медицинской помощью.
Диагностика пневмонии
Для предотвращения осложнений, заболевание нуждается в срочной диагностике внебольничной двусторонней пневмонии и адекватном лечении.
При выставлении диагноза учитываются жалобы больного, данные анамнеза заболевания, перкуторная и аускультативная картина. Выявление над легкими притупленного перкуторного звука, сухих и влажных хрипов при ослабленном дыхании с большой долей вероятности может подтверждать наличие субтотальной пневмонии.
Важная роль в диагностике принадлежит результатам общего анализа крови, рентгенографии легких и бактериологического анализа мокроты.
Обзорная рентгенография позволяет выявить в легких инфильтративные двусторонние затемнения очагового, сегментарного характера или тотальное поражение легких. Данное исследование – основной подтверждающий критерий двусторонней пневмонии.
Общий анализ крови больного показывает увеличенные показатели СОЭ, лейкоцитов, сдвиг лейкоцитарной формулы вправо.
Анализ мокроты позволяет определить тип возбудителя воспалительного процесса. Это необходимо, чтобы подобрать правильный антибактериальный препарат.
Качественное выполнение диагностики производят в Юсуповской больнице. Клиника оснащена всем необходимым оборудованием для проведения полноценного исследования. Ранняя диагностика заболевания способствует своевременному началу терапии, что в значительной степени снижает риск развития осложнений.
Лечение двустороннего воспаления легких
Лечение двухсторонней пневмонии рекомендуется проводить в стационаре. Учитывая опасность данной патологии, пациент должен находиться под постоянным наблюдением врача для оказания необходимой помощи. Для лечения заболевания используют антибактериальные препараты. Помимо этого лечение в клинике терапии Юсуповской больницы основывается на целом ряде принципов. Это:
- строгое соблюдение постельного режима;
- высококалорийное питание;
- обильное употребление жидкости (для выведения токсинов из организма);
- применение препаратов иммуномодулирующего действия, витаминных и минеральных комплексов;
- кислородные ингаляции;
- физиотерапевтические процедуры;
- дыхательная гимнастика;
- регулярные контрольные исследования: анализы крови, мочи, мокроты, флюорографии ОГК.
Основными целями лечения двустороннего воспаления легких являются:
- устранение возбудителя болезни;
- коррекция иммунитета;
- предотвращение развития осложнений.
В основе лечения пневмонии лежит применение антибактериальных препаратов (этиотропная терапия). Перед его назначением выполняют бактериальный посев мокроты, а в случае необходимости – проводят тест на чувствительность микроорганизмов к антибиотикам. Чаще всего при воспалении легких назначается прием макролидов, антибиотиков тетрациклинового ряда, бензилпенициллинов, аминопенициллинов, цефалоспоринов и фторхинолонов.
Больным в остром периоде проводят дезинтоксикационную и иммунозаместительную терапию. Кроме того, проводится симптоматическое лечение с применением жаропонижающих препаратов (ацетилсалициловой кислоты, парацетамола), муколитиков (отхаркивающих средств – бромгексина, амброксола), противовоспалительных препаратов (кетотифена, тавегила) и общеукрепляющих препаратов (элеутерококка, виферона).
Пациентам, страдающим заболеваниями сердечно-сосудистой системы, назначается прием сердечных гликозидов. Восстановить нормальную вентиляцию легких и снизить воспалительные процессы помогает применение физиотерапевтических методов лечения.
Последствия и осложнения двусторонней вирусной пневмонии
Обширная двусторонняя пневмония без должного лечения может привести к серьезным последствиям. Такими опасными осложнения воспаления легких являются:
- воспаление плевры (плеврит);
- отек легких;
- абсцесс легких;
- серьезные нарушения дыхания;
- инфекционно-токсический шок.
Пневмококковая инфекция способна распространиться по организму и вызвать воспалительный процесс среднего уха и менингит. Она очень быстро размножается и сильно токсична. В результате ослабления организма дополнительно может произойти заражение легионеллой. Совместно бактерии распространяются по организму в течение нескольких дней, и не все антибиотики способны справиться с такой ситуацией.
После перенесенного воспаления легких инфекция может остаться в организме человека в пассивной форме. Таким образом человек становится носителем инфекции и может заразить окружающих с низким иммунитетом: детей или людей пожилого возраста.
При несвоевременном лечении двустороннее воспаление легких приводит к смертельному исходу. Поэтому при первых симптомах воспаления легких необходимо обратиться за медицинской помощью. При непрекращающемся кашле, высокой температуре, боли в груди, затрудненном дыхании пациенту будет предложена госпитализация для осуществления лечения под контролем врача.
Прогноз
Прогноз заболевания будет зависеть от возраста пациента, устойчивости возбудителя, наличия дополнительных заболеваний, реакции иммунной системы и правильного выбора терапии. Двустороннее воспаление легких будет иметь неблагоприятный прогноз при осложненном течении заболевания, наличии иммунодефицитных состояний, у детей первого года жизни.
При своевременном и адекватном лечении двусторонняя пневмония заканчивается выздоровлением. Полное восстановление структур тканей легких наблюдается в 70% случаев.
Лечение в Юсуповской больнице
При подтверждении диагноза пневмонии необходимо экстренное начало лечения. Самолечение в данной ситуации не просто не оправданно, но и смертельно опасно. Квалифицированные специалисты клиники терапии Юсуповской больницы подберут эффективную и безопасную для организма схему приема препаратов нового поколения и окажут всестороннюю поддержку до самого выздоровления.
В круглосуточном стационаре Юсуповской больнице вас ждет комфортное пребывание в уютных палатах, полноценное питание и качественная медицинская помощь внимательного персонала.
Не рискуйте своим здоровьем, при первых признаках пневмонии запишитесь на прием к специалисту клиники терапии Юсуповской больницы по телефону. Нюансы госпитализации можно уточнить на нашем сайте, связавшись с врачом-координатором online.
Источник
Флюорографию назначают при подозрении на разные заболевания, которые поражают легкие. Распространенным показанием к рентгену легких является пневмония – предполагаемая или уже диагностированная.
Рентгеновское исследование при пневмонии
При подозрении на пневмонию рентгеновское исследование назначается обязательно. Рентген позволяет увидеть признаки пневмонии и тем самым подтвердить диагноз, а также выявить тип и стадию болезни. В отличие от других методов диагностики, при доказанной эффективности рентген более доступен. Однако, так как признаки пневмонии и других легочных заболеваний на рентгене похожи, данный тип исследования является лишь частью комплексной диагностики.
Что такое пневмония?
Пневмония, в народе называемая «воспалением легких», – это повреждение легочной ткани. В зависимости от стадии заболевания, она может поражать оболочку легкого и разные отделы, в том числе диафрагмальные плевры. Пневмония является очень опасным заболеванием, нередко приводящим к летальному исходу, поэтому при признаках болезни врачи назначают рентген.
Причины заболевания
В большинстве случаев пневмония возникает из-за попадания в орган вредоносных микроорганизмов: вирусов, бактерий, грибков. Заражение происходит воздушно-капельным путем. Еще один вид – эозинофильная пневмония – носит аллергический характер и требует срочного исследования с помощью рентгена. Гораздо реже пневмония бывает застойной, например при возникновении в результате длительного постельного режима. Также она может быть осложнением других заболеваний. Как выглядит пневмония на рентгене, во многом зависит от характера и стадии заболевания.
Признаки болезни
Симптомы пневмонии не заставляют себя долго ждать, выражаясь сухим или мокрым кашлем, температурой до 40 градусов. При мокром кашле врач обращает внимание на характер мокроты: «ржавая», кровяная с гноем, наличие или отсутствие запаха. Другими признаками пневмонии являются боли в грудной клетке, боку и даже животе – в данном случае рентген необходим для того, чтобы подтвердить расположение повреждений в легком.
Как делают рентгеновский снимок при пневмонии?
При пневмонии обычно делают рентген легких, вне зависимости от того, по какой причине возникло заболевание. Перед исследованием необходимо убрать все, что может исказить результаты: металлические предметы, украшения, длинные волосы и т. д. Рентген легких делают в вертикальном положении, предварительно раздевшись до пояса и встав перед аппаратом так, как скажет рентгенолог. По команде врача, пациент набирает в легкие воздух и задерживает дыхание, в это время аппарат делает снимок.
Как на рентгене выглядит пневмония?
Как выглядит пневмония на снимке рентгена, зависит от стадии заболевания и его характера. Однако в любом случае признаки пневмонии на рентгене видны как нарушения структурности легкого. Врачи обращают внимание на особенности легочного рисунка, корни легкого, плевру и расположение инфильтративных очагов. Светлые участки на снимке трактуются как безвоздушные.
Крупозная
Крупозная пневмония на рентгене характеризуется усилением легочного рисунка и утолщением корня, незначительным уплотнением плевры, а также сниженной воздушностью легкого. Снижение воздушности напрямую зависит от стадии болезни. Выглядит данное заболевание как среднее по интенсивности затенение. Крупозная пневмония является одной из самых опасных.
Очаговая
Как и при крупозной пневмонии, при очаговой на рентгене видно усиление легочного рисунка и утолщение корня, а также уплотнение плевры. Такая пневмония характеризуется очаговыми тенями разных размеров с нечеткими контурами. Также отмечается деформация легочного рисунка, которая очень хорошо видна на рентгене. Симптомы очаговой пневмонии на рентгене выявить сложно, поэтому диагностировать данное заболевание может только опытный врач.
Вирусная
К вирусной пневмонии относят атипичную. При усилении легочного рисунка и уплотнении плевры в данном случае корни легких не изменяются. Появление на рентгене очаговых теней в нижних и средних отделах легких при двусторонней вирусной пневмонии подтверждает диагноз. О стремительном развитии и опасности данной формы заболевания осведомлен весь мир, и это еще один аргумент в пользу того, чтобы исследовать признаки пневмонии на рентгене.
Противопоказания к проведению рентгена
Рентген нельзя делать беременным женщинам на любом сроке, а также детям до 15 лет. В ряде случаев препятствием к проведению исследования может быть состояние больного. Больной в лежачем положении не может пройти исследование из-за неспособности принять вертикальное состояние. При неадекватном состоянии, когда больной не может стоять неподвижно, признаки пневмонии на рентгене нельзя будет зафиксировать должным образом.
Как часто можно делать рентген при пневмонии?
Подтвержденный диагноз является показанием к регулярному рентгенологическому исследованию для контроля над течением болезни. Помогает ли назначенное врачом лечение, покажет, как выглядит на рентгене пневмония. В связи с этим многих пациентов беспокоит, насколько часто можно проводить эту процедуру без вреда для здоровья. После начала лечения, в зависимости от типа заболевания, рентген при пневмонии приходится делать через 6-10 дней. Если замечена положительная динамика, лечение продолжается так, как было начато. Пациент, который считается выздоравливающим, в дальнейшем проходит повторное исследование через 1, 3 и 6 месяцев. При благоприятном лечении больной получает незначительную дозу радиации, далекую от допустимых показателей. Это возможно, благодаря развитию медицинских технологий и мерам защиты в ходе процедуры.
Источник
Рентенография грудной клетки является наиболее информативным методом в диагностике пневмонии.
Можно ли обойтись без рентгеновского исследования легких при подозрении на пневмонию?
Рентгенография органов грудной клетки – стандарт диагностики пневмонии, обойтись без которого можно только в случае, если нет физической возможности его проведения (например, в районных участковых и сельских больницах). Однако пренебрежение рентгенографией может сослужить больному плохую службу – может оказаться, что назначенное лечение неверно, а пациента несколько месяцев безуспешно лечили стандартными антибиотиками от туберкулеза легких или опухоли.
Каковы показания к рентгенографии органов грудной клетки при пневмонии?
Показанием к проведению рентгенологического исследование служат следующие симптомы пневмонии: кашель с отделением мокроты, лихорадка, озноб, а также изменения в анализах крови. Повторные рентгеновские снимки легких необходимы в процессе лечения для контроля его эффективности, в конце – для того, чтобы судить о выздоровлении, и через некоторое время после окончания лечения – для наблюдения и выявления остаточных изменений в легких и окружающей их плевре.
Противопоказания к проведению исследования
Абсолютных противопоказаний для рентгенографии не имеется вовсе – исключением является беременность, особенно ее первый триместр. В том случае, если риск осложнений для матери в случае отказа от процедуры больше, чем риск негативного воздействия ионизирующей радиации на плод, исследование проводится, а область живота и таза беременной пациентки при этом тщательно экранируется (закрывается фартуком, не пропускающим рентгеновские лучи).
Как часто можно делать рентген?
Сейчас допустимой нормой облучения считается величина 4-5 мЗв в год. Некоторая часть этого облучения приходится на природные источники радиации (воздух, воду, почву, вдыхаемый радон и т.д.). На сегодня в России не рекомендовано превышать дозу 1 мЗв в год, полученную в результате медицинских исследований. Учитывая, что при однократной рентгенографии легких организм подвергается облучению величиной от 0,3 мЗв (в случае цифровой рентгенографии) до 3,0 мЗв (при использовании более старой – пленочной), безопасными можно считать в среднем до 3 исследований в год (цифровая РГ) и одно-единственное, если речь идет о пленочной.
Однако при пневмонии рентгеновское исследование проводится гораздо чаще – это правильно, ведь своевременное выявление осложнений и эффективный контроль лечения гораздо важнее, чем боязнь получить несколько «лишних» доз ионизирующей радиации.
Признаки пневмонии на рентгеновском снимке
Признаки пневмонии на рентгенограмме не слишком специфичны, т.е. могут иметь место и при других заболеваниях. Достоверным признаком пневмонии является затемнение в каком-либо участке легочного поля (очаговое или распространенное) с нечеткими размытыми контурами, которое обусловлено инфильтрацией ткани легкого – пропитыванием его плазмой крови и клеточными элементами – лейкоцитами и другими (см. снимок 1). Пневмония может быть очаговой (занимающей небольшой участок ткани легкого), сегментарной (захватывающей один или несколько сегментов ткани), долевой или крупозной (см. снимок 2), тотальной (самый тяжелый вариант – в процесс вовлечено все легкое целиком).
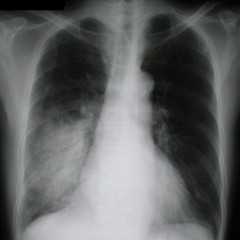
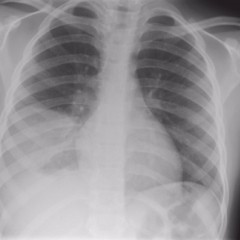
Рентгенологические симптомы изменяются в зависимости от стадии болезни: в период разгара в пораженном участке ткани легкого можно отметить лишь некоторое снижение воздушности (на снимке проявляется как легкое неинтенсивное затемнение в виде дымки). Затем, когда под влиянием бактериальных токсинов происходит повышение проницаемости стенки капилляров, ткань легкого локально инфильтрируется, а на рентгенограмме появляется участок уже более интенсивного затемнения с нечеткими контурами (см. снимок 3). По мере разрешения болезни участок инфильтрации становится все более неоднородным, уменьшается в размерах, и, наконец, исчезает совсем. Часто, однако, после пневмонии остаются ее следы: участки склероза, спайки, соединительнотканные тяжи, легочный рисунок вследствие этого может быть деформирован.
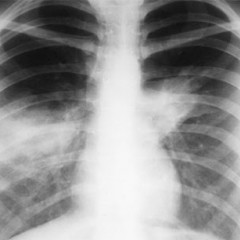
Расшифровка рентгеновского снимка органов грудной клетки
Основные органы грудной клетки, поддающиеся рентгенодиагностике – костная основа (грудина, ребра, лопатки, позвоночный столб); непосредственно органы (легкие, плевра, сердце, сосудистый пучок, средостение, щитовидная железа, вилочковая железа).
Рентгеновское изображение легких и костной основы грудной клетки – плоскостное (оценить и увидеть объем органов на одном двухмерном снимке не представляется возможным – вот почему для получения объемной картины используется рентгенография в двух проекциях), суммационное (все ткани, что лежат по ходу движения рентгеновского луча, отображаются на снимке) и плотностное (различные оттенки серого цвета отражают различия в плотности тканей), чаще всего негативное. Просветления (в данном случае темного цвета) – соответствуют наименее плотной структуре – мягким тканям, воздуху, и наоборот.
Дополнительно к рентгенографии для диагностики пневмонии также используются: рентгеноскопия легких и ребер – исследование, которое применяется преимущественно для оценки подвижности легких. Линейная томография (рентгеновская) позволяет устранить суммацию (наложение) теней различных структур грудной клетки друг на друга. При этом на снимке в фокусе будет лишь тот слой, который задан изначально. Ткани, соответственно, отражаются послойно. Компьютерная томография в основном используется для оценки распространенности изменений в легких, для выявления патологии в лимфоузлах средостения, для диагностики болезней и патологии средостения.
При расшифровке рентгеновского снимка вначале нужно оценить его качество и правильность укладки пациента – если это условие не соблюсти, дать точное рентгенологическое заключение будет сложно. При оценке рентгенограммы нужно учитывать форму легких, их размеры, структуру ткани легкого (легочных полей), состояние воздушности, размер и расположение органов средостения.
Очаги воспаления на рентгенограмме
Основным признаком пневмонии на рентген снимке является наличие участков затемнения на рентген снимке. Эти очаговые затемнения свидетельствуют о наличии инфильтрата (отечного воспаленного очага) в ткани легкого.
При этом учитываются размеры затемнения, его форма, контуры, положение, структура, количество.
По размеру затемнения подразделяются на:
- мелкоочаговые (до 3 мм)
- среднеочаговые (3-7 мм)
- крупноочаговые (8-12 мм)
- фокусные, распространенные, субтотальные, тотальные
Форма тени может быть округлой, веретенообразной, неправильной, кольцевидной. Затемнения могут быть низкой (более темные, чем костная ткань на снимке), средней (как кость), высокой интенсивности (почти как металл. Повышение интенсивности затемнения говорит о снижении воздушности ткани – что говорит об активности воспаления. Оцениваются также границы затемнения (четкие или расплывчатые), структура (однородная или неоднородная).
Оценка корней легкого
Затем производится оценка корней легкого – теней больших и средних бронхов, лимфатических и кровеносных сосудов – структурны они или нет, определяются ли в корнях легкого лимфоузлы, изменены ли они в размерах.
После этого оценивается состояние плевральных синусов пространства между листками плевры, которая выстилает полость груди изнутри и покрывает легкие снаружи. В норме они должны быть свободны, что на снимке в прямой проекции проявляется как участок просветления с острым углом, образованным участком грудной стенки и диафрагмой (справа и слева). При наличии жидкости в них будет отмечаться интенсивное затемнение с верхним горизонтальным уровнем.
Оценка состояния диафрагмы
В заключение оценивается состояние диафрагмы (приподнята, опущена, с дефектами или нет), легочного рисунка, сердца.
Виды рентгенографии легких – цифровой рентген, флюорография, компьютерный томограф
Облучение при рентгене – риски, дозы, техника безопасности
Источник
