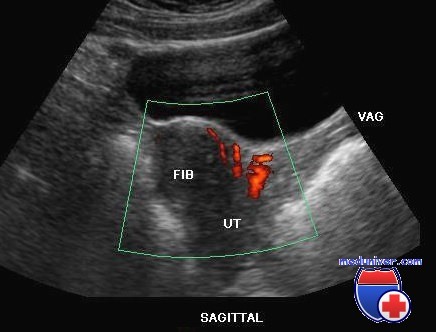
На узи малого таза видно воспаление

УЗИ при воспалении придатков врачи назначают вместе с другими видами диагностики. Чаще всего обследование сочетают с анализом гинекологического мазка. Инструментальный и лабораторный методы оценки увеличивают точность показаний. С этой же целью рекомендуется проводить ультразвуковое исследование влагалищным датчиком.
Трансвагинальное УЗИ по гинекологии стало стандартным обследованием, которое проводится на приемах в большинстве коммерческих клиник. Возможности метода позволяют диагностировать пороки развития внутренних половых органов, новообразования. Точность обследования во многом зависит от разрешения аппаратуры и профессионализма врача. Для профилактики ряда заболеваний оно показано один раз в 1-2 года. Женщинам после 40 лет лучше проводить УЗИ не менее одного раза в 12 месяцев.
Ультразвуковое исследование при воспалении придатков матки, или аднексите, прямо не указывает на заболевание в острой форме. Косвенные признаки патологического процесса: утолщение маточных труб, их заполнение жидкостью. Возможно выявление спаек в малом тазу, тубоовариальных абсцессов, скопления жидкости, деформации эндометрия и миометрия.
Проводить первичное УЗИ при подозрении на воспаление придатков можно в любой день менструального цикла. Если специалист видит расширения маточных труб – гидросальпинкс, сактосальпинкс, – то назначает повторное УЗИ после окончания менструации. Специалисту необходимо уточнить, есть ли заброс менструальной крови в трубы. Обнаружение воспаления эндометрия – показание к двукратному ультразвуку в первой и второй фазах цикла: нужно определить состояние слизистой оболочки матки.
Проведите УЗИ органов малого таза, если Вас беспокоят:
- боли в паху,
- состояние общей разбитости,
- высокая температура,
- нарушения мочеиспускания,
- напряжение в нижних отделах живота, болезненность при надавливании.
Это симптомы острого воспаления придатков. Начало лечения на этой стадии с большей вероятностью предотвращает рубцевание.
Хроническое поражение характеризуется тупыми болями внизу живота, иногда во влагалище, сбоями менструального цикла: часты нерегулярные обильные менструации. Протекают болезненно. Однако менструальные кровотечения бывают скудными и кратковременными.
УЗИ необходимо при дифференцированной диагностике гинекологических и иных заболеваний с болями внизу живота, например:
- эндометриоза,
- эндометрита,
- разрыва кисты яичника,
- острого аппендицита.
Кроме ультразвукового исследования при воспалении придатков врач проводит анамнез: уточняет жалобы пациенток, время и условия появления симптоматики, характер болей и выделений из половых путей. Если ранее Вы перенесли гинекологические заболевания или оперативное лечение половых органов, то сообщите об этом.
Далее специалист проводит бимануальную пальпацию на гинекологическом кресле, чтобы определить консистенцию и подвижность матки и придатков, выявить или исключить болезненность шейки матки. При обследовании диагностируется увеличение придатков.
Поскольку наиболее распространенная причина аднексита – восходящая инфекция, то для ее определения нужно сдать мазок. Биоматериал забирают из трех точек: влагалища, цервикального и мочеиспускательного каналов. Возможные возбудители:
- гарднерелла,
- микоплазма,
- уреаплазма,
- цитомегаловирус,
- трихомонады,
- стрептококки и т.д.
Для их точного определения и подбора адекватной антибактериальной терапии показан бактериологический посев.
Сегодня трансвагинальное ультразвуковое исследование при воспалении придатков информативнее КТ и дешевле МРТ.
«Евромед С» проводит гинекологическое УЗИ. Звоните.
Все статьи
5% скидка Распечатайте купон с нашего сайта
Задайте свой вопрос на сайте Получите профессиональную консультацию!
Источник
Автор: Anjali Agrawal
Практические основы
Воспалительные заболевания органов малого таза (ВЗОМТ)- это общий термин, обозначающий инфекционное поражение органов половой системы и окружающих их структур.
Они охватывают широкую категорию заболеваний, включая эндометрит, сальпингит, сальпингоофорит, тубоовариальный абсцесс и перитонит таза. Течение заболевания может быть бессимптомным, иметь легкие неспецифические симптомы или иметь молниеносный характер. Оперативная диагностика и лечение этого состояния имеют решающее значение, потому что осложнения ВЗОМТ могут быть опасными для жизни и фертильности.
Боль в нижней части живота и аномальные выделения из влагалища являются общими симптомами. Часто при физикальном осмотре выявляются изменения подвижности шейки матки и болезненность придатков. В тяжелых случаях у пациенток может наблюдаться токсемия и признаки инфекции, такие как лихорадка, лейкоцитоз, повышенная СОЭ или уровень С-реактивного белка.
Предпочтительный метод диагностики
УЗИ должно быть первым диагностическим методом выбора при подозрении на ВЗОМТ. Также УЗИ показаны для оценки осложнений ВЗОМТ, которые могут повлиять на оперативное или неоперативное лечение или решение о госпитализации пациента.
Трансвагинальное УЗИ позволяет детально визуализировать матку и придатки, в том числе яичники и утолщенные маточные трубы. Трансабдоминальное УЗИ дополняет эндовагинальное исследование, потому что оно обеспечивает общее представление о состоянии других тканей таза.
МРТ служит отличным методом визуализации в тех случаях, когда результаты УЗИ неоднозначны.
Время от времени может использоваться КТ в качестве первоначального диагностического исследования для выявления причин неспецифической боли в области таза у женщин. КТ очень чувствительна к выявлению патологии тазовых органов.
Рисунок 1: Эндовагинальное УЗИ. Это изображение показывает безэховые трубные структуры в придаточной области. Подозрение на гидросальпингс.
Рисунок 2: Эндовагинальное УЗИ. Это изображение показывает относительно увеличенный правый яичник у пациентки, с усиленным кровотоком и небольшим количеством свободной жидкости вокруг. Подозрение на оофорит.
Рисунок 3: Это УЗИ показывает заметно гетерогенный и утолщенный эндометрий. Подозрение на эндометрит.
Рисунок 4: Трансабдоминальное УЗИ. Это изображение демонстрирует эхогенную область в эндометрии с грязным затенением, что предполагает воздух в эндометрии и эндометрит. Кроме того, присутствуют двусторонние сложные структуры. Подозрение на тубоовариальный абсцесс.
Компьютерная томография
При ранних сроках ВЗОМТ КТ обнаруживает затемнение фасциальных плоскостей нормального тазового дна, утолщение маточно-крестцовых связок, цервицит, оофорит, сальпингит и скопление жидкости в полости матки, труб или таза.
Рисунок 5: Жидкость в полости матки с измененным тазовым жиром, наводит на размышления об эндометрите.
Позже, может наступить реактивное воспаление в смежных органах, проявляющееся как тонко- или толстокишечная непроходимость, гидронефроз или гидроуретер и воспаление в правом верхнем квадранте (синдром Фитца-Хью-Кертиса).
Рисунок 6: Тубоовариальный абсцесс, распространяющийся вдоль правого параколического желоба до подпеченочной области и сопровождающийся болью в правом верхнем квадранте.
Ультразвуковая диагностика
УЗИ является наиболее часто используемым методом визуализации при подозрении на воспалительные заболевания органов малого таза.
Острые ВЗОМТ
Результаты могут быть неспецифическими и едва различимыми при ранних или умеренных ВЗОМТ, поэтому полезна корреляция с клиническими и лабораторными данными.
Матка может быть увеличена, иметь нечеткие границы и накапливать жидкость в полости с утолщением эндометрия. Также может наблюдаться повышенная эхогенность тазового жира и наличие свободной жидкости в полости таза.
Яичники могут быть увеличены с увеличением числа фолликулов в результате воспаления.
Нормальные фаллопиевы трубы трудно визуализировать при УЗИ. Сальпингит может быть диагностирован с помощью ультразвука как гиперэхогенная структура с гипоэхогенным краем отека. При прогрессировании заболевания адгезия может вызвать закупорку маточных труб, что приводит к накоплению гноя и пиосальпинксу. Расширенные трубки с утолщенными эндосальпингеальными складками в поперечном сечении напоминают зубчатое колесо. Гиперемия стенок и складок маточной трубы видна на цветном допплере.
Разрушение архитектуры яичников и маточных труб в комплексе приводит к толстостенной, плохо выраженной многоядерной кистозно-твердой опухоли, называемой тубоовариальным абсцесом. Поздно выявленный ТОА может иногда разрываться, что приводит к перитониту и внутрибрюшинным абсцессам.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Скачать PDF
Хронические ВЗОМТ
Гидросальпинкс может развиваться из-за скопления жидкости в закупоренной трубе. Его можно рассматривать как тонкостенную фаллопиеву трубу, содержащую безэховую жидкость, неполные перегородки и знак «бусы на струне», которые являются остатками эндосальпингеальных складок. Киста брюшной полости также может рассматриваться как локализованный сбор жидкости, окружающий матку и яичники. Это следствие спаек, препятствующих всасыванию жидкости из разорванной кисты яичника.
Гидросальпинкс и пиосальпинкс обычно можно легко отличить от тазовых вен и кишечника, визуализируя цветной поток внутри кровеносных сосудов и перистальтику кишечника.
Результаты визуализации при ТОА могут быть неспецифичными и должны отличаться от эндометриом, внематочной беременности, геморрагических кист, опухолей яичников и абсцессов из соседних органов.
В нашем каталоге вы можете выбрать УЗИ аппараты для акушерства и гинекологии. Свяжитесь с нашим менеджером и он ответит на ваши вопросы.
Источник

Каждая женщина в своей жизни неоднократно делает ультразвуковое обследование органов малого таза, столкнувшись с каким-либо заболеванием гинекологической сферы, готовясь к беременности, а также в профилактических целях.
Какие органы исследуются с помощью этого метода?
- Матка
- Шейка матки
- Яичники
- Фаллопиевы (маточные) трубы
То есть врач с помощью ультразвука изучает репродуктивные органы женщины, поэтому часто такой вид УЗИ называют гинекологическим. Его можно провести двумя способами:
- Трансабдоминально
- Трансвагинально
В первом случае исследование проводится через поверхность живота. Для лучшего обзора органов женщине надо выпить перед исследованием около 1 литра воды. Доктор нанесет на кожу пациентке специальный гель, проводящий ультразвук, и в течение 30 минут произведет осмотр. Однако надо понимать, что трансабдоминальное УЗИ не во всех случаях достаточно информативно. Если есть возможность, то лучше делать трансвагинальное обследование, при котором врач помещает датчик во влагалище. Это позволит отследить малейшие изменения в органах, что особенно важно при бессимптомных гинекологических заболеваниях, например, при образовании злокачественных опухолей на ранних стадиях.
Оба этих вида УЗИ безболезненны и не доставляют особого дискомфорта женщине.

Какие болезни можно выявить таким образом?
- Кисты яичников
- Миомы
- Злокачественные новообразования
- Воспалительные процессы в женских половых органах
- Эндометрит
- Наличие полипов
Также этот вид диагностики используют для отслеживания роста фолликулов при планировании беременности.
В каких случаях надо делать это УЗИ?
Врачи рекомендуют проводить такое исследование каждой женщине один раз в год с целью профилактики, чтобы не упустить момент развития того или иного заболевания и вовремя назначить лечение.
Незамедлительно делать ультразвуковое исследование органов малого таза нужно, если:
- У вас началось кровотечение вне цикла
- Вы чувствуете боль внизу живота
- У вас произошел сбой цикла
В какие дни делать?
Наиболее подходящий период – с пятого по седьмой дни цикла (со дня начала менструации), но не позднее десятого. Это связано с тем, что в данный отрезок времени эндометрий, который выстилает матку изнутри, тонкий, что дает возможность врачу рассмотреть гиперплазию, миому, полипы, эндометрит при их наличии. Начиная с десятого дня цикла происходит утолщение эндометрия, в результате чего некоторые изменения могут остаться незамеченными.
В середине либо во второй части цикла УЗИ назначается, если женщина наблюдаются у гинеколога с диагнозом «бесплодие» с целью наблюдения за фолликулогенезом и установления факта овуляции.
И, конечно, если вы испытываете неприятные ощущения, боль в нижней части живота, у вас появились выделения, кровотечение, то надо срочно записаться на ультразвуковую диагностику органов малого таза, а также на прием к врачу-гинекологу.
Записаться на УЗИ экспертного класса вы можете по телефону 220-97-27
Статьи по теме:
- Зачем делать УЗИ?
- УЗИ органов малого таза у женщин – подготовка, что показывает
- Что показывает УЗИ коленного сустава?
(1)
Источник

Автор
Ведущий врач
Кандидат медицинских наук
Врач ультразвуковой диагностики
Ультразвуковое исследование органов малого таза у женщин является современным и информативным методом, используемым для оценки и контроля состояния женской репродуктивной системы в различные периоды жизни. УЗИ органов малого таза включает в себя обследование матки, маточных труб и яичников.
Показания к УЗИ органов малого таза
Показаниями к УЗИ органов малого таза являются:
нарушения менструального цикла;
внезапное или длительное кровотечение;
боли внизу живота (область малого таза);
подозрения на опухолевые образования;
все варианты беременности (в т.ч. подозрения на внематочную беременность);
воспалительные заболевания органов малого таза в анамнезе;
бесплодие;
профилактический осмотр.
Ультразвуковое исследование органов малого таза используется также для контроля состояния матки и плода при беременности (УЗИ позволяет диагностировать наличие беременности начиная с 2,5 недель). С помощью УЗИ отслеживается положение средств внутриматочной контрацепции, контролируются возможные осложнения при применении гормональных контрацептивов. Женщинам, заботящимся о своём здоровье и для своевременного выявления возможных патологий рекомендуют проходить обследование, включающее УЗИ органов малого таза, не реже одного раза в год.
Что показывает УЗИ органов малого таза
УЗИ малого таза у женщин позволяет:
определить многоплодную беременность;
определить локализацию плодного яйца (в матке, в трубе, в шейке матки, в яичнике);
провести диагностику и оценку состояния миоматозных узлов матки;
определить степень и локализацию такого заболевания как эндометриоз;
диагностировать полипы шейки матки и полости матки, кисты, опухоли, объемные образования матки и ее придатков;
пороки развития внутренних половых органов (у подростков);
хронические воспалительные процессы;
осложнения после абортов и родов.
Как проводится УЗИ малого таза у женщин
УЗИ органов малого таза может быть проведено двумя способами – трансвагинально (через влагалище) и через переднюю брюшную стенку. Обследование рекомендуется проходить в I-й фазе менструального цикла (на 5-7-й день от начала менструации). Трансвагинальное обследование специальной подготовки не требует, перед исследованием достаточно опорожнить мочевой пузырь. При обследовании через брюшную стенку необходимо наоборот, чтобы мочевой пузырь был полным. Для этого следует не мочиться в течение 3-4-х часов, предшествующих исследованию, а за полтора часа до процедуры выпить не менее литра жидкости.
Ультразвуковое исследование безболезненно (за исключение случаев острого воспаления), занимает не более 20 минут. Обратившись в АО «Семейный Доктор», Вы получаете возможность сделать УЗИ органов малого таза (в том числе 3D) быстро и в комфортных условиях.
Записаться на диагностику
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник
УЗИ малого таза женщины в норме. Какие могут быть отклонения?Уже несколько десятилетий прошло, как метод ультразвуковой диагностики прочно вошел на вооружение современной медицины. Его преимуществами считаются относительная легкость выполнения, отсутствие вредного влияния на организм исследуемого, высокая информативность. Существует несколько типов ультразвуковой диагностики, но самым распространенным является так называемый В-режим – когда на основе информации от отраженных волн строиться двухмерное изображение. Данный способ медицинской визуализации давно уже стал основным методом исследования многих органов и систем, в частности, современную гинекологию невозможно представить себе без УЗИ. Исследование органов малого таза женщины производиться практически исключительно данным способом, лишь в некоторых спорных случаях прибегают к дополнительным методам диагностики. К органам малого таза у женщины относят практически всю репродуктивную систему – матку, маточные трубы и яичники. Также в малом тазу находятся такие органы, как мочевой пузырь и прямая кишка, которые также могут быть исследованы при помощи УЗИ. Тем не менее, подавляющее число УЗИ малого таза у женщин выполняется именно с целью обследования детородных органов. Для этой цели разработаны и широко применяется два основных приема ультразвуковой диагностики, различающиеся положением датчика. В одном случае датчик аппарата находиться на передней брюшной стенке, через которую и ведется исследование органов. Преимуществом этого приема является больший комфорт женщины при процедуре и возможность определенного маневра у врача-исследователя – при необходимости можно попутно осмотреть мочевыделительную систему, а также близлежащие органы. Однако при этом получается менее четкое изображение органов – все же между передней брюшной стенкой и маткой может быть значительная прослойка тканей. Другой прием заключается во введении датчика во влагалище (интравагинальное УЗИ органов малого таза) – это обеспечивает высочайшую четкость изображения, так как источник ультразвуковых волн практически непосредственно прилегает к исследуемым органам. Однако такое исследование требует наличия у врача определенных навыков и создает некоторый дискомфорт для женщины, кроме того, при такой методике невозможно попутно изучить близлежащие к детородным органам ткани. В зависимости от приема УЗИ органов малого таза от женщины требуется и различная подготовка к исследованию. Перед традиционным исследованием через брюшную стенку примерно за час необходимо выпить около литра воды и не ходить в туалет до окончания процедуры – наполненный мочевой пузырь служит своеобразной “подсветкой” для органов репродуктивной системы. Если же предполагается использование интравагинального УЗИ, то непосредственно перед исследованием мочевой пузырь необходимо опорожнить, то есть сходить в туалет. В рамках стандартного УЗИ органов малого таза у женщин исследуются следующие характеристики: – Положение матки в малом тазу и относительно других органов; – Размеры и контуры матки; – Структура различных слоев матки – главным образом мышечного (миометрия) и слизистого (эндометрия) слоев; – Характеристики полости матки (размер, гладкость стенок); – Размеры и структура шейки матки; – Размеры яичников и их структура; – Структура маточных труб (если определяются); – Состояние тканей, окружающих органы репродуктивной системы.
Ряд характеристик органов репродуктивной системы у женщин детородного возраста значительно изменяются в зависимости от этапа менструального цикла, что должен учитывать врач. Кроме того, УЗИ органов малого таза женщине можно назначать в определенный день цикла для более детального изучения той или иной функции репродуктивной системы. Так, общее исследование органов малого таза лучше всего проводить на 5-6 день цикла, начало которого отчитывается от первого дня менструаций. Для более точного обследования структуры эндометрия больше подходит вторая половина цикла – после 14го дня, так как в этот период слизистая оболочка матки достигает наибольшей толщины и какие-либо изменения становятся более заметными. Для проверки образования новых яйцеклеток и работы яичников нередко назначается неоднократное УЗИ – на 7, 14 и 22 день цикла. Такая методика позволяет адекватно оценить работу репродуктивной системы в динамике. Рассмотрение основных характеристик органов малого таза у женщин в рамках УЗИ происходит достаточно быстро, однако зачастую не может дать точный диагноз и требует дополнительных методов диагностики. Тем не менее, высокая информативность метода помогает направить исследование в нужное русло. Положение матки – нормальным считается такое расположение матки в малом тазу, когда она несколько отклонена вперед от вертикальной линии тела. В заключении УЗИ такое положение называется Anteflexio. Врожденной патологией считается отклонение матки назад – это может быть причиной бесплодия у женщины, а также значительно осложняет течение родов. Размеры и контуры матки – размеры матки находятся в сильной зависимости от количества родов и беременностей женщины, поэтому последняя должна в обязательном порядке информировать врача обо всех беременностях, в том числе и тех, которые были прерваны на раннем этапе (выкидыш или аборт). При УЗИ органов малого таза у женщин измеряется длина, толщина и ширина матки. У не имевшей беременностей женщины размеры матки соответственно составляют 44 мм*32 мм*44 мм. При наличии в анамнезе беременностей без последующих родов размеры матки несколько увеличены – 49 мм*37 мм*46 мм, если же женщина уже рожала, то нормальные размеры матки будут 51 мм*39 мм*50 мм. После нескольких родов размеры матки могут увеличиться еще на 4-5 мм, в любой ситуации допустимы колебания от указанных значений 5-6 мм – это считается вариантом нормы. Если при УЗИ органов малого таза обнаружено значительно уменьшенная в размерах матка, это говорит о ее недоразвитии, увеличение же матки может быть вызвано беременностью или опухолью, о наличии которой свидетельствует также размытость контуров матки – в норме очертания этого органа на УЗИ четки и ровные. Структура миометрия на фоне полного здоровья должна быть однородной. Наличие включений, обладающих повышенной эхогенностью, расценивается как признак миомы матки или другого типа опухоли. Структура эндометрия. Изучение слизистой оболочки матки при УЗИ органов малого таза представляет собой наибольшую сложность, так как толщина и другие характеристики этого слоя наиболее сильно изменяются в течении менструального цикла. – В первую фазу менструального цикла – фазу регенерации, 3-5 день – эндометрий на УЗИ определяется достаточно плохо, его толщина составляет 3-4 мм. – Фаза ранней пролиферации (5-7 день) – эндометрий утолщается до 4-6 мм, однако его эхогенность остается низкой, структура этого слоя однородная. – Фаза средней пролиферации (7-10 день) – единственным отличием картины УЗИ от предыдущей стадии является утолщение эндометрия до 8-9 мм. – Фаза поздней пролиферации (10-14 день) характеризуется нарастающими толщиной (до 9-14 мм) и эхогенностью эндометрия. – Фаза ранней секреции (15-18 день) – утолщение слизистой оболочки матки продолжается, хоть и более медленными темпами, толщина последней к концу фазы достигает 11-16 мм. Эхогенность эндометрия начинает повышаться неравномерно, начиная от миометрия к полости матки, в результате чего образуется область со сниженной эхогенностью в центре матки. – Фаза средней секреции (18-23 день) – толщина эндометрия становиться максимальной за весь цикл (12-18 мм), эхогенность также продолжает увеличиваться, гипоэхогенная область в центре матки становится незаметной. – Фаза поздней секреции (23-27 день) – толщина эндометрия уменьшается до 11-16 мм, его структура становиться неоднородной, возникают очаги с повышенной эхогенностью. Отсутствие таких изменений на данном этапе менструального цикла свидетельствует о децидуализации эндометрия – его подготовке к имплантации зародыша после успешного зачатия.
Изучение эндометрия в динамике или хотя бы описание его характеристики в точно определенный день цикла (если женщина ведет календарь) позволяет не только определить наличие патологий в этом слое, но охарактеризовать течение всего менструального цикла, изменения которого могут быть вызваны различными эндокринными нарушениями. Полость матки – как уже было сказано, размеры полости матки могут сильно различаться в зависимости от этапа менструального цикла и толщины эндометрия. Однако в любом случае внутренная поверхность матки должна быть четкой и ровной, а в ее полости не должно быть различных эхогенных образований – нечеткость контуров свидетельствует о воспалительном процессе (эндометрите), а гиперэхогенные образования являются полипами или опухолями матки. Шейка матки – ее размеры также во многом зависят от беременностей и родов. Длина, толщина и ширина шейки являются важным диагностическим критерием рака шейки матки. У женщины, которая не переносила беременность, размеры шейки составляют 29 мм*26 мм*29 мм. Если была прерванная беременность, то размеры шейки матки увеличиваются на 1-2 мм, после родов они составляют 34 мм*29 мм*33 мм. Канал шейки матки должен иметь толщину 2-3 мм быть гипоэхогенным, так как заполнен слизью. Расширение канала или изменение структуры шейки матки, обнаруженные при УЗИ органов малого таза, являются поводом для осмотра у гинеколога и взятия мазка на анализ, так как причина изменений может заключаться в воспалении или опухоли шейки. Яичники также претерпевают значительные изменения в течении менструального цикла и обладают достаточно сложной структурой. Нормальные размеры яичников на 3-5 день цикла составляют 30 мм*19 мм*27 мм, но колебания нормы у различных женщин могут составлять до 10 мм. Поверхность яичников четкая, бугристая, во внутренней структуре определяется мозговое вещество средней эхогенности, состоящее из фиброзной ткани и корковый слой, содержащий аэхогенные включения – фолликулы с жидкостью. На раннем этапе менструального цикла размеры правого и левого яичников в целом одинаковы, впоследствии один становиться больше другого за счет развивающего фолликула. На 3-5 день в корковом веществе обоих яичников содержится по 10-12 аэхогенных образований размером 3-4 мм. На 7-9 день менструального цикла можно определить развивающийся фолликул, диаметр которого становиться 10-11 мм, тогда как размеры других фолликулов постепенно уменьшается и они начинают исчезать. В дальнейшем размеры фолликула увеличиваются на 2-3 мм в день вплоть до овуляции (14-15 день), когда его диаметр составляет 20-25 мм. Во второй половине менструального цикла, после овуляции, на 15-19 день на месте фолликула образуется область с неравномерной эхогенностью – желтое тело, диаметром 15-18 мм. В течении 19-23 дня менструального цикла желтое растет, увеличиваясь до 23-27 мм, его эхогенность при этом снижается. На 24-27 день желтое тело начинает резко уменьшатся, практически не определяясь к менструации. Его сохранение и даже некоторое увеличение после 23 дня цикла свидетельствует о зачатии. Маточные трубы в большинстве случаев не определяются на УЗИ органов малого таза. Их появление при исследование может говорить об их воспалении, неравномерная гиперэхогенная область на месте маточной трубы свидетельствует о внематочной (трубной) беременности. В норме позади матки определяется небольшое количество жидкости, которая содержится позадиматочном пространстве брюшной полости (дугласовом пространстве). Увеличение количества жидкости позади матки или ее появление по бокам или спереди от органа свидетельствует о воспалении окружающих матку тканей (параметрит). – Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики “Профилактика заболеваний” Автор: Искандер Милевски |
Источник