Не проходит воспаление женское

Одна из самых распространенных причин обращения к гинекологу – кольпит. Кольпит или вагинит – это воспаление слизистой влагалища и вульвы. Заболевание может иметь инфекционное и неинфекционное происхождение и обнаруживается у девочек и женщин в любом возрасте.
Прием гинеколога – 1000 руб. Комплексное УЗИ малого таза – 1000 руб. Мазок – 350 руб. Консультация по результатам диагностики (по желанию) – 500 руб.
Причины кольпита
Если у малышей и подростков главная причина заболевания – факторы неинфекционного характера, то у взрослых женщин пусковой механизм кольпита – патогенные микроорганизмы, попавшие на слизистую оболочку влагалища, например, после незащищённого полового акта.

Но нельзя утверждать, что кольпит бывает только у женщин, вступающих в сексуальные отношения с мужчиной без презерватива, который защищает от вирусов, грибков и инфекций. Основная причина кольпита – это изменение состава влагалищной микрофлоры, где в норме должны преобладать молочнокислые микроорганизмы, защищающие от проникновения болезнетворных бактерий.
Флора может изменить биологический состав под влиянием следующих факторов:
- стресс и депрессия (они провоцируют снижение иммунитета);
- эндокринные нарушения (проблемы со щитовидкой, надпочечниками);
- неправильно подобранные антибиотики (или долгий курс лечения) – антибиотики уничтожают все без разбора;
- изменения в рационе питания (во время отдыха в экзотической стране);
- инфекции (стафилококки, пневмококки), ЗППП (ИППП), генитальный герпес, ВПЧ;
- травмы слизистой поверхности влагалища (во время гинекологического осмотра, использования секс-игрушек);
- смена климата (поездка зимой в жаркие страны);
- несоблюдение норм гигиены;
- беспорядочные половые контакты;
- менопауза;
- дисфункция яичников.
Какими бы ни были причины кольпита, заболевание причиняет массу неудобств женщине и дает серьезные осложнения, поэтому требует обязательного лечения.
Симптомы кольпита
Каждая вторая женщина, пришедшая на приём к гинекологу, сталкивалась хоть раз в жизни с проявлением кольпита. Для него характерны следующие симптомы:
- во влагалище ощущается жжение и зуд, жжение может быть и при мочеиспускании;
- возникают легкий или нестерпимый зуд;
- выделения характеризуются гнойными вкраплениями, творожистой консистенцией;
- во время полового акта ощущается трение, жжение и боль в половых органах;
- мочеиспускание проходит болезненно;
- болит низ живота.
Присутствовать могут все признаки кольпита одновременно или 2-3 симптома. Все зависит от степени развития заболевания.
При осмотре в гинекологическом кресле при кольпите врач отмечает следующее:
- гиперемию – покраснение из-за наполненности кровью слизистых поверхностей;
- отёк стенок влагалища;
- петехии – мелкая сыпь в виде точечных кровоизлияний;
- пигментация (изменение цвета) эпителиального (кожного) покрова;
- естественный уровень кислотности 3.8-4.2 рН увеличен до 6.
Иногда кольпит в лёгкой форме проходит сам собой в течение нескольких дней. Многие женщины не придают значения болезненным ощущениям во влагалище, жжению при мочеиспускании. Тем более, для кольпита не характерна высокая температура, даже в острой форме. В этом кроется опасность болезни – она легко перерастает в хроническую форму, создавая благоприятные условия для заражения патогенной микрофлорой и развитием серьёзного воспаления внутренних женских органов.

Виды кольпита
В зависимости от характера проявления и типа возбудителя кольпит делится на виды:
По интенсивности протекания: острый, подострый, хронический. В остром периоде кольпит может дать максимум проявлений – именно в этот период нужно немедленно обратиться к хорошему гинекологу. При хроническом кольпите симптомы смазаны и обостряются на короткое время.
Согласно типу возбудителя:
- Специфический. Он вызван патогенными возбудителями, которые не могут находиться на стенках влагалища здоровой женщины. Как раз этот тип кольпита возникает при заражении от полового партнера.
- Неспецифический. Его провоцируют условно-патогенные микроорганизмы, существующие в количестве не более 10% в организме здоровой женщины. Под влиянием неблагоприятных факторов (ослабление иммунитета, стресс) условно-патогенные бактерии становятся болезнетворными, провоцируя воспаление стенок влагалища.
Относительно возраста пациентки:
- Детский. Он сочетается в детском возрасте с вульвитом (воспалением наружных половых губ), и характерен для девочек младше 10 лет, которые часто болеют респираторно-вирусными инфекциями и принимают антибиотики. Все это сказывается на иммунитете, что и приводит к кольпиту.
- Репродуктивного возраста. Нередко возникает по причине неграмотной личной гигиены, когда бактерии из желудочно-кишечного тракта попадают на стенки влагалища. Это возможно при неправильном подмывании, длительном ношении прокладок, анальном сексе. Также кольпиту способствуют ежедневные прокладки с различными ароматами, синтетические колготки и агрессивные средства гигиены.
- В климактерическом периоде. У женщин в климаксе падает выработка гормона эстрадиола, который поддерживает оптимальный уровень кислотности 3.8-4.2 рН. Толщина стенок слизистой становится тоньше, молочнокислые бактерии уступают место болезнетворной флоре.
Возбудители кольпита
Специфический кольпит возникает на фоне заражения ИППП, один из симптомов которых – воспаление влагалищной стенки. Основные возбудители – гонококки, трихомонады, хламидии, бледная трепонема (возбудитель сифилиса), палочка Коха, микоплазма и уреаплазма. Не редкость, когда обнаруживается сразу несколько видов патогенных бактерий – сложное инфицирование половой системы, гарантированно приводящее к бесплодию.
К неспицифическим возбудителям кольпита относят условно-патогенную микрофлору, которая в обязательном порядке присутствует и у здоровой женщины. Граница между нормой и опасным содержанием в составе микрофлоры условных патогенов – 10% по отношению к «хорошим» бактериям.
Условные патогены моментально становятся опасными возбудителями под влиянием следующих факторов:
- Несоблюдение норм гигиены (особенно это характерно для девочек, которые из оздоровительных лагерей нередко приезжают с кольпитом);
- Ношение синтетического нижнего белья, облегающих брюк и леггинсов, не допускающего воздух к половым органам. Сырость, тепло и отсутствие кислорода – идеальная среда для развития кольпита;
- Пользование ежедневными прокладками (они имеют различные ароматизаторы, которые на самом деле агрессивно воздействуют на микрофлору и перекрывают доступ кислорода);
- Занесение кокков из анального отверстия во влагалище;
- Стресс, которые ослабевает естественные защитные силы организма, длительное лечение антибиотиками, частые простуды и ОРВИ, отравление продуктами питания, поносы, диеты, провоцирующие нехватку витаминов и клетчатки;
- Аборты, ослабляющие всю систему и резко меняющие гормональный фон;
- Сахарный диабет – при этом заболевании меняется метаболизм в клетках, снижается иммунитет, изменяется кислотность слизистых.
У зрелых женщин, достигших климакса, нередко встречается атрофический кольпит, вызванный возрастным истончением слизистой поверхности. Во время интимной близости у них не выделяется смазка, вследствие чего половой акт становится болезненным. Помочь ситуации сможет только гормонозамещающая терапия.
Чем опасен кольпит
Сам по себе кольпит не опасен, хотя доставляет массу неприятных ощущений, гораздо опаснее его осложнения, приводящие к серьёзным проблемам со здоровьем. Многие женщины ждут, что болезнь пройдёт сам собой, отказываясь от лечения, в итоге кольпит становится хроническим.
Среди возможных последствий кольпита следует выделить:
- Хроническая форма заболевания опасна рецидивами, которые значительно ухудшают качество жизни женщины. Постоянное жжение, боль при половом акте, молочница и другие сюрпризы становятся серьезной помехой в личной жизни.
- Кольпит при недостаточном лечении переходит в цистит и уретрит, эрозию шейки матки, эндометрит (воспаление верхнего слоя матки).
- Хронические кольпиты специфического характера приводят к женскому бесплодию или внематочной беременности.
- У маленьких девочек возникают синехии (сращивание половых губ).
- На стенках влагалища появляются ранки, через которые в организм попадает инфекция.
- Невозможность проводить операции на половых органах. При инфицировании, если не отложить операцию, возможно даже заражение крови.
Диагностика кольпита
Диагностика заключается в двух видах обследования:
- Визуальный осмотр. Врач осматривает наружные половые органы, исследует влагалище, определяет вид выделений. Также с помощью зеркал, расширителя и кольпоскопа исследуется внутренняя поверхность влагалища. Проводится взятие мазков на микрофлору.
- Лабораторно-клиническое исследование мазков. Под микроскопом проводится изучение микрофлоры с целью выявления болезнетворных бактерий, грибков и вирусов. Бактериологический посев помогает определить чувствительность микрофлоры к антибиотикам. Дополнительно берётся мазок на цитологию.
- Если есть подозрение на более серьёзное заболевание, пациент сдаёт анализ крови на RW, ВИЧ, а также посев на гонококк. В случае обнаружения ИППП женщина проходит кольпоскопию.
Как лечится кольпит
Лечение специфического и неспецифического кольпита отличается. При неспецифическом кольпите в первую очередь устраняют причины, провоцирующие болезнь. Женщине рекомендуют носить бельё из натуральных тканей, отказаться от спринцевания, принимать иммуностимуляторы. Когда причина кольпита будет установлена, устраняется сама болезнетворная микрофлора, провоцирующая воспаление. Для этого используются влагалищные антисептики Мирамистин, Диоксидин, Нитрофурал.
Дополнительно назначают вагинальные свечи, содержащие антибиотики.
Лекарство | Активные компоненты |
Бетадин | Повидон-йод, убивающий бактерии и грибки |
хлоргексидин | Diklyukonat |
метранидазол | 5-нитроимидазол, препятствует синтезу белка в клетке вируса, вызывая её гибель |
Dalacin | Klindamitsin |
Гайномакс | Иоконазол+тинидазол, нарушают внутриклеточный обмен веществ |
натамицин | Натамицин, тормозит синтез белка внутри клетки вируса |
Вагикаль | Салициловая кислота |
Лечение проводится комплексное, сочетающее несколько видов антибиотиков. Если у женщины обнаружен кольпит, лечение проходит также её половой партнёр.
Лечение специфического кольпита: лекарства
При лечении специфического кольпита устраняется в первую очередь половая инфекция, вызвавшая воспаление стенок влагалища.
Заболевание | Лекарственный препарат |
Gardenelëz | Гиналгин (метродиназол+хлорхиналдол), Клион-Д (метродиназол+миконазол нитрата), Тержинан (мератин-комби+микожинакс) |
Трихомониаз | Свечи Метронидазол, Фазижин, Трихомонацид, Нео-Пенотран |
Дрожжевые грибки | Свечи Нистатин, Натамицин, Пимафукорт, Клотримазол, Канестен |
Генитальный герпес | Крема Ацикловир, мазь Бонафтон, аэрозоль Эпиген, интерфероны Полудан, Виферон, Гепон, противовирусные препараты мазь мегосин, Алпизарин |
Затем женщина восстанавливает естественную микрофлору с помощью препаратов Бифидумбактерин, Бификол, Вагилак, Лактобактерин. Чтобы усилить иммунитет, пациентке рекомендуют пропить курс витаминов Мультитабс, Витрус, Центрум, Рибофлавина, аскорбиновой кислоты.
Маленьким девочкам сложнее вылечить кольпит вследствие низких защитных способностей влагалища. Детям рекомендуют ванночки с антисептиками, специальные присыпки, мази.
Эффективна при лечении кольпита и физиотерапия. При острой стадии заболевания пациенту рекомендуют:
- Воздействие высокочастотным электромагнитным полем с мощностью тока 20-30 Вт по 10 минут ежедневно на протяжении 5-8 дней. Процедура снимает воспаление, уничтожает болезнетворные бактерии, ускоряет заживление тканей.
- Ультрафиолетовое излучение, курс из 6 сеансов 2 раза в день
При хронической стадии врачи применяют:
- Цинк-электрофорез по Келлату силой тока 10 мА по 10 минут 1 раз в неделю на протяжении 6-8 недель;
- Сантиметроволновая терапия, которая проникает в ткани на глубину до 4 см;
- Лазерное облучение вульвы по 5-10 минут каждый день на протяжении 10 дней;
- Ультрафонофорез (воздействие лекарственным препаратом под током).
Где вылечить кольпит в СПБ, цены
Лечение кольпита – сложный и длительный процесс (не путайте с залечиванием и временным снятием симптомов, что обычно делают неопытные или недобросовесные врачи), поэтому обращаться с такой проблемой нужно к гинекологам с высшей категорией. Такие специалисты есть в клинике Дина в Санкт-Петербурге.
Здесь можно сдать все анализы на кольпит, пройти кольпоскопию, УЗИ малого таза и другие важные процедуры. При этом лечение кольпита обойдется совсем недорого. Например, прием у лучшего гинеколога стоит 1000 руб., а консультация по результатам анализов будет стоить всего 500 руб. Комплексное УЗИ органов малого таза на новом аппарате в нашем медцентре обойдется всего 1000 руб. Стоимость анализа мазка на флору – 350 – 400 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Воспаление влагалища (кольпит, вагинит) – гинекологическое заболевание, причиной которого является воздействие на слизистую оболочку влагалища различных неблагоприятных факторов – возбудителей инфекции, травм или эндокринных нарушений. Заболевание может протекать как в скрытой форме, так и с выраженной симптоматикой: зудом, жжением, обильными выделениями. Проявления заболевания чаще всего обостряются в период перед менструацией или сразу после ее окончания.
Воспалительный процесс может локализироваться в отдельной зоне слизистой оболочки влагалища (например, его преддверии), или же охватывать всю слизистую целиком. Локальный кольпит больше характерен для пациенток юного и пожилого возраста.
Виды воспалений
Различают такие виды вагинита: специфический и неспецифический, острый и хронический.
Неспецифический вагинит
Неспецифическое воспаление слизистой влагалища провоцируется условно патогенной микрофлорой. Микроорганизмы, которые являются частью обычной флоры, при неблагоприятных условиях начинают размножаться. Катализатором развития патологического процесса служат такие факторы:
- несоблюдение интимной гигиены;
- частая смена половых партнеров;
- спринцевания антисептическими растворами;
- использование некоторых средств контрацепции;
- склонность к аллергии;
- беременность;
- стресс;
- вирусные инфекции, вызывающие ослабление иммунитета;
- переутомление;
- травмы слизистой оболочки влагалища.
Неспецифический вагинит может быть бактериальным и кандидозным. Наиболее распространенные возбудители бактериальной инфекции – стафилококк, стрептококк, гарднерелла, кишечная палочка.
Специфический вагинит
Его развитие вызывают инфекции, передающиеся половым путем. К таким заболеваниям относят трихомониаз, гонорею, микоплазмоз, уреаплазмоз, хламидиоз.
Неспецифические воспаления влагалища лечатся при помощи антибиотиков, при обнаружении заболевания, необходимо обследовать и пролечить второго партнера.
Атрофический кольпит
Этот вид воспаления слизистой влагалища возникающий у женщин в период менопаузы, возникает вследствие гормональной дисфункции. Кроме того, это заболевание может наблюдаться у пациенток детородного возраста, перенесших удаление яичников, а также во время приема лекарств, которые влияют на выработку эстрогена.
Атрофический кольпит диагностируется у большинства женщин, спустя 3-4 года после наступления климакса. Проявляется ощущением сухости и дискомфорта во влагалище. Из-за недостатка женских гормонов его слизистая оболочка истончается, это становится благоприятным фактором для развития условно-патогенной флоры.
Симптомы
Острый кольпит
Для этого заболевания характерно резкое появление ряда симптомов:
- зуд;
- боли во влагалище;
- жжение;
- обильные выделения;
- болью и дискомфортом во время мочеиспускания;
- ощущение тяжести внизу живота.
Во время осмотра выявляется отечность и покраснение слизистой влагалища. При воспалении она становится гиперчувствительной и может кровоточить в ответ на введение гинекологических зеркал. Иногда в процесс вовлекается шейка матки и другие органы женской половой сферы.
Характер выделений при остром кольпите зависит от возбудителя инфекции. Если это трихомонада, то выделения становятся желтовато-зеленые с ярко выраженным неприятным запахом; если грибок Кандида – белые творожистые.
Хронический кольпит
Возникает вследствие недолеченного острого кольпита. Патологический процесс переходит в латентную стадию с периодическими обострениями. При хроническом кольпите воспалительный процесс также может распространиться на все женские половые органы (шейку матки, матку, фаллопиевы трубы и яичники).
Диагностика воспаления влагалища
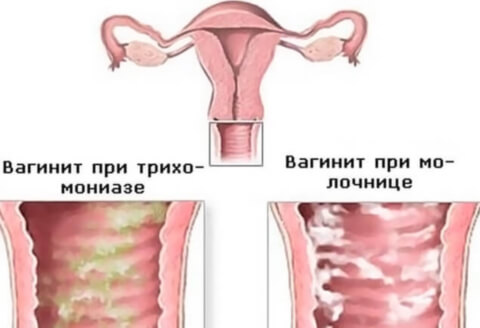
Диагностика кольпита осуществляется при помощи таких методов исследования:
- гинекологический осмотр;
- взятие мазка на флору и чувствительность к антибиотикам (для назначения эффективной антибактериальной терапии);
- ПЦР-диагностика возбудителей инфекций.
В зависимости от выявленной причины заболевания, может быть назначена консультация дополнительных специалистов: иммунолога, эндокринолога, гастроэнтеролога.
Лечение
Воспаление влагалища лечится комплексно. Пациентке назначаются препараты для наружного и внутреннего применения:
- антибиотики;
- иммуномодуляторы;
- спринцевание растворами с противомикробными свойствами;
- диета с исключением из рациона острых и копченых блюд, алкоголя, большого количества углеводной пищи.
Источник
Воспаление по женски – это народный термин и если обобщать статистику, именно с такими проблемами чаще всего обращаются женщины к врачу.
Воспалительный процесс – это ответная реакция организма на раздражитель, который может быть механическим фактором, травмой или же иметь инфекционную природу.
У человека предусмотрен защитный механизм, предотвращающий естественный уровень атаки патогенных микроорганизмов – это кислотно-щелочной баланс наружных половых органов, слизистой, а также и собственная микрофлора, способная противостоять инфекции
Но современные условия жизни, культура питания и половая свобода привели к значительному снижению собственных ресурсов.
К факторам риска относятся следующие:
- Снижающие иммунитет – стрессы, частые заболевания, использование антибиотических средств для лечения;
- Механические повреждения – аборты, роды, внутриматочные манипуляции, удаление новообразований, диагностические выскабливания, грубые половые контакты, хирургические вмешательства;
- Изменяющие естественный PH – алкоголь, избыток сладкого, неправильная гигиена;
- Инфекционные – незащищенные половые контакты.
В гинекологии выделяется несколько основной направлений по месту локализации очага и по типу инфицирования.
Инфекционные заболевания бывают:
- Неспецифического характера, вызванные условно патогенной микрофлорой, такой как: грибы(известные Candida), стрептококки, кишечная палочка, стафилококки, клебсиелла, энтерококки и другие.
- Специфические, когда возбудителем являются абсолютные патогены, такие как гонококки, микоплазма, трихомонада, хламидия.
Воспалительные заболевания по локализации очага
Несмотря на многообразие опасности, организм человека имеет удивительную способность сохранять собственное здоровье. Так, если происходит инфицирование в нижних отделах, то устройство цервикального канала не позволяет в большинстве случаев перейти инфекции вверх и защищает основное достояние женского тела – матку, но запущенные болезни приводят к осложнениям.
Соответственно и способы как и чем лечить воспаление женских органов также подразделяются.
Заболевания нижнего отдела половых органов
Наружные половые органы – это большие и малые половые губы и предверие влагалища. Парные железы бартолиновые, находящиеся в области половых губ также относятся к наружным органам.
Наиболее распространенные заболевания:
- вульвит – воспалительный процесс наружных половых органов. Чаще возникает, как следствие других заболеваний;
- кольпит – воспаление влагалища;
- бартолинит – является следствием закупорки желез;
- цервицит – процесс происходящий в области шейки матки;
- эндоцервицит – воспаление слизистой канала шейки матки.
Заболевания сопровождаются дискомфортом во время полового контакта, жжением и зудом, отечностью, появлением выделений, имеющих неприятный запах. Однако, воспалителение в области шейки матки могут проходить менее заметно, не доставлять длительное время дискомфорт, а обнаружиться лишь при развитии сопутствующих: вульвита, кольпита.
Заболевания верхнего отдела половых органов
Самые частые патологические процессы – это:
- эндомиометрит – воспаление глубоких слоев тканей матки;
- пельвиоперитонит – воспаление тканей брюшной полости в области малого таза;
- параметрит – воспаление околоматочной соединительной ткани;
- сальпингоофорит или аднексит – воспаление яичников и маточных труб.
Эти заболевания сопровождаются болями внизу живота, гнойными выделениями, повышением температуры и представляют серьезную угрозу здоровью. В случае несвоевременного и правильного лечения врачах приходится прибегать к хирургическому вмешательству.
Любые заболевания женской половой сферы приводят к нервному напряжению и раздражительности, и имеют довольно серьезные последствия. Одним из самых травмирующих является бесплодие.
Исходя из разной природы возникновения гинекологических болезней естественно разный подход к лечению. И самый первый шаг – это точная постановка диагноза и нахождение причины. Важно один раз в год посещать врача-гинеколога, даже если нет никаких жалоб.
Гинеколог прием ведет в соответствии с требованиями диагностики: сбором анамнеза, жалоб, осмотра, учета анализов и, зачастую, необходимо сделать УЗИ.
Даже при распространенном у многих аднексите нет единого ответа, чем лечить женские воспаления придатков. Важно выстроить терапию таким образом, чтобы не притупить симптоматику и погасить острый процесс, а действительно вернуть здоровье. Недолеченные болезни переходят в хронические, а там уже сложнее решать чем лечить хроническое воспаление по женски, так как добавляется много сопутствующих и в дальнейшем трудно найти первичный источник. Поэтому врачи не рекомендуют заниматься самолечением.
Услуги медицинского центра Гераци позволяют каждой женщине получить помощь от врачей высокого профессионального уровня с максимальным комфортом. Можно посещать гинеколога в клинике или вызвать на дом, Сдать анализы, пройти УЗИ. На каждого пациента наш медицинский центр Ростов-на-Дону выделяет столько времени, сколько необходимо для качественной консультации. Оплата производится строго по тарифам без наценки за длительность приема и экспертность врача. Все цены можно посмотреть в разделе “Прайс”.
Узнать подробности можно по телефону круглосуточной горячей линии +7 (863) 333-20-11.
Источник
