Не видит глаз после воспаления
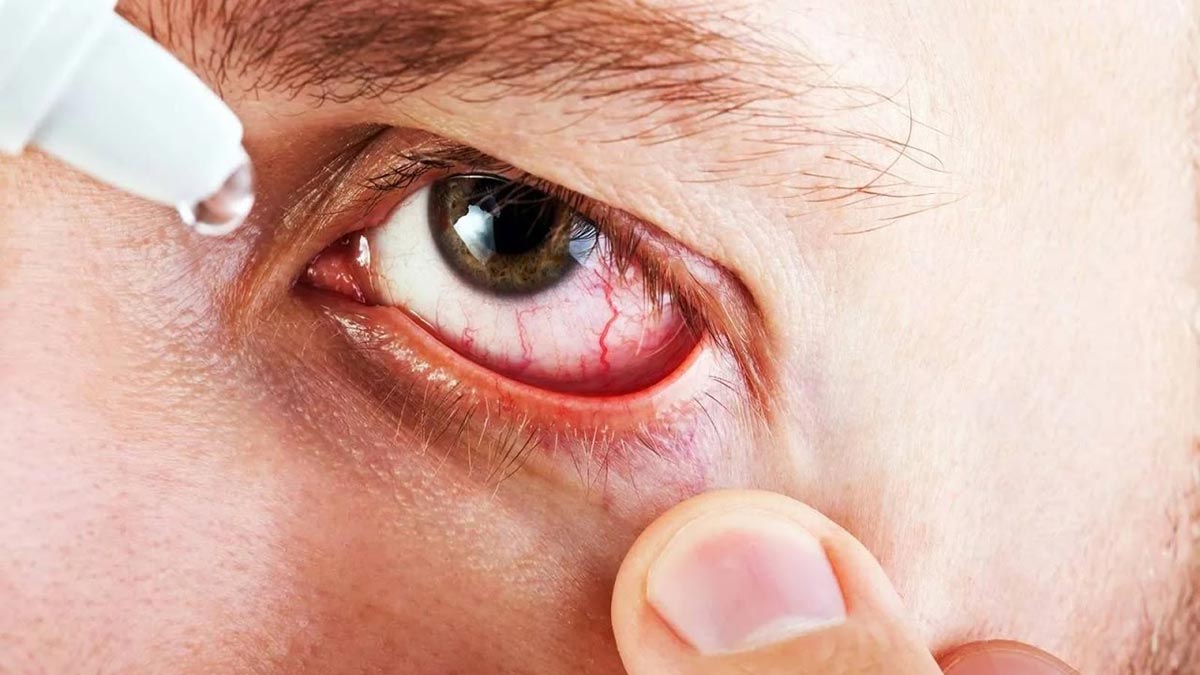
Зимой воспаление глаз происходит гораздо чаще, чем в другие времена года. Это происходит по нескольким причинам. Во-первых, в зимние месяцы распространены вирусные и бактериальные болезни, которые часто становятся причинами вирусного конъюнктивита и других заболеваний глаз. Во-вторых, в это время у человека ослабевает иммунитет, в результате чего обостряются вирусные заболевания.
Причины вирусного конъюнктивита

Конъюнктивит — это воспалительный процесс, протекающий в слизистой оболочке глаза. Вирусная форма болезни развивается на обоих зрительных органах сразу.
Даже если инфекция попадает в один глаз, то совсем скоро она перейдет на другой. Вирусный конъюнктивит появляется и в качестве самостоятельного заболевания (например, при попадании в организм вирусов герпеса, Коксаки, опоясывающего лишая и т.д.), и как результат вирусной инфекции, такой как краснуха, корь, грипп и ветряная оспа.
В частности, если в организм взрослого или ребенка попал аденовирус 3,4 или 7 типа, произойдет развитие острого фарингоконъюнктивита, если попал аденовирус 8 и 10 типа, то будет поставлен диагноз «эпидемический кератоконъюнктивит».
При таком заболевании, как вирусный конъюнктивит, воспалению подвергаются не только зрительные органы, но и верхние дыхательные пути.
В большинстве случае спровоцированный вирусами конъюнктивит возникает в качестве госпитальных инфекций. Контагиозность (от лат. заразный) заболевания находится на высочайшем уровне. Оно передается контактным способом, при тесном взаимодействии с больным, через руки и бытовые предметы. При этом стоит отметить, что воздушно-капельным путем таким конъюнктивитом заразиться практически невозможно.
Вирусный конъюнктивит: симптомы
Инкубационный (или другими словами латентный период) заболевания длится от 4 до 12 дней. Это значит, что симптомы развития патологии могут проявиться в течение всего этого времени: отсчет начинается с момента контакта с источником заражения.

Скрытое течение вирусного заболевания завершается возникновением следующих симптомов:
- возникновение на оболочке век фолликулов;
- раздражение нервных окончаний, увеличение сосудов слизистой оболочки, которые провоцирует покраснение тканей и выделение слез;
- появление слизистых выделений на обоих глазах;
- увеличение и болезненные ощущения в районе лимфоузлов, расположенных перед ушами;
- ощущение инородного предмета в глазу, развитие светобоязни;
- помутнение роговицы и связанное с этим снижение остроты зрения, которое нередко задерживается на срок около 2 лет с момента выздоровления от вирусного конъюнктивита.
Если причиной развития вирусного конъюнктивита стала инфекция, такая как корь, краснуха или ветрянка, то главные силы стоит бросить на борьбу с данным заболеванием. Симптомы купируют посредством промывания глаз антисептическими травяными настоями и применения глазных капель с интерфероном. При этом признаки проявления конъюнктивита уходят сразу после исчезновения симптомов вирусного заболевания.

Наиболее распространенные формы вирусного конъюнктивита:
1. Герпетический конъюнктивит: данная форма заболевания развивается под воздействием вируса герпеса. Наиболее часто им заболевают дети. Болезнь протекает достаточно вяло. Процесс сопровождается возникновением герпетических пузырьков на веках. Заболевание проходит в нескольких формах:
- катаральная — незначительно выраженные симптомы и легкое течение болезни;
- фолликулярная — на коже образуются пузырьки;
- везикулярно-язвенная — появляются маленькие эрозии и язвочки.
2. Аденовирусный конъюнктивит или фарингоконъюнктивальная лихорадка. Вместе с поражением зрительных органов у пациента развивается фарингит. Заболевание проходит на фоне высокой температуры, клиническая картина дополняется покраснениями и отеками век, из глаз появляются выделения в виде прозрачной слизи. Аденовирусный конъюнктивит также имеет несколько форм, среди которых:
- катаральная — слизи выделяется немного, признаки болезни практически не проявляются;
- пленчатая — на слизистой глаз возникает тонкая пленка, удаление которой провоцирует возникновение кровоточащей поверхности;
- фолликулярная — на поверхности слизистой имеют место пузырьки разных размеров.
3. Эпидемический кератоконъюнктивит — заболевание, которое может поражать большие группы людей. Возбудитель данного заболевания — определенный вид аденовирусов. Передача инфекции происходит посредством использования личных предметов больного. Заражение также может произойти в результате контакта слизистой с немытыми руками. Также в имеют место случаи, когда распространение заболевания происходило посредством офтальмологических инструментов.
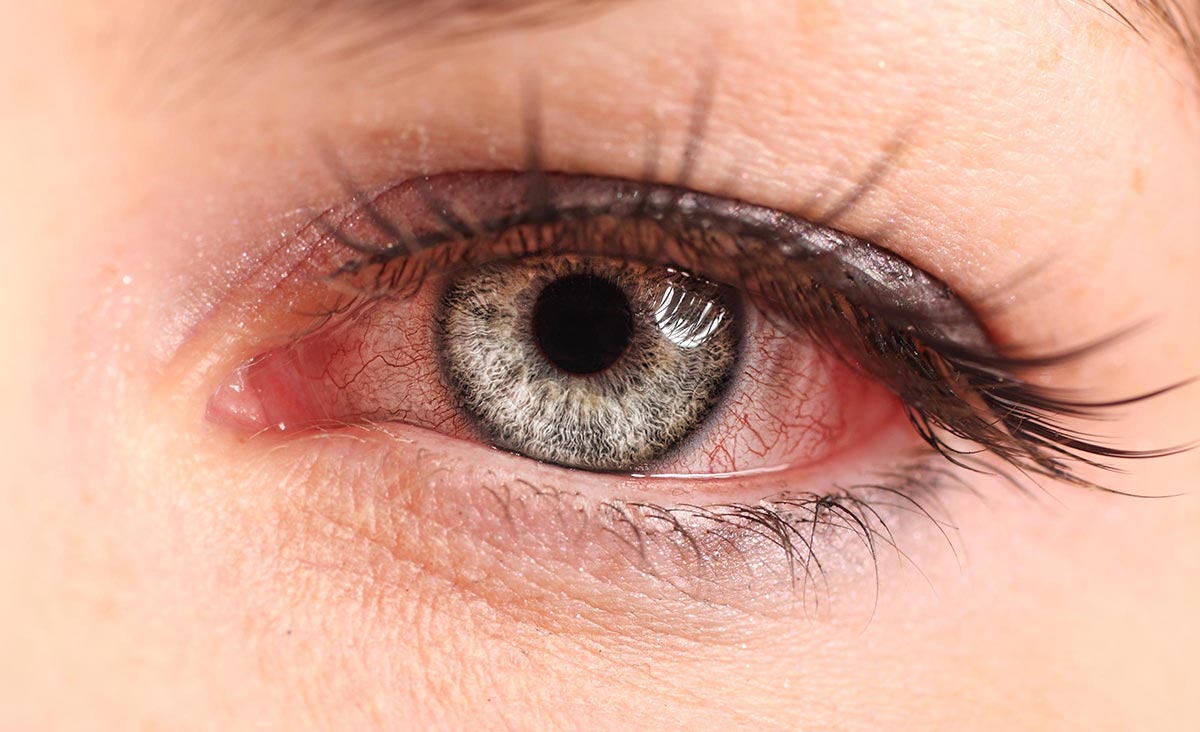
Инкубационный период длится около семи дней. Среди первичных симптомов: чувство слабости, головная боль, больной плохо спит. Также наблюдается поражение одного глаза, и только после этого болезнь распространяется на второй. Кроме того, остро ощущается такое явление, как «песок» в глазах, появляются выделения и слезотечения, отечность век, покраснение конъюнктивы, образование гноя, боль в подчелюстных лимфатических узлах, воспаление роговицы, светобоязнь и сильное снижение остроты зрения. Данные симптомы имеют место в течение двух месяцев, после чего они проходят, а зрение восстанавливается самостоятельно. При этом у пациента, переболевшего эпидемическим кератоконъюнктивитом, вырабатывается иммунитет к данному заболеванию.
Лечение вирусного конъюнктивита
Аденовирусный конъюнктивит зарождается в течение недели, развитие эпидемического кератоконъюнктивита занимает примерно 8 часов. Схема лечения недугов составляется индивидуально: она зависит от состояния пациента и статуса его иммунной системы. Обычно назначаются противовирусные препараты в форме капель и мазей, дополняется лечение интерфероном. Также прописываются поливитамины и растительные препараты, главная цель которых состоит в стимуляции иммунитета. Данные средства укрепляют защитные силы организма и тем самым ускоряют процесс выздоровления.
Снять неприятные симптомы вирусного конъюнктивита помогут глазные капли и теплые компрессы. Если воспаление носит ярко выраженный характер, можно использовать капли с кортикостероидными гормонами. Если конъюнктивит имеет герпетическую форму, стоит использовать средства, в составе которых есть ацикловир. Если же к заболеванию присоединяется вторичная инфекция, назначаются капли с антибиотиками. При грамотно подобранном лечение, течение заболевания не превышает трех недель.
Врачи-офтальмологи рекомендуют начинать лечение при возникновении первых симптомов. Использовать для этого нужно антибактериальные капли и мази для глаз, которые обладают скорым и сильным антибактериальным эффектом и приводят к гибели всех вредных микроорганизмов. В числе таких препаратов — «Флоксал». Капли стоит закапывать несколько раз в день, частота зависит от характера заболевания. Мази закладываются за веки. Перед использованием препаратов стоит удалить слизистые и гнойные выделения с помощью промывания глаз кипяченой водой.
Осложнения после вирусного конъюнктивита
Регулярные и продолжительные по времени воспаления конъюнктивы могут передаваться на остальные части глаз и становиться факторами риска развития серьезных офтальмологических заболеваний. Среди осложнений, которые влечет за собой вирусный конъюнктивит, — потеря зрения:
- близорукость (ухудшение зрения на расстоянии) и дальнозоркость (снижение остроты зрения вблизи);
- астигматизм (дефект искривления роговицы);
- косоглазие;
- синдром «сухого глаза» (симптомы: жжение, покалывание в глаза, ощущение инородного предмета, покраснение оболочки, отек век, слезоточивость и боязнь яркого света);

- катаракта (двойное или тройное видение, помутнение видимости, боль, снижение цветности зрения);
- глаукома (повышенная светочувствительность, головная боль, покраснение белков глаз, помутнение или потемнение краев поля зрения, проблемы с периферическим зрением и т.д.).
Что делать, если упало зрение после конъюнктивита
Если Вы обнаружили, что после вирусного конъюнктивита ухудшилось зрение, нужно немедленно обратиться к офтальмологу. Даже малейшие симптомы снижения остроты зрения требуют того, чтобы Вы проконсультировались со специалистом.
Офтальмолог должен провести полный осмотр зрительных органов, изучить условия Вашей работы и жизни, узнать о течении болезни. Это поможет установить истинную причину снижения остроты зрения и назначить оптимальный вариант коррекции. Если меры будут приняты своевременно, вполне возможно, что зрение удастся восстановить до значений, предшествующих заболеванию вирусным конъюнктивитом, и избежать его дальнейшей потери.
Если же специалист поймет, что потеря остроты зрения никак не связана с перенесенным конъюнктивитом, он подберет для Вас индивидуальную методику, которая позволит снять напряжение мышц глаз, вернуться к привычной жизни и предотвратить повторное возникновение болезни.

Многие не видят смысла обращаться к врачу после перенесенного вирусного конъюнктивита, если потеря остроты зрения незначительна. Они пытаются решить данную проблему с помощью народных методов или пытаются ее игнорировать. Оба способа «решения» проблемы в корне неверны. Без грамотной диагностики невозможно установить причину снижения зрения, поэтому и справиться с данной проблемой не получится. Такой метод борьбы с проблемой, как ее игнорирование, может привести к еще большим неприятностям, например, к более серьезной потере зрения.
Признаки того, что пора бить тревогу
О том, что вирусный конъюнктивит дал осложнения, говорят следующие признаки:
- в центре оболочки появилось «облачко» сероватого цвета, которое едва ли различимо при осмотре, но все таки повлияло на остроту зрения;
- появилось пятно — это более интенсивное и стойкое образование: его расположение в центре оболочки глаза значительно ухудшает зрение;
- бельмо — образование матового цвета, которое занимает большую часть роговицы и иногда прорастает сосудами: если оно находится на периферии, то зрение значительно искажается, если по центру — то зрение заменяется светоощущением.
Как правило, такое возникает, если лечение вирусного конъюнктивита было проигнорировано или подобрано неправильно, а само заболевание наложилось на микротравмы глазной оболочки.
Терапевтические методы восстановления зрения
Если роговица воспалена, проводят местное лечение посредством капель и мазей, в составе которых есть кортикостероиды. Помутнение лучше рассасывается, если применять протеолитические ферменты, которые нужно вводить под конъюнктиву. При терапии могут использоваться инстилляции растворов с рассасывающими средствами либо закладывание специальной мази в конъюнктивальный мешок.
Чтобы смягчить сформировавшиеся в результате вирусного конъюнктивита рубцы, могут назначить электрофорез с применением гидрокортизона или рассасывающих лекарств, а также ультразвуковую терапию. Кроме того, инъекции биогенных стимуляторов. Лекарственные средства и схема лечения могут быть изменены при назначении повторных курсов физиотерапии. Если помутнение возникло именно вследствие вирусного заболевания, то восстановление зрения можно доверить только грамотному специалисту.
В случаях, когда на глазу образовалось грубое бельмо и он плохо видит, лечение медикаментозным способом является неэффективным. В данном случае врач может порекомендовать провести операцию, в ходе которой вероятна полная пересадка донорской роговицы со слоем эндотелия. В последнем случае часть роговицы пациента удаляется сквозным способом. Также на роговице может быть произведена более щадящая операция, подразумевающая замену внутреннего слоя с эндотелием.
Чтобы не допустить снижения остроты зрения в результате вирусного конъюнктивита, нужно защищать глаза от травматических повреждений, соблюдать правила гигиены (в том числе при ношении контактных линз) и обращаться к специалисту при первых же симптомах возникновения вирусного заболевания.
Внимательное отношение к здоровью зрительных органов позволит предотвратить помутнение роговицы глаза и ухудшение зрения после вирусного конъюнктивита и любого другого заболевания.
Источник
Каждые 5 лет динамика появления болезней глаз увеличивается до 10%. Патологии зрительного нерва по данной статистике занимают далеко не самое последнее место, а наиболее распространенной среди них является неврит зрительного нерва — заболевание, при котором воспалительный процесс распространяется на оптический (зрительный, глазной) нерв.
Воспаление глазного нерва чаще отмечается у взрослых (от 20 до 40 лет), однако это не исключает его выявления как у детей дошкольного и школьного возраста, так и у пожилых людей. Причины его возникновения обширны, и именно от них зависит определение диагноза.
Виды неврита и причины его появления
Так как же отличить разновидности неврита друг от друга? Существует большая классификация невритов зрительного нерва. Она во многом связана не только с причинами их образования, но и с рядом других показателей. Так, формы болезни могут различаться по следующим факторам:
- По течению заболевания. Выделяют острый и хронический неврит. Первый (наиболее распространенный) отличается высокой скоростью проявления первичных симптомов и их яркой выраженностью, в то время как для второго характерно замедленное развитие отличительных признаков заболевания.
- По распространенности воспаления. Невриты принято разделять на интрабульбарный (при котором поражение приходится на внутреннюю часть оптического нерва, т.е. в пределах глазного яблока) и ретробульбарный (отличающийся воспалением той части нерва, что располагается за глазом или в полости черепа).
- По источнику возникновения болезни. Невриты могут быть вызваны воспалительными заболевания головного мозга и его оболочек, патологиями глаз (кератиты, флегмоны орбиты и ее травмы, иридоциклит), ушей, горла, зубов, носа и носовых пазух (гайморит, фронтит, синусит, фаринголарингит, кариес), а также общими инфекциями (вирусные, бактериальные, грибковые, паразитарные) и токсико-аллергическими реакциями (алкогольные или алкогольно-табачные).

Как можно видеть из вышесказанного, развитию воспаления оптического нерва способствует огромное количество различных причин. Именно поэтому диагностика определенного типа патологии значительно затруднена, а эффективность лечения полностью зависит от способности врача-офтальмолога грамотно провести диагностическое обследование, оценить имеющиеся признаки заболевания и найти различия между ними.
Невриты бактериального происхождения
Наиболее широко распространенным источником развития воспаления глазного нерва среди бактериальных заболеваний считается наличие воспаления близлежащих тканей. Это могут быть гнойные риниты, фарингиты, гаймориты, пульпиты или менингиты.
Симптомы бактериальных невритов зрительного нерва:
- Снижение качества зрения;
- Уменьшение способности к различению цветов (особенно — красного и синего);
- Увеличение так называемого «слепого пятна» — участка, находящегося вне поля видимости.
Реже встречаются воспаления на фоне сифилиса, туберкулеза, тифа, бруцеллеза или хламидиоза. Течение таких форм болезни бывает непредсказуемо: к перечисленным признакам могут присоединяться и другие симптомы, индивидуальные для той или иной инфекции.
Вирусные невриты
Вызывать неврит могут не только бактерии, но и всем известные вирусные патологии. Например, корь, герпес, респираторно-вирусная инфекция (она же ОРВИ) или грипп.
Симптомы вирусных невритов зрительного нерва:
- Повышение температуры, кашель, насморк, недомогание и другие клинические проявления, характерные для вирусных заболеваний;
- Головные боли, светобоязнь, тошнота и рвота, изменения в работе сердца, параличи гладких мышц и конечностей;
- Жалобы на появления пятен или тумана перед глазами (часто поражается только один из них), отек оптического нерва, появление слепого участка в поле зрения;
- Резкое снижение зрительной функции.
Особенность такой разновидности болезни заключается в том, что она имеет две степени поражения глаз: тотальную и частичную. При тотальном поражении наступает полная слепота, в случае частичного вирусного неврита зрение может сохраняться вплоть до 1.0, но вместе с тем снижается способность к видению в темное время суток, ухудшается цветовосприятие.
Вторичные невриты

Помимо инфекционного происхождения, это заболевание может возникать как осложнение при ряде других болезней. Среди них рассеянный склероз (на него приходится около 50% всех пациентов с диагностированным невритом оптического нерва), заболевания головного мозга или его оболочек (в частности менингит), а также авитаминозы, вызванные голоданием (определенными разновидностями диеты), беременностью, кормлением грудью или тяжелыми физическими нагрузками.
При рассеянном склерозе неврит имеет острое течение, и отмечаются следующие признаки:
- Спад зрительной способности при избытке физического напряжения, при утомлении, во время приема пищи;
- Скачкообразное нарушение зрения: оно то понижается, то вновь восстанавливается;
- Продолжительное течение болезни, которое может достигать 3-х месяцев.
В случае менингита или энцефалита заметны следующие отличительные особенности:
- Внезапное двустороннее развитие болезни (поражаются оба глаза);
- Неожиданное резкое снижение зрительной функции глаз.
От голодания или недостаточного потребления витаминов В1, В2 и никотиновой кислоты, а также при беременности или вскармливании возможно появление таких дополнительных симптомов неврита:
- При недостатке витамина В2 — ярко-красный оттенок губ, трещины на их поверхности, сухой алый язык и постепенное снижение видимости;
- При отсутствии в рационе никотиновой кислоты — развитие дерматита, нарушения в работе желудочно-кишечного тракта (часто — диарея) и общие клинические проявления заболевания.
Неврит на почве авитаминоза сложно спутать с каким-либо другим: он всегда сочетается со значительным упадком сил, нарушениями в деятельности всех органов и систем и влечет за собой появление других патологических отклонений в функционировании глазного аппарата.
Токсико-аллергические невриты
Данная форма заболевания приобретает все большее распространение. Из-за того, что в основе острого токсического воспаления оптического нерва оказывается алкогольная или алкогольно-табачная интоксикация (а иными словами — отравление), данное заболевание имеет сходные с отравлением симптомы. Они могут выражаться в головной боли, тошноте, рвоте и желудочно-кишечных расстройствах. Кроме того, острый токсический неврит часто приводит к частичному поражению зрения, а в особенно тяжелых случаях не исключается наступление комы. Особенно опасна интоксикация, возникающая при отравлениях метиловым спиртом. Даже после однократного употребления метилового спирта очень быстро развивается двусторонний воспалительный процесс с классическими признаками неврита: зрачки заметно увеличиваются и не реагируют на свет.

При подозрении на алкогольно-табачную интоксикацию стоит обращать внимание на такие предвестники двустороннего хронического воспаления глазного нерва, как медленное ухудшение видимости при ярком освещении и ее улучшение в сумерках или при слабом свете.
Способы диагностики невритов глазного нерва
Ввиду сильной схожести симптоматики различных видов болезни проведение грамотной своевременной диагностики имеет очень важное значение. Современная офтальмология располагает следующими методами:
- Клиническая оценка состояния глаз больного — она подразумевает первичный осмотр и сбор данных о жизни и болезни пациента. Таким путем устанавливают возможность появления инфекционного либо другого типа неврита.
- Офтальмоскопия — это способ осмотра глазного дна при помощи специальных инструментов. Она позволяет дифференцировать патологию и дать оценку состоянию сетчатки, диска зрительного нерва или сосудов.
- МРТ — посредством магнитно-резонансной томографии получают томографические изображения оптического нерва, позволяющие сделать вывод о его изменениях (утолщении или дистрофии) и заподозрить начальную стадию рассеянного склероза.
Необходимо помнить, что эффективную диагностику воспаления глазного нерва может провести только опытный специалист при своевременном обращении в клинику.
Лечение
Как и при любых других патологиях, основная цель лечения всякого из перечисленных видов глазного неврита — это устранение причины его возникновения. Для этого назначают определенную терапевтическую схему, которая должна включать в себя препараты в зависимости от конкретного вида заболевания:
- При бактериальном неврите — антибиотики широкого спектра действия (подбираются офтальмологом индивидуально, все зависит от разновидности возбудителя, вызвавшего воспаление);
- Сульфаниламидные препараты;
- Антигистаминные средства;
- При авитаминозе — введение недостающих витаминов (витамины группы В и никотиновая кислота);
- Кортикостероидная терапия;
- В случае воспаления носовых пазух и носовой полости — адреналин, тампонада носовых ходов, прокол пазух и отсасывание из них гноя;
- Оксигенотерапия, применение ультразвука или рефлексотерапии;
- В тяжелых случаях назначают спазмолитики и физиотерапию (магнитотерапия, лазерная стимуляция);
- При поражениях мозга — симптоматическое лечение, в случае необходимости (при обширных поражениях) может быть назначено хирургическое лечение;
- При острой алкогольной интоксикации назначают промывание желудка, солевое слабительное и введение антидота;
- Для устранения признаков алкогольно-табачного отравления — отказ от алкоголя и курения, курс витаминотерапии и других поддерживающих препаратов.

Такая схема лечения является наиболее полной и способствует предотвращению развития осложнений. Как показывает практика, у многих пациентов с типичными симптомами неврита зрительного нерва при условии отсутствия основных, или системных, заболеваний (таких как туберкулез, рассеянный склероз и др.) зрение постепенно восстанавливается.
Однако последствий воспаления зачастую избежать не удается: с течением времени возникают повторные вспышки болезни. С каждым разом они становятся все более затяжными, а воспалительные реакции затрагивают уже не один глаз, а оба. При отсутствии необходимого лечения не исключена частичная утрата зрительной функции, а в отдельных ситуациях — полная потеря зрения.
Во избежание нежелаемых последствий и осложнений настоятельно рекомендуется не прибегать к самостоятельному лечению, подходить к вопросу диагностики и терапии неврита глазного нерва со всей разумностью и осторожностью. Только врач способен установить точный диагноз и назначить соответствующую ему терапевтическую схему лечения.
Источник
