Нейрогенное воспаление кожи это
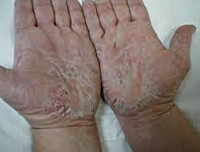
Нейродермит – это кожное заболевание неврогенно-аллергического характера (нейроаллергодерматоз), имеющее хроническое рецидивирующее течение. Нейродермит характеризуется мокнущими кожными высыпаниями, приступами сильного зуда, расчесыванием с последующим образованием корочек, пигментации и утолщения кожи на пораженных участках. Нейродермит диагностируется на основании дерматологического осмотра, определения уровня IgE, кожно-аллергических проб, биопсии кожи. Лечение нейродермита включает гипоаллергенную диету, охранительный режим, прием антигистаминных, седативных, кортикостероидных препаратов, наружное применение мазей, бальнеотерапию, физиотерапию, курортолечение.
Общие сведения
Нейродермит – хронический дерматоз нейроаллергического характера, протекающий с частыми обострениями. В настоящее время в клинической дерматологии для обозначения группы заболеваний, протекающих с кожными аллергическими проявлениями, принят термин «атопический дерматит». Это понятие объединило такие отдельные нозологические формы, как нейродермит, пруриго (почесуха), экзема, экссудативный диатез, пеленочный дерматит и др. Однако до сих пор отдельные диагнозы широко используются в клинической аллергологии, дерматологии, педиатрии, что диктует необходимость подробного рассмотрения к каждой из этих форм. По данным многочисленных исследований, нейродермит широко распространен в разных возрастных группах и встречается у 0,6-1,5% взрослых лиц. Заболеваемость нейродермитом выше среди женщин (65%) и жителей мегаполисов.

Нейродермит
Причины нейродермита
Несмотря на многолетнее изучение проблемы нейродермита, в его этиологии и патогенезе до сих пор остается немало «белых пятен».
- Неврогенная теория происхождения нейродермита ведущую роль в генезе заболевания отводит нарушениям ВНД, что сопровождается дискоординацией нервных процессов, патологическим изменением их силы, уравновешенности и подвижности. У больных нейродермитом прослеживается прямая корреляция между тяжестью кожных проявлений и функциональных нарушений нервной системы. В пользу неврогенной теории говорит и тот факт, что провоцировать манифестацию нейродермита или его обострение могут стрессовые ситуации. Лицам, страдающим нейродермитом, присущи невротические черты личности: тревожность, эмоциональная лабильность, напряженность, подавленность, ипохондрия, депрессия и пр.
- Аллергическая теория генеза нейродермита во главу угла ставит гиперсенсибилизацию организма к тем или иным пищевым, лекарственным, химическим веществам. Последователи данной теории считают, что нейродермит является прямым продолжением экссудативно-катарального диатеза детского возраста. На близость нейродермита к аллергическим заболеваниям указывает частое сочетание аллергодерматоза с крапивницей, поллинозом, бронхиальной астмой, аллергическим конъюнктивитом.
- Наследственная теория рассматривает этиологию и патогенез нейродермита в русле генетической предрасположенности к атопии. Так, исследования показывают, что нейродермит развивается у 56-81% людей, чьи родители (соответственно один или оба) также страдали данным недугом. Учитывая выше сказанное, скорее всего, следует думать о неврогенно-аллергической природе нейродермита и его преимущественном развитии у лиц с наследственной предрасположенностью.
Толчком к началу и прогрессированию нейродермита могут послужить психогенные факторы, интоксикации, эндогенные и экзогенные раздражители (обострение хронических инфекций, пищевые, ингаляционные, контактные аллергены, инсоляция, вакцинация), эндокринные нарушения, беременность, лактация и пр. Значительная роль в развитии нейродермита отводится патологии ЖКТ (ферментопатиям, гастродуодениту, дисбактериозу кишечника, запорам, дискенезиям желчевыводящих путей, хроническому панкреатиту и т. д.) и ЛОР органов (гаймориту, этмоидиту, хроническому тонзиллиту и фарингиту), создающим условия для аутоаллергизации и аутоинтоксикации.
Патогенез
Основные патогенетические изменения при нейродермите касаются иммунных нарушений, избыточной продукции вазоактивных веществ и нарушений регуляции сосудистого тонуса. Так, у 80% пациентов с нейродермитом выявляется значительное увеличение уровня IgE и эозинофилов в крови. Повышенное высвобождение медиаторов воспаления, в частности гистамина, определяет характерные для нейродермита упорный зуд и чувствительность кожи. Следствием изменения тонуса сосудов кожи становится стойкий белый дермографизм, снижение температуры непораженных участков кожи. Нарушение липидного обмена, функции сальных и потовых желез приводит к сухости кожи. Патоморфологические изменения кожи при нейродермите представлены акантозом, межклеточным отеком (спонгиозом), гиперкератозом, наличием периваскулярных инфильтратов в дерме.
Классификация
В зависимости от распространенности поражения кожных покровов различают следующие формы нейродермита:
- ограниченную (лишай Видаля) – захватывает отдельные участки кожи
- диссеминированную – объединяет несколько очагов ограниченного нейродермита.
- диффузную – разлитое поражение кожных покровов.
Ряд авторов отождествляет с атопическим дерматитом именно диффузный нейродермит. По характеру изменений кожи в пораженных очагах выделяют следующие разновидности ограниченного нейродермита: псориазиформный (с очагами шелушения), белый (с очагами депигментации), декальвирующий (с поражением волосистой части головы и развитием алопеции), бородавчатый или гипертрофический (с опухолевидными изменениями кожи), линеарный (с кожными проявлениями в виде линейных полос), фолликулярный (с образованием остроконечных папул зоне волосяного покрова).
Симптомы нейродермита
При ограниченном варианте поражение кожи обычно представлено локальными зудящими бляшками величиной не более ладони в области задней или боковой поверхности шеи, пахово-бедренных складок, мошонки, половых губ, межъягодичной складки. Измененные участки кожи представляют собой зоны лихенификации, окруженные диссеминированными папулами по периферии. В позднем периоде нейродермита по краям очагов формируется гиперпигментация, на фоне которой, в местах расчесов, может образовываться вторичная лейкодерма – участки обесцвеченной кожи.
Формированию диффузного нейродермита, как правило, предшествует наличие экссудативного диатеза в грудном возрасте, затем детской экземы, и, наконец, собственно атопического дерматита (диффузного нейродермита). Типичная локализация поражения: лицо (лоб, щеки, красная кайма губ), шея, локтевые и коленные сгибы, грудная клетка, внутренняя поверхность бедер. Кожа в местах поражения сухая, гиперемированная, лихенизированнная с экскориациями, корочками, очагами экссудации; границы измененной кожи нерезкие. При вовлечении красной каймы губ развивается атопический хейлит.
Ведущий симптом нейродермита – мучительный кожный зуд, усиливающийся в ночное время. Интенсивный зуд доставляет пациенту эмоциональные и физические переживания, приводит к бессоннице, раздражительности, невротическим изменениям личности, депрессии. Расчесы кожи часто сопровождаются образованием длительно незаживающих ран, присоединением вторичной инфекции. Осложнения при нейродермите могут включать фолликулит, импетиго, фурункулез, стафилодермии, гидраденит, лимфаденит, лимфангит, грибковую инфекцию, вирусные поражения (контагиозный моллюск, простые и подошвенные бородавки, герпетиформную экзему Капоши) и др.
Среди других кожных симптомов при диффузном нейродермите встречаются темные круги под глазами, продольные суборбитальные складки (линии Денни-Моргана) под нижними веками, глубокие ладонные и подошвенные складки, фолликулярный кератоз. Для больных нейродермитом характерна слабость и быстрая утомляемость, снижение веса, артериальная гипотония, гипогликемия; иногда у них обнаруживается катаракта, кератоконус, экзема сосков, ихтиоз. Для диффузного нейродермита типичны обострения в осенне-зимний период и ремиссии в течение теплого времени года.
Диагностика
Диагноз нейродермита может быть выставлен специалистом-дерматологом или аллергологом-иммунологом уже на основании клинических признаков, поскольку специфические лабораторные и инструментальные маркеры данного заболевания отсутствуют. Критериями для диагностики нейродермита выступают: дерматит с типичной локализацией, сухость кожных покровов, интенсивный зуд и расчесы кожи, рецидивирующее хроническое течение. Большое диагностическое значение имеет наличие сопутствующих аллергических заболеваний (аллергического ринита, бронхиальной астмы и др.), наследственной отягощенности по атопическим заболеваниям, связь обострений с дополнительной аллергизацией организма и т. п.
В анализах крови при нейродермите отмечается эозинофилия, повышение уровня общего и аллергенспецифичных IgE. При проведении кожных аллергопроб (скарификационных, аппликационных) обнаруживается положительная реакция на те или иные аллергены. При проведении биопсии кожи выявляются характерная для нейродермитa морфологическая картина. Дифференциальная диагностика при нейродермите должна проводиться с дерматитами (себорейным, контактным), дерматофитией, розовый лишаем, чесоткой, псориазом, дисгидротической экземой и др.
Лечение нейродермита
Современная стратегия терапии нейродермита включает следующие направления: устранение причинно-значимых факторов (инфекционных, аллергенных, психогенных), приводящих к обострению аллергодермтоза; наружное местное (противовоспалительное, увлажняющее) лечение; системное лечение.
- Диетотерапия. Пациенту, страдающему нейродермитом, показана гипоаллергенная диета; соблюдение охранительного режима, включающего полноценный сон, отсутствие стрессов и т. п.; ношение белья и одежды из натуральных материалов; санация хронических очагов инфекции ЛОР-органов и зубо-челюстной системы.
- Местная терапиия нейродермита проводится с использованием кортикостероидных мазей, дегтярных мазей, нафталановой мази, лечебной косметики для ухода за кожей. Хороший эффект может давать криомассаж, физиотерапия (фонофорез с кортикостероидами, диадинамотерапия, магнитотерапия, индуктотермия, гальванизация, дарсонвализация, электросон), рефлексотерапия (электропунктура, лазеропунктура), обкалывание очагов ограниченного нейродермита бетаметазоном, гидрокортизоном.
- Системная фармакотерапия нейродермита проводится в различных направлениях. Ведущая роль в лечении отводится антигистаминным препаратам, седативным и иммуномодулирующим средствам, системным кортикостероидам, витаминам. Больным с тяжелыми формами диффузного нейродермита может быть показана иммуносупрессивная терапия, ПУВА-терапия и селективная фототерапия, УФО крови, гипербарическая оксигенация, плазмаферез.
Пациентам с нейродермитом рекомендуется курортолечение в условиях сухого морского климата, радоновые и сероводородные ванны, талассотерапия.
Прогноз и профилактика
Ограниченный нейродермит имеет более легкое течение, чем диффузная форма. Постоянный зуд и косметические дефекты вызывают фиксированность больных на своем состоянии, приводя к вторичным психическим наслоениям, ухудшают качество жизни, ограничивают работоспособность. Тем не менее, с возрастом (примерно к 25-30 годам) у многих больных даже при диффузном нейродермите может наблюдаться регресс симптомов до очаговых проявлений или даже спонтанное самоизлечение.
Профилактика нейродермита должна начинаться с раннего детства и включать грудное вскармливание, рациональное введение прикормов, соблюдение диетических рекомендаций по питанию детей, терапию сопутствующих заболеваний, исключение психотравмирующих факторов.
Источник
Нужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Описание заболевания
Нейродермитом или нейроаллергодерматозом называют хроническое кожное заболевание, характеризующееся образованием высыпаний, мокнутия, участков пигментации на коже и сильным зудом. Болезнь имеет рецидивирующее течение, причем периоды обострения случаются довольно часто. Патология считается одной из нозологических форм атопического дерматита, встречается среди всех категорий населения. Нейродермит обнаруживается примерно у 1,5 % взрослых. Большая половина больных – женщины, жители больших городов.
В основе развития нейродермита лежит неадекватный иммунный ответ с выработкой вазоактивных веществ, которые нарушают тонус поверхностных сосудов. Это провоцирует воспалительные изменения, которые сопровождаются выделением медиатора аллергии – гистамина. Его высокие концентрации порождают чрезмерную чувствительность кожи и сильный зуд.
Причины
Несмотря на пристальное внимание ученых и медиков, этиология заболевания достоверно не установлена. Существует несколько теорий его развития:
- Нейрогенная. Нейродермит развивается из-за дисфункции вегетативной нервной системы, при которой наблюдается дискоординация, патологическое изменение силы и эффективности проведения нервных импульсов. Отмечается взаимосвязь между интенсивностью симптоматики дерматоза и степенью неврологических расстройств.
- Аллергическая. Некоторые ученые придерживаются мнения, что нейродермит развивается на фоне гиперсенсибилизации организма к определенным веществам. Провокаторами могут быть пищевые и лекарственные аллергены, а также химические вещества. Замечено частое сочетание проявлений нейродермита с различными аллергозами (кашель, крапивница, поллиноз, конъюнктивит).
- Наследственная. Факт генетической предрасположенности обусловлен появлением заболевания у 80% людей, чьи родители страдали данной патологией.
Провокаторами манифестации и обострений нейродермита считаются те факторы, которые повышают риск аутосенсибилизации и аутоинтоксикации. К ним относят психогенные нарушения, острые и вялотекущие инфекционные болезни различного рода интоксикации, патологии ЛОР-органов и желудочно-кишечного тракта.
Симптомы
Нарушения микроциркуляции ведут к появлению белого дермографизма, понижению температуры отдельных участков неповрежденной дермы. Изменения трофики и липидного обмена отрицательно сказываются на работе сальных и потовых желез. Дерма пересыхает. Сухость и постоянное травмирование провоцируют гиперкератоз (повышенное ороговение эпителия). Вслед за ним возникают трещины и участки мокнутия. В результате всех изменений повышается риск присоединения инфекционных факторов, существенно ухудшается качество жизни больного.
По величине участков поражения выделяют ограниченный, диссеминированный и диффузный нейродермит. Заболевание может протекать в различных формах:
- псориазиформная (сопровождается интенсивным шелушением);
- фолликулярная (проявляется на волосистых участках, характерны папулы);
- бородавчатая (образуются опухолевидные структуры, иногда называют гипертрофическим);
- линеарный (высыпания расположены линиями);
- декальвирующий (сопровождается аллопецией);
- белый (с депигментированными участками).
Ограниченный нейродермит проявляется бляшками утолщенной кожи, которые сильно зудят. Их размеры, как правило, не превышают площадь ладони. По периметру они могут быть окружены папулами (узелковой сыпью). На поздних стадиях границы бляшек становятся гиперпигментированными, а центр – депигментированным (обесцвеченным). Чаще всего первые элементы образуются на задней и боковых поверхностях шеи, в паховых и межъягодичной складках, а также на мошонке и больших половых губах.
Диффузный нейродермит чаще развивается у тех людей, которые в детстве страдали от экссудативного диатеза, а позже – от атопического дерматита. Зонами поражения чаще оказываются лоб, щеки, грудная клетка, внутренняя поверхность бедер, локти и колени. Очаги кожного поражения обширные, характеризуются нерезкими границами. Нередко шелушатся, покрываются трещинами, мокнут.
Рецидивы нейродермита чаще случаются в осенью и зимой, а улучшения приходятся на теплое время года. Характерным симптомом заболевания выступает нестерпимый зуд. Он порождает нервозность, бессонницу, психоэмоциональные расстройства. При расчесывании пораженных участков нередко образуются незаживающие раны, в которые легко попадают инфекции. В отсутствие лечения нейродермит может привести к развитию осложнений:
- воспалению фолликулов;
- импетиго;
- фурункулеза;
- микозов;
- контагиозного моллюска;
- лимфаденита и лимфангита.
На высыпаниях могут образовываться бородавки. Пациенты с нейродермитом сталкиваются с изменением общего самочувствия: слабостью, быстрой утомляемостью, артериальной гипотонией и гипогликемией, головокружениями.
Диагностика
Появление признаков, подозрительных в отношении нейродермита – повод посетить дерматолога или аллерголога-иммунолога. Диагноз ставится на основании клинической картины, поскольку для нейродермита не установлены специфические лабораторные признаки.
Диагностические критерии нейродермита:
- высыпания расположены в типичных для нее областях;
- наблюдается цикличность течения (периоды ухудшения и улучшения, которые чередуются друг с другом);
- пораженные покровы сухие (шелушатся, покрыты трещинами);
- пациента беспокоит сильный зуд (особенно ночью), есть признаки расчесывания элементов сыпи.
Для постановки правильного диагноза важно наличие у пациента других признаков сенсибилизации организма (аллергический кашель, ринит), а также отягощенный семейный анамнез.
При нейродермите общий анализ крови отражает эозинофиллию. В плазме наблюдается повышенное количество IgE, подтверждающих сенсибилизацию организма. Аллергические факторы устанавливают с помощью аллергопроб.
В процессе диагностики важно отличить нейродермит с розовым лишаем, псориазом, экземой, себорейным и контактным дерматитом, т.к. лечение этих патологий в корне отличается. Важно обращаться к высококвалифицированным врачам, которые установят правильный диагноз.
Лечение
Для улучшения состояния пациента важен комплексный подход к лечению. Врач старается обнаружить и устранить провоцирующий обострение фактор (инфекцию, интоксикацию, контакт с аллергенами и пр.) Затем больному подбирают диету. Она исключает употребление продуктов, которые могли спровоцировать сенсибилизацию организма. В меню должны присутствовать местные сезонные овощи и фрукты нейтральных цветов, крупы, нежирное мясо и рыбы.
Общий режим подразумевает:
- соблюдение режима труда и отдыха;
- 8-часовой сон;
- исключение физического и умственного перенапряжения;
- защита от стресса и любых ситуаций, провоцирующих раздражение;
- отказ от синтетического белья и одежды, использование только натуральных тканей;
- отказ от агрессивных и пахучих средств гигиены и бытовой химии.
В качестве местной терапии назначают гипоаллергенные уходовые средства с увлажняющими свойствами (Ойлатум, Эмолиум), мази на основе гормонов (Бетаметазон, Дермовейт). Реже проводят обкалывания участков поражения противовоспалительными препаратами. Терапевтический результат дают физиопроцедуры (электропунктура, криомассаж, лазеропунктура, дарсонвализация, магнито- и рефлексотерапия). Системное лечение проводится антигистаминными и гормональными препаратами (исключительно по назначению врача), витаминами, седативными средствами. В тяжелых случаях назначают плазмаферез, фототерапию.
Врачи-дерматологи медицинского центра «СМ-Клиника» имеют огромный практический опыт в диагностике разнообразных кожных заболеваний. Благодаря современному высокотехнологичному оборудованию специалисты могут быстро и точно поставить диагноз. Лучшие иммунологи-аллергологи города составят максимально эффективную схему лечения нейродермита для оптимизации качества жизни пациента и достижения устойчивой ремиссии.
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Источник
