Нейтрофильный сдвиг при воспалении

Сдвиг в лейкоцитарной формуле свидетельствует об изменениях в балансе лейкоцитов, при чем в различную сторону. Лейкоциты разделяются в себе на 5 типов, определение соотношения каждого вида и их количества позволяют уточнить диагноз и определить причины заболеваний.

Что такое лейкоцитарная формула
Лейкоцитарной формулой называется процентное отношение лейкоцитов (белых кровяных телец) к общему количеству крови, представляется в процентах. Определяется это соотношение при проведении анализа крови.
Благодаря лейкорамме специалисты могут поставить диагноз, сделать прогноз по типу и стадии, текущего и дальнейшего течения заболевания. Также удается рассчитать вероятность выздоровления при определенном курсе лечения, по необходимости сменить его.
Общий анализ крови рекомендуется к сдаче 1 раз в год. Если в теле присутствует острое, тяжелое заболевание, то возможно учащение сдачи крови. В таком случае регулярность сдачи зависит от необходимости и течения болезни.
Преимущественно показаниями для сдачи анализа являются заболевания вирусного, грибкового либо инфекционного происхождения. Также кровь сдается при патологии печени, почек, сердца, селезенки, а также костного, головного мозга. Возможен забор крови после серьезных повреждений организма или перед операционным вмешательством.
В рамках лейкоцитарной формулы определяются пропорции между всеми типами лейкоцитов. Всего существует 5 видов, каждый имеет свои характерные особенности и сферы воздействия:
- Лимфоциты. Основная их задача заключается в качественной работе иммунной системы. Они в себе также разделяются B-лимфоциты влияют на выделение антител, которые необходимы при проникновении в организм инородных тел, также благодаря им создается иммунная память. T-лимфоциты выступают мерой борьбы против клеток рака, а также некоторыми сторонними организмами.
- Моноциты. Благодаря действию моноцитов достигается поглощение посторонних клеток, процесс называется фагоцитоз. По сути отвечают за одну из функций иммунной системы, помогают скорее восстанавливаться поврежденным или больным тканям.
- Эозинофилы. Данные лейкоциты учувствуют в определении реакции организма на раздражители. Они выступают противопаразитарной защитной функцией. Именно из-за этих веществ возникает аллергия, так как вырабатывают гистамин;
- Базофилы. Они имеют специфическую роль, используются в качестве транспорта для моноцитов и нейтрофилов. Благодаря этому компоненту формируется фагоцитарная функция организма. Также отвечает за реакцию на аллергены.
- Нейтрофилы. Эти компоненты выступают одной из составляющей функции поглощения инородных объектов. Дополнительно нейтрофилы стимулируют выработку веществ, которые борются с бактериями. Обычно сдвиг в лейкограмме происходит из-за этих компонентов.
Методы определения количественного и процентного отношения отдельно взятого вида лейкоцитов могут быть разными. Всего существует 2 основных способа, каждый обладает своими особенностями:
- Первый способ заключается в помещении под микроскоп сотни клеток и подсчет каждой составляющей. Преимущество метода заключается в большой информативности, так как можно отделить палочкоядерные, а также сегментоядерные нейтрофилы. Недостаток в ограниченном количестве исследуемого образца, подсчет реально провести в 2 сотнях клеток, но не более.
- Второй способ более прост в выполнении, процедура имеет автоматический характер. Используется оборудование — гематологический анализатор, который может провести подсчет лейкоцитов в 2000 клеток. При этом большая часть анализаторов не учитывает различие между нейтрофилами.
Для людей с возрастом более 16 лет нормальными показателями будут считаться:
- Лимфоциты — 19-37%;
- Моноциты — 3-11%;
- Молодые нейтрофилы — 1-6%;
- Зрелые нейтрофилы — 47-72%;
- Базофилы — 0-1%;
- Эозинофилы — 0,5-5%.
Организм детей и взрослых значительно отличается, что следует учитывать при лейкограмме.
Детский организм имеет некоторые существенные отличия в показателях, при этом организм переживает несколько этапов кардинального изменения содержания лейкоцитов. Процесс перестроения крови на прямую связан с трансформацией организма и изменениями гормонального фона, но в целом процесс изучен недостаточно. Преимущественно изменения отмечаются после рождения, а наибольшие изменения при половом созревании.

Для новорожденного нехарактерно образование большого количества лейкоцитов, обычно их мало, а в период первого года жизни их количество стремительно возрастает. В первые 3 года жизни соотношение белых телец может значительно меняться, преимущественно по внешним причинам, но нередко изменения наступают из-за активного роста. В дальнейшем соотношение нормализуется и подвергается значительным изменениям при половом созревании.
Причины сдвига
Для качественного изучения анализа необходимо последовательно оценивать соотношение различных разновидностей лейкоцитов. Изначально необходимо оценить соотношение каждой отдельно взятой разновидности и общего количества. Также проводится сравнение с симптоматикой и типом болезни.
Рассмотрим основные причины повышения, а также понижения каждого лейкоцита:
- Повышение лимфоцитов может указывать на бактериальные, а также вирусные болезни: грипп, ветрянка, туберкулез, гепатит. Также может указывать на начальную стадию СПИДа, герпес, онкологические заболевания лимфоузлов и костного мозга, туберкулез, сифилис, удаленная селезенка, беременность, употребление некоторых пероральных контрацептивов, стрессы, вредные привычки, отравления.
- Снижение лимфоцитов: печеночная и почечная недостаточность, поздние стадии СПИДа, красная волчанка, синдром Иценко-Кушинга, лимфогранулематоз, экзема, сильное облучение радиацией, дерматит, иммунодефицит, болезни аутоиммунной системы, химиотерапия.
- Повышение моноцитов провоцируется: острыми формами бактериального, вирусного и грибкового поражения, сифилисом, туберкулезом, аутоиммунными болезнями, некоторыми видами рака, лейкозом, паразитарными инфекциями, у детей может изменяться при смене зубов, у девушек при молочнице, отравлении хлором.
- Понижение моноцитов: болезни с гнойными проявлениями, анемия, заболевания кроветворящих органов, радиационное облучение, химиотерация, стрессы, недостаток питания, лечение глюкокортикостероидами, после родов.
- Повышение эозинофилов: аллергические заболевания, дерматиты, болезни ЖКТ и легких, экзема, паразитарные болезни, в начале месячных, синдром Лефлера, некоторые виды рака, онкология, которая сопровождается некрозом, иммуннодефицит, передозировка аспирином или йодом, терапия антибиотиками, обморожение и ожоги.
- Снижение эозинофилов: стрессовое состояние, шок, нарушение режима сна, послеинфарктное состояние, беременность, роды, бактериальные болезни, воспаление аппендицита, ожоги, период после операционного вмешательства, употребление кортикостероидов.
- Повышение базофилов: недостаток железа, колит, язва, ветрянка, диабет, анемия, лейкоз, микседема, отравления, аллергия, прием гормональных препаратов, начальный этап менструации, отравление.
- Понижение базофилов: острая стадия инфицирования, пневмония, гипертиреоз, опухоли, продуцирующие выработку гормонов, гипертиреоз, сильная аллергическая реакция, стресс, физические нагрузки, истощение тела, в начале беременности, терапии при помощи кортикостероидов, небольшое воздействие радиации.
- Повышение нейтрофилов: инфицирование бактериями, инфаркт, панкреатит, перитонит, поражение ожогами, образование очагов некроза, гангрена, сепсис, сальмонеллез.
- Понижение нейтрофилов: арганулоцитоз, инфицирование бактериями, вирусами, преимущественно хронической формы, рак костного мозга, поражение радиацией, употребление цитостатиков, пищевое отравление испорченными злаками.
Сдвиг лейкограммы вправо
Сдвигом принято считать изменение в отношении молодых, а также зрелых нейтрофилов. Сдвиг имеет вид шкалы, линия, которая начинается с молодых (слева) и доходит до зрелых (справа). Таким образом сдвиг формулы вправо означает преобладание зрелых, сегментоядерных нейтрофилов.
Увеличение количества зрелых клеток указывает на слабый или неэффективный лейкопоэз (процедура выработки и созревания клеток). Сдвиг вправо свидетельствует об угнетении обновления крови, а из-за этого она не способна к правильному функционированию.

Смещение отношения вправо указывает на слабость защитной функции организма, то есть иммунитет не способен полноценно сопротивляться бактериальному поражению. Также угнетается захват стенками сосудов. Возможно образование недостатка эозинофилов или лимфоцитов.
Причины для сдвига множественные, при это диагностика проводится не только на основании анализа крови, выполняются дополнительные обследования. Самые распространенные причины:
- заболевания почек, селезенки и печени;
- вливание донорской крови;
- лучевая болезнь;
- анемия различной этиологии;
- лучевая болезнь;
- проведение химиотерапии;
- употребление кортикостероидов или анаболиков.
Благодаря выявлению сдвигов удается дифференцировать направленность и степень поражения или узнать о прогрессе в лечении, к примеру, изменение коэффициент может указывать на выздоровление. При терапии анемии сдвиг является важным фактором для выздоровления.
Сдвиг лейкограммы влево
Сдвиг влево указывает на существенное изменение соотношения молодых нейтрофилов под зрелыми. В нормальном состоянии палочкоядерные нейтрофилы занимают всего лишь 5-6% от всего количества белый телец крови, в это же самое время сегментоядерные нейтрофилы занимают значительно большее количество, их может насчитывать от 47% до 72%.
При снижении количества зрелых частиц и увеличении молодых речь идет о сдвиге влево. Также возможно наличие незрелых клеток (миелоцитов или метамиелоцитов), из которых в будущем появятся нейтрофилы. В нормальном состоянии организма такие вещества не попадают в кровоток, но, если присутствует дефицит или уничтожено много нейтрофилов, костный мозг распоряжается выделять недозрелые клетки в кровь. При наличии незрелых клеток отмечают сдвиг влево с омоложение.
Омоложение белых телец свидетельствует о серьезных проблемах в организме:
- наличие метастазов в сосудах или костном мозге;
- кома;
- миелофиброз;
- лейкоз.
Обычно причинами левого сдвига выступают:
- воспалительные реакции;
- интоксикация;
- патологические изменения кислотно-щелочного баланса;
- большая потеря крови, возможно были наружные или внутренние повреждения, или операционное вмешательство;
- заболевания, которые сопровождаются некрозами;
- сильные физические нагрузки.
Если в крови присутствует определенное количество молодых клеток, а возможно и недозрелых миелоцитов, то это свидетельствует об ослаблении организма, особенно его защитной функции. Иммунная система ослаблена и не способна нормально сопротивляться вторжению инородных организмов. При этом явлении необходим постоянный контроль состояния здоровья лечащим врачом.

Величины сдвига
Благодаря величине сдвига можно определить силу ответа и реакцию костного мозга на болезнь или раздражителя. При воспалении, которое имеет единичные, локальные очаги, увеличивается уровень нейтрофилов до 10*109/л. Если воспаление приобрело обширный масштаб, то характерным уровнем считается до 20*109/л, в конечном счете, при генерализированном воспалении максимум до 60*109/л.
Индекс сдвига
Благодаря показателю можно более просто диагностировать заболевание и узнать форму, стадию развития болезни. Индекс указывает на состояние изменения зрелости клеток. Индекс получается при использовании формулы:
ИС = (М + ММ + ПЯ) / СЯ, где
ИС — индекс сдвига, М — миелоциты, ММ — метамиелоциты, ПЯ — молодые клетки, СЯ — зрелые клетки.
Значение в норме, если оно составляет 0,06.
Бластный криз
Бластный криз — это чрезмерно высокий уровень содержания молодых клеток в лейкоцитной формуле, такая ситуация характеризует наличие исключительно бластных форм клеток. Используется для определения формы острого лейкоза, это клинический признак метастазов в костном мозге, возможен рецидив хронического лейкоза.
Краткое описание лекоцитарной формулы вы можете ознакомиться, посмотрев это видео.
Источник
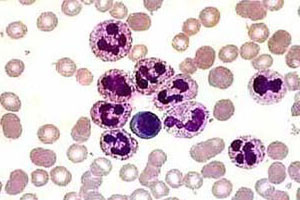
Нейтрофилия – это повышение в крови нейтрофильных гранулоцитов. Данное состояние для человека не является нормой. Другое название нейтрофилии – нейтрофильный лейкоцитоз.
Нейтрофилы – это белые клетки крови, численность которых превышает количественные значения остальных лейкоцитов и гранулоцитов.
Нейтрофилы принимают участие во всех воспалительных процессах, протекающих в организме. Их гранулы заполнены бактерицидными веществами, а на их мембранах располагаются рецепторы к иммуноглобулинам класса G. Это позволяет нейтрофилам притягивать к себе антитела, обладающие специфичностью к lgG. Нейтрофилы первыми направляются в очаг воспаления и ликвидируют его. Достаточно одного нейтрофила, чтобы за один раз уничтожить до 30 бактерий.
В норме уровень нейтрофилов составляет от 2,0 до 5,5 Гига/литр.
Нейтрофилы могут присутствовать в крови в нескольких разновидностях:
Миелоциты, которые в норме в крови нет.
Юные нейтрофилы, их может насчитываться в крови не более 1%.
Палочкоядерные нейтрофилы – от 1 до 5%.
Сегментоядерные нейтрофилы – от 45 до 70%.
В норме, миелоциты и юные нейтрофилы присутствуют в костном мозге и являются резервными клетками. Их появление в периферической крови указывает на серьезную патологию: на лейкоз или на тяжелое воспаление.
Если количество нейтрофилов в крови превышает показатели 5,5х10 Г/л, то говорят о нейтрофилии.
Содержание:
- Причины нейтрофилии
- Виды нейтрофилии в зависимости от степени ядерного сдвига в лейкоцитарной формуле
- Механизмы развития нейтрофилии
- Симптомы и признаки нейтрофилии
- Что может повлиять на результаты анализов?
- Лечение нейтрофилии
Причины нейтрофилии
Не всегда повышение уровня нейтрофилов указывает на какую-либо патологию. Так как нейтрофилы первыми реагируют на любые изменения в организме, то их численность может повышаться при различных ситуациях.
Причины физиологической нейтрофилии следующие:
Переедание (алиментарный лейкоцитоз).
Чрезмерные физические нагрузки.
Эмоциональное потрясение (эмоциональный лейкоцитоз).
Предменструальный синдром у женщин.
Период вынашивания ребенка (вторая половина беременности).
Роды.
Резкая перемена температуры окружающей среды.
Как правило, человек не знает о том, что у него повышается уровень нейтрофилов в крови. Эти состояние не несут угрозы здоровью и не проявляются какими-либо патологическими симптомами. Поэтому чаще всего временное повышение уровня нейтрофилов остается незамеченным и проходит самостоятельно.
Однако если человек испытывает определенные симптомы недомогания, а в анализе крови обнаруживается повышение уровня нейтрофилов, то это может указывать на следующие патологии:
В организме запущена воспалительная реакция. Это могут быть любые острые вирусные и бактериальные инфекции, либо гнойное воспаление.
У человека развивается злокачественное новообразование.
В организме развивается грибковая инфекция.
Человек получил какую-то травму, начиная от ожогов и заканчивая оперативным вмешательством.
У беременных нейтрофилия может указывать на эклампсию.
У мужчин и женщин скачки уровня нейтрофилов иногда является признаком сахарного диабета.
В первые 24 часа после операции уровень нейтрофилов будет повышен, что является нормальной реакцией организма на вмешательство. Если их показатели не снижаются на вторые сутки после операции, то это указывает на присоединение инфекции и требует дополнительного лечения.
При трансфузии уровень нейтрофилов будет повышен. Аналогичная ситуация наблюдается на фоне острой кровопотери.
Инфаркт миокарда всегда протекает на фоне нейтрофилии.
Укусы ядовитых насекомых и змей приводит к повышению уровня нейтрофилов в крови.
Виды нейтрофилии в зависимости от степени ядерного сдвига в лейкоцитарной формуле
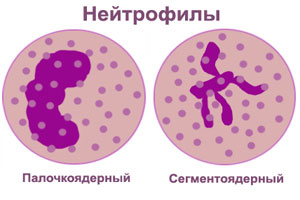
Для постановки верного диагноза и назначения лечения важно учитывать степень ядерного сдвига в лейкоцитарной формуле:
Ядерного сдвига не происходит. При этом в крови увеличивается численность зрелых сегментно-ядерных нейтрофилов и диагностируется общий лейкоцитоз. Подобная ситуация наблюдается после сытного обеда, после физических усилий, при кровотечениях, либо на фоне легкого инфекционного заболевания.
Ядерный сдвиг влево. Нейтрофилия характеризуется увеличением численности полиморфно-ядерных нейтрофилов и небольшим приростом миелоцитов. Подобная картина крови характерна для воспаления легких, скарлатины, дифтерии и тифа.
Нейтрофилия сопровождается значительным скачком уровня миелоцитов. Это будет указывать на тяжелое течение инфекции или на гнойно-септическое воспаление.
Нейтрофилия с дерегенераторным ядерным сдвигом. В этом случае в крови появляются видоизмененные нейтрофилы, что сигнализирует о тяжелейших инфекциях и интоксикациях организма, либо указывает на поражение костного мозга.
Нейтрофилия с ядерным сдвигов влево. В крови присутствуют нейтрофилы, имеющие более 5 сегментов. Иногда они обнаруживаются у здоровых людей, а иногда являются признаком анемии Аддисона-Бирмера.
Механизмы развития нейтрофилии
Различают несколько вариантов развития нейтрофилии, среди которых:
Процесс созревания нейтрофилов в костном мозге запускается усиленными темпами. Увеличение количества в крови нейтрофилов происходит в течение нескольких дней. Подобная клиническая картина наблюдается в том случае, когда у человека в организме присутствует злокачественное новообразование, либо развивается инфекция, вызывающая запуск гнойных процессов. Механизм ускоренного созревания нейтрофилов в костном мозге также называют хронической нейтрофилией. Активизируется этот процесс на фоне стимуляции фибробластов костного мозга цитокинами, которые вырабатывают макрофаги и моноциты при воспалении или бактериальной инфекции. Фибробласты костного мозга, в свою очередь, начинают вырабатывать гемопоэтические ростовые факторы, которые направлены на ускоренное созревание и стимуляцию выхода нейтрофилов из депо. Скорость созревания нейтрофилов при этом может быть увеличена в 3 раза (при гнойной инфекции) или даже больше (при болезнях системы крови, при сепсисе). Максимальной численности в крови нейтрофилы достигнут спустя 7 дней.
На протяжении долгого времени костный мозг не в состоянии обеспечивать организм нейтрофилами, так как его депо истощается. При этом не только снижается их численность в крови, но и уменьшается продолжительность жизни. Прогноз в этом случае значительно ухудшается.
Нейтрофилы из костного мозга высвобождаются в незрелой форме, что происходит за несколько часов. Такая нейтрофилия является острым состоянием и развивается на фоне выраженной воспалительной реакции. Когда для ее нейтрализации не хватает нейтрофилов, циркулирующих в кровеносном русле, костный мозг активизирует резерв. Для этого он выпускает сегментоядерные и палочкоядерные формы нейтрофилов. При наличии острого воспаления в организме такая реакция не будет запущена лишь в том случае, когда выработка нейтрофилов в костном мозге серьезно нарушена. Например, при прохождении пациентом курса химиотерапии.
Нейтрофилия может развиваться за счет выхода маргинального пула. Манифестирует она в течение нескольких минут. Такая нейтрофилия носит название псевдонейтрофилии. Она запускается при эмоциональных потрясениях, при интенсивных физических нагрузках, при лечении катехоламинами за счет увеличения выброса крови сердцем. Все перечисленные причины приводят к тому, что скорость течения крови по сосудам возрастает, при этом лейкоциты занимают краевое положение, увеличивается численность моноцитов и лимфоцитов.
Нейтрофилия при снижении выхода нейтрофилов из кровеносного русла в ткани. Нейтрофилы из сосудистого русла могут выходить в ткани, если они имеют те или иные дефекты строения. Это могут быть заболевания врожденного или приобретенного характера. Видоизмененные нейтрофилы занимают краевое положение в сосудах, а затем выходят из их русла. Поэтому подобная ситуация может развиваться практически при любой инфекции.
Нейтрофилия, развивающаяся при воздействии нескольких факторов. При этом одновременно будет запущено сразу несколько механизмов, приводящих к увеличению численности клеток лейкоцитарного ряда.
Симптомы и признаки нейтрофилии

Нейтрофилия не является каким-либо заболеванием, поэтому перечислить ее симптомы невозможно. Они определяются тем нарушением, которое спровоцировало скачок нейтрофилов.
Поэтому при возникновении следующих симптомов нужно обратиться к доктору и сдать анализ крови:
Повышение температуры тела.
Слабость и недомогание.
Боли различной локализации.
Эпизоды потери сознания.
Усиление потливости, не связанное с объективными причинами.
Резкое ухудшение самочувствия.
Необъяснимая потеря массы тела.
Кровотечения из органов ЖКТ.
Что может повлиять на результаты анализов?

Иногда врач при повышении уровня нейтрофилов в крови рекомендует пациенту повторно сдать анализ крови. Возможно, что у специалиста имеются какие-либо сомнения по поводу чистоты проведенного исследования. Чтобы исключить вероятность диагностической неточности, необходимо выполнить следующие рекомендации:
Анализ крови нужно сдавать строго на голодный желудок. Допускается употребление чистой негазированной воды.
Перед сдачей анализа крови нужно исключить физическое переутомление и эмоциональные перегрузки.
Важно избегать резких перепадов температуры, так как это может спровоцировать повышение уровня нейтрофилов.
Во время беременности нейтрофилы могут быть повышены, что является показателем нормы.
Лечение нейтрофилии

Нейтрофилия – это не самостоятельное заболевание. Оно лишь указывает на то, что в организме что-то не в порядке. Чтобы начать лечение, необходимо выяснить точную причину нейтрофилии. Поэтому пациент должен пройти комплексную диагностику.
При подтверждении инфекционных процессов в организме требуется проведение противовирусного, антибактериального или антимикотического лечения (в зависимости от типа возбудителя). Для повышения сопротивляемости организма могут быть назначены иммуностимуляторы. Кортикостероиды показаны в том случае, когда у больного имеются ревматические поражения. Эмоциональная нейтрофилия требует назначения седативных препаратов. В тяжелых случаях проводят лейкаферез. Эта процедура позволяет очистить кровь от лишних лейкоцитов.
Уровень нейтрофилов является важнейшим показателем здоровья или нездоровья пациента. Его обязательно учитывают при проведении анализа крови.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
