Необходимые обследования при воспалении
Пневмонией называют воспаление легких. Это острое инфекционное заболевание, которое может иметь разную природу: бактериальную, вирусную, грибковую, аспирационную. Наиболее часто болезнь вызывает бактерия пневмококк.

Главный симптом пневмонии – удушье на фоне высокой температуры тела. При вдохе человек чувствует боль в груди, кашляет с обильным выделением гнойной мокроты, истекает потом, его знобит. У пожилых людей, лежачих больных, при поражении незначительной части легких клиническая картина может быть стертая.
Чтобы поставить диагноз, нужно обратиться к врачу терапевту (педиатру) или пульмонологу. Диагностика пневмонии включает в себя рентген грудной клетки, исследование мокроты, анализ крови. В догоспитальный период проводится сбор жалоб и аускультация – выслушивание легких фонендоскопом для определения шумов и хрипов.
По каким симптомам можно распознать пневмонию?
Самым первым основанием подозревать воспаление легких является характерная для болезни клиническая картина. Распознавать пневмонию позволяют следующие симптомы:
- озноб и повышенное потоотделение;
- жар, температура тела 38-40 градусов;
- удушающий кашель;
- затрудненное дыхание, особенно вдох;
- боль в груди;
- отделение при кашле мокроты желтого, зеленого, розового, красно-бурого цвета;
- побледнение губ, ногтей, пальцев – симптом кислородного голодания;
- одышка;
- ломота в теле;
- усталость, потеря аппетита.
Внимание! Воспаление легких можно вылечить, если своевременно обратиться в больницу. Обнаружив симптомы пневмонии, следует вызвать врача на дом или позвонить в скорую помощь. Заболевание быстро прогрессирует. По статистике, более 50% случаев смерти от пневмонии приходится на тех, кто занимался самолечением или не смог своевременно распознать болезнь. Нередко диагноз «пневмония» устанавливает уже судмедэксперт.

Картина болезни у взрослых, пожилых и детей
Проявления пневмонии могут быть нетипичными. Иногда заболевание протекает практически бессимптомно, без высокой температуры и изнурительного кашля. Однако неизменно присутствуют 3 признака:
- немотированная слабость, сонливость;
- легкий жар – температура 37-37,5;
- сильное потоотделение во время сна.
Скрытый воспалительный процесс характерен для людей с ослабленным иммунитетом, лежачих больных, новорожденных детей и пожилых лиц старше 65 лет. Пожилой человек также может жаловаться на спутанность сознания. В среднем, дети до 5 лет и старики болеют пневмонией в 2-3 раза чаще, чем взрослый человек в расцвете сил. Диагностировать болезнь у них сложнее.
Диагностика
Наиболее часто воспалению легких предшествует заболевание верхних дыхательных путей – ОРЗ, простуда, грипп, трахеит и другие. Одна болезнь плавно перетекает в другую, и даже врачу не всегда удается «словить» этот момент. Поэтому важно повторно прийти на консультацию, если лечение простудного заболевания не помогает, и улучшений нет. Для диагностики пневмонии первично проводят следующие мероприятия.
1. Сбор анамнеза. Пациент опрашивается на предмет жалоб, продолжительности болезни, наличие сопутствующих заболеваний, принимаемом лечении. Врач задает ряд вопросов. «Начинаете ли вы часто дышать или задыхаетесь, когда отдыхаете? Когда впервые появился кашель, и как он изменился со временем? Откашливаете ли вы желтую, розовую или зеленую мокроту? При вдохе или выдохе ощущаете или нет боль в области груди?».

2. Выслушивание легких. Следующим шагом проводится аускультация. Врач просит оголить верхнюю часть тела и правильно, глубоко дышать. С помощью фонендоскопа он будет слушать, как раскрываются легкие, и какой при этом получается звук. При подозрении на пневмонию выслушивание проводится особенно тщательно, обязательно спереди и сзади. Врач может постукивать по спине, засекать секундомером время вдоха и выдоха. На воспаление легких указывает поверхностное бронхиальное дыхание и отставание пораженной стороны. Кроме того, отчетливо слышны мелкопузырчатые хрипы, шумы, скрежет. Простукивание позволяет примерно определять зону поражения – непосредственно над ней отзвук короткий, глухой.
3. Диагностическое исследование. Чтобы подтвердить диагноз и установить причину воспаления легких, врач назначит ряд анализов. Выявление пневмонии может включать в себя разный набор тестов.
Основные методы
Наиболее доступным и достоверным способом диагностировать пневмонию является проведение рентгенографии грудной клетки или флюорографии, если пациент старше 15 лет. Снимок позволяет увидеть очаги воспаления, которые называют «затемнениями». На деле они представляют собой белые пятна, потому как изображение – это негатив. Диагностика проводится в комплексе с лабораторно-инструментальными исследованиями, что позволяет отличать воспаление легких от схожих по симптоматике болезней. Стандартный набор анализов, необходимый для постановки диагноза включает в себя:
- рентген грудной клетки (флюорография);
- лабораторный анализ мокроты;
- общий анализ крови.
На пневмонию указывают очаговые затемнения на снимке. При этом также наблюдается деформация и усиление сосудисто-легочного рисунка. Пятна могут иметь разный диаметр: до 3 мм считаются мелкоочаговыми, 4-7 мм – среднеочаговыми, 8-12 – крупноочаговыми. Если воспалением легких болеет ребенок, то вовлекаются нижние отделы, а размер затемнений составляет 1-2 мм.
Кровь при пневмонии имеет следующие отклонения от нормы: повышается количество лейкоцитов, СОЭ, нейтрофилов, наблюдается сдвиг лейкоцитарной формулы влево. Мокрота имеет воспалительный характер – в ней появляются лейкоциты. В выделениях обнаруживаются спирали Куршмана, эпителиальные клетки, элементы крови, кристаллы Шарко-Лейдена, альвеолярные макрофаги. Посев мокроты на питательные среды позволяет выявить возбудителя и правильно выбрать антибиотик для лечения.
Внимание! При воспалении легких рентген делают как минимум дважды: при поступлении в больницу и при выписке.

Дополнительные методы
При подозрении на осложнения пневмонии (абсцесс, отек легких, плеврит, обструкция и другие) назначаются дополнительные анализы и исследования. Кроме того, они необходимы, если нужно провести дифференциальный анализ. Пневмония имеет схожие клинические проявления с рядом других заболеваний дыхательной системы. Важно исключить туберкулез и раковые опухоли.
1. КТ, МРТ (компьютерная томография, магнитно-резонансная томография). Оба исследования дают объемное изображение легких и других органов. Это позволяет обнаруживать различные осложнения, новообразования, инородные предметы. При КТ используются рентген лучи, которые более эффективны для диф-диагностики туберкулеза. При МРТ сканирование электромагнитное, и лучше показывает состояние мягких тканей, сосудов, суставов. Его могут назначить для дифференциации пневмонии и опухоли.
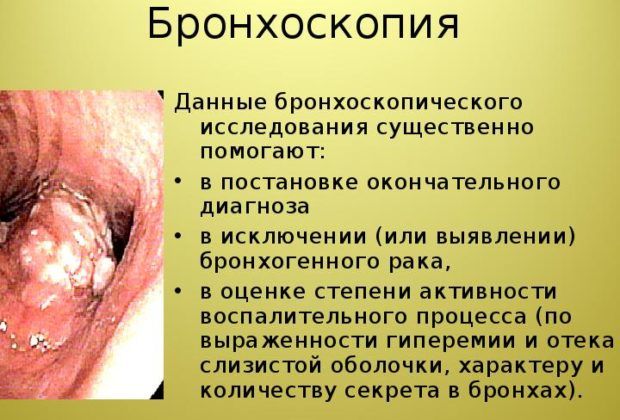
2. Бронхоскопия. Эндоскопический метод исследования, позволяющий узнавать о наличии опухолей, воспалений, инородных тел в бронхолегочной системе.
3. Микроскопия мазков мокроты. При подозрении на атипичного возбудителя или туберкулез, мазки окрашивают по Цилю-Нильсену. Чтобы дифференцировать пневмококки, стрептококки, стафилококки, окраску проводят по Грамму.
4. Биохимический анализ крови, УЗИ сердца. Назначаются для исключения осложнений со стороны других органов.
В заключение, диагноз «воспаление легких» должен основываться на результатах рентгенологического и лабораторно-инструментального исследования.
Имеет значение установление этиологии заболевания. Пневмония бывает пневмококковая, стрептококковая, стафилококковая, вирусная, аспирационная (наиболее часто при проглатывании инородных тел детьми, попадании рвотных масс в дыхательные пути).
Диагностика также позволяет выявлять степень и характер поражения легких: очаговая, крупозная, долевая, сегментарная пневмония. Лечение назначается соответственно типу воспаления. Зачастую требуется госпитализация пациента. Антибиотики при таком диагнозе вводятся внутривенно либо внутримышечно. Домашний режим лечения возможен, если диагностирована начальная стадия воспаления, и человек берет всю ответственность за здоровье на себя.
Источник
Такое опасное инфекционное заболевание как пневмония требует незамедлительного лечения. Если есть подозрения, обязательно нужно сдать анализы на пневмонию.
Симптоматика пневмонии
Статистика, увы, свидетельствует, что почти каждый второй житель планеты сталкивался с этим недугом. Еще до сдачи анализов на пневмонию определить болезнь можно по таким признакам:
- Больного бросает в жар, температура поднимается стремительно до 39-40 градусов;
- Частый кашель с обильной мокротой, в которой можно заметить кровянистые и гнойные массы;
- При небольших физических нагрузках и даже в состоянии покоя мучает одышка;
- В груди дискомфортное состоянии;
- Общая слабость, потливость, плохой аппетит и сон из-за воспалительного процесса и интоксикации.
Иногда пневмония протекает почти бессимптомно, есть лишь сухой кашель, слабость и боли в голове.
Какие анализы нужны при подозрении на пневмонию
Пневмония успешно лечится. Но пациенту может грозить гибель. Вот почему так важно быстро определить болезнь и начать лечение. Если симптомы вызывают у доктора подозрения, то он обязательно направит на:
- Общий анализ крови;
- Тест на мокроту;
- Тест на мочу;
- Биохимический анализ крови;
- Флюорографию.
Особенно важный показатель — тест на кровь. Не всегда такой тест отражает проблему. Если иммунитет слабый, то в крови не будет никаких заметных изменений.
Дополнительные исследования
Нередко назначают (в дополнение к основным анализам) УЗИ сердца, так как при воспалении легких страдает и сердце. Нарушения в работе этого органа могут быть следствием пневмонии, либо самостоятельным заболеванием, требующим лечения. Так как наличие еще и воспаления легких приведет к ухудшению.
Еще один дополнительный метод – бронхоскопия. Это эндоскопический метод, благодаря которому можно обнаружить инородные предметы в легких, опухли и воспаления, аномалии в развитии легких, бронхов.

Какие виды пневмонии бывают
Пневмония может возникать по разным причинам. Поэтому различают:
- Внебольничная форма. Встречается чаще всего;
- Госпитальное воспаление легких. Это в том случае, если до поступления в стационар у больного не было никаких признаков этого заболевания;
- Аспирационное воспаление легких. Такая форма недуга образуется при попадании в организм болезнетворных микроорганизмов – чаще вирусов и бактерий, реже кишечной палочки;
- Атипичная пневмония – самая тяжелая форма недуга. Она образуется на основе атипичной микрофлоры (различные грибки, хламидии, микоплазмы и так далее).
Любая форма пневмонии требует комплексного адекватного лечения, опирающегося на точные анализы.
Как передается инфекция
 Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Передается болезнь через предметы обихода и вещи, на которые вместе с мокротой попали бактерии, через руки, воздушно-капельным путем.
Но речь идет только о путях передачи – не самого воспаления легких, а лишь возбудителя недуга. А далее разовьется болезнь или нет, зависит от иммунитета человека.
Общий анализ крови при воспалении легких
Общий анализ крови показывает сразу несколько важных параметров.
Эритроциты
Эти компоненты крови разносят кислород по клеткам организма. При простудных заболеваниях их количество падает. А при воспалении легких может немного увеличиться, чтобы дать отпор болезнетворным бактериям и вирусам.

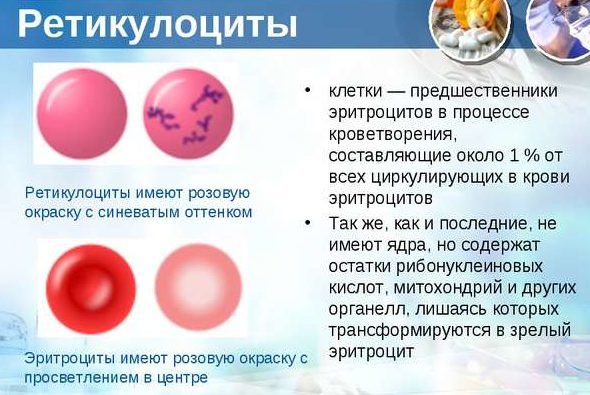
Ретикулоциты
Это такие клетки, которые образуются костным мозгом. Из них впоследствии рождаются истинные эритроциты. Если в организме проблемы, то ретикулоцитов в крови становится больше, для того, чтобы переродиться в эритроциты и пополнить ряды «борцов» с бактериями и вирусами. Массовая гибель эритроцитов – кровеносных телец, осаждение эритроцитов по результатам анализа говорит о воспалительном процессе.
Тромбоциты
Даже при воспалении их количество должно оставаться неизменным, количество имеет значение только при свертываемости крови.

Лейкоциты
Это клетки иммунной системы, которые непосредственно борются с чужеродными бактериями и выводят продукты их жизнедеятельности. Высокое содержание лейкоцитов говорит о том, что в данном случае идет воспалительный процесс с присутствием бактерий, например, пневмококковой пневмонии.

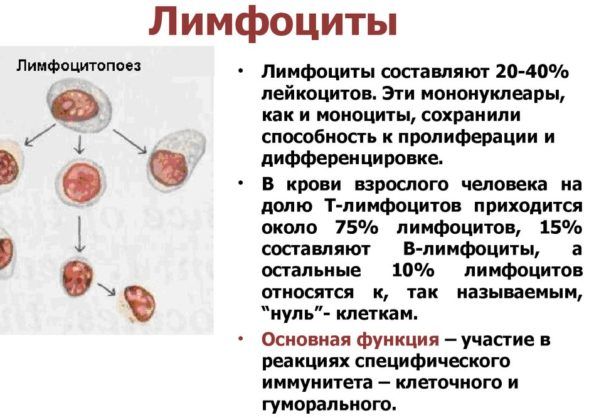
Лимфоциты
Их увеличение говорит о вирусном происхождении пневмонии. Эти клетки ответственны за распознавание болезнетворных «пришельцев», а также за выработку антител.
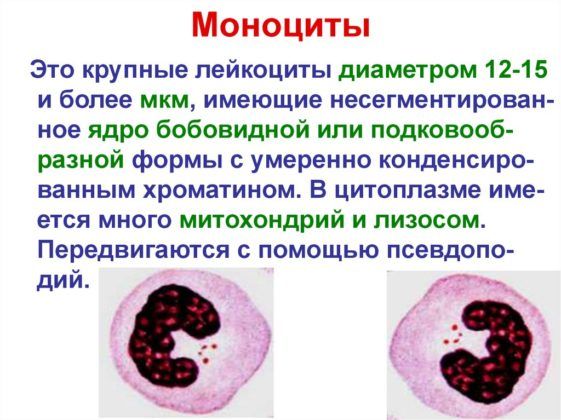
Моноциты
Это крупные иммунные клетки, которые борются с инфекцией. Если их много, то тест прямо указывает на наличие воспаления в легких. Эти клетки выводят болезнетворные микроорганизмы, а также обезвреживают мертвые клетки организма.
Гемоглобин
Это компонент эритроцитов, который способствует поглощению кислорода в легких и высвобождению его в тканях. Если гемоглобин падает, это говорит о воспалительном процессе и снижении иммунной защиты организма.
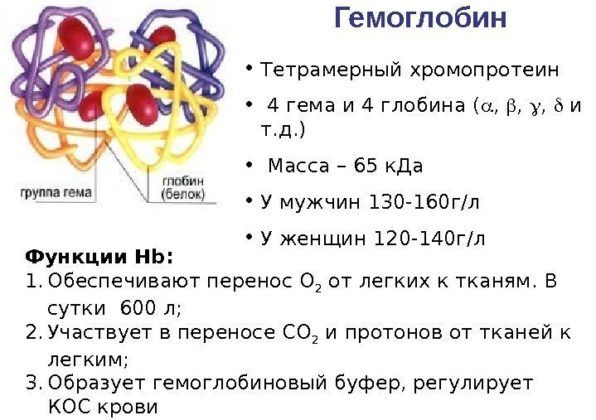
СОЭ
Это показатель скорости осаждения эритроцитов. То, с какой скоростью выпадают в осадок эритроциты, говорит о степени воспалительного процесса. СОЭ можно считать одним из главных показателей при сборе анализов на пневмонию. Существуют нормы СОЭ для детей, взрослых, беременных, показатели различны.

Биохимический анализ крови
Биохимический анализ крови – один из главных показателей, с которого и начинают. Он показывает происходящие метаболические процессы организме:
- Сбои в работе внутренних органов;
- Присутствие патологической флоры, а также продуктов их жизнедеятельности. А это, в свою очередь, показывает на степень заболевания.
Берут такой тест из вены. И в бланке результата биохимического анализа крови указаны три графы: норма, реальное положение, степень отклонения от нормы. Ели бланк заполнен вручную лаборантом, значит анализы приводились вручную, если автоматически – то и система анализа также автоматическая.
Лучшими показателями считают те, что выполняются комбинированно – вручную и автоматически. Автомат не может дать реальную картину: состав крови может различаться в зависимости от изменений, связанных с гормональным сбоем, сменой питания, режима сна и отдыха и так далее. Биохимический анализ крови может меняться даже при прорезывании зубов.
Анализ мокроты
Анализ мокроты указывает на степень поражения организма пневмонией, а также на причину возникновения воспаления. Если и биохимический анализ крови, и общий указывает на наличие проблемы, то обязательно делается посев мокроты. И он указывает на конкретные грибки и бактерии, а также их реакцию на те или иные препараты. Можно получить и дополнительные сведения:
- Если в выделениях есть кровянистые вкрапления, то это свидетельствует об очаговой или крупозной пневмонии — поражении всей доли легкого;
- Если мокрота ярко-желтая, то, скорее всего, речь идет об аллергическом течении болезни;
- Желчные пигменты в мокроте указывают на очень серьезное поражение, когда часть легких уже начала постепенно заполняться кровью.
Сложно взять мокроту на анализ у малышей. Они склонны ее проглатывать. Поэтому чаще всего берут слизь из носа на анализы.
Общий анализ мочи
Еще один важный показатель – общий анализ мочи. У здорового человека моча прозрачная, без осадка, с характерным желто-коричневым цветом (цвет может меняться из-за употребления некоторых продуктов, но это не говорит о патологии). При воспалении легких и пневмонии в моче наблюдается осадок, сама жидкость мутная. Это говорит о наличии белка, а он свидетельствует о воспалении.

Рентгенологическое исследование
 При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
Есть еще и компьютерная томография. Она позволяет увидеть патологию в деталях, в самом ее зародыше. Это более точное обследование – даже небольшие рубцы от перенесенного ранее недуга не останутся незамеченными.
Все названные методы исследования дают в совокупности истинную картину происходящих процессов в организме, позволяют определить причины заболевания, степень поражения легких, а также состояние иммунной системы. В итоге врач назначит адекватное лечение.
В каких случаях полагается госпитализация
Не всегда больного с пневмонией направляют на стационарное лечение. Это необходимо только для пожилых людей и детей, а также беременных женщин. Остальные пациенты могут получить лечение и в домашних условиях. Но все зависит от состояния. Госпитализации подлежат те пациенты, у которых:

При тяжелой дыхательной недостаточности стоит госпитализировать больного
- Тяжелая дыхательная недостаточность;
- Нарушение сознания;
- Требуется вентиляция легких с помощью специальной аппаратуры;
- Состояние стремительно ухудшается;
- Поражено несколько долей легких;
- Артериальное давление упало;
- Количество мочи резко сократилось.
При наличии хотя бы одного из признаков, больного направляют на больничное лечение в условиях стационара. Круглосуточное наблюдение з состоянием, принятие адекватных мер поможет быстрее справиться с критическим состоянием и полностью избавиться от болезни. Иммунитета против пневмонии не образуется. Но вакцинация от гриппа поднимает общий уровень иммунитета, что убережет от заражения пневмонией.
Видео по теме: Диагностика и лечение пневмонии
Источник
Чисто медицинские знания, но от этих знаний зависит ваша диагностика! Сделаете это – вам будет все понятно по своему организму.
Я даю только необходимые обследования. Я вам даю сейчас чисто медицинские знания, но от этих знаний зависит ваша диагностика! Сделаете это – вам будет все понятно по своему организму. Все можно сделать платно-бесплатно-по связям в течение длительного времени. Не сделаете сами в свободное время – вам потом врач сделает что-то экстренно, но понятно ЭТО будет только ему, а не вам!
Правильный путь: обследование и профилактика
Подписывайтесь на наш аккаунт в INSTAGRAM!
Константы располагаются внутри систем, и их надо жестко ОТСЛЕЖИВАТЬ.
Но не путайте КОНСТАНТЫ с ОБСЛЕДОВАНИЯМИ! Потому что, допустим, магнитно-ядерный резонанс – это обследование, НЕ константа!

Ольга Бутакова – врач с 30-летним стажем, кандидат педагогических наук, академик Международной Академии Информатизации при ООН, руководитель Академии Здоровья при Международном Университете Дружбы Народов им. Патриса Лумумбы, главный врач Института Восстановительной медицины, Нижний Новгород.
Поэтому мы посмотрим по системам, ЧТО вам нужно отслеживать в течение жизни (у вас, у детей), и что вас может вывести на группу всех возможных проблем.
Потому что есть обследования, которые НЕ НАДО делать! Они ни о чем не говорят, ни к чему не приводят, они неинформативны – когда мы получаем результаты таких обследований, мы и не знаем, что с ними делать.
Например, сделали мы иммунограмму, посмотрели там, допустим, иммуноглобулины… – ну и что вы с этим сделаете? – да НИЧЕГО! Ни врач ничего не сделает, ни вы ничего не сделаете!
Или сделали ЦИК (циркулирующий иммунный комплекс), то вы с ним абсолютно ничего не сможете сделать, но врач вам ОБЯЗАТЕЛЬНО его назначит.
Есть исследования, которые, может быть, нужны ВРАЧАМ, но ВАМ ОНИ НИ О ЧЕМ НЕ ГОВОРЯТ!

Поэтому мы запишем обследования НЕ для врачей, а те обследования, которые помогут ВАМ выяснить ПРИЧИНУ заболевания (отклонения от констант).
ЦЕНТРАЛЬНАЯ НЕРВНАЯ СИСТЕМА – константа АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ.
Контроль АД, у всех, у кого давление «скачет», должен быть тонометр: заболела голова – померили, прошла боль – померили еще раз. Вы должны ТОЧНО знать, ЧТО с вами происходит, на КАКОМ давлении у вас болит голова: на 100х60 – или на 150х100? ?
Этот параметр надо отслеживать пожизненно, особенно если этот параметр нестабилен! Если стабилен – то измеряйте его раз в 3 месяца – чисто «справочно», но делайте это обязательно!
ДЫХАТЕЛЬНАЯ СИСТЕМА (константа число дыхательных движений = 16)
Считайте, вы должны ТОЧНО знать, с какой частотой вы дышите! Вы должны знать, как вы дышите при нагрузке, например, зашли на 5 этаж – сосчитали, число дыханий =22. Через 2 минуты посчитали – все вернулось к норме = 16 – значит, все нормально! Но если час прошел – а у вас все еще 22, два часа прошло, а у вас 22 – знайте, что по этой константе вы находитесь в угрожающем состоянии!
Это чтобы потом не делать более серьезные обследования, типа спирометрии легких, и проч.
Если вы пойдете к врачу с числом 22 – вам поставят «Дыхательную недостаточность», и нужно будет долго лечиться. Поэтому надо уметь заранее считать.
Если ваш ребенок дышит не так, как надо – вы должны это четко знать!
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА (константа число сердечных сокращений 78).
Вы четко должны знать свой пульс при нагрузке и без нагрузки, и как быстро он возвращается к норме? Если через 3-5 минут после ходьбы на 5 этаж, или после 15 приседаний, пульс не успокаивается до нормы = 78 – значит, у вас нестабильность!
ЭЛЕКТРОКАРДИОГРАММА – каждый человек, кому за 40, и если константа сдвинута (вышел за границы нормы – пульс увеличенный до 82-86), ОБЯЗАН пройти ЭКГ.
Если пульс еще выше – надо делать «ЭКГ с НАГРУЗКОЙ» в специализированных клиниках (простая проба 10 приседаний, или велоэнергометрию). Если пульс ниже нормы – тоже надо делать. Если норма – можно пропустить.
ЭХО-КАРДИОГРАММА – делается, если беспокоит нарушение ритма константы, например, пульс 78, но с аритмией.
ВСЕ, у кого проблемы с сердцем (сердцебиение, пульс больше нормы, неритмичность) – обязаны последовательно сделать обследования: ЭКГ, ЭКГ с нагрузкой и ЭХО-ЭКГ – это закон, ничего не изобретайте! Потому что потом сделают принудительно – и заплатите в 10 раз дороже!
А так потихонечку, в течение года все это пройдете – и будете ЗНАТЬ! Потому что главное – ОСОЗНАТЬ, ПОНЯТЬ, ОТСЛЕДИТЬ, и ВЕРНУТЬ все параметры К НОРМЕ – вот наша цель!
ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА – константа билирубин 21-20,5.
Если он такой, вы можете не обследоваться. Но если есть ЖАЛОБЫ – идет цепь ЕЖЕГОДНЫХ обследований:
1. УЗИ ПЕЧЕНИ
2. УЗИ поджелудочной железы
3. ИФА иммуно-ферментный анализ – паразитарное обследование на токсокары, лямблии, описторхии, гепатиты-А-В-С.
При жалобах на пищеварительную систему, или при любых жалобах на ПЕЧЕНЬ – первое, что надо сделать, это ИФА и УЗИ, и закончить ФИБРОГАСТРОКОПИЕЙ.
Никаких рентгенов, «Оберонов», «Медискринов» делать вам не надо!
Альтернативными методами вы можете пользоваться как угодно. Но мы говорим об ОФИЦИАЛЬНЫХ законных, установленных государственных обследованиях, которые приняты во всем мире – это вы должны сделать для СЕБЯ в первую очередь. И посоветовать другим. И многие вопросы снимутся. Потому что как бывает: чистят-чистят друг друга, а потом сделали анализ – «Гепатит-С» у человека! И что и зачем чистили – непонятно…
КРОВЕТВОРНАЯ СИСТЕМА (константа гемоглобин =130)
Гемоглобин вы должны знать свой и своих детей.
Можете сделать ОБЩИЙ АНАЛИЗ, но советую чуть дороже – РАЗВЕРНУТУЮ ФОРМУЛУ КРОВИ. Вам ее не надо расшифровывать: если вам скажут, что все нормально – просто положите ее на полочку.
Но раз в году человек должен сделать развернутую формулу крови. Потому что когда выходят лимфоузлы на поверхность – раз, и ни с того, ни с сего у ребенка появились лимфоузлы – то это уже пятая серия… Сначала у него были лимфоциты повышенные (год-три-пять), а потом начинается, к примеру, лимфогрануломатоз, или еще что-то… И это называется «ПРОПУСТИЛИ… извините…»!
По ОБЩЕМУ анализу нельзя ничего сказать о качестве крови, а вот по РАЗВЕРНУТОЙ ФОРМУЛЕ – копейки стоит на самом деле – сразу все ясно. Паспорт здоровья должен быть у всех заполнен!
ВЫДЕЛИТЕЛЬНАЯ СИСТЕМА
Анализ мочи с определением УДЕЛЬНОГО ВЕСА (норма 1020), КИСЛОТНОСТИ и наличия ЛЕЙКОЦИТОВ, БЕЛКА (его не должно быть!), и там же смотрите БАКТЕРИИ (вам все скажут).
Ничего не должно быть, кроме удельного веса (1020) и кислотности (кислая), она должна быть соломенно-желтого цвета – и ничего более, это константа! Просто по общему анализу мочи уже все будет ясно.
РЕПРОДУКТИВНАЯ СИСТЕМА:
1. Контроль ВЕСА
2. При ЛЮБЫХ жалобах на репродуктивную систему (неважно, мужчины или женщины!), вы должны 1 раз в году сделать УЗИ матки и придатков (жен.), предстательной железы (когда мужчина обращается – у него, как правило, уже 3 степень аденомы или 2 степень простатита!).
3. 1 раз в 6 месяцев УЗИ молочных желез – рак развивается полгода, и если вы своевременно делаете УЗИ – то все выявите в ранней стадии и уберете! Если УЗИ делать раз в 3 года – то обнаружить сможете уже только 2-3 степень… когда сделать уже практически ничего невозможно.
Эта норма была раз в 2 года, потом раз в год, сейчас она ОДИН РАЗ В ПОЛГОДА – просто поверьте – и делайте! Потому что больно смотреть, как на твоих глазах умирают молодые женщины – и только потому что они своевременно не делали УЗИ, и им уже ничем нельзя помочь… УЗИ – это не опасно, и не вредно!
4. Если есть половые инфекции, то надо обследование ИФА-ПЦР, ХЛАМИДИИ, ТРИХОМОНАДЫ и УРИАПЛАЗМЫ и КАНДИДА – каждый человек должен знать, есть ли у него кандида, потому что она разрушает ВСЕ, что только можно!
Половые инфекции особо опасны! Я не беру венерические вообще – это вас обследуют принудительно, когда вы на курорт поедете. Я говорю о том, что вы САМИ ДОЛЖНЫ сделать!
ЭНДОКРИННАЯ СИСТЕМА (константа сахар крови = 5,5).
Ни по каким компьютерным диагностикам, «Оберонам», «Медискринам» – ТОЛЬКО в БОЛЬНИЦЕ, только ОБЫЧНОЕ ОБСЛЕДОВАНИЕ!
К примеру, если сахар у вас =7 – то это называется ДИАГНОЗ, который называется «Сахарный диабет». Все ориентируются так: пока 5 литров воды не начнут пить – к эндокринологу не сходят, а терапевт назначит – или не назначит, еще вопрос.
Мы знаем, что есть у нас эндокринная система, и основная константа ее работы – САХАР. Очень обидно, когда человек приходит к врачу, когда его уже надо на инсулин сажать! С сахаром=7 он или упадет где-то – а у него сахар повысится до 12-14… Сахар надо знать одно = 5,5 – и нет других стандартов!
В любой поликлинике кровь из пальчика бесплатно – и сахар у вас в кармане!
КОСТНО-МЫШЕЧНАЯ СИСТЕМА – это особая система!
Хочу посоветовать: при болях в позвоночнике (дисках) шейного, грудного, поясничного отделов – есть одно 90% обследование, с которого надо начинать лечение – это обычная «Магнитно-резонансная томография».
НЕ РЕНТГЕН, не компьютерная томография РЕНТГЕНОМ!
Стоимость обследования позвоночника на МРТ равна 1.000 рублей, но без этой процедуры нельзя ничего делать с позвоночником, к примеру, мануальную терапию. Потому что грыжи не видны на рентгене!
Целители их чувствуют руками, есть такие целители, и дай Бог, чтобы он у вас был, но это НЕ профессионально.
Если вы сделали МРТ, и увидели грыжу (2 – 4 мм – 1 сантиметр) – это уже 100% установленный диагноз! Все остальные диагностики по поводу грыж – детский лепет на лужайке.
Самое страшное в позвоночнике – это грыжи, и их больше всего надо бояться!
Сейчас делают исследования 15-летним детям – и у них уже по 2-3 = МНОЖЕСТВЕННЫЕ ГРЫЖИ! Потому что разрушается синитная ткань, потому что РН там колеблется, потому что кальций вымывается из костей, связок и т. д. Это колоссальная несостоятельность соединительной ткани уже в детском возрасте вообще!
ЧТО ДЕЛАТЬ? Если установлена грыжа:
вести правильный образ жизни,
принимать хондропротекторы,
заниматься только той гимнастикой, которая действительно ПОЛЕЗНА,
спать правильно,
сидеть правильно,
не носить тяжестей
это целый комплекс, так просто не скажешь, что сразу делать, все это индивидуально.
Но диагноз должен быть установлен ПЕРВОНАЧАЛЬНО, а не ПОСЛЕ того, как вы из-за болей в позвоночнике сделали уже 33 мануальных терапии + 20 массажей + вытяжку + процедуры на массажной кровати – и только потом случайно пошли на МРТ и обнаружили ГРЫЖУ! И только потом дошло, что при грыже ВСЕ ЭТИ ПРОЦЕДУРЫ ВООБЩЕ НЕЛЬЗЯ ДЕЛАТЬ!
Ни рентген, ни осмотр невропатолога не выведут вас на точный диагноз – ТОЛЬКО МРТ!
В чем трагедия при работе с позвоночником? Мы часто ПРОПУСКАЕМ ОБСЛЕДОВАНИЕ – и ЗАЦИКЛИВАЕМСЯ СРАЗУ на ЛЕЧЕНИИ! Человеку вправляют-вправляют-вправляют…, а потом у него случается что-то серьезное, он таки идет на МРТ – и только тогда ему говорят: «Да вы что, батенька! Там вообще нельзя было править! Вы разве не знаете, что у вас ГРЫЖА?». А он отвечает: «Нет, конечно!».
На рентгене этого не видно, рентгеном это можно определить только косвенно. Вы можете лечиться у мануальщиков, у хиропрактиков, массажистов, китайцев-иглотерапевтов… НО диагноз должен быть установлен ДО ТОГО, как вы к ним обратились!
Чтобы установить диагноз, врач не нужен – нужен АНАЛИЗ, нужна вот эта КАРТА вашего позвоночника фас и профиль! Потому что врач эту карту посмотрит – и по ней уже установит тот же диагноз, что вам скажут в центре МРТ. Вот если сами посмотрите на результат МРТ – там все ясно: грыжа такая-то и там-то – в карте все описано.
Позвоночник – система особенная, можете не делать МРТ, но это чревато последствиями…
Вопрос из зала:
– Где гарантия, что МРТ покажет правильный диагноз?
-МРТ – это НЕ диагноз, это ИССЛЕДОВАНИЕ, оно не может быть неправильным: если там ГРЫЖА ЕСТЬ – ее УВИДЯТ, вот и все!
ЛИМФАТИЧЕСКАЯ СИСТЕМА – (константа количество лейкоцитов 4,5 тысячи)
По анализу крови вы отслеживаете количество лейкоцитов – и ничего больше делать не надо. И следите, чтобы лимфоузлы не были увеличенными!
ИММУННАЯ СИСТЕМА – отслеживаете ТЕМПЕРАТУРУ 36,6
И тоже больше ничего не нужно, там исследовать нечего. Иммунограмму – если вам врач назначил – сделайте, но лично вам она ничего не скажет!
ХОЛЕСТЕРИН – (константа = 6)
Определяется по биохимическому анализу крови!

Это ПОЛНЫЙ КОМПЛЕКС ОБСЛЕДОВАНИЯ репродуктивной системы. Это не значит, что КАЖДОМУ нужно срочно делать ПОЛНЫЙ комплекс!
Жалобы на сердце есть – ДЕЛАЙТЕ! Нет жалоб – отслеживайте константу.
Жалобы на пищеварительный тракт есть – ДЕЛАЙТЕ! Нет жалоб – просто отслеживайте константу билирубина.
Если никаких жалоб нет – вы можете и не делать, но как только появилась первая ЖАЛОБА – сразу же пошли, сделали, и не затягивайте!
ВОТ И ВСЕ, БОЛЬШЕ НИЧЕГО ВАМ ЗНАТЬ НЕ НУЖНО!
Вс?
