Облегчение боли при воспалении поджелудочной железы
Статистика утверждает, что панкреатит в последние годы стал весьма распространенным заболеванием. Например, в нашей стране на 100 000 человек населения встречается 27,4-50 случаев хронического панкреатита, примерно такая же картина и в европейских странах[1]. Увеличивается и количество больных, страдающих от острой формы заболевания: в России частота случаев колеблется от 10 до 13% от общего числа пациентов с хирургическими патологиями органов брюшной полости[2].
Панкреатит: виды, причины и симптомы заболевания
В медицине панкреатит определяется как воспалительное заболевание поджелудочной железы – одного из важнейших человеческих органов, отвечающего за выработку пищеварительного сока и играющего одну из ключевых ролей во всем процессе переваривания и усваивания пищи. Согласно классификации выделяется несколько основных форм панкреатита:
- Острый панкреатит, при котором происходит активизация пищеварительных ферментов в самой поджелудочной железе, в результате чего поражаются ее ткани – происходит «самопереваривание» органа, сопровождающееся отеком и некрозом клеток, а также возможным поражением окружающих тканей и органов. Причинами острого панкреатита могут быть заболевания желчных протоков (35%), травмы живота, отравления, тяжелые аллергические реакции. Но один из главных факторов, провоцирующих заболевание – злоупотребление алкоголем (55% случаев вызвано именно этой причиной)[3].
- Острый рецидивирующий панкреатит напоминает легкую форму острого панкреатита, но характеризуется повторными приступами различной степени интенсивности. Диагностировать эту форму очень трудно.
- Хронический панкреатит (ХП) – самостоятельное, медленно прогрессирующее заболевание поджелудочной железы, которое отличается чередованием периодов обострений и ремиссий. Традиционно одной из основных причин развития ХП также считается злоупотребление алкоголем (60-70%)[4]. Кроме того, вызвать заболевание способно и неправильное питание с преобладанием жирной и острой пищи, провоцирующее чрезмерную нагрузку на поджелудочную железу. Иногда ХП возникает как следствие распространения на железу язвы желудка или двенадцатиперстной кишки. Выделяются две основные стадии заболевания. Первая может длиться несколько лет, при этом больного практически ничто не беспокоит. Эта стадия без должного лечения неминуемо перейдет в следующую, на которой поражения органа оказываются весьма серьезными, симптомы проявляются уже постоянно и при этом часто возникают периоды обострения.
Для острого и хронического панкреатита в стадии обострения характерны три общих симптома: резкая и сильная боль в верхней части живота, опоясывающая тело или отдающая в спину, обильная рвота, не приносящая облегчения, и напряжение мышц верхней части живота, выявляемое на обследовании.
Любая форма панкреатита рано или поздно приводит к ферментной недостаточности поджелудочной железы, проще говоря – нехватке пищеварительных ферментов. Симптомы ферментной недостаточности при панкреатите обычно весьма ярко выражены – это метеоризм, изжога, тошнота, полифекалия. Один их характерных признаков – наличие в кале непереваренных комочков пищи и большого количества жиров. Так происходит из-за того, что пищеварительная система не справляется с перевариванием еды, которая остается в просвете кишечника и раздражает его, при этом поступление в кровь питательных веществ существенно снижается. Из-за слабого усвоения питательных веществ у больного со временем возникает авитаминоз, анемия и как результат – общее истощение организма.
Чем может быть спровоцировано обострение хронического панкреатита и сколько оно длится
Хронический панкреатит – заболевание коварное, человек может спокойно жить и не ощущать симптомов достаточно долго. Но что же играет роль «спускового крючка» в переходе заболевания в фазу обострения? Те же самые причины, которые вызывают развитие самого заболевания.
- Во-первых, острый приступ панкреатита появляется из-за нарушения режима питания. Переедание, особенно если в постоянном меню большое количество острых и жирных блюд, фастфуда, копченостей и консервов, неминуемо приводит к чрезмерной нагрузке на больной орган.
- Во-вторых, это все то же легкомысленное отношение к алкоголю – употребление спиртного даже в относительно небольших дозах может перевести заболевание в острую стадию.
- В-третьих, толчком может стать интоксикация при ОРВИ или приеме некоторых лекарственных препаратов: хроническим больным стоит осторожно относиться к любой медикаментозной терапии, особенно если она не была назначена врачом.
- В-четвертых, спровоцировать начало приступа панкреатита могут некоторые аутоиммунные заболевания (например муковисцидоз), физическое переутомление или хронический стресс.
Первым и главным сигналом о начале приступа является появление острой боли в области эпигастрия, иногда иррадиирущей в спину или область сердца, – этот симптом характерен для 80-90% всех пациентов[5]. После приема пищи болевые ощущения обычно усиливаются, снизить их можно, приняв положение сидя или наклонившись вперед. Иногда боль невозможно устранить приемом обезболивающих, а при нарастании ее интенсивности возможны даже болевой шок и потеря сознания.
Боли при обострении панкреатита могут появляться через час-два после приема жирной или острой пищи. Бывает, что приступ панкреатита начинается и позже – спустя 6-12 часов. Еще бóльшая «отсрочка» нередко наблюдается после злоупотребления алкоголем – она может достигать двух или даже трех суток. Во врачебной практике отмечались случаи начала приступа в ближайшие минуты в результате употребления холодных шипучих напитков. В отдельных случаях боль вообще не имеет очевидной связи с приемом пищи.
По мере обострения хронического панкреатита у пациента возникает специфическая горечь в полости рта, белесоватый налет на языке, снижение аппетита, тошнота, рвота, не улучшающая самочувствие больного. Точно ответить на вопрос «Сколько длится приступ панкреатита?» сложно – от часа до нескольких суток, а сам период обострения панкреатита с регулярно повторяющимися приступами – от недели и более.
Самостоятельно лечить обострение нельзя: по статистике, примерно 15-20% больных погибают от осложнений, возникших именно во время приступа[6]. При его начале нужно немедленно вызвать бригаду скорой медицинской помощи, а до ее приезда рекомендуется выполнить несколько простых рекомендаций, позволяющих немного облегчить состояние больного.
Первая помощь при приступе
Формула первой помощи проста – «холод, голод и покой». Больному при приступе необходимо как можно скорее обеспечить все три ее составляющие:
- полностью исключить прием любой пищи и жидкостей (кроме чистой прохладной воды), чтобы снять нагрузку с поджелудочной железы – этот запрет будет действовать до того момента, пока состояние человека не придет в норму;
- уложить больного в постель на спину, при рвоте допустимо принять положение на боку с прижатыми к животу коленями;
- приложить холодный компресс к области поджелудочной.
Самостоятельно принимать лекарственные препараты в этом случае запрещено – грамотная помощь при обострении панкреатита может быть оказана только врачом в условиях стационара. Именно там пациент пройдет обследование, и на основании комплекса диагностических мероприятий ему будет назначена адекватная терапия. В этот комплекс входит пальпация, лабораторная диагностика, включающая развернутый клинический, биохимический анализ крови и бактериологическое исследование экссудата брюшной полости (выполняется при проведении операции), исследование ферментов и инструментальная диагностика – УЗИ органов брюшной полости, и по показаниям – МРТ, компьютерная томография (рентгенография).
В ходе лечения выраженную боль снимают при помощи анальгетиков и спазмолитиков, последние также необходимы для восстановления нормального оттока панкреатического сока. При обнаружении инфекции или при операции назначаются антибактериальные препараты. Для снижения активности поджелудочной возможно назначение антагонистов соматотропина. По показаниям проводится откачивание желудочного содержимого и интенсивная дезинтоксикационная терапия.
В период обострения панкреатита применение ферментных препаратов противопоказано.
Для корректировки изменений в организме больного применяется соответствующее симптоматическое лечение, которое может включать препараты, поддерживающие работу сердца, нормализующие артериальное давление и другие.
Если у пациента развивается омертвение тканей поджелудочной железы – панкреонекроз, – проводится операция по их удалению.
Что можно сделать после обострения
После снятия приступа панкреатита лечение должно быть направлено в первую очередь на поддержку функции поджелудочной железы и ее способности полноценно переваривать поступающую в организм пищу. Поджелудочная железа не способна самовосстанавливаться, а значит, работать без поддержки при хроническом панкреатите она не может. Именно поэтому одним из главных направлений лечения в период ремиссии является ферментная терапия – та самая, которая не разрешается при обострении болезни.
Заместительная ферментная терапия не способна восстановить поджелудочную железу, но может взять на себя часть ее функций. Соответствующие ферментные препараты назначаются длительно, иногда пожизненно – с их помощью организм человека полноценно получает все необходимые ему питательные вещества из пищи.
Но это не единственная функция ферментосодержащих препаратов: доказана их способность купировать сам болевой синдром и минимизировать секреторную функцию поджелудочной железы, обеспечивая ей функциональный покой. Эта способность реализуется за счет механизма обратного торможения выработки ферментов.
Кроме ферментной терапии, больному назначается специальная диета, также снижающая нагрузку на пораженный орган. Рекомендуется отказаться от животных жиров, кислой, жареной, соленой, копченой пищи, крепких бульонов и супов на их основе. И, конечно, под полный запрет попадают алкоголь и курение.
Снятие приступов при хроническом панкреатите и особенно последующая профилактика панкреатической недостаточности требуют от врача и пациента долгой и слаженной совместной работы. Самолечение в этом случае легко может привести к серьезным осложнениям, чреватым угрозой для жизни.
Источник
Поджелудочная железа – один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа – деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе – серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы – поджелудочная железа?
Поджелудочная железа – продолговатый орган, расположенный позади желудка, приблизительно на пять-десять сантиметров выше пупка. Длина поджелудочной железы – 15-22 сантиметра, а вес – всего 50-70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа – орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок – «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие – соединительными тканями, третьи – углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов – в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину – этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы – максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 – меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 – это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу – это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка – расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 – диета комфортная и не предполагает отказа от широкой группы продуктов.
- Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе – симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Источник
Локализация болей в поджелудочной железе
Боль, обусловленная патологией поджелудочной железы, локализуется в левом и правом подреберье, как бы опоясывая тело в этой зоне. Поэтому гастроэнтерологи такое состояние часто называют опоясывающей болью. Однако неприятные ощущения могут локализоваться и в других отделах, например, в левом рёберно-позвоночном углу, ниже и в сторону от пупка и даже в области лопатки, имитируя сердечный приступ и ряд других заболеваний. Поэтому гастроэнтерологам приходится постоянно проводить дифференциальную диагностику.
Патологии поджелудочной железы часто протекают под маской других болезней. Поэтому помимо боли, ее характера и локализации врачи ориентируются и на другие симптомы:
Второе врачебное мнение
Эксперты из ведущих российских и зарубежных медицинских учреждений дадут свое заключение по результатам анализов и обследований, прокомментируют поставленный ранее диагноз и назначенное лечение.
Узнать больше
- диспепсия – тошнота и рвота, метеоризм;
- жирный стул, обусловленный дефицитом панкреатических ферментов;
- нарушение всасывания – диарея, снижение веса, признаки гиповитаминоза – бледность и сухость кожи, выпадение волос, заеды в углах рта.

Таблица: локализация болей и причина
Место боли | Сопутствующие проявления | Возможная причина |
Верхняя часть живота, боль распирающая, тупая. | После кофе, острого и кислого, стресса; ослабевает после рвоты, отдаёт в грудину. | Гастрит или язвенная патология желудка. |
В центре и вверху, опоясывающая. | После спиртного, острого и жирного; сухость и неприятный привкус во рту, отдаёт в поясницу. | Воспаление поджелудочной железы. |
Около пупка, внезапная, острая и сильная. | После кофе и шоколада, переедания; сопровождается ознобом и слабостью. | Кишечная колика вследствие энтерита, непроходимости, синдрома раздражённого кишечника. |
Посередине, ближе к одной из сторон, сильная и резкая, отдает в поясницу. | После употребления большого количества воды, арбуза, мочегонных лекарств. | Почечная колика вследствие мочекаменной болезни. |
Вверху с переходом в область пупка, далее вниз и вправо. | Повышение температуры тела, тошнота, усиление боли с течением времени. | Острый аппендицит. |
Сильная по всему животу. | Постепенно нарастает, но не уменьшается. Защитное напряжение мышц живота. Прекращается кишечная перистальтика, повышается температура тела, появляется сухость во рту, тошнота, слабость. | Воспаление брюшины или перитонит. |
Внизу живота с переходом на промежность, резкая, тянущая. | После полового акта, стресса, переохлаждения. | Патологии женской половой сферы – внематочная беременность, апоплексия, воспалительные процессы. |
Причины болевых ощущений
Все многообразие болей в области поджелудочной железы можно подразделить на две большие группы:
- функциональные, или обратимые;
- органические, или необратимые, которые требуют как можно более раннего лечения.
Функциональных причин боли немного. Это:
- перегрузка пищеварительной системы клетчаткой – питание преимущественно сырыми овощами и фруктами;
- злоупотребление жирной пищей;
- частое употребление блюд, приготовленных путём жарки и копчения;
- алкоголь.
Как правило, такие боли не отличаются интенсивностью. Чётко связаны с употреблением конкретной пищи, начинаются спустя полчаса-час после еды, когда пищевой комок достигает двенадцатиперстной кишки и начинается выделение панкреатических ферментов.
«Функциональные боли прекращаются после нормализации питания и отказа от алкоголя. Никаких других проявлений – тошноты, отрыжки, температуры, дрожи – нет».
Органических причин гораздо больше, и все они достаточно серьёзные:
- острый и хронический панкреатит;
- панкреонекроз – тяжелое состояние, сопровождающееся омертвением железистой ткани, при несвоевременном оказании помощи высок процент летального исхода;
- кисты поджелудочной железы;
- муковисцидоз – наследственное заболевание, при котором образуется очень вязкий секрет, закупоривающий выводные протоки;
- фиброз поджелудочной железы;
- карцинома – злокачественная опухоль.
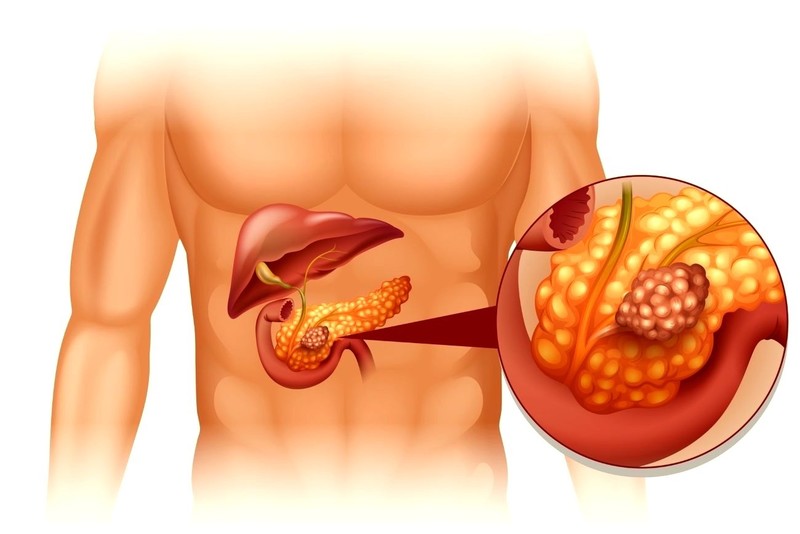
Как устранить боль в домашних условиях
Что делать в домашних условиях, если болит поджелудочная? Покой и голод – лучшие лекарства. Гастроэнтерологи дают чёткие рекомендации, которых необходимо придерживаться:
- до стихания боли не употребляйте пищу;
- по мере уменьшения болевого синдрома переходите на механически и химически щадящее питание – слизистые супы, протертые каши, овощные пюре и кисели;
- пищу готовьте на пару или варите;
- питайтесь 6 раз в сутки – 3 основных приёма пищи и 3 дополнительных;
- не переедайте, вставайте из-за стола с лёгким чувством голода;
- замените животные жиры на растительные;
- под запретом употребление кислого, жареного, копчёного, солёного и экстрактивных веществ – бульоны, сметана, сливки. Избегайте также пищи, богатой клетчаткой, – овощи, фрукты, цельнозерновой хлеб;
- не ужинайте после 19 часов.
«Ни в коем случае не выпивайте спиртные напитки (в том числе лекарства на основе этилового спирта) и не курите. Это ещё больше усилит боль и усугубит повреждение поджелудочной железы».

При первой же возможности сразу обратитесь к доктору, так как только специалист может подобрать эффективное лечение, которое направлено на:
- купирование боли – анальгетики и спазмолитики;
- создание функционального покоя поджелудочной железе – для этого принимаются ферментные препараты;
- восстановление нормального оттока панкреатического секрета – используются лекарства, нормализующие работу гладкой мускулатуры;
- восстановление нарушенной микрофлоры кишечника.
Случаи, когда требуется помощь врача
Если появилась опоясывающая боль в проекции поджелудочной железы, то главное правило – незамедлительная запись к врачу, пока не стало хуже. Ни в коем случае нельзя медлить, если:
- боль нарастает;
- повышается температура тела;
- появилась рвота, сухость во рту и слабость;
- прекратилось отделение газов и урчание в животе;
- чувствуется напряжение мышц передней брюшной стенки.

Опоясывающая боль в верхнем отделе живота – одно из труднейших диагностических состояний. Только специалист может установить объективный диагноз и назначить целенаправленное лечение. А на вопрос «когда болит поджелудочная, что делать в домашних условиях?» универсального рецепта нет. Помните, что промедление может стоить жизни.
К какому врачу обратиться при болях в поджелудочной железе
При болях в поджелудочной железе следует обратиться к гастроэнтерологу. Врач проведет обследование, поставит диагноз и незамедлительно назначит лечение.
На нашем портале «Дословно» вы можете проконсультироваться с гастроэнтерологом бесплатно.
Источник
