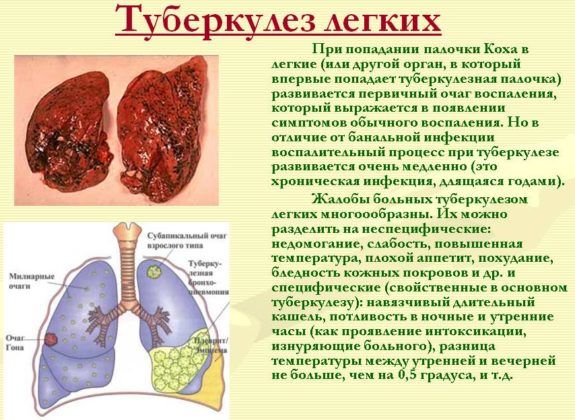
Очаг воспаления легкого
Очаговые образования в легких — уплотнение ткани, вызываемое различными заболеваниями. Обычно они выявляются в результате рентгенологического исследования. Иногда осмотра специалиста и методов диагностики бывает недостаточно, чтобы сделать точное заключение. Для окончательного подтверждения нужно провести специальные методы обследования: анализы крови, мокрот, пункцию тканей. Происходит это при злокачественных опухолях, пневмонии и нарушении обмена жидкости в дыхательной системе.
Что такое очаги в легких?
 Очагом называют небольшое пятно, которое выявляют при рентгенографии, округлое или неправильной формы, расположенное в ткани легких. Их разделяют на несколько разновидностей: одинокие, единичные (до 6 шт.) и множественные.
Очагом называют небольшое пятно, которое выявляют при рентгенографии, округлое или неправильной формы, расположенное в ткани легких. Их разделяют на несколько разновидностей: одинокие, единичные (до 6 шт.) и множественные.
Существует определенная разница между международно установленным понятием очаговых образований, и тем, что принято в отечественной медицине. За рубежом к ним относят уплотнения в легких размером около 3 см. Отечественная медицина ставит ограничения до 1 см, а другие образования относит к инфильтратам.
Компьютерная томография способна с большей вероятностью установить размер, форму уплотнения легочной ткани. Это исследование тоже обладает процентом погрешности.
Очаговые образования в органах дыхания представлены в качестве дегенеративных изменений в тканях легких или скапливании жидкости в виде мокроты или крови. Многие специалисты считают одной из важных задач их установление.
Онкологические факторы
До 70% очагов в легких относятся к злокачественным новообразованиям
До 70% одиночных очагов в легких относятся к злокачественным новообразованиям. С помощью КТ (компьютерной томографии), и базируясь на специфических симптомах, специалист может предположить о возникновении таких опасных патологий, как туберкулез или рак легких.
Однако для подтверждения диагноза требуется сдать необходимые анализы. Аппаратного обследования для получения медицинского заключения в некоторых случаях недостаточно. У современной медицины не существует единого алгоритма для проведения исследований при всех возможных ситуациях. Специалист рассматривает каждый случай отдельно.
Провести аппаратным методом четкую диагностику заболевания не позволяет несовершенство оборудования. При прохождении рентгенографии легких трудно обнаружить очаговые изменения, размер которых не достигает 1 см. Интерпозиция анатомических структур делает невидимыми и более крупные образования.
Специалист предлагает больным пройти обследование с помощью компьютерной томографии. Она позволяет рассмотреть ткани под любым углом.
Компьютерная томография для диагностики места расположения очага
Причины возникновения очаговых образований в легких
К основным факторам патологии относят возникновение уплотнений на легких. Такие симптомы присущи опасным состояниям, которые при отсутствии правильной терапии могут вызвать летальный исход. К болезням, которые спровоцировали это состояние, относят:

Причиной возникновения очага является очаговый туберкулез
- онкологические заболевания, последствия их развития (метастазы, непосредственно новообразования и пр.);
- очаговый туберкулез;
- воспаление легких;
- отеки, вызванные нарушением кровообращения или как вследствие аллергической реакции;
- инфаркт миокарда;
- кровотечения;
- сильные ушибы грудной клетки;
Чаще всего уплотнения возникают из-за воспалительных процессов (острой пневмонии, туберкулеза легких) или онкозаболеваний.
У трети пациентов наблюдаются незначительные признаки поражения органов дыхания. Особенностью туберкулеза легких является отсутствие симптомов или минимальное их проявление. В основном его выявляют при профилактических осмотрах. Основную картину туберкулеза дает рентгенография легких, но она имеет различие в зависимости от фазы и продолжительности процесса.
Основные способы диагностики
Рентгенография для диагностики очагов
Чтобы определить очаговые изменения, необходимо пройти специальное обследование (рентгенографию, флюорографию или компьютерную томографию). Эти методы диагностики имеют свои особенности.
При прохождении обследования в виде флюорографии нельзя выявить уплотнение, размером меньше 1 см. Проанализировать всю картину полностью и без ошибок не получится.
Многие врачи советуют пройти своим пациентам компьютерную томографию. Это способ исследования человеческого тела, позволяющий выявить различные изменения и патологии во внутренних органах больного. Он относится к самым современным и точным способам диагностики. Суть метода состоит во влиянии на тело больного рентгеновских лучей, и в дальнейшем, после прохождения через него, компьютерном анализе.
С его помощью удается установить:
- в минимальные сроки и с особенной точностью патологию, которая поразила легкие пациента;
- точно определить стадию заболевания (туберкулез);
- правильно установить состояние легких (определить плотность тканей, диагностировать состояние альвеол и измерить дыхательный объем);
- подвергнуть анализу состояние легочных сосудов легких, сердца, легочной артерии, аорты, трахеи, бронхов и лимфатических узлов, находящихся в области груди.
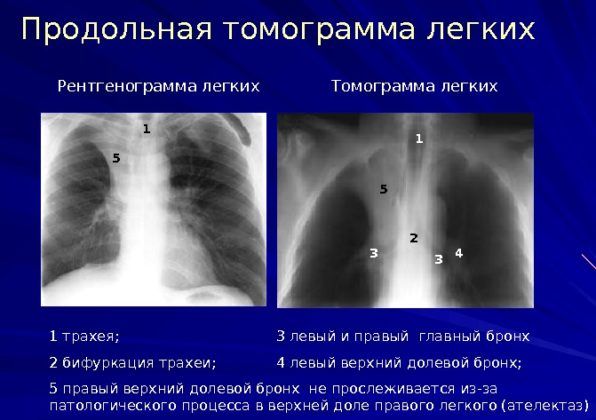
Недостатки томографии
Этот способ также обладает слабыми сторонами. Даже при исследовании на КТ пропускают очаговые изменения. Это объясняется низкой чувствительностью аппарата при размере очагов до 0,5 см и незначительной плотности тканей.
 Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
В заключении указывается вероятность развития той или иной патологии. Расположению очагов на легких не придают решающего значения. Особое внимание обращают на их контуры. Если они неровные и нечеткие, при диаметре более 1 см, то это говорит о возникновении злокачественного процесса. В случае диагностирования четких краев очаговых изменений, речь может идти о развитии доброкачественных новообразований или туберкулеза.
При обследовании обращают внимание на плотность тканей. Благодаря этому признаку специалист имеет возможность отличить воспаление легких от изменений, вызванных туберкулезом.
К еще одному из нюансов компьютерной томографии следует отнести определение вещества, собирающегося в легких. Только жировые отложения дают возможность определения патологических процессов, а остальные невозможно отнести к категории специфических симптомов.

Разновидности очаговых образований
После получения снимков КТ легких, на которых просматриваются уплотнения, проводят их классификацию. Современная медицина выделяет следующие их разновидности, согласно размерам:
- мелкие, составляющие в диаметре от 1 до 2 мм;
- средние – размер в диаметре 3-5 мм;
- крупные, составляющие от 1 см.
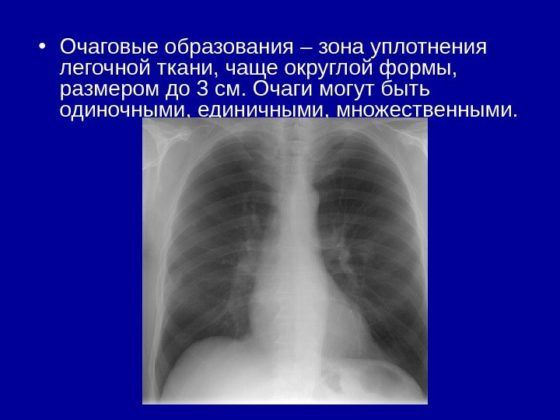
Размер очаговых образований
Очаговые образования в легких обычно классифицируют по плотности:
- плотные;
- средней плотности;
- неплотные.

Классификация по количеству:
Единичные уплотнения. Могут являться фактором серьезной патологии (злокачественная опухоль) или относится к обычным возрастным изменениям, которые не представляют опасности для жизни пациента.
Единичные уплотнения могут являться фактором злокачественной опухоли
Множественные уплотнения. В основном характерны для воспаления легких и туберкулеза, однако иногда многочисленные и достаточно редко диагностированные онкозаболевания тоже вызваны развитием большого количества уплотнений.
Множественные уплотнения являются признаком туберкулеза легких
У человека легкие покрыты тонкой пленкой, которая называется плевра. Уплотнения по отношению к ней бывают: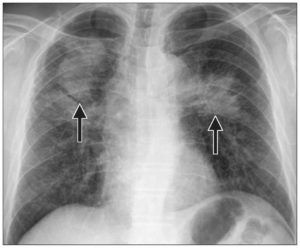
- плевральные очаги;
- субплевральные очаги.
Современная медицина обладает несколькими методами диагностики туберкулеза и других болезней легких. Для установления субплевральных очагов широко применяется компьютерная томография, тогда как флюорография и рентгенография оказываются не полностью действенными способами определения состояния пациента. Они находятся под плеврой, их расположение характерно для туберкулеза и онкозаболеваний. Только этот метод диагностика позволяет правильно определить возникшее заболевание.
Заключение
Очаговые изменения вызывают не только заболевания, которые легко поддаются терапии (пневмония), а иногда и более серьезными патологиями – туберкулезом, новообразованиями злокачественного или доброкачественного характера. Современные способы диагностики помогут своевременно их обнаружить, и назначить правильную и безопасную терапию.
Видео по теме: Очаговые образования в легких
Источник
Очаговые образования в легких — уплотнение ткани, вызываемое различными заболеваниями. Обычно они выявляются в результате рентгенологического исследования. Иногда осмотра специалиста и методов диагностики бывает недостаточно, чтобы сделать точное заключение. Для окончательного подтверждения нужно провести специальные методы обследования: анализы крови, мокрот, пункцию тканей. Происходит это при злокачественных опухолях, пневмонии и нарушении обмена жидкости в дыхательной системе.

Что такое очаги в легких?
 Очагом называют небольшое пятно, которое выявляют при рентгенографии, округлое или неправильной формы, расположенное в ткани легких. Их разделяют на несколько разновидностей: одинокие, единичные (до 6 шт.) и множественные.
Очагом называют небольшое пятно, которое выявляют при рентгенографии, округлое или неправильной формы, расположенное в ткани легких. Их разделяют на несколько разновидностей: одинокие, единичные (до 6 шт.) и множественные.
Существует определенная разница между международно установленным понятием очаговых образований, и тем, что принято в отечественной медицине. За рубежом к ним относят уплотнения в легких размером около 3 см. Отечественная медицина ставит ограничения до 1 см, а другие образования относит к инфильтратам.
Компьютерная томография способна с большей вероятностью установить размер, форму уплотнения легочной ткани. Это исследование тоже обладает процентом погрешности.
Очаговые образования в органах дыхания представлены в качестве дегенеративных изменений в тканях легких или скапливании жидкости в виде мокроты или крови. Многие специалисты считают одной из важных задач их установление.
Онкологические факторы

До 70% очагов в легких относятся к злокачественным новообразованиям
До 70% одиночных очагов в легких относятся к злокачественным новообразованиям. С помощью КТ (компьютерной томографии), и базируясь на специфических симптомах, специалист может предположить о возникновении таких опасных патологий, как туберкулез или рак легких.
Однако для подтверждения диагноза требуется сдать необходимые анализы. Аппаратного обследования для получения медицинского заключения в некоторых случаях недостаточно. У современной медицины не существует единого алгоритма для проведения исследований при всех возможных ситуациях. Специалист рассматривает каждый случай отдельно.
Провести аппаратным методом четкую диагностику заболевания не позволяет несовершенство оборудования. При прохождении рентгенографии легких трудно обнаружить очаговые изменения, размер которых не достигает 1 см. Интерпозиция анатомических структур делает невидимыми и более крупные образования.
Специалист предлагает больным пройти обследование с помощью компьютерной томографии. Она позволяет рассмотреть ткани под любым углом.

Компьютерная томография для диагностики места расположения очага
Причины возникновения очаговых образований в легких
К основным факторам патологии относят возникновение уплотнений на легких. Такие симптомы присущи опасным состояниям, которые при отсутствии правильной терапии могут вызвать летальный исход. К болезням, которые спровоцировали это состояние, относят:

Причиной возникновения очага является очаговый туберкулез
- онкологические заболевания, последствия их развития (метастазы, непосредственно новообразования и пр.);
- очаговый туберкулез;
- воспаление легких;
- отеки, вызванные нарушением кровообращения или как вследствие аллергической реакции;
- инфаркт миокарда;
- кровотечения;
- сильные ушибы грудной клетки;
Чаще всего уплотнения возникают из-за воспалительных процессов (острой пневмонии, туберкулеза легких) или онкозаболеваний.
У трети пациентов наблюдаются незначительные признаки поражения органов дыхания. Особенностью туберкулеза легких является отсутствие симптомов или минимальное их проявление. В основном его выявляют при профилактических осмотрах. Основную картину туберкулеза дает рентгенография легких, но она имеет различие в зависимости от фазы и продолжительности процесса.
Основные способы диагностики

Рентгенография для диагностики очагов
Чтобы определить очаговые изменения, необходимо пройти специальное обследование (рентгенографию, флюорографию или компьютерную томографию). Эти методы диагностики имеют свои особенности.
При прохождении обследования в виде флюорографии нельзя выявить уплотнение, размером меньше 1 см. Проанализировать всю картину полностью и без ошибок не получится.
Многие врачи советуют пройти своим пациентам компьютерную томографию. Это способ исследования человеческого тела, позволяющий выявить различные изменения и патологии во внутренних органах больного. Он относится к самым современным и точным способам диагностики. Суть метода состоит во влиянии на тело больного рентгеновских лучей, и в дальнейшем, после прохождения через него, компьютерном анализе.
С его помощью удается установить:
- в минимальные сроки и с особенной точностью патологию, которая поразила легкие пациента;
- точно определить стадию заболевания (туберкулез);
- правильно установить состояние легких (определить плотность тканей, диагностировать состояние альвеол и измерить дыхательный объем);
- подвергнуть анализу состояние легочных сосудов легких, сердца, легочной артерии, аорты, трахеи, бронхов и лимфатических узлов, находящихся в области груди.

Недостатки томографии
Этот способ также обладает слабыми сторонами. Даже при исследовании на КТ пропускают очаговые изменения. Это объясняется низкой чувствительностью аппарата при размере очагов до 0,5 см и незначительной плотности тканей.
 Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
В заключении указывается вероятность развития той или иной патологии. Расположению очагов на легких не придают решающего значения. Особое внимание обращают на их контуры. Если они неровные и нечеткие, при диаметре более 1 см, то это говорит о возникновении злокачественного процесса. В случае диагностирования четких краев очаговых изменений, речь может идти о развитии доброкачественных новообразований или туберкулеза.
При обследовании обращают внимание на плотность тканей. Благодаря этому признаку специалист имеет возможность отличить воспаление легких от изменений, вызванных туберкулезом.
К еще одному из нюансов компьютерной томографии следует отнести определение вещества, собирающегося в легких. Только жировые отложения дают возможность определения патологических процессов, а остальные невозможно отнести к категории специфических симптомов.

Разновидности очаговых образований
После получения снимков КТ легких, на которых просматриваются уплотнения, проводят их классификацию. Современная медицина выделяет следующие их разновидности, согласно размерам:
- мелкие, составляющие в диаметре от 1 до 2 мм;
- средние – размер в диаметре 3-5 мм;
- крупные, составляющие от 1 см.

Размер очаговых образований
Очаговые образования в легких обычно классифицируют по плотности:
- плотные;
- средней плотности;
- неплотные.

Классификация по количеству:
Единичные уплотнения. Могут являться фактором серьезной патологии (злокачественная опухоль) или относится к обычным возрастным изменениям, которые не представляют опасности для жизни пациента.

Единичные уплотнения могут являться фактором злокачественной опухоли
Множественные уплотнения. В основном характерны для воспаления легких и туберкулеза, однако иногда многочисленные и достаточно редко диагностированные онкозаболевания тоже вызваны развитием большого количества уплотнений.

Множественные уплотнения являются признаком туберкулеза легких
У человека легкие покрыты тонкой пленкой, которая называется плевра. Уплотнения по отношению к ней бывают:
- плевральные очаги;
- субплевральные очаги.
Современная медицина обладает несколькими методами диагностики туберкулеза и других болезней легких. Для установления субплевральных очагов широко применяется компьютерная томография, тогда как флюорография и рентгенография оказываются не полностью действенными способами определения состояния пациента. Они находятся под плеврой, их расположение характерно для туберкулеза и онкозаболеваний. Только этот метод диагностика позволяет правильно определить возникшее заболевание.
Заключение
Очаговые изменения вызывают не только заболевания, которые легко поддаются терапии (пневмония), а иногда и более серьезными патологиями – туберкулезом, новообразованиями злокачественного или доброкачественного характера. Современные способы диагностики помогут своевременно их обнаружить, и назначить правильную и безопасную терапию.
Видео по теме: Очаговые образования в легких
Источник
Что такое очаговая пневмония?
Очаговая пневмония – это острое воспаление, которое сосредоточено на ограниченном участке легочной ткани в пределах долек легкого. Заболевание сопровождается повышением температуры тела, кашлем с отделением небольшого количества мокроты, выраженной интоксикацией организма и болью в грудной клетке.
Очаговая пневмония имеет широкое распространение. На нее приходится около 2/3 от всех случаев воспаления легких. Сначала в патологический процесс вовлекаются бронхи, после чего он распространяется на одну или несколько долек легкого. Поэтому очаговую пневмонию еще называют бронхопневмонией и лобулярной пневмонией.
Код по МКБ-10: J18.0 – бронхопневмония неуточненная, J18.1 – долевая пневмония неуточненная.
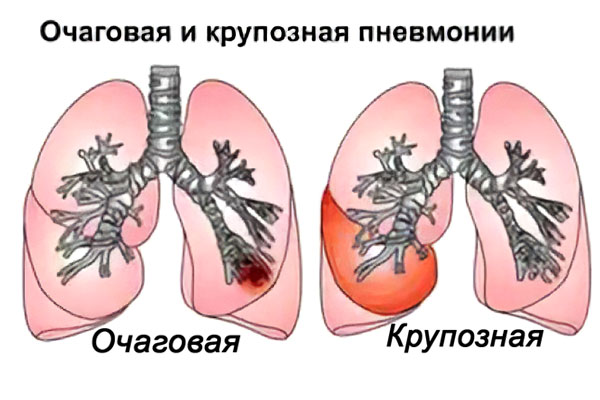
Чем отличается очаговая пневмония от крупозной?
Крупозная пневмония также относится к острому воспалению легких, но при ней клиническая картина более ярко выражена. При крупозном воспалении в патологический процесс вовлекается не долька легкого, а его целая доля и плевра, то есть поражение масштабнее.

Причины возникновения и факторы риска
Очаговая пневмония чаще всего выступает в качестве осложнения основного заболевания. Она может развиться на фоне ОРВИ, сопровождающейся воспалением трахеи и бронхов. Массовые вспышки очаговой пневмонии наблюдается на фоне подъема сезонной заболеваемости гриппом. Это связано с тем, что вирусы ослабляют иммунитет, снижают сопротивляемость органов дыхания перед микробными атаками. Причем возбудителем пневмонии в данном случае может стать даже условно-патогенная флора.
Другие заболевания, которые способны выступать в качестве первопричины очаговой пневмонии:
Всевозможные инфекции: корь, коклюш, тиф, менингит и пр.
Вирусная флора: аденовирусы, риновирусы, парагрипп, респираторно-синцитиальные вирусы.
Микробная флора. В 80% случаев причиной пневмонии становятся пневмококки. К иным бактериям-возбудителям воспаления легких относятся: кишечная палочка, менингококк, стафилококк, стрептококк и пр.
Редкими провокаторами болезни являются микоплазмы и хламидии.
Если заболевание первичное, то есть ему не предшествовала иная инфекция, патогенная флора попадает в органы дыхания бронхогенным путем. В остальных случаях имеет место гематогенный или лимфогенный механизм.
Факторы риска по развитию очаговой пневмонии у взрослых:
Снижение иммунитета, как общего, так и местного.
Курение, злоупотребление спиртными напитками.
Переохлаждение.
Стрессы.
Сахарный диабет, ВИЧ.
Попадание в бронхи и легкие токсинов.
Заболевания органов дыхания, например, пневмосклероз, ХОБЛ.
Дефицит витаминов, нерациональное питание.
Госпитальная пневмония часто развивается у лежачих больных. В этом случае главным фактором становится вынужденная иммобилизация.
Симптомы
Очаговая пневмония – опасное заболевание, так как у людей со сниженным иммунитетом она дает смазанную клиническую картину. Температура тела может оставаться в пределах нормы, либо подниматься до субфебрильных отметок. Кашель будет сухим, со скудным отделением мокроты. Поэтому таким людям нужно проявлять особую настороженность. При недомогании, которое не проходит в течение 2-3 дней, нужно обращаться к врачу.
Классические симптомы очаговой пневмонии:
Симптомы | Описание |
Повышение температуры тела | Лихорадка наблюдается не более чем у 50% пациентов. Если лечение было начато вовремя, она отступает через 3-5 дней. У оставшейся части больных температура тела остается на субфебрильных отметках, либо в пределах нормы. |
Кашель | Он может быть сухим или влажным, с отделением мокроты. Чаще всего она представлена слизью, но иногда в ней присутствуют гнойные включения. |
Дыхание | Оно учащается до 25-30 вдохов в минуту, становится жестким. Врач может аускультировать громкие влажные хрипы. Если параллельно у человека развивается бронхит, то хрипы сухие, рассеянные. Шумы трения плевры будут слышны у пациентов с сухим плевритом. |
Одышка | В большинстве случаев она выражена слабо, но при прогрессировании воспаления с захватом нескольких долек, одышка становится более выраженной. |
Боль в груди | Это один из распространенных симптомов. Боль усиливается на глубоком вдохе, при смене положения тела, при прикосновениях к спине. |
Тахикардия | Частота сердцебиения может достигать 110 ударов в минуту. |
Общие симптомы | У больного усиливается слабость, вялость и сонливость, пропадает аппетит. При тяжелом воспалении наблюдается посинение носогубного треугольника. |
Стадии очаговой пневмонии
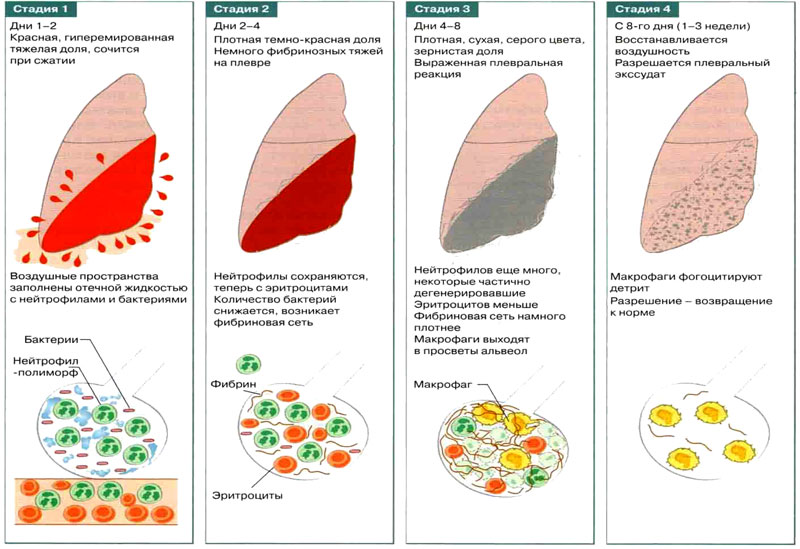
Очаговая пневмония проходит 4 стадии развития:
Стадия прилива. Пораженные ткани гиперемированы, микроциркуляция крови нарушена, проницаемость сосудов повышена. Стенки альвеол в очаге воспаления отекают, легочная ткань становится более эластичной, сосуды, питающие очаг воспаления, резко наполняются кровью. В этот период у больного возникает сухой кашель, появляются боли на вдохе. Продолжительность стадии 1-3 дня.
Стадия красного опеченения. Пропотевающая плазма заполняет альвеолы, они утрачивают воздушность, становятся красными и плотными. В этот период пораженный участок легкого напоминает по своей структуре печень. Боль в груди усиливается, температура тела повышается, нарастают явления интоксикации. Длится эта стадия от 1 до 3 дней.
Стадия серого опеченения. Эритроциты и гемоглобин, просочившиеся в альвеолы распадаются. Пораженный участок легкого приобретает серый оттенок. Клиническая картина характеризуется влажным кашлем, в мокроте возможно появление гноя и большого количества слизи. Температура тела начинает снижаться, может оставаться на субфебрильных отметках, боль в груди присутствует, но она становится менее интенсивной. В целом, самочувствие пациента нормализуется. Эта стадия длится от 2 до 8 дней.
Стадия разрешения. В этот период происходит восстановление нормальной структуры пораженных долек легкого.
Виды
В зависимости от эпидемиологии, очаговая пневмония может быть госпитальной, внебольничной, вызванной иммунодефицитом и атипичной.
В зависимости от возбудителя воспаления легких, различают следующие виды пневмонии:
Бактериальная.
Вирусная.
Грибковая.
Микоплазменная.
Смешанная.
По механизму развития очаговая пневмония может быть:
Первичной (не вызвана другими заболеваниями, развивается как самостоятельная болезнь).
Вторичной (спровоцирована первичным очагом инфекции в организме).
Послеоперационной.
Аспирационной (развивается при попадании инородного тела в бронхи).
Инфаркт-пневмония (спровоцирована закупоркой мелких сосудов тромбами).
Очаговая пневмония может одно- и двусторонней. В зависимости от особенностей течения болезни, различают острое, острое затяжное и хроническое очаговое воспаление легких. Отдельно выделяют неосложненную и осложненную очаговую пневмонию.
По степени тяжести очаговая пневмония может быть:
Легкой. Интоксикация выражена слабо, температура тела не превышает 38 градусов, одышка появляется только на фоне физических нагрузок.
Средней. Интоксикация выражена умеренно, температура тела повышается до 39 градусов, дыхание учащено до 30 в минуту.
Тяжелой. Интоксикация интенсивная, температура тела высокая, может наблюдаться помутнение сознания, одышка доходит до 40 в минуту.
Особенности течения заболевания у детей

У новорожденных очаговая пневмония чаще всего связана с внутриутробным или внутрибольничным инфицированием. У детей дошкольного и школьного возраста главным виновником воспаления легких становится пневмококк. Что касается вторичных инфекций, то опасность представляют бронхиты и бронхотрахеиты.
Симптомы очаговой пневмонии у детей чаще всего манифестируют на 5-7 день от развития простудного заболевания. Температура тела остается в пределах 38 градусов, выраженная лихорадка наблюдается редко.
Родители могут заметить признаки интоксикации, которые проявляются в вялости, сонливости. Кожа становится бледной, аппетит снижается. Грудные дети обильно срыгивают после еды, не исключена рвота.
Кашель может быть сухим и влажным, присоединяется одышка. Носогубный треугольник бледный или синий. У детей особенно заметно втяжение межреберных промежутков со стороны поражения. В дыхании принимает участие вспомогательная мускулатура. Особенно тяжело у детей протекает очагово-сливная пневмония. Она осложняется дыхательной недостаточностью, интенсивной интоксикацией. Не исключена деструкция тканей легких.
При появлении необычных симптомов, родители должны проявить бдительность и обратиться к специалисту.
Диагностика
Диагностика пневмонии начинается со сбора анамнеза и осмотра пациента. Полный цикл исследований:
Перкуссия грудной клетки. Врач определяет притупленный перкуторный звук.
Аускультация. В начале развития болезни со стороны поражения дыхание жесткое (в ограниченном участке легких). По мере ее прогрессирования присоединяются звучные влажные мелкопузырчатые хрипы, воспалительная крепитация слышна реже. За счет очаговости процесса аускультативная картина мозаичная.
Сдача крови на общий анализ. Будет выявлен нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ до 40 мм/час, повышение уровня фибриногена, сиаловых кислот, положительная реакция на С-реактивный белок.
Общий анализ мокроты. Она слизисто-гнойная, в ней повышено количество лейкоцитов и клеток цилиндрического эпителия.
Бактериальный посев мокроты направлен на выявление типа возбудителя болезни и на определение его чувствительности к антибиотикам.
Рентгенография легких. Выявляют очаговые затемненные участки. Чаще всего они расположены в нижних отделах органов дыхания.
Дифференциальная диагностика
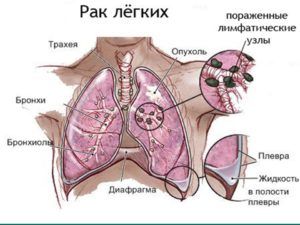
Очаговую пневмонию нужно дифференцировать от туберкулеза, альвеолярного рака легких, абсцесса и инфаркта легкого. Чтобы выставить верный диагноз, потребуются данные комплексного обследования, в том числе, рентгенологического и клинико-лабораторного.
В сомнительных случаях данные рентгенографии уточняют с помощью КТ или МРТ легких, бронхоскопии. Чтобы исключить септицемию проводят анализ крови на гемокультуру.
Лечение

Лечение очаговой пневмонии возможно в амбулаторных условиях. В госпитализации нуждаются те пациенты, у которых развивается выраженная интоксикация организма, имеются признаки дыхательной недостаточности.
Основу лекарственной терапии составляют антибиотики. Чем раньше она будет начата, тем выше ее эффективность. Результатов бактериального посева не ждут, препараты врач подбирает на свое усмотрение. Если спустя 3 дня не наблюдается улучшения, антибиотик меняют.
Антибиотики. Чаще всего удается обой?
