Офлоксацин от воспаления придатков
Меня часто знакомые спрашивают, эффективны ли антибиотики при лечении воспаления придатков, стоит ли их использовать. Чтобы не повторяться, расскажу подробно об этом в статье.
Какие антибиотики выписывают при воспалении в яичниках либо маточных придатках
Когда гинеколог диагностирует воспаление яичников, первое, что он обязан сделать, так это тест, определяющий чувствительность возбудителя развившейся инфекции к определенным типам антибиотиков. Всю неделю, когда готовятся результаты исследования, женщине назначают антибиотики, имеющие широкий круг действия. Только если от них нет пользы, после получения итогов теста выбирают препарат, к которому бактерии действительно чувствительны. Чаще ими оказываются такие средства:
- Пенициллины.
- Тетрациклины.
- Макролиды.
- Фторхинолоны.
- Аминогликозиды.
- Нитроимидазолы.
- Линкозамиды.
- Цефалоспорины.

Когда патология протекает тяжело, существует риск развития сепсиса, поэтому, если исследования определило наличие нескольких видов инфекции, рекомендуют прием двух и даже более вариантов антибиотиков. Комбинируют Левомицетин и Хлорамфеникол с Гентамицином либо Клиндамицин с Линкомицином.
Также эффективны аминогликозиды, принимаемые одновременно с пенициллинами. Кроме антибактериальной терапии женщине рекомендуют пить витамины, использовать обезболивающие и противовоспалительные препараты перорально и вагинально. Если присутствует интоксикация, назначают капельницы с физраствором либо глюкозой.
Офлоксацин
Этот антибиотик относится к категории широкого круга действия. Он воздействует при воспалении женских яичников в отношении грамотрицательных бактерий. Эффективен Офлоксацин в ситуациях, когда иные сульфаниламиды с антибиотиками бессильны. При пероральном употреблении препарат мгновенно всасывается, причем целиком. Биологическая его доступность чрезвычайно высокая. Лекарство врачи назначают в таких ситуациях:
- воспаление придатков и маточных труб;
- инфекции путей дыхания;
- патологии мочевыводящих путей;
- гонорея;
- простатит.
Перечень заболеваний, для которых рекомендован Офлоксацин продолжать можно бесконечно. Лучше расскажу о его побочных эффектах. Немедленно подчерку, что женщины, принимающие средство при воспалении, хорошо переносят подобную терапию. Хотя у некоторых появляются следующие нежелательные эффекты:
- потеря аппетита;
- зуд эпидермиса;
- отечность;
- тошнота;
- подавленное состояние;
- ухудшение параметров крови.
При терапии Офлоксацином противопоказано ультрафиолетовое излучение, поскольку оно способно спровоцировать фотосенсибилизацию эпидермиса.
Когда следует принимать антибиотики
В ситуации с воспаление придатков либо маточных труб использовать антибиотики требуется непременно. Лекарства эффективнее после их ввода инъекционным путем – хоть внутримышечно, хоть внутривенно. Если терапия начнет положительно сказываться, гинеколог выпишет пациентке антибиотики в таблетках, вагинальных суппозиториях, суспензии.

Воспаление яичников либо маточных труб у беременных
Тем, кто вынашивает ребенка, тетрациклины противопоказаны, поскольку такие препараты беспрепятственно преодолевают плаценту, накапливаются внутри тканей эмбриона либо развитого плода. Их действие способно негативно сказаться на формировании детского скелета.
В момент вынашивания плода противопоказаны также определенные макролиды (особенный вред Кларитромицина был доказан многими клиническими исследованиями). При использовании макролидов беременная женщина нанесет минимальный вред ребенку, когда будет использовать такие медикаменты:
- Спирамицин;
- Эритромицин;
- Джозамицин.
Когда воспалительный процесс активно развивается в придатках, а женщина беременна, обычно ей назначают Азитромицин. А вот антибиотики, относящиеся к категории фторхинолонов, в таком состоянии вовсе не назначают.
В каких случаях антибиотики противопоказаны
Иногда антибиотики строго противопоказаны, это требуется учитывать, организуя лечение:
- тетрациклины: дошкольный возраст, повышенная чувствительность, беременность, лейкопения и почечная недостаточность, грудное вскармливание;
- макролиды: грудное вскармливание и период беременности (мидекамицин, кларитромицин и рокситромицин), аллергия;
- фторхинолоны: беременность, аллергия, кормление грудью, недостаток глюкозо-6-фосфатгидрозы;
- Нитроимидазолы: аллергия, органические повреждения ЦНС, начальный триместр беременности, лактация.
- Линкозамиды: патологии ЖКТ (энтерит, неспецифический язвенный либо спровоцированный применением АМП колит), беременность, грудное вскармливание, аллергия на линкозамиды либо доксорубицин.
- Пенициллины, аминогликозиды и цефалоспорины: аллергия.
Лекарственное взаимодействие
Существует ряд особенностей применения антибиотиков в сочетании с иными лекарствами и друг с другом:
- При терапии фторхинолонами запрещено принимать медикаменты, содержащие висмут или кальций, магний либо алюминий. Действие этих элементов ослабляет эффективность таких антибиотиков.
- Недопустим одновременный прием макролидов с аминогликозидами.
- При одновременном употреблении с НПВП существует риск развития судорог, проблем с ЦНС.
- Тетрациклиновые антибиотики запрещено принимать одновременно с барбитуратами. Вызвано такое ограничение тем, что у последних от антибиотиков повышается токсичность.
- Тетрациклиновые лекарства нивелируют эффективность пероральных контрацептивов.
- Принимая тетрациклины перорально, запрещена терапия препаратами магния, а также железа либо кальция, антацидами.
Гинеколог непременно сообщит пациентке об иных особенностях взаимодействия назначаемых антибиотиков с прочими медикаментами. В ситуации с воспалением яичников он всегда учитывает клинику развития воспаления, наличие иных недугов.
Юлия Олеговна
Здравствуйте! Меня зовут Юлия Олеговна. Я — руководитель проекта endometriy.com.
Окончила факультет “Лечебное дело” (Нижегородская государственная медицинская академия (НижГМА), окончила интернатуру, занимаюсь научной деятельностью. Буду рада если наши материалы помогут вам разобраться в своих недугах. Помните, что все статьи на проекте предназначены только для ознакомления (в информационных целях), при возникновении подозрений или признаков болезни необходимо немедленно обратиться к Вашему лечащему врачу.
Оценка статьи:
(1 оценок, среднее: 4,00 из 5)
Загрузка…
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Аднексит, или сальпингоофорит, – инфекционное воспалительное заболевание придатков (маточных труб, яичников и связок). По данным медицинской статистики, аднексит занимает первое место по распространенности среди всех патологий женской репродуктивной сферы. Острая форма болезни при отсутствии полноценного лечения переходит в хронический аднексит с множеством рецидивов и осложнений.
Содержание:
- Лечение острого аднексита
- Лечение хронического аднексита
- Список лекарств для лечения аднексита
- Схемы лечения аднексита
- Почему антибиотики при аднексите обязательны?
- Лечение аднексита у беременных
- Показания к хирургическому лечению аднексита
Лечение острого аднексита

Острые проявления аднексита лечат в гинекологическом стационаре, при этом пациентка соблюдает постельный режим. Лечение воспаления придатков проводят антибиотиками, обезболивающими, противовоспалительными препаратами. Подбирая антибактериальные средства, врач отдает предпочтение лекарствам с длительным периодом полураспада, используя препараты из разных групп.
В начале лечения предпочтение отдают внутривенному или внутримышечному способу введения антибиотиков, далее практикуется пероральный способ – терапия с использованием таблеток.
Для купирования последствий интоксикации женского организма продуктами жизнедеятельности патогенных бактерий пациентке вводят:
Глюкозу;
Белковые растворы;
Реополиглюкин;
Гемодез;
Физиологический витаминизированный раствор.
Для купирования болевого синдрома используют анальгетики, свечи с обезболивающим и противовоспалительным действием, холод на область живота. После снятия симптомов острого воспаления пациентке назначают физиотерапию – электрофорез с кальцием, магнием, медью. Спустя 2-3 месяца достигнутые результаты закрепляют лечением в санатории соответствующего профиля.
Лечение хронического аднексита

Схема лечения хронического аднексита меняется в зависимости от того, на каком этапе находится заболевание – в стадии обострения или в ремиссии.
Показания для назначения антибактериальных препаратов:
Лечение рецидива аднексита;
Отсутствие антибактериальной терапии в фазе острого аднексита;
Высокий риск обострения симптомов заболевания на фоне физиотерапевтического лечения.
Дополнительно назначают анальгетики, свечи для устранения воспаления и боли, витамины, препараты для предупреждения спаечного процесса.
Лечебные процедуры и мероприятия для терапии хронического аднексита:
Физиотерапия УВЧ, амплипульстерапия, электрофорез с йодом, цинком, магнием;
Грязелечение и лечение хлористо-натриевыми и мышьяковистыми водами (показано при одновременном течении аднексита и эндометриоза, миомы);
Радоновые и йодобромные ванны (показаны при сочетании аднексита с гиперэстрогенией);
Иглоукалывание;
Лечебная гимнастика;
Психотерапия;
Диета с исключением соленых, жирных и жареных блюд.
Для профилактики обострений хронического аднексита рекомендуется избегать переохлаждения, эмоциональных и физических перегрузок.
Список лекарств для лечения аднексита
Сальпингит, или воспаление маточных труб, в качестве самостоятельного заболевания встречается очень редко. Чаще всего эта патология сочетается с воспалительными заболеваниями матки и яичников или является их следствием. В исключительных случаях гнойные процессы в воспаленных маточных трубах, яичниках и матке объединяются, повышая риск возникновения сепсиса и пельвиоперитонита.
Чтобы не допустить перехода острого воспаления в хроническую форму, возникновения таких осложнений, как бесплодие, абсцесс, пиосальпинкс, образование спаек, требуется назначение антибактериальных препаратов сразу же после установления диагноза.
Перед началом лечения аднексита требуется определить, какой именно инфекционный агент вызвал воспалительный процесс. Это могут быть анаэробные и грамположительные бактерии, хламидии, микоплазма, гонококки, стрептококки. Бактериальный посев секрета, взятого из цервикального канала, поможет определить чувствительность возбудителя к антибиотикам.
Группы антибактериальных препаратов для лечения острого аднексита:
Цефалоспорины – Цефотаксим, Цефтриаксон, Цефокситин;
Ингибиторозащищенные пенициллины – Амоксициллин / Клавулановая кислота, Ампициллин / Сульбактам;
Тетрациклины – Доксициклин;
Ингибиторозащищенные цефалоспорины – Цефоперазон / Сульбактам;
Макролиды – Эритромицин, Азитромицин, Рокситромицин, Кларитромицин, Спирамицин;
Фторхинолоны – Ципрофлоксацин, Офлоксацин;
Нитроимидазолы – Орнидазол, Метронидазол;
Аминогликозиды – Гентамицин;
Линкозамиды – Клиндамицин;
Карбапенемы – Меропенем, Имипенем.
Схемы лечения аднексита

Терапия сальпингоофорита осуществляется по определенной схеме. Дозировка препаратов корректируется в соответствии с возрастом женщины и стадией воспалительного процесса.
Варианты противомикробных схем лечения аднексита:
Комбинация Цефтриаксона (2 раза в день) или Цефокситина (1 раза в день) с Доксициклином. Курс лечения цефалоспоринами длится 48 часов или более, отменяется сразу же после улучшения состояния пациентки. Доксициклин принимают не менее 2 недель подряд.
При подозрении на инфицирование смешанной патогенной флорой или при тяжелой форме аднексита к двум препаратам из предыдущей схемы добавляют Метронидазол.
Ступенчатая терапия – Клиндамицин в/в каждые 8 часов в сочетании с Гентамицином в/в или в/м 3 раза в день заменяется через сутки пероральным приемом Доксициклина (2 раза в день) или Клиндамицина (4 раза в день) в сочетании с Метронидазолом. Курс лечения длится 14 дней.
Ступенчатая терапия, 2 схема – инъекции ингибиторозащищенных пенициллинов (Ампициллин / Сульбактам) в/в 4 раза в сутки заменяются пероральным приемом Доксициклина.
Цефтриаксон или Цефотаксим в сочетании с Метронидазолом.
Комбинация защищенных пенициллинов (Амоксициллин / Клавуланат или Ампициллин / Сульбактам) или защищенных цефалоспоринов (Цефоперазон / Сульбактам) с антибактериальными препаратами из группы макролидов (Спирамицин, Эритромицин, Кларитромицин).
Сочетание Метронидазол + цефалоспорины с препаратами класса макролидов (применяется при непереносимости Доксициклина).
Терапия фторхинолонами – Метронидазол в комбинации с Офлоксацином или Ципрофлоксацином, плюс Доксициклин или лекарство из группы макролидов. Используется для пациенток старше 18 лет.
Лечение тяжелой формы аднексита – сочетание карбапенемов (Имипенем или Меропенем) с Доксициклином или антибактериальными средствами из группы макролидов.
Лечение аднексита, вызванного гонококком – Цефтриаксон (или Цефокситин) + Метронидазол + Доксициклин в сочетании с Пробенецидом, увеличивающим концентрацию антибактериальных препаратов в плазме крови. Цефалоспорин и Пробенецид принимаются однократно, курс лечения Метронидазолом и Доксициклином длится 2 недели. При наличии противопоказаний к использованию цефалоспоринов при гонококковом инфицирующем агенте назначается Азитромицин.
Терапия тубоовариального абсцесса – в схему лечения включают Клиндамицин.
Лечение аднексита с минимальными симптомами осуществляется препаратами перорального способа применения, имеющими высокую биологическую доступность:
Азитромицин (1000 мг) в начале лечения с заменой его Клиндамицином.
Препараты из группы пенициллинов (Амоксиклав, Аугментин, Флемоклав) + Доксициклин (заменяются макролидами при непереносимости).
Фторхинолоны (Ципрофлоксацин) + макролиды (Ровамицин, Кларитромицин) + Метронидазол.
Офлоксацин в сочетании с Орнидазолом.
Фторхинолоны (Ципрофлоксацин, Офлоксацин) + Доксициклин.
Ципрофлоксацин + Доксициклин + Клиндамицин.
Лечение аднексита, вызванного хламидиями – Доксициклин, или Офлоксацин, или макролиды (Джозамицин, Азитромицин).
Лечение аднексита, вызванного гонококком – цефалоспорины или макролиды (Цефтриаксон, Цефотаксим, Азитромицин), при наличии противопоказаний заменяют фторхинолонами (Ципрофлоксацин).
Лечение аднексита, вызванного микоплазмой – Доксициклин, Азитромицин, Моксифлоксацин, Офлоксацин, Джозамицин.
Почему антибиотики при аднексите обязательны?

Более 20% женщин, перенесших аднексит, в будущем страдают от бесплодия, у них в 10 раз чаще возникает внематочная беременность. Следствием хронической формы заболевания становится образование спаек в органах малого таза, нарушающих кровоснабжение, вызывающих застойные явления. Болевой синдром становится препятствием на пути полноценной половой жизни.
Чтобы не возникали такие осложнения, следует обратиться к врачу для назначения схемы лечения аднексита. Самостоятельное использование антибактериальных средств недопустимо, так же как и применение свечей. Эта форма лекарственных препаратов с обезболивающим и противовоспалительным действием назначается в качестве дополнения к антимикробной терапии.
Цель использования свечей:
Устранение болевого синдрома;
Снижение температуры;
Купирование воспаления;
Профилактика образования спаек.
Минимальный курс лечения аднексита – 10-14 дней. При подозрении на наличие ЗППП требуется тщательное обследование и одновременное лечение женщины и ее полового партнера.
Лечение аднексита у беременных

При терапии сальпингоофорита во время беременности из схемы лечения исключают следующие группы препаратов:
Тетрациклины – Доксициклин;
Аминогликозиды – Гентамицин;
Линкозамиды – Клиндамицин;
Фторхинолоны – Ципрофлоксацин, Офлоксацин.
В первом триместре беременности запрещается прием Метронидазола. Во втором и третьем триместрах его использование возможно лишь после взвешенного решения лечащего врача. Если у беременной женщины аднексит спровоцирован хламидиями, его лечение проводится Эритромицином, Азитромицином, Джозамицином, Спиромицином. Как альтернатива назначается Амоксициллин.
Показания к хирургическому лечению аднексита

В каких случаях проводится оперативное лечение аднексита – неотложные показания:
Отсутствие эффекта от лечения медикаментами и другими способами;
Анатомические изменения органов и тканей на фоне хронического аднексита;
Образование гнойных очагов (тубоовариальный абсцесс, пиосальпинкс, абсцесс яичников);
Частые рецидивы хронического аднексита на фоне отсутствия эффекта от консервативного лечения;
Образование обширного спаечного процесса, сопровождающегося выраженным болевым синдромом;
Сочетание хронического аднексита с эндометриозом яичников и маточных труб;
Сочетание аднексита с кистой или опухолью яичника.
На начальной стадии острого аднексита возможно проведение диагностической лапароскопии с антисептической обработкой брюшной полости растворами антибиотиков и антисептиков. Объем операционного вмешательства на поздних стадиях течения аднексита зависит от наличия или отсутствия гнойных включений, кисты или опухоли яичника, миомы матки, спаек.
Нужно знать, что даже безупречно проведенная операция по восстановлению проходимости маточных труб и устранению спаек не гарантирует репродуктивного здоровья.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Образование:
Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
Наши авторы
Источник
Комментарии
А.Н. Стрижаков, А.И. Давыдов
Московская медицинская академия имени И.М.Сеченова
Цель исследования: определить эффективность пролонгированного офлоксацина (Zanocin OD) в лечении больных острым сальпингоофоритом в амбулаторно-поликлинических условиях. Клинический диагноз верифицирован бактериологическим исследованием отделяемого из влагалища, уретры и шеечного канала, а также данными трансвагинальной эхографии. Для лечения пациенток применяли две схемы антимикробной химиотерапии: 1) амоксициллин/клавуланат в сочетании с доксициклином или макролидами (азитромицин однократно, эритромицин, кларитромицин или спирамицин) – 12 наблюдений; 2) офлоксацин (Zanocin OD 800 мг/сутки) в сочетании с метронидазолом или тинидазолом (1000 мг/сутки), один раз в сутки – 17 наблюдений. Общая продолжительность антибактериальной терапии составила 10 суток. Установлено, что при правильномсоблюдении режима приёма препаратов достоверные отличия в эффективности различных схем антимикробной терапии отсутствуют. Однако применение схемы Заноцин ОД+тинидазол более оправдано при амбулаторном лечении больных острым сальпингоофоритом, учитывая возможность однократного приёма лекарственного средства и, следовательно, более лёгкую выполняемость назначений врача .
Ключевые слова: острый сальпингоофорит, заноцин ОД, амбулаторное лечение
Воспалительные процессы придатков матки на протяжении многих лет занимают первое место в структуре гинекологических заболеваний и являются одной из ведущих причин нарушения репродуктивной функции женщины [2,4]. В литературе проблема гнойных воспалительных заболеваний придатков матки всесторонне обсуждалась. Достаточно широко освещены вопросы этиопатогенеза, морфологии, диагностики и лечения острых сальпингоофоритов [1-5].
В большинстве случаев лечение пациенток с острым воспалением придатков матки проводится в условиях стационара, где обеспечивается комплексная противовоспалительная терапия, включающая инфузионные и физические методы. Однако с развитием амбулаторно-поликлинической помощи (так называемый «стационар одного дня») возникла необходимость в выделении группы больных острым сальпингоофоритом, у которых возможно амбулаторное лечение без снижения его эффективности в целом. Залогом успеха такого лечения следует признать появление пролонгированных форм пероральных химиопрепаратов с широким спектром антимикробного действия.
Цель исследования:
определить эффективность пролонгированного офлоксацина (Zanocin OD) в лечении больных острым сальпингоофоритом в амбулаторно-поликлинических условиях.
Пациенты и методы
Нами обследованы 39 больных острым сальпингоофоритом в возрасте 18-38 лет (средний возраст – 27,3+1,46 лет). При изучении особенностей менструальной функции установлено, что у всех женщин менструации установились с менархе. Длительность менструального кровотечения варьировала от 3 до 7 дней при средней продолжительности менструального цикла – 27,12+1,30 дней. Средний возраст начала половой жизни составил 19,24+0,57 лет. При этом ее раннее начало (14-17 лет) отмечено в 42% наблюдениях. К моменту обследования 36% пациенток указывали на наличие двух и более половых партнеров.
Анализ репродуктивной функции показал, что одну и более беременностей имели 56% больных. Роды в анамнезе установлены у 19% женщин, аборты – у 54%, среди которых 4,5% составили самопроизвольные выкидыши. От нежелательной беременности предохранялись 32 женщины, среди которых 68% использовали спермициды (фарматекс), 12% – внутриматочную контрацепцию. Причем во всех наблюдениях длительность применения внутриматочных средств не превышала 3 лет.
Среди перенесенных гинекологических заболеваний преобладали воспалительные заболевания матки и/или ее придатков. Из них воспалительные процессы придатков матки отмечены в 24(61%) наблюдениях, эндометриты после родов и абортов – в 5(13%).
Длительность основного заболевания варьировала от нескольких часов до нескольких дней. Основными его клиническими проявлениями были боли различной интенсивности, локализованные в нижних отделах живота (100%), лихорадка субфебрильного типа (100%), нарушения менструальной функции по типу мено- и метроррагии (20%), дизурические расстройства (12%).
Жалобы на обильные гнойные выделения из половых путей предъявляли 8(20%) женщин, умеренные – 10(26%), скудные – 21(54%). При этом выделения из половых путей с неприятным запахом отмечали 9(23%) больных.
У 8 пациенток с началом воспалительного процесса установлены различные нарушения менструальной функции, преимущественно по типу метрорагий. Жалобы на нарушенное мочеиспускание предъявляли 5 женщин.
При изучении морфологии крови изменение острофазных показателей (нейтрофильный лейкоцитоз со сдвигом влево, ускоренная СОЭ) выявлено у 26 женщин. Анализ мочи 4 женщин обнаружил нейтрофилы, эритроциты и другие патологические примеси.
Во всех наблюдениях клинический диагноз верифицирован бактериологическим исследованием отделяемого из влагалища, уретры и шеечного канала, а также данными трансвагинальной эхографии.
Результаты исследования
Бактериологическое исследование отделяемого из влагалища, шеечного канала и уретры обнаружило преобладание ассоциированных возбудителей, среди которых преобладали Peptostreptococcus intermedius (20,5%), N.gonorrhoeae (17,9%), E.coli (7,7%) (табл. 1).
При влагалищном исследовании во всех наблюдениях пальпировали утолщенные болезненные придатки матки, также во всех наблюдениях отсутствовало напряжение сводов влагалища. Помимо лабораторных анализов всем пациенткам данной группы выполнено трансвагинальное ультразвуковое сканирование.
Как известно, ультразвуковая картина различных органов и структур во многом определяется их морфологическими характеристиками, поскольку отражательная способность биологических тканей зависит от преобладания в них «жидких» или «солидных» компонентов. Неизмененные маточные трубы отличаются крайне низкой рефракцией вследствие их малого размера и отсутствия акустического окна, позволяющего идентифицировать трубы.
При вовлечении в воспалительный процесс маточных труб отмечаются отек и набухание стенок трубы, слущивание выстилающего ее эпителия, образование микроизъязвлений. По мере прогрессирования воспаления просвет маточной трубы заполняется воспалительным экссудатом, первоначально серозным, который в результате смешивания с лейкоцитами и расплавившимися клетками слизистой оболочки превращается в серозно-гнойный. Изъязвленные фрагменты маточной трубы слипаются, образуя сеть мешотчатых включений и слепых ходов – так называемый «псевдофолликулярный сальпингит». Выполненные нами исследования не обнаружили патогномоничных акустических признаков для острого сальпингита без объемного образования. Однако выявление утолщенной ампулы маточных труб (тубусовидное образование с пониженной эхоплотностью) в сочетании с клинической симптоматикой заболевания позволяло высказать предположение о вовлечении в патологический процесс маточных труб (рис. 1).
В МКБ-10 гидросальпинкс отнесен к хроническому воспалению маточных труб. Однако мы наблюдали 4 больных с клиникой острого воспаления придатков матки и ультразвуковой картиной гидросальпинкса. По-видимому, эту группу составили пациентки с острым воспалением придатков матки, у которых уже имелся хронический процесс в маточной трубе (ранее такой диагноз трактовался как «обострение хронического сальпингоофорита» [3].
При вовлечении в воспалительный процесс яичников первоначально инфицируются покровный эпителий яичника и близлежащая брюшина (периофорит), в дальнейшем в воспалительный процесс вовлекается корковый слой яичника (оофорит). Морфологически это проявляется нарушением микроциркуляции, отеком и инфильтрацией поврежденных тканей. В наших исследованиях ведущим ультразвуковым маркером острого оофоритаявлялосьобнаружение внутри увеличенного яичника многочисленных фолликулярных кист (структуры овальной формы с высоким уровнем звукопроводимости) различного диаметра, разделенных тонкими гиперэхогенными перегородками (рис. 2). В ряде публикаций подобная ультразвуковая картина описывает нейроэндокринное заболевание – поликистозные яичники. Однако, в отличие от поликистоза, для оофорита нехарактерно утолщение стромы и гиперэхогенная внутренняя структура.
В целом в данной группе больных в ходе трансвагинального ультразвукового сканирования диагностированы следующие нозологические формы воспаления придатков матки:
- острый сальпингит – 15 наблюдений;
- острый сальпингит и оофорит – 20 наблюдений;
- гидросальпинкс – 4 наблюдения.
Таким образом, в данную группу включены больные, у которых в результате клинического и эхографического исследований не выявлены показания к хирургическому лечению.
Для лечения этих пациенток применяли комплексную противовоспалительную терапию, основным компонентом которой были антибактериальные препараты широкого спектра действия.
При выборе антибактериального препарата принимали во внимание тяжесть состояния больных, клиническую форму гнойного поражения придатков матки и тип возбудителя патологического процесса.
Учитывая полимикробную флору заболевания, предпочтение отдавали комбинированному применению антибактериальных препаратов, эффективных в отношении грамотрицательных и грамположительных аэробов и анаэробов, гонококков, хламидий и др.
Как показали наши исследования, эффективность консервативной терапии больных сальпингоофоритом зависела в первую очередь от своевременного назначения и рационального выбора антибиотика или комбинации антибиотиков, а также правильного определения оптимальной суточной дозы.
Известно, что схемы лечения острых сальпингоофоритов должны эмпирически обеспечивать элиминацию широкого спектра возможных возбудителей: гонококков, хламидий, неспорообразующих анаэробов, грамположительных кокков, энтеробактерий. Для лечения больных острым сальпингоофоритом, включенных в настоящее исследование, применяли две схемы антимикробной химиотерапии:
1) амоксициллин/клавуланат 625 мг 3 раза в сутки в сочетании с доксициклином или макролидами (азитромицин 1 р. в д., эритромицин, кларитромицин или спирамицин – 2-3 р.в д.) – 12 наблюдений;
2) офлоксацин (zanocin OD 800 мг/сутки) в сочетании с метронидазолом или тинидазолом (1000 мг/сутки), один раз в сутки – 17 наблюдений.
Общая продолжительность антибактериальной терапии составила 10 суток. Оценку эффективности медикаментозной терапии осуществляли в следующие сроки: 1,3,7,10 сутки от момента начала лечебных мероприятий и далее через 1-3 месяца после выписки из стационара. Основными критериями эффективности терапии считали:
- купирование клинических симптомов заболевания (боль, лихорадка, бели, дизурические расстройства);
- отсутствия этиологического возбудителя;
- отсутствия рецидивов заболевания при наблюдении.
При математическом анализе учитывали:
- количество пациенток с положительным клиническим эффектом;
- количество пациенток с положительным микробиологическим эффектом;
- количество пациенток с сочетанными положительными клиническим и микробиологическим эффектами.
На рисунке 2 представлены результаты лечения больных острым сальпингоофоритом с помощью различных схем антибактериальных препаратов.
Анализ результатов исследования показал, что достоверных отличий в эффективности различных схем антимикробной терапии не установлено, хотя отмечалась тенденция к лучшей микробиологической эффективности схемы с применением Заноцина ОД. В то же время, применение схемы Заноцин ОД + тинидазол более оправдано при амбулаторном лечении больных острым сальпингоофоритом. Фактически специальная лекарственная терапия заключается в однократном приеме препаратов, чему благоприятствует фармокинетика офлоксацина – биодоступность 98-100%, достижение терапевтической концентрации в сыворотке крови через 2 часа от момента приема препарата и ее сохранение в течение 24 часов.
Заключение
Таким образом, в современных условиях целесообразно выделение группы больных острым сальпингоофоритом, лечение которых может проводится в амбулаторно-поликлинических условиях без снижения его эффективности. При выделении таких групп больных следует учитывать результаты клинического исследования и трансвагинальной эхографии (отсутствие гнойных тубо-овариальных образований, клинических и ультразвуковых признаков пельвиоперитонита). То есть, пациентки которым не показано хирургическое вмешательство (в том числе, малоинвазивное), а их диагноз не вызывает сомнений.
Среди широкого спектра антимикробных химиопрепаратов, оправданных в амбулаторно-поликлинической практике, следует выделить пролонгированную форму офлоксацина (Zanocin OD), применение которого в комплексе с препаратами тинидазола или метронидазола позволяет оптимизировать патогенетическое лечение однократным пероральным приемом лекарственных средств в сутки, что обеспечивает лучшую выполняемость назначений врача.
Таблица №1
Результаты бактериологического исследования
Тип возбудителя | Количество |
St.aureus | 2 (5,1%) |
E.coli | 3 (7,7%) |
Str.pyogenes | 2 (5,1%) |
N.gonorrhoeae | 7 (17,9%) |
Bacteroides fragilis | 2 (5,1%) |
St. Epidermidis | 1 (2,5%) |
Pr.vulgaris | 1 (2,5%) |
Klebsiella | 1 (2,5%) |
Peptostreptococcus anaerobius | 2 (5,1%) |
Peptostreptococcus intermedius | 8 (20,5%) |
Роста нет | 10 (2,6%) |
Рис. 1.
Трансвагинальное ультразвуковое сканирование. Острый сальпингит
выявление утолщенной ампулы маточных труб (тубусовидное образование с пониженной эхоплотностью – выделено стрелками) в сочетании с клинической симптоматикой заболевания позволяло высказать предположение о вовлечении в патологический процесс маточных труб
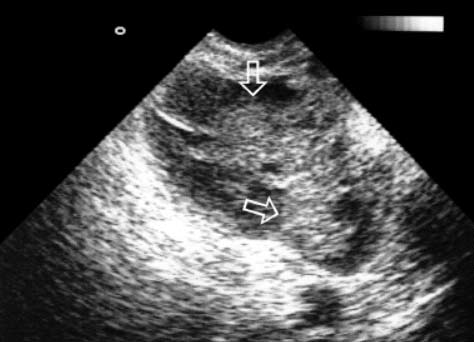
Рис. 2.
Результаты лечения больных острым сальпингоофоритом с помощью различных схем антибактериальных препаратов.
Литература
- Адамян Л.В., Козаченко А.В. Современные подходы к хирургическому лечению гнойно-воспалительных образований органов малого таза. В кн.: Эндоскопия в гинекологии. Под редакцией В.И. Кулакова, Л.В. Адамян. Москва, 1999, 418-424
- Краснопольский В.И., Буянова С.Н., Щукина Н.А., Титченко Л.И., Дуб Н.В. Современные методы диагностики тяжелых гнойных воспалительных заболеваний внутренних половых органов. Вестник российской ассоциации акушеров-гинекологов, 1999, 2, 23-28
- Савельева Г.М., Антонова Л.В. Острые воспалительные заболевания придатков матки. Методы диагностики, профилактики, терапии. Акушерство и гинекология, 1990, 1, 67-75
- Стрижаков А.Н., Подзолкова Н.М. Гнойные воспалительные заболевания придатков матки. Москва, Медицина, 1996
- Bevan C.D., Ridgway G.L., Rothermel C.D. Efficacy and safety of azithromycin as monotherapy or combined with metronidazole compared with two standard multidrug regimens for the treatment ofacute pelvic inflammatory disease. J. Int. Med. Res., 2003, 31, 1, 45-54
Комментарии
(видны только специалиста
