Операция при гнойном воспалении
Оперативное лечение гнойной инфекции. Операция при гнойной инфекции
На стадии сформировавшегося абсцесса его вскрывают, при накоплении гноя в анатомических полостях целесообразно систематически делать пункции с целью эвакуации гноя из закрытых анатомических полостей (плеврит, синовит, артрит, тендовагинит и др.). Эвакуацию гнойного экссудата необходимо сочетать с промыванием гнойных полостей растворами фурацилина (1 : 5000), сульфаниламидами (альбуцид, норсульфазол и др.), антибиотиками (мономицин, канамицин, гентамицин). После эвакуации гноя и тщательного промывания целесообразно ввести в гнойную полость в небольшом объеме 2—3%-ный раствор новокаина с упомянутыми антибиотиками.
В ряде случаев при нормергическом течении гнойного процесса такое лечение можно заменить оперативным вмешательством; при гиперергическом течении, с выраженными явлениями гнойно-резорбтивной лихорадки, необходимо возможно раннее оперативное вмешательство в сочетании с противосептической терапией.
Прямыми показаниями к оперативному вмешательству при гнойной инфекции являются: а) наличие сформировавшегося абсцесса или флегмоны; б) накопление гноя в анатомических полостях и невозможность или неэффективность аспирации его; в) наличие ниш, карманов и гнойных затеков в межмышечные и другие соединительнотканные пространства при недостаточности дренирования из них гнойно-некротических масс; г) прогрессирующие некрозы, лимфангоиты, наличие костных секвестров, инородных тел.
Подготовка к оперативному вмешательству осуществляется по общим правилам. Затем делают по типу короткой новокаиновой блокады инфильтрационное обезболивание 0,5—1%-ным раствором новокаина с антибиотиком широкого спектра действия; при необходимости сочетают с релаксантами.
За 12—24 ч до оперативного вмешательства вводят внутривенно 10%-ный раствор кальция хлорида в целях повышения свертываемости крови и улучшения сердечной деятельности. При общей слабости, обусловленной гнойно-резорбтивной лихорадкой, внутривенно вводят 20%-ный раствор глюкозы с аскорбиновой кислотой и внутримышечно — витамины группы В. За 2—3 ч до операции, а затем в течение 10—12 дней задают внутрь метилурацил, улучшающий защитные реакции, и лейкопоэз.
Перед вскрытием гнойных полостей целесообразно удалить из них с помощью инъекционной иглы возможно больше гноя и ввести в их полость новокаин-фурацилиновый раствор с целью понизить активность микробов; через несколько минут проводят операцию. Операцию следует проводить в резиновых перчатках, соблюдая правила асептики и антисептики.
Разрезают ткани так, чтобы при минимальных повреждениях мышц, сосудов и нервов был обеспечен наиболее свободный выход для экссудата. На конечностях ткани рассекать целесообразно по межмышечным желобам. При этом после рассечения кожи, общих и частных фасциальных «футляров» проникают тупым путем под соответствующую мышцу и, не повреждая последней, обеспечивают выход гноя наружу. При накоплении гноя в фасциальных «футлярах», окутывающих отдельные мышцы конечностей, разрезы следует производить на месте перехода мышечного брюшка в сухожилие. В случаях затеков гноя в заднебедренное межмышечное соединительнотканное пространство разрезы следует делать в зоне перехода апоневроза двуглавой мышцы бедра, а при затеке гноя в поверхностное переднебедренное соединительнотканное пространство рассекают ткань ниже перехода напрягателя широкой фасции бедра в апоневроз.
Рассечение апоневрозов двуглавого, полуперепончатого, полусухожильного и грациозного мускулов позволяет проникать в различные участки заднебедренного соединительнотканного пространства и обеспечить сток для скопившегося в них гноя. Такие разрезы позволяют вскрывать глубокие гнойные очаги без повреждения крупных сосудов и нервов. Иногда для лучшего стока экссудата приходится кроме апоневроза рассекать мышцу, которая переходит в него. У рогатого скота разрезы необходимо делать значительно больших размеров, чем у лошадей и собак, так как операционная рана вследствие выраженной пролиферативной реакции довольно быстро уменьшается, в то время как в глубине вскрытого инфекционного очага все еще продолжаются нагноительные процессы. Если не удается точно установить положение гнойного очага, расположенного в толще тканей, то вскрывать его нужно в месте максимальной болезненности.
После вскрытия полости и удаления гнойного содержимого производят ревизию полости, устанавливают самую низкую ее часть и, если необходимо, удлиняют первоначальный разрез или делают контрапертуру, чтобы обеспечить свободный сток для гнойного экссудата.
Завершение оперативного вмешательства должно включать остановку кровотечения, создание условий наилучшего дренирования очага инфекции и последующего введения в него антибиотиков или других средств подавления инфекта.
– Также рекомендуем “Дренирование гнойных очагов. Показания к удалению дренажа”
Оглавление темы “Лечение гнойной инфекции в ветеринарии”:
1. Абсцесс. Злокачественный абсцесс в ветеринарии
2. Характеристика гноя. Диагностика абсцесса в ветеринарии
3. Лечение абсцесса в ветеринарии. Флегмона
4. Признаки флегмоны. Межмышечная флегмона в ветеринарии
5. Диагностика флегмоны в ветеринарии. Лечение флегмоны
6. Лечение при гнойной инфекции. Консервативное лечение гнойной инфекции
7. Оперативное лечение гнойной инфекции. Операция при гнойной инфекции
8. Дренирование гнойных очагов. Показания к удалению дренажа
9. Антибиотики в ветеринарии. Применение антибиотиков при гнойных заболеваниях
10. Системные антибиотики в ветеринарии. Профилактика появления антибиотикоустойчивых микроорганизмов
Источник
Оглавление темы “Операции на органах таза.”:
- Хирургическая обработка ран органов малого таза. Блокада по Школьникову—Селиванову.
- Ранения мочевого пузыря. Капиллярная пункция мочевого пузыря. Надлобковая цистостомия.
- Высокое сечение мочевого пузыря. Цистотомия. Операции на простате.
- Операции при водянке яичка. Операция по Винкельманну. Операция по Бергманну.
- Ранения прямой кишки. Операции при ранениях прямой кишки.
- Операции при геморрое. Перевязка геморроидальных узлов. Операции при трещине заднего прохода.
- Анестезия полового нерва. Разрывы промежности.
- Пункция брюшной полости через задний свод влагалища. Доступы при операциях на женских половых органах.
- Операция при внематочной беременности. Этапы операции по поводу нарушенной внематочной беременности.
- Абдоминальное кесарево сечение. Корпоральное кесарево сечение.
- Оперативное лечение гнойно-воспалительных процессов в области малого таза.
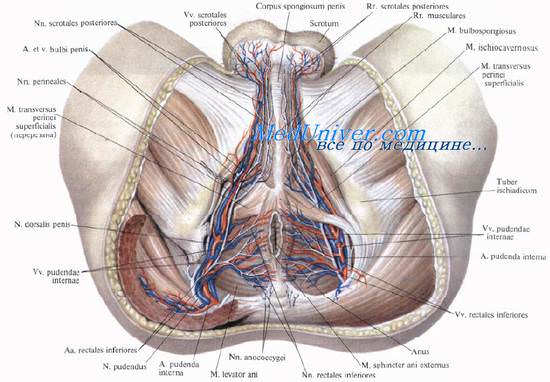
Оперативное лечение гнойно-воспалительных процессов в области малого таза.
Гнойники в клетчаточных пространствах малого таза чаще возникают как осложнение ранений этой области. Второй по частоте причиной являются развитие гнойной инфекции в области прямой кишки, парапроктиты.
Разрезы для дренирования флегмон боковых клетчаточных пространств подбрюшинного этажа таза. Операцию начинают разрезом Кромптона — Пирогова параллельно паховой связке и на 3—4 см выше нее. Разрез проходит от передней верхней ости подвздошной кости до наружного края прямой мышцы живота. После рассечения широких мышц живота и поперечной фасции отслаивают брюшину и вскрывают затек в подвздошной ямке. Продолжая отслаивать брюшину по направлению к малому тазу, попадают в боковое клетчаточное пространство таза.
Для адекватного дренирования флегмоны бокового клетчаточного пространства необходим дополнительный промежностный разрез (контрапертура). Радиальным разрезом вскрывают седалиш-но-анальную ямку, после чего тупым инструментом (корнцангом, изогнутым длинным зажимом Бильрота) расслаивают сухожильную дугу m. levator ani (способ Крайзельбурда) и проникают в боковое пристеночное клетчаточные пространства малого таза. Через промежностный разрез и разрез передней брюшной стенки проводят дренажные трубки для оттока гноя и введения антисептиков.

Гнойный параметрит
Для вскрытия задних и ограниченных боковых абсцессов параметрия применяют заднюю кольпотомию. Как и при пункции заднего свода, обнажают зеркалами шейку матки, ее заднюю губу фиксируют пулевыми щипцами и подтягивают кпереди. Стенку влагалища рассекают поперечным разрезом у края шейки матки, после чего тупо расслаивают клетчатку по средней линии, строго придерживаясь задней поверхности шейки, чтобы не проникнуть в прямокишечно-маточное углубление, т.е. в брюшинную полость.
Передний абсцесс параметрия вскрывают передней кольпотомией через передний свод влагалища.
При гнойном воспалении бокового параметрия клетчатку дренируют так же, как при дренировании бокового клетчаточного пространства.
Боковая кольпотомия опасна из-за возможности повреждения маточных сосудов или мочеточников.
Дренирование позадилобкового (предпузырного) клетчаточного пространства осуществляют двумя разрезами: по передней брюшной стенке и промежности. Если гнойник располагается в пе-реднемедиальном отделе пространства, используют поперечный или нижний срединный разрез брюшной стенки над лобком, как при цистостомии. При поражении заднебоковых отделов в области глубокого отверстия запирательного канала возможно использование внебрюшинного доступа по Пирогову.
Во всех случаях накладывают контрапертуру со стороны промежности по Буяльскому—Мак-Уортеру. Разрез длиной 8—9 см производят по внутренней поверхности бедра над возвышением приводящих мышц, отступя на 3-4 см от бедренно-промежност-ной складки. После рассечения собственной фасции пересекают короткую приводящую мышцу бедра и обнажают наружную запи-рательную мышцу. Оригинальный способ авторов предусматривал дренирование через запирательный канал. Однако частое повреждение запирательного сосудисто-нервного пучка заставило в настоящее время входить в позадилобковое пространство, рассекая наружную и внутреннюю запирательные мышцы и запирательную мембрану. Через разрезы вводят дренажные трубки. Раны послойно зашивают до дренажа.
Дренирование предпузырной клетчатки в зависимости от тяжести повреждения может быть односторонним или двусторонним.
– Вернуться в оглавление раздела “Топографическая анатомия, оперативная хирургия таза и промежности.”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник
Симптомы гнойного воспаления слюнной железы и его лечение
а) Симптомы и клиника воспаления слюнной железы при бактериальной инфекции. Внезапно появляются отек и болезненность слюнной железы. Инфекция околоушной железы вызывает протрузию ушной раковины, особенно заметную при осмотре сзади.
Возможна гиперемия кожи, покрывающей слюнную железу, флуктуация (при формировании абсцесса). Гной может прорваться наружу или в наружный слуховой проход через санториниеву вырезку. Устье выводного протока гиперемировано, отечно, из него спонтанно или при массировании околоушной слюнной железы выделяется гной. Отмечается также тризм.
P.S. Если имеются симптомы поражения лицевого нерва, следует исключить злокачественную опухоль, так как для инфекционного поражения слюнной железы паралич лицевого нерва не характерен.
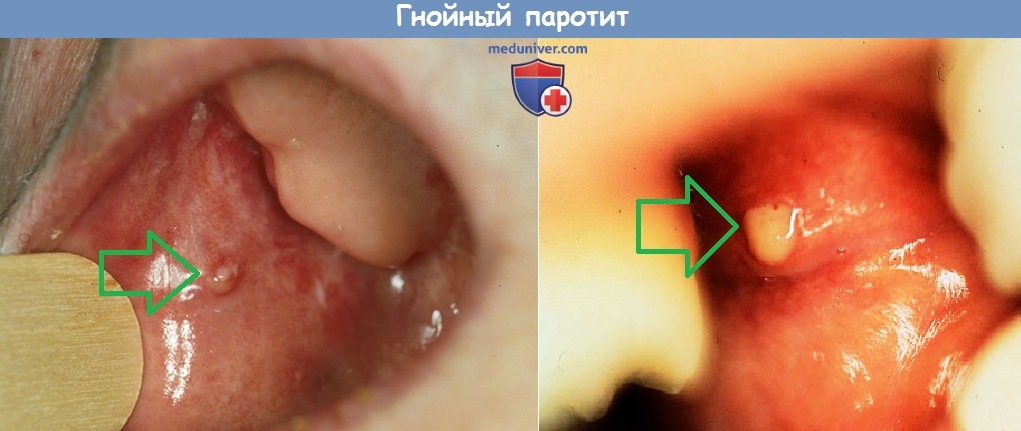
Выделение гноя из протока околоушной слюнной железы при гнойном паротите
б) Причины и механизмы развития. Существенной предпосылкой восходящей бактериальной инфекции слюнной железы является снижение секреции слюны. Послеоперационный паротит, который раньше наблюдался довольно часто, особенно после операций на органах брюшной полости, в настоящее время встречается редко в связи с назначением после операции антибиотиков, проведением инфузионной терапии, направленной на коррекцию водноэлектролитного баланса и уделением должного внимания гигиене полости рта.
Тем не менее, у лиц, страдающих некомпенсированным сахарным диабетом, почечной недостаточностью с нарушением электролитного обмена и дегидратацией, а также при кариесе и недостаточном уходе за полостью рта иногда наблюдаются случаи острой гнойной инфекции слюнных желез. Лица, проживающие в домах для престарелых, особенно склонны к острому паротиту.
в) Диагностика. В анамнезе – ранее перенесенное воспаление слюнной железы или операция на ней.
Существенное значение имеют результаты клинического обследования (осмотр, пальпация), а также макроскопического и микробиологического исследования слюны.
г) Дифференциальный диагноз. В круг дифференцируемых заболеваний входят лимфаденит, связанный с фурункулом наружного слухового прохода, одонтогенной инфекцией (в том числе связанной с непрорезавшимся зубом), инфицированная атерома, мастоидит у детей, осложнившийся абсцессом скуловой области.

д) Лечение воспаления слюнной железы. Антибиотики в больших дозах, особенно препараты, подавляющие рост грамотрицательных бактерий. После получения результатов микробиологического исследования гноя антибиотики при необходимости меняют с учетом чувствительности к ним возбудителей.
Следует обеспечить достаточное поступление жидкости и электролитов, а также назначить препараты, стимулирующие секрецию слюны. При абсцессе околоушной железы выполняют веерообразные разрезы, которые связаны с минимальным риском повреждения лицевого нерва и его ветвей.
Антибиотики. Для эффективного подавления всех возможных возбудителей инфекции, включая аэробных и анаэробных (Staphylococcus aureus, гемолитические стрептококки, грамотрицательные бактерии, продуцирующие бета-лактамазу), назначают антибиотики широкого спектра действия.
Обычно достаточно бывает назначения пенициллинов, устойчивых к пенициллиназе, или цефалоспоринов первого поколения. При выявлении в гное стафилококков, устойчивых к метициллину, назначают ванкомицин. Адекватное антибактериальное действие оказывают клиндамицин, цефокситин, имипенем, сочетание метронидазола с макролидами или пенициллина с ингибиторами Р-лактамазы.
Аналогичное лечение назначают при гнойном воспалении поднижнечелюстной железы. Наиболее частой причиной заболевания в этом случае бывает обтурация протока железы слюнным камнем или одонтогенная инфекция.
– Также рекомендуем “Симптомы свинки у детей, взрослых и ее лечение”
Оглавление темы “Болезни слюнных желез”:
- Основы анатомии околоушной железы
- Основы анатомии поднижнечелюстной железы
- Основы анатомии подъязычной железы
- Основы анатомии малых слюнных желез
- Механизмы образования, состав и объемы выделения слюны в норме
- Методы обследования слюнных желез
- Техника биопсии слюнной железы
- Симптомы гнойного воспаления слюнной железы и его лечение
- Симптомы свинки у детей, взрослых и ее лечение
- Симптомы поражения слюнных желез ЦМВ-инфекцией
Источник
Лечением гнойных хирургических заболеваний должен заниматься сертифицированный специалист – хирург. При появлении симптомов или при подозрении на гнойно-воспалительный процесс необходимо срочно обратиться к хирургу. Самолечение и использование так называемых «народных средств» в гнойной хирургии чревато развитием грозных осложнений и длительному лечению, сказывающимся на качестве жизни и трудоспособности больного.
В нашей клинике хирург, имеющий многолетний опыт в лечении гнойно-воспалительных заболеваний проведёт адекватное обследование, лечение и последующее наблюдение в случае развития у вас любого гнойно-воспалительного заболевания.
Фурункул:
Фурункул – это острое, гнойное воспаление волосяного мешочка или сальной железы, наиболее часто встречаемое из всех гнойных заболеваний. Часто воспаление распространяется на подкожно – жировую клетчатку. Проявляется фурункул возникновением болезненного воспалительного узелка круглой формы и размером около 1 см. В центре инфильтрата образуется так называемый некротический «стержень» фурункула, под которым в дальнейшем формируется полость абсцесса. Кожа вокруг фурункула отечна и воспалена. Чаще всего фурункулы располагаются на верхней губе, подбородке, шее. Особую опасность представляет фурункул поразивший область носогубного треугольника. В этой месте имеется разветвленная сеть лимфатических и кровеносных сосудов, по которым инфекция может быстро распространиться в венозные синусы головного мозга и вызвать развитие гнойного менингита и сепсис – угрожающие жизни осложнения.
Лечение фурункула только хирургическое. Ни в коем случае нельзя пытаться самостоятельно выдавить фурункул. В условиях специально оборудованной операционной или перевязочной хирург, после анестезии, вскроет гнойную полость и только после этого удалит некротизированные (омертвевшие) массы, с обязательной обработкой полости раны и ревизией на предмет гнойных затёков рядом.
Наличие множественных фурункулов на коже больного или повторное их появление на различных участках тела носит название фурункулез. Это состояние следует расценивать, как сигнал о неблагополучии защитных сил организма.
Карбункул:
Карбункул – это гнойно-некротический процесс кожи и подкожной клетчатки, исходящий из группы расположенных рядом волосяных мешочков и сальных желез. При этом образуется один большой инфильтрат с несколькими некротическими стержнями. Способствуют возникновению карбункула недостаток витаминов, сахарный диабет, ожирение. Клиническая картина при карбункуле значительно тяжелее, чем при фурункуле.
Вначале в коже (шея, лицо, спина, ягодичная область, подмышечная впадина) появляется значительной величины припухлость тканей, которая вскоре принимает багрово-синий цвет. Одновременно в этой области появляются сильные боли, интенсивность которых увеличивается по мере прогрессирования воспалительного процесса. Температура тела больного повышается до 38°C-39°C. Через 2-3 дня от начала заболевания на поверхности образовавшегося инфильтрата появляются множественные очаги некроза (омертвения тканей). Явления общей интоксикации нарастают, появляются: слабость, головная боль, сухость во рту, озноб, держится высокая температура тела.
Лечение карбункула сложное, длительное, проводится хирургом. Включает в себя вскрытие гнойной полости или полостей, обеспечение оттока гнойного содержимого, ежедневные перевязки. После вскрытия карбункула хирург назначает адекватную антибиотикотерапию.
Гидраденит («сучье вымя»):
Гидраденит – это гнойное воспаление апокриновых потовых желез, вызываемое гноеродным микробом стафилококком. Наиболее часто местом локализации патологического процесса является область подмышек, реже область паховых складок. Заболевание возникает у ослабленных людей, при несоблюдении личной гигиены (повреждение кожных покровов подмышечных впадин при бритье; использование дезодорантов, компоненты которых могут вызывать воспаление потовых желёз).
Патологический процесс проходит те же стадии, что и карбункул: стадия отека и выраженной инфильтрации, что сопровождается болью, повышением температуры тела, недомоганием. Затем формируется полость с гнойным содержимым – абсцесс. Лечение гидраденита только оперативное – вскрытие полости гнойника и ее дренирование.
Панариций:
Панариций – это собирательное понятие, включающее различные формы острого воспаления тканей пальцев кисти. Являясь следствием незначительных микротравм, панариций приводит к длительной утрате трудоспособности. Среди причин панариция: мелкие колотые раны и занозы – в 33% случаев, ссадины и царапины – 26%, поверхностные резаные раны – 11%, заусеницы – 9%, ушибы – 7%, укусы человека и животных – 3%. В зависимости от вида ткани вовлеченной в воспалительный процесс, различают кожный, подкожный (легкие формы), сухожильный, костный и суставной (тяжелые формы) панариция. В отдельную группу выделяют воспаление околоногтевого валика – паронихия, нередко осложняющегося подногтевой формой панариция. Одновременное поражение воспалительным процессом всех тканей пальца называется пандактилитом.
Обычно панариций проявляется отеком, сильной «дергающей» болью, повышением температуры тела и ознобом. Боль резче выражена в центре гнойного очага и усиливается при движениях пальцем. Лечение любой формы панариция – дело хирурга. Включает в себя вскрытие гнойника, дренирование, применение антибиотиков и физиотерапии. Откладывая визит к врачу, пациент может запустить болезнь, перевести простую форму заболевания в сложную. При несвоевременном и неправильном лечении панариция происходит распространение гнойного процесса на другие пальцы, суставы кисти, связки и сухожилия.
Гнойные заболевания прямой кишки и окружающих ее тканей:
Различные патологические процессы, возникающие как в самой прямой кишке, так и в тканях вокруг нее, нередко заставляют больных обращаться к хирургу. Основные признаки, которыми проявляются болезни прямой кишки и околопрямокишечной области, являются боли в прямой кишке и в области ануса, а также патологические выделения (кровь, слизь, гной) из прямой кишки. Как и любое другое гнойно-воспалительное заболевание, любое гнойное заболевание прямой кишки и окружающих ее тканей требует незамедлительного обращения к хирургу.
Проктит – воспаление стенки прямой кишки, локализуется преимущественно в ее слизистой оболочке. Причиной проктитов могут быть упорные запоры, сопровождающиеся травмой слизистой, частый прием слабительных, систематическое применение массажа предстательной железы, наличие кишечных паразитов, выпадение прямой кишки, выпадение внутренних геморроидальных узлов. Парапроктит – острое гнойное воспаление стенки прямой кишки и окружающей ее клетчатки. Проявляется парапроктит болью, отеком, зудом в области ануса. Повышается температура тела, появляется озноб.
Абсцессы постинъекционные:
Постинъекционные абсцессы – это гнойные полости, развивающиеся в месте инъекций лекарственных препаратов или иных веществ. Чаще встречаются в области ягодиц, но могут локализоваться на плече, бедре, передней брюшной стенке. В месте введения лекарственного препарата или другого вещества появляется припухлость, покраснение. Отмечается резкая болезненность в данной области. Повышается и общая температура тела больного. Появляются симптомы общей интоксикации. Объем полости с гноем может быть различным. К формированию абсцесса предрасполагает множество факторов, например, различные инъекции лекарственных препаратов, сахарный диабет или снижение иммунитета.
Если воспалительный процесс в месте инъекции перешел в стадию нагноения, то он не заканчивается выздоровлением, пока гнойное содержимое не будет удалено из организма. Поэтому, лечение постинъекционных абсцессов только хирургическое, заключается во вскрытии гнойника, обработке полости растворами антисептиков, дренировании, назначении адекватной антибиотикотерапии. Это позволяет быстро улучшить самочувствие пациента, удалить гнойный очаг и предотвратить распространение воспалительного процесса на другие ткани и органы.
В нашей клинике врач-хирург, имеющий многолетний опыт в лечении гнойно-воспалительных заболеваний проведёт адекватное обследование, лечение и последующее наблюдение в случае развития у вас любого гнойно-воспалительного заболевания. В случае генерализации процесса вам будет предложена госпитализация в профильные медицинские учреждения Санкт-Петербурга к лучшим специалистам по гнойной хирургии.
Источник
