Осложнения при воспалении придаточных пазух носа
Острые и хронические воспаления полости носа (ринит) и его придаточных пазух (гайморит, этмоидит, фронтит) могут вызвать ряд глазничных и внутричерепных осложнений, которые нередко ведут к потере зрения, а иногда заканчиваются смертью больного.
Глазница, за исключением наружной стенки, со всех сторон окружена тонкими костными стенками придаточных пазух носа. Тонкая, как бумага, пластинка, отделяющая решётчатый лабиринт от глазницы, так же как и верхняя стенка верхнечелюстной пазухи, во многих случаях имеет врождённые костные дефекты (дегисценции).
Мукоцеле в полости глазницы и носа визуализируется на МРТ головного мозга.
Основная пазуха, задние клетки решётчатого лабиринта нередко примыкают к каналу зрительного нерва. Эти полости, а также иногда лобная пазуха, распространяясь далеко кзади, могут близко прилежать к верхней глазничной щели, через которую проходят глазодвигательный, блоковый, отводящий нервы, а также первая и вторая ветви, тройничного нерва. Названные костные стенки также могут иметь врождённые дефекты.
Кроме непосредственного соприкосновения между придаточными пазухами и стенками орбиты, существует тесная сосудистая связь, главным образом венозная, широко анастомозирующая между полостью носа с её придаточными пазухами и глазницей. Через глазницу в полость носа поступают передние и задние решётчатые артерии и нервы, а обратно теми же путями идут вены, которые впадают в глазничную вену.
Глазница и глаз могут страдать не только в результате перехода воспалительных заболеваний, но и от механического давления со стороны придаточных пазух, стенки которых распираются изнутри в сторону глазницы, смещая в большей или меньшей степени глазное яблоко. К таким смещающим глаз заболеваниям придаточных пазух могут быть отнесены:
- опухоли кости (рак, саркома, остеома),
- кистозные растяжения придаточных пазух при закрытии их выводных отверстий, (мукоцеле, пиоцеле).
Зрение при заболевании придаточных пазух может ещё страдать в результате расстройств при так называемых ретробульбарных невритах, которые иногда вызываются непосредственным распространением патологического процесса из придаточных пазух и полости носа на зрительный нерв, нередко же патогенез их остаётся невыясненным.
Острый фронтит (воспаление лобной пазухи) сопровождается головной болью в области лба и за глазами, повышением температуры тела.
Самой частой причиной риногенных осложнений в орбите служат заболевания лобной пазухи, среди последних острые и обострения хронических фронтитов.
При остром фронтите нередко возникает субпериостальный абсцесс, располагающийся в верхнем и верхнемедиальном углу глазницы. При этом нередко происходит смещение глаза, обычно вниз, и резкое ограничение его подвижности. Характерно резкое покраснение и отёчность верхнего века.
При хроническом фронтите нередко наблюдается периостит, выражающийся в лёгкой отёчности мягких тканей передней и глазничной стенок лобной пазухи. При улучшении оттока из лобной пазухи исчезает болезненность, уменьшается отёчность.
Орбитальные осложнения при гайморите возникают реже. Многократные обострения гайморита иногда приводят к разрушению верхней стенки верхнечелюстной пазухи и к образованию надкостничного абсцесса, иногда даже к флегмоне глазницы. Нередко наблюдается и образование свища в нижнем орбитальном крае.
Орбитальные осложнения при заболевании передних клеток решётчатого лабиринта встречаются несколько чаще, особенно у детей младшего возраста. Их не следует смешивать с осложнениями, вызванными оститами и периоститами верхней челюсти.
На МРТ головного мозга с контрастированием (гадолиний) при тромбозе кавернозного синуса визуализируется гетерогенное усиление (указано стрелкой) на Т1-взвешенной аксиальной томограмме. Наблюдается экзофтальм (выстояние) правого глазного яблока, отек век и утолщение глазодвигательных (экстраокулярных) мышц.
Магнитно-резонансная томография головного мозга во фронтальной плоскости визуализирует тромбоз кавернозного синуса. Видны области множественных нерегулярных дефектов наполнения на участке расширения кавернозного синуса справа, указывающих на наличие тромбов.
Некоторыми особенностями отличаются осложнения при заболевании задних клеток решетчатого лабиринта. Осложнения возникают чаще, чем при заболеваниях передних придаточных пазух носа. Наблюдается инфильтрация в глубине глазницы, и поэтому возникает экзофтальм. При нагноении клетчатки здесь редко отмечается осумкование гнойника, чаще развивается флегмона, которая приводит к синусфлебиту пещеристого синуса и менингиту.
При поражениях основной пазухи и задних клеток решетчатого лабиринта очень часто наблюдаются функциональные нарушения зрения:
- понижение остроты зрения
- сужение поля зрения
- увеличение скотомы слепого пятна и т. д.
Источник
Чем отличается от гайморита?
Гайморит – один из видов синусита, при котором воспаление затрагивает гайморову (верхнечелюстную) пазуху. Это происходит из-за вирусного или бактериального поражения. От других видов синусита гайморит отличается расположением очага воспаления: он находится в верхнечелюстной пазухе. Это частично влияет на симптомы. К типичной для любых синуситов заложенности, отечности носа, насморку, слабости добавляется боль и чувство распирания и давления в области переносицы. При наклоне головы вперед эти ощущения усиливаются.
Виды синусита
Синуситы разделяют по нескольким признакам: по типу распространения, по расположению очага воспаления и по длительности. В последнем случае выделяют острый и хронический синусит.
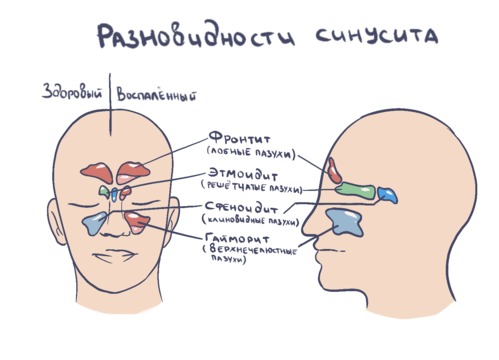 Рисунок 1. Пазухи носа. По наличию воспаления в каждой из пар можно определить вид синусита по локализации. Источник: СС0 Public Domain
Рисунок 1. Пазухи носа. По наличию воспаления в каждой из пар можно определить вид синусита по локализации. Источник: СС0 Public Domain
В зависимости от пазухи
Воспаление может развиваться в различных придаточных пазухах. По этому критерию выделяют пять типов болезни.
Гайморит
Это воспаление верхнечелюстной пазухи. Пути проникновения инфекции (вирусной, бактериальной, реже грибковой) – не только кровоток или полость носа. Причиной гайморита могут быть кариес, пульпит, периостит и другие воспалительные заболевания зубов верхней челюсти, особенно клыков – они находятся непосредственно под дном гайморовой пазухи, а корни этих зубов могут располагаться в ее полости.
Важно! Основной признак гайморита – головная боль, которая усиливается при наклоне головы вперед. Боль носит распирающий характер, распространяется от переносицы, может отдавать в зубы, лоб, височную область. Возможно появление светобоязни, слезотечения.
Фронтит
Затрагивает лобную пазуху. В норме ее слизистая оболочка выделяет небольшое количество слизи, которая стекает в средний носовой ход через лобно-носовой канал (соустье). Из-за инфекции, при разрастаниях полипов или если искривлена носовая перегородка, слизь скапливается в полости синуса, развивается воспаление. При этом боль появляется в области лба и глазниц. Обоняние ухудшается, возможны кашель и боль в горле. При тяжелом течении иногда ухудшается зрение, отекают веки и слизистые, может возникать боль при движении глаз.
Этмоидит
Воспаление при этмоидите локализовано в полости решетчатой пазухи (решетчатого лабиринта). Она расположена выше гайморовой рядом с глазницами. Из-за этого этмоидит опасен тяжелыми осложнениями.
Проявляется он болью в области переносицы. Из-за него может ухудшаться зрение, отекать и краснеть кожа вокруг глаз.
Сфеноидит
Встречается сравнительно редко, затрагивает клиновидную пазуху. Она соседствует с гипофизом, внутренними сонными артериями, нервами отвечающими за движение глаз. Из-за такого расположения сфеноидит опасен тяжелыми осложнениями. Часто воспаление здесь становится хроническим. Проявляется оно постоянной ноющей болью в затылке, которая не проходит даже после приема анальгетиков. В глубине носа или носоглотке ощущается постоянный дискомфорт. Возможно ухудшение зрения или диплопия (периодическое двоение в глазах).
По месту распространения
Воспаление может распространяться разными способами. По тому, как это происходит, выделяют:
- односторонний или двусторонний синусит – слизистая воспаляется в одной или в двух симметричных пазухах соответственно;
- моносинусит и полисинусит – поражение только одной или двух и более пазух соответственно;
- риносинусит – вместе со слизистой пазухи воспаляется и слизистая носа;
- гемисинусит – затрагивает несколько синусов с одной стороны;
- пансинусит – тяжелая форма, при которой воспаление затрагивает все придаточные пазухи.
По длительности
Синусит, который поддается лечению и проходит, вне зависимости от того, где он возник, называют острым. Если, несмотря на лечение, синусит длится более 12 недель, его считают хроническим. В этом случае могут возникнуть дополнительные симптомы, например, ухудшение обоняния или лицевая боль. Хронический синусит делят на два типа.
Без полипов
Встречается наиболее часто, может быть вызван вирусной инфекцией, загрязненным воздухом или аллергической реакцией.
С полипами
При этой форме хронического синусита в полости носа и пазух образуются воспалительные новообразования – полипы.
 Рисунок 2. Возможное расположение полипов в носу. Источник: https://www.mayoclinic.org/
Рисунок 2. Возможное расположение полипов в носу. Источник: https://www.mayoclinic.org/
Важно! Людям с хроническим синуситом требуется лечение на протяжении всей жизни. В основном оно направлено на улучшение симптомов – в зависимости от тяжести и наличия сопутствующих заболеваний врач назначит индивидуальное лечение.
Типология
Переход от одной стадии заболевания к другой происходит по мере развития воспалительного процесса. Всего выделяют три этапа заболевания.
Отечно-катаральный
Слизистые оболочки уже воспалены, и начинается обильное отделение слизи. Слизистые в пазухах отекают, из-за чего ощущается заложенность носа, распирание изнутри и дискомфорт. Отечно-катаральным синуситом часто осложняется недолеченный насморк. При правильном лечении такой синусит быстро проходит (достаточно медикаментозной терапии).
Гнойный
Более запущенная стадия, при которой секрет слизистых оболочек, содержащийся в пазухах, инфицируется бактериями или вирусами, развивается гнойное воспаление. Заболевание быстро прогрессирует, воспалительный процесс может распространиться на костную ткань. При его обострении появляются боль и общее недомогание, поднимается температура.
Смешанный
Из-за воспаления происходит отделение всего сразу – и слизи, и гнойного экссудата. Течение тяжелое, сопровождается болью, слабостью, подъемом температуры.
Симптомы
Для синусита характерны следующие симптомы:
- заложенность носа (чаще с обеих сторон) почти не проходит, сопровождается насморком. Выделения могут быть слизистыми (прозрачными) либо содержащими гной (зеленые, желтые). При сильной заложенности носа и затруднении оттока выделений насморка может не быть;
- боль. В начале очаг болевых ощущений соответствует локализации воспалившейся пазухи и может находиться в области лба, затылка, переносицы. Постепенно боль распространяется, превращаясь в полноценную головную боль;
- недомогание. Проявляется слабостью, повышенной утомляемостью, снижением аппетита, ухудшением сна. При остром течении, если инфекция продолжает распространяться, поднимается температура;
- другие симптомы. При некоторых формах болит горло, беспокоит частое чихание, кашель.
Тяжесть заболевания | Легкая | Средняя | Тяжелая |
Симптомы | Головные боли, лихорадка, но осложнений нет. Характерна умеренная заложенность носа, насморк, и кашель. | Выраженная заложенность носа и кашель. Возможен дискомфорт в проекции пораженной пазухи, появление симптомов отита, повышение температуры до 38°. | Сильный насморк и заложенность носа (мешают сну и дневной активности), боль в проекции пораженной пазухи, головные боли. Температура тела выше 38°. |
У детей младшего возраста симптомы обычно напоминают простудные – боль в горле, легкая лихорадка, заложенность носа и насморк.
Если у ребенка через 5-7 дней после появления симптомов простуды повышается температура, это может быть сигналом наличия синусита или другой инфекции. На этом этапе лучше всего обратиться к врачу.
У детей старшего возраста и подростков наиболее распространены эти симптомы:
- кашель который не улучшается после первых 7 дней простуды
- лихорадка
- неприятный запах изо рта
- зубная боль, или боль в ухе
Иногда у подростков наблюдаются расстройства желудка, тошнота, головные боли и боль за глазами.
Диагностика
Для установки диагноза врач проанализирует информацию о предыдущих инфекциях и сопутствующих заболеваниях пациента. Это нужно для того, чтобы подтвердить или исключить осложнения вирусной или бактериальной инфекции, обострение аллергии, а также последствия травм и стоматологических заболеваний.
Во время осмотра проводят пальпацию, простукивают пораженные слизистые, измеряют температуру тела, оценивают клинические симптомы синусита, выполняют рино-, ото- и фарингоскопию.
При подозрении на осложнения синусита, врач может назначить рентгенологическое обследование (в том числе КТ), МРТ.
Лечение
Синусит легче и эффективнее всего лечится на ранней стадии. Терапия ведется в нескольких направлениях:
- если причина заболевания – бактериальная инфекция, поможет прием антибактериальных препаратов;
- вывод жидкости, скопившейся в полости. Для этого под обезболиванием выполняют пункцию пазухи или ЯМИК-катетеризацию;
- прием антигистаминных препаратов, если причина синусита аллергическая;
- симптоматическое лечение. Используют препараты местного действия, регулирующие выделение слизи, с антисептическим и сосудосуживающим эффектом, стероидные спреи и капли для носа. Они уменьшают заложенность носа и выраженность отека, снижают интенсивность выделений, способствуют восстановлению аэрации пазухи и профилактике воспаления;
- хирургическое лечение. Применяется при тяжелом течении болезни, при ее частых рецидивах. Операции проводятся под местным обезболиванием или наркозом и предполагают санацию полости пораженной пазухи с последующей установкой дренажа.
Чтобы облегчить заложенность носа, можно его промыть раствором солёной воды. Вот инструкция:
- Вскипятить пол-литра воды и остудить его до комнатной температуры;
- В воде смешать 1 ч.л. соли и 1 ч.л. пищевой соды;
- Помыть руки с мылом;
- Над раковиной – налить в ладонь немного воды;
- Вдохнуть немного воды, сначала одной ноздрей, затем другой;
- Повторять до тех пор, пока не появится ощущение свободы и комфорта в носу.
- Весь раствор вдыхать не обязательно, но каждый день нужно делать новый.
Возможные осложнения
Без лечения на фоне синусита могут развиваться следующие осложнения:
- конъюнктивит – воспаляется слизистая глазного яблока;
- менингит – воспаление оболочек головного и/или спинного мозга;
- отит – острое воспаление среднего уха;
- ангина, тонзиллит, острый бронхит, пневмония, воспаление легких;
- неврит зрительного нерва (приводит к нарушениям зрения);
- тромбообразование;
- абсцесс, сепсис.
Осложнения синусита тяжело протекают, требуют сложного лечения, некоторые из них угрожают жизни пациента.
Профилактика
- ведение здорового образа жизни – отказ от курения, чтобы не раздражать дымом слизистую;
- снижение аллергического фона: исключают контакты с аллергенами или принимают антигистаминные препараты при риске обострения аллергии;
- правильное лечение инфекций и стоматологических заболеваний, способных спровоцировать синусит;
- устранение факторов, провоцирующих заболевание (наличие полипов, искривление носовой перегородки или другие нарушения строения околоносовых пазух).
Эти меры помогают избегать острого синусита или обострения хронического воспаления в придаточных пазухах. Если симптомы воспаления все же появляются, важно как можно быстрее обратиться к отоларингологу и пройти лечение.
Заключение
Синусит, воспалительное заболевание околоносовых пазух бактериальной, вирусной или грибковой природы – это одна из самых частых причин обращения к врачу общей практики или к оториноларингологу. Если заболевание длится менее 12 недель, его считают острым, дольше – хроническим. Если 4 раза в год или чаще пациент переносит острый синусит, это тоже свидетельствует о хроническом воспалении пазух, которое периодически обостряется. Чем раньше начато лечение, тем оно эффективнее. Поэтому при подозрении на синусит обращайтесь за помощью к врачу.
Источники
- MSD Manuals – Синусит
- Минздрав России – Острый синусит. Клинические рекомендации
- АЛГОМ – Хронический (рецидивирующий) синусит
- Национальная служба здравоохранения Великобритании – Sinusitis
Источник
Орбитальные осложнения синуситов – это группа заболеваний глазницы, которые развиваются на фоне воспалительных поражений придаточных пазух носа. К основным клиническим проявлениям относятся отек и гиперемия век, ограничение движений глазного яблока, экзофтальм, боль при пальпации или в состоянии покоя, интоксикационный синдром. Диагностика включает сбор анамнеза и жалоб больного, оценку результатов физикального осмотра, риноскопии, офтальмоскопии, лабораторных тестов, рентгенографии или компьютерной и магниторезонансной томографии. Лечение основывается на антибактериальной, дезинтоксикационной терапии. При гнойных формах осложнений показаны оперативные вмешательства.
Общие сведения
Орбитальные осложнения синуситов наблюдаются преимущественно у детей и составляют от 8 до 30% всех патологий глазницы. В структуре заболеваемости преобладают младенцы – до 65%. Среди детей дошкольного и школьного возраста внутриглазничные поражения на фоне синуситов возникают в 33-38% и 23-26% соответственно. У взрослых патология встречается сравнительно редко. Показатель распространенности у людей старше 20 лет находится в пределах 0,4-7,9% от всех заболеваний околоносовых пазух. У всех возрастных категорий больных чаще выявляются негнойные осложнения, на их долю приходится до 50% от общего числа случаев. Из гнойных форм преобладают субпериостальный абсцесс (до 40%), ретробульбарный абсцесс (менее 15%), флегмона глазницы (до 13%).
Орбитальные осложнения синуситов
Причины
Внутриглазничные поражения могут возникать как при острых, так и при хронических гнойных синуситах. В детском возрасте осложнения чаще вызывают острые процессы, в среднем и старшем – хронические. Патогенная микрофлора в большинстве случаев представлена теме же микроорганизмами, которые провоцируют неосложненные синуситы: Str. pneumoniae, H. influenzae, M. catarrhalis. Предрасполагающими факторами являются:
- Иммунодефицитные состояния. Разрушению костных стенок пазух и распространению патологического процесса в сторону орбиты способствуют нарушения иммунитета, обусловленные генетическими аномалиями, сахарным диабетом, гипотиреозом, ВИЧ-инфекцией, злокачественными заболеваниями, недавно перенесенной лучевой и полихимиотерапией.
- Аномалии развития. Деформации верхней челюсти и лобной кости, наличие в них патологических соустий (дегисценций) или кистозных растяжений, истончение стенок полостей синусов и глазницы, другие подобные изменения повышают вероятность проникновения патогенной микрофлоры из первичного очага в прилегающие анатомические структуры.
- Травматические повреждения. Тяжелые травмы лицевого черепа могут нарушать физиологическую конфигурацию полостей придаточных синусов, делая их стенки более восприимчивыми к гнойным процессам. Аналогичные изменения способны вызывать ранее перенесенные операции в этой области.
Патогенез
Формирование орбитальных осложнений при синуситах происходит вследствие анатомической близости пазух и глазниц, наличия сосудистых и нервных коммуникаций. Преобладает гематогенный путь инфицирования, реализующийся через переднюю глазничную вену и крылонебное сплетение, которые собирают кровь из передних околоносовых синусов и задних отделов носовой полости. Реже встречается контактный путь распространения, обусловленный тотальным нарушением гемодинамики орбиты и разрушением костных структур. У детей проводником для бактерий и продуктов их жизнедеятельности может служить носослезный канал. У младенцев из-за недостаточно сформированной верхней челюсти зубные зачатки непосредственно прилегают к нижней стенке глазницы. Это становится причиной развития патологий орбиты на фоне сочетанных поражений гайморовой пазухи, ротовой полости и альвеолярных отростков.
Симптомы
Клиническая картина зависит от варианта осложнения. Реактивный отек клетчатки орбиты и век проявляется умеренным экзофтальмом, формированием бледных, практически прозрачных припухлостей, безболезненных при касании. Температура тела и общее состояние – как при первичном синусите. При диффузном негнойном воспалении тканей глазницы наблюдается визуально заметное выпячивание глазного яблока, гиперемия и отек кожных покровов, болезненность, хемоз. У детей, в отличие от взрослых, могут усугубляться признаки интоксикационного синдрома. При остеопериостите орбиты к вышеупомянутым симптомам присоединяется острая боль, ограничение подвижности и смещение глаза, направление и локализация которых указывают на область поражения костной стенки.
При абсцессе или флегмоне века глазное яблоко зачастую осмотреть не удается, поскольку оно закрыто резко отечным, гиперемированным, неподвижным верхним или нижним веком. При пальпации определяется позитивный симптом флюктуации. Отмечается лихорадка до 39,0 °С, слабость, недомогание. Свищи века и стенки орбиты характеризуются образованием патологического соединения поверхности корня носа, нижнего или верхнего века с прилегающими к ним околоносовыми пазухами. Интоксикационный синдром выражен слабо. Субпериостальный и ретробульбарный абсцессы являются поочередно развивающимися стадиями прогрессирующего остеопериостита глазницы, поэтому сопровождаются похожими симптомами. Дополнительно усиливается системная интоксикация, возникает резкая боль при нажатии и движении глаз, обнаруживается преходящее нарушение зрения, встречающееся при поражениях глубоких отделов глазницы.
При флегмоне орбиты наблюдается сильный экзофтальм, ограничение подвижности глазного яблока вплоть до тотальной офтальмоплегии, интенсивная боль при попытках офтальмологического осмотра, тяжелый интоксикационный синдром, а также вышеупомянутые воспалительные изменения век и конъюнктивы. При возможности выполнения офтальмоскопии визуализируются застойные явления на глазном дне. Тромбоз региональных вен и пещеристого синуса характеризуется отеком, покраснением и уплотнением сначала одного, затем второго века, слабовыраженным экзофтальмом, болевым синдромом, визуализацией пораженных венозных сосудов на поверхности кожи, офтальмоплегией. Общее состояние очень тяжелое – возникают нарушения сознания, температура тела достигает 40-41 °С.
Осложнения
Осложнения орбитальных поражений связаны с неадекватной или несвоевременно начатой терапией. При быстро нарастающих отеках клетчатки глазницы происходит сдавливание и ишемия глазного нерва. Это вызывает стойкое ухудшение зрения вплоть до слепоты. У детей до 1 года и людей со скомпрометированной иммунной системой отмечается ранняя генерализация процесса с образованием метастатических очагов инфекции (сепсис и септикопиемия). У младенцев в будущем могут формироваться стойкие зрительные нарушения в виде снижения остроты до 0,5 диоптрий, дефекты роста кожи на краю орбиты, поражения слезного мешка, уменьшение амплитуды движений глаза. Ретробульбарный абсцесс и флегмона глазницы в любом возрасте способны становиться причиной менингита, абсцессов головного мозга, тромбозов венозных синусов и других внутричерепных осложнений.
Диагностика
Диагностика этой группы патологий осуществляется отоларингологом и офтальмологом, базируется на анамнестических данных, жалобах пациента или его родителей, результатах физикальных, лабораторных и инструментальных исследований. Важным аспектом является подтверждение сопутствующих патологий придаточных пазух. При невозможности установить их наличие путем опроса и общего осмотра больного применяют пробу с тампоном, пропитанным 5% раствором кокаина, который вводят в средний носовой ход на 2 часа. Улучшение зрения на этом фоне является признаком поражения синусов. Полная программа обследования включает в себя:
- Физикальные методы. При первичном осмотре больного помимо симптомов синусита специалист определяет гиперемию, отечность верхнего или/и нижнего века, экзофтальм, нарушение подвижности глаза. При пальпации отмечается болезненность, локальное повышение температуры. У части больных веки полностью закрывают глазное яблоко.
- Риноскопию. При осмотре носовой полости отоларинголог выявляет отек и покраснение слизистой оболочки, наличие катаральных или гнойных выделений. В зависимости от того, какие именно пазухи поражены, патологические массы обнаруживаются в среднем или нижнем носовом ходе, с одной или двух сторон.
- Офтальмоскопию. При возможности раздвинуть пораженные веки проводится осмотр глазного дна. Офтальмолог может подтвердить наличие отека диска зрительного нерва, расширение кровеносных сосудов внутренней оболочки глаза, выпадение глазничного, зрачкового рефлекса – симптомы, характерные для флегмоны глазницы. При других вариантах подобные изменения нерезко выражены либо отсутствуют.
- Лабораторные тесты. В общем анализе крови обнаруживается высокий лейкоцитоз со сдвигом формулы в сторону юных и палочкоядерных нейтрофилов, повышение СОЭ. При наличии выделений из носа их образец берется для бактериологического посева с целью идентификации возбудителя, определения его чувствительности к основным группам антибиотиков.
- Аппаратные методы визуализации. В качестве базового исследования применяется рентгенография околоносовых пазух и орбиты. На снимках стенки этих образований могут быть утолщены, а полости затемнены, что является признаками воспалительного процесса и скопления гнойных масс. Также на рентгенограммах видны дефекты стенок, патологические соустья между глазницей и синусами. При недостаточной информативности метода назначаются МРТ, КТ лицевого скелета.
Лечение орбитальных осложнений синуситов
Лечение проводится в условиях офтальмологического или отоларингологического стационара. Его основными целями являются санация первичного и вторичного очага инфекции, предотвращение дальнейшего распространения процесса в полость черепа, при необходимости – реконструкция стенок орбиты и придаточных пазух. Для этого используются:
- Медикаментозные средства. Применяются субмаксимальные или максимальные дозы антибиотиков широкого спектра действия. Для устранения симптомов интоксикации осуществляются внутривенные инфузии сорбентов и плазмозаменителей. В дальнейшем схема антибиотикотерапии корректируется в соответствии с результатами теста на антибиотикочувствительность. В качестве симптоматических препаратов назначаются деконгестанты, мочегонные, антигистаминные средства, ингибиторы протеолитических ферментов, витаминные комплексы. При негнойных осложнениях подобные схемы терапии являются основой лечения.
- Оперативные вмешательства. Заключаются в пункции пораженного синуса, аспирации гнойного экссудата с последующим промыванием полости растворами антисептиков, кортикостероидов, антибиотиков. При гнойных патологиях орбиты производится эндоназальное вскрытие пораженных пазух, после чего отоларинголог совместно с офтальмологом выполняет санацию очагов инфекции в полости орбиты, ревизию свищей и установку дренажей.
- Физиотерапевтические процедуры. Применяются после основного курса лечения для нормализации регионального кровообращения, ускорения процессов репарации и регенерации. Обычно назначаются УФО, магнитотерапия, электрофорез, дарсонвализация.
Прогноз и профилактика
Исход зависит от своевременности диагностики заболевания, качества проведенной терапии и индивидуальных особенностей организма пациента. Как правило, прогноз для жизни больного благоприятный. Полного выздоровления удается достичь не всегда, в особенности – при хронических синуситах. Специфическая профилактика в отношении орбитальных осложнений патологий околоносовых пазух не разработана. Неспецифические превентивные мероприятия включают раннее выявление и купирование болезней синусов с точным соблюдением рекомендаций лечащего специалиста, коррекцией иммунодефицитных состояний, предотвращением травматизации области глазницы.
Источник
