Особенности воспаления детском возрасте

У новорожденных,
особенно недоношенных, и у детей раннего
возраста уровень иммунологической
реактивности организма низкий, что
связано как с морфофункциональной
незрелостью составных элементов иммунной
системы на молекулярном, клеточном,
тканевом и органном уровнях, так и с
несовершенством местных и центральных
механизмов регуляции и функции.
Центральная
нервная система, осуществляющая контроль
и регуляцию не только иммунологических
процессов, но и всех процессов
жизнеобеспечения, у детей характеризуется
несбалансированностью процессов
возбуждения и торможения. Обмен веществ
в целом и деятельность отдельных систем
и органов у детей протекают на высоком
энергетическом уровне при сниженных
резервных возможностях. Сказанное выше
обусловливает своеобразие течения
инфекционно-воспалительных процессов
челюстно-лицевой области у детей, которое
выражается в следующем:
1)
Около половины воспалительных заболеваний
челюстно-лицевой области у детей – это
лимфадениты и аденофлегмоны. Особенно
высока заболеваемость лимфаденитами
в возрасте до 3-х лет.
2)
Повышение заболеваемости детей острыми
одонтогенными воспалительными процессами
в 7-9 лет связано с увеличением интенсивности
поражения зубов кариесом в первом
периоде сменного прикуса, преимущественно
за счет поражения молочных зубов.
Приблизительно у
75% детей возникновение воспалительных
процессов челюстно-лицевой локализации
связано с одонтогенной инфекцией.
Своеобразна клиника
острых воспалительных процессов
челюстно-лицевой локализации у детей.
Несовершенство тканевого барьера
обусловливает быстрое распространение
инфекционно-воспалительного процесса
на новые тканевые структуры, быстрый
переход одной нозологической формы
заболевания в другую, частое поражение
регионарных лимфатических узлов. Однако
становление барьерной функции
лимфатических узлов, особенно в раннем
возрасте, также незаконченно. Часть
микробов, бактериальных токсинов и
продуктов тканевого распада, всосавшихся
из инфекционно-воспалительного очага,
минуя лимфатический узел, с током лимфы
поступает в сосудистое русло. Это
сопровождается развитием общих реакций,
которые служат показателями интоксикации
организма. Общие реакции зачастую
опережают развитие местного воспалительного
процесса и отмечаются даже при таких
ограниченных формах одонтогенной
инфекции, как острый или обострившийся
хронический периодонтит. Нередко общие
симптомы выступают на первый план в
картине заболевания, что иногда служит
причиной диагностических ошибок.
Дети
возбуждены или заторможены, жалуются
на головную боль, отказываются принимать
пищу, капризничают, плохо спят. Могут
наблюдаться тошнота, рвота центрального
происхождения, расстройства деятельности
кишечника, учащенное мочеиспускание.
Часто наблюдается гипертермическая
реакция с повышением температуры тела
до 39-40ºС, а также появление гематологических
и биохимических сдвигов, характерных
для острой фазы воспаления.
Незрелость
системы иммунитета у новорожденных и
детей раннего возраста обусловливает
частое развитие у них диффузного
остеомиелита челюстей с обширной
секвестрацией костной ткани, гибелью
зубных зачатков, патологическими
переломами. По мере совершенствования
системы иммунитета частота подобных
форм остеомиелита сокращается.
Для
воспалительных заболеваний челюстно-лицевой
области у детей характерно, что осложнения
в виде нарушения развития зубов и
челюстей, деформации прикуса могут
выявляться спустя годы после перенесенного
заболевания.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Развитие воспалительных реакций детей. Признаки воспаления у плода и новорожденного
В процессе внутриутробного развития человеческого зародыша воспалительная реакция проделывает эволюцию, повторяя в основных чертах становление воспаления в филогенезе. В период бласто- и эмбриогенеза человека ответом на воздействие местного раздражителя является альтерация (дистрофия или некроз) тканевых зачатков, что приводит к нарушению формирования тканей, органов и даже систем органов зародыша, а воспалительная реакция как таковая отсутствует.
К концу эмбрионального развития возможны фагоцитоз и пролиферативная реакция элементов мезенхимы, поэтому в конце эмбрионального и в начале плотного периода в ответ на местное раздражение тканей, кроме альтерации, возникает избыточное развитие мезеихимальных элементов как своеобразный эквивалент будущей воспалительной реакции.
Избыточное развитие соединительной ткани, выражающееся в фиброзе части органа или целого органа, часто наблюдается в легких, печени, коже, сердце, поджелудочной железе.
Фиброз органов является своеобразным ответом на повреждение, так как в тканях эмбриона и плода в раннем фетальном периоде не развивается воспалительная реакция.
От действия повреждающего фактора может зависеть формирование тканевого порока (искажение морфогенеза ткани, задержка тканевого развития). Воспалительная реакция со всеми ее компонентами появляется у плода, когда формируются сосуды, в частности микроциркуляторное русло, и начинают развиваться механизмы нервной и эндокринной регуляции.
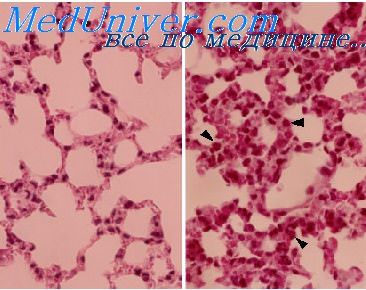
Однако и в этот период воспаление имеет преимущественно альтеративный и продуктивный характер. В перинатальном периоде у новорожденных и у детей в возрасте до 3 мес преобладают незрелые примитивные реактивные процессы альтеративно-продуктивного характера.
Тенденция к более зрелому ответу via местное повреждение в виде сложной рефлекторно-гуморальной реакции, какой является воспаление, появляется преимущественно в возрасте после 3 мес.
В ранние возрастные периоды (у новорожденных, у детей грудного и раннего возраста) воспаление характеризуется двумя основными особенностями:
1) при возникновении воспалительного очага отчетливо определяется склонность к генерализации ввиду неспособности макроорганнзма к ограничению местного процесса, которое зависит от возрастной, анатомической и функциональной незрелости органов иммуногенеза и барьерных тканей, что облегчает проникновение возбудителей и их токсинов в ток крови и лимфы;
2) у новорожденных и детей грудного возраста наблюдаются некоторые особые виды альтеративного и продуктивного воспаления, которые близки к воспалительной реакции внутриутробного периода и отражают становление этой реакции в филои онтогенезе.
При этом необходимо учитывать, что наличие особых форм воспаления не исключает развития экссудативного, даже гнойного воспаления у плода, новорожденного и ребенка грудного возраста. Перечисленные особенности свойственны ребенку раннего возраста, когда его реакции близки к реакциям в период внутриутробного развития. В дальнейшем эти особенности утрачивают свое значение, однако склонность к генерализации местного процесса при воспалении сопровождает почти весь период детства [Ивановская Т. Е., 1978; Essbach H., 1960], поэтому у детей раннего возраста легко возникает примитивная форма инфекционной болезни — сепсис.
– Также рекомендуем “Факторы инфекционных заболеваний у детей. Исход детских инфекций”
Оглавление темы “Детские инфекции. Иммунитет плода и новорожденного”:
1. Склеродермия детей. Дерматомиозит у детей
2. Узелковый периартериит у детей. Морфология нодулярного периартериита
3. Геморрагический васкулит у детей – анафилактическая пурпура Шенлейн-Геноха. Инфекционные болезни
4. Персистирующая инфекция детей. Возбудители инфекций у детей
5. Механизмы развития детских инфекций. Входные ворота детской инфекции
6. Воспаление в очагах инфекции. Местные проявления детских инфекций
7. Развитие воспалительных реакций детей. Признаки воспаления у плода и новорожденного
8. Факторы инфекционных заболеваний у детей. Исход детских инфекций
9. Неспецифическая реактивность детей. Иммунитет новорожденного к инфекциям
10. Специфический иммунитет детей. Иммунные органы – тимус
Источник

Воспаление легких – достаточно распространенное детское заболевание. Симптомы болезни нарастают очень быстро: еще сегодня все может выглядеть, как обычная простуда, а на следующий день врачи диагностируют пневмонию.
Что нужно знать родителям, какие признаки должны насторожить в состоянии малыша, будем разбираться дальше.
Что это за болезнь
Болезни вдоль дыхательного ствола относятся к —детским бронхитам.— Если же инфекционно-воспалительный процесс развивается в легочной ткани, то ее поражение называют пневмонией. Да и само название болезни – это производное от греческого слова, обозначающего легкие.
Клинические проявления характеризуются общей слабостью, сильной потливостью, одышкой, иногда лихорадкой, кашлем с мокротой.

В остром периоде для лечения применяют антибактериальную терапию, средства по дезинтоксикации организма, иммуностимулирующие и отхаркивающие препараты. Восстановительный процесс включает физиотерапию и ЛФК.
Разновидности воспаления легких
Воспалительный процесс в легких провоцируют бактерии, вирусы или грибки. Соответственно, и пневмония может быть вирусной, бактериальной, грибковой или смешанной. Опасные возбудители болезни: разного рода вирусы, пневмококк, легионелла, микоплазма, гемофильная палочка, хламидии. Чисто вирусная инфекция очень часто к третьему-четвертому дню осложняется наложившейся сверху бактериальной пневмонией. То есть бактериальная разновидность возникает как осложнение обычной простуды.
Дошкольники чаще всего заболевают бактериальной и вирусной формами, а возбудителями служат стрептококк, стафилококк, гемофильная палочка.

По характеру течения болезни выделяют три формы:
- острая пневмония у детей может развиться в течение нескольких часов. Дальше возможны два варианта развития заболевания. При первом (остротекущем) процесс выздоровления длится 2-3 недели; во втором случае болезнь принимает затяжной характер и длится до 2-х месяцев;
- при подострой форме для излечения потребуется 3-6 недель;
- хроническая пневмония отличается слабо выраженными симптомами у детей, может проходить без температуры и длиться много месяцев.

При энтеровирусных формах в клинической картине преобладают сопутствующие кишечные или менингеальные нарушения, тогда как данные рентген-обследования не указывают точно причину болезни.
В зависимости от степени тяжести воспаление может протекать по-разному:
- Легкая степень: интоксикация выражена слабо, сохраняется ясное сознание, температура не поднимается выше 38 градусов, сердцебиение и давление в норме, в состоянии покоя нет одышки. На рентген-снимке очаг воспаления небольшой.
- При средней степени интоксикация выражена умеренно: при ясном сознании выражена общая слабость, температура поднимается до 39 градусов, давление снижено, а на рентгеновском снимке ясно виден очаг патологии.
- Сильная интоксикация при тяжелой форме заболевания дает лихорадку до 40 градусов, помутнение сознания и повышенное сердцебиение. Затруднения с дыханием возникают даже в состоянии покоя, в легких виден обширный очаг поражения.

Особенности воспаления легких в детском возрасте
В дошкольном возрасте воспаление легких чаще всего возникает на фоне вирусной инфекции в результате запоздалого обращения к врачу, неправильной диагностики и лечения.
Почти 90% всех случаев воспаления в детском возрасте имеют вирусное происхождение. Поражение легких вызывается респираторными вирусами, такими как грипп А и В, аденовирус, энтеровирус и другие.
Вирусная пневмония отличается следующими симптомами у детей:
- резкое повышение температуры тела (38 градусов и выше);
- озноб;
- боли в легочной области, дыхательная недостаточность;
- частый кашель, влажные хрипы.

Часто, спустя три дня после первых проявлений, к течению присоединяется бактериальная флора и заболевание приобретает смешанный вирусно-бактериальный характер.
При аденовирусной форме температура может держаться до 15 дней, то поднимаясь, то падая в течение дня.
Частота случаев вирусной пневмонии увеличивается в осенне-зимний период, во время эпидемий респираторных инфекций. В таких случаях на типичные ОРВИ-симптомы накладываются:
- заметная одышка;
- бледность кожных покровов;
- кашель с коричневатой мокротой;
- хрипы и боль в груди при дыхании;
- общий токсикоз;
- рвота и судороги.

При легкой степени заболевания все симптомы выражены умеренно. Тяжелая степень характеризуется постоянной лихорадкой и дыхательной недостаточностью, различными осложнениями.
Воспаление легких: симптомы у детей
Специфические симптомы, позволяющие заподозрить воспаление легких, следующие:
- основным признаком болезни стал именно кашель;
- ребенок вроде начал выздоравливать после ОРЗ, а затем состояние ухудшилось;
- простуда, продолжающаяся больше недели, так как организм вырабатывает антитела к вирусам на 5 день и обычная вирусная инфекция должна к этому дню пойти на убыль;
- если высокая температура не снижается на 2-3 день;

- попросите ребенка глубоко вдохнуть. Если попытка вызывает приступ кашля – это тревожный симптом;
- выраженная бледность кожных покровов;
- слабость и одышка при относительно невысокой температуре;
- жаропонижающие не дают никакого эффекта или помогают кратковременно.

Поскольку такие признаки с высокой вероятностью возникают при воспалении легких у детей, то при их появлении необходимо сразу обратиться за медицинской помощью.
Причины возникновения
Причиной чаще всего бывает осложнение после респираторных заболеваний либо инфицирование бактериальным возбудителем пневмонии.
Механизм возникновения инфекции чаще всего следующий:
- на фоне респираторно-вирусной инфекции начинается воспаление в бронхах;
- из-за воспаления в бронхах вырабатывается слизь;
- слизь затем оседает в легких, загустевает и нарушает вентиляцию какого-либо легочного участка;
- при попадании в этот участок бактерий начинается воспаление уже в самих легких.

То есть в преобладающем большинстве случаев, воспаление легких у детей возникает как осложнение респираторно-вирусной инфекции. Кроме дыхательных функций, легкие, наряду с сердцем и почками, участвуют в фильтрации крови. Поэтому, при любых неполадках в организме, может происходить закупорка легочных тканей или сосудов и дальнейшее воспаление.
Например, лихорадка при ОРВИ или диарея при энтеровирусной инфекции обезвоживают организм и приводят к загустению крови. Загустение ведет к застою жидкости в легочных пузырьках – альвеолах. Такой процесс препятствует нормальному кислородному обмену, и легкие становится благотворным местом для различных патогенных возбудителей.
Реже встречается первичная бактериальная пневмония. Болезнь вызывается непосредственно возбудителем инфекции, попавшем в организм: пневмококками, стрептококками, стафилококками.

Более редкая аспирационная форма возникает тогда, когда содержимое рта попадает в дыхательные пути. Это могут быть слюна, еда, околоплодные воды во время родов.
Диагностика
Воспаление легких считается рентгенологичным диагнозом. Но не всегда на рентгене можно увидеть очаг воспаления.

Для уточнения диагностики используют комплексное исследование:
- детальный сбор анамнеза: как протекало заболевание до момента обращения за медицинской помощью;
- прослушивание легких: простукивание и анализ звуков;
- рентген-диагностика;
- состояние самого ребенка (при изучении внешних симптомов – один из основных – это задышка);
- клинический анализ крови;
- исследование мокроты.

При подозрениях на то, что заболевание протекает нетипично, а также чтобы предупредить осложнения, доктор может назначить компьютерную томографию.
Прогноз
Если признаки пневмонии у ребенка вовремя увидели и начали лечение, то прогноз, в большинстве случаев, благоприятный. Вирусная инфекция в большинстве случаев заканчивается выздоровлением в течение двух недель. Бактериальная – длится дольше и требует применения антибиотиков.

Некоторые родители очень негативно относятся к антибактериальным препаратам, поскольку они вредят микрофлоре кишечника. Однако, по мнению врачей, кишечная флора после излечения восстанавливается самостоятельно либо при минимальной внешней помощи. Тогда как в случае неправильной терапии, несвоевременного лечения или сниженного иммунитета, возможны серьезные нарушения здоровья, вплоть до летального исхода.
Осложнения
До открытия антибиотиков воспаление легких было основным фактором детской смертности. Сейчас ситуация значительно лучше, но осложнения после пневмонии все еще продолжают оставаться серьезной угрозой здоровью.
У дошкольников частым осложнением является гнойный или катаральный отит. Поэтому при пневмонических заболеваниях у малышей нужно обязательно контролировать состояние ушек.
При постоянном —сильном кашле у ребенка— иногда случается такое осложнение как спонтанный пневмоторакс – попадание воздуха в плевральную полость. Это редкое, но опасное осложнение, характеризуется внезапным ухудшением состояния, сильной одышкой, бледностью лица и губ, острой колющей болью с одной стороны.

Как осложнение бактериальной пневмонии может возникнуть плеврит – воспаление выстилающей грудную клетку ткани (плевры). В свою очередь, осложнением плеврита могут стать легочные спайки, мешающие свободно дышать.
Очень опасны септические состояния, когда инфекция через кровь попадает в другие органы, вызывая менингит, воспаление почек, гайморит.

Как лечить пневмонию у детей
Первым условием успешного лечения будет своевременное обращение за врачебной помощью. Стандартная схема лечения пневмонии у детей включает следующие клинические рекомендации:
- прохождение курса антибактериальной терапии, чаще всего это не один, а два-три антибиотика, в зависимости от тяжести болезни;
- проведение кислородной поддержки при наличии дыхательной недостаточности;
- использование отхаркивающих средств для облегчения состояния при кашле;
- может быть рекомендовано введение препаратов через специальный —ингалятор для детей— – небулайзер.

При воспалении легких показано обильное питье, щадящая диета, частые проветривания помещения и влажная уборка.
Дома или в больнице
При обращении за помощью доктор определяет, нужна ли госпитализация. Младшим дошкольникам, как правило, рекомендуют пребывание в стационаре. Можно лечиться и дома, но под тщательным ежедневным наблюдением врача.
Показания для пребывания в стационаре:
- при бактериальной пневмонии обязательно госпитализируют детей до трехлетнего возраста;
- при вирусной – госпитализация показана только малышам до одного года;
- тяжелая форма заболевания или дополнительная сопутствующая патология здоровья;
- трудности с дыханием и необходимость в кислородной поддержке.

Можно ли применять народные средства
Народные средства помогают облегчить симптомы болезни, не воздействуя на самих возбудителей. Для облегчения состояния больного используют:
- —народные средства от кашля:— травяные сборы с отхаркивающим действием, такие как корень солодки, зверобой, чабрец, мать-и-мачеха;
- противовоспалительные средства: прополис, мед;
Важно! Врачи в большинстве не возражают против использования народных средств, при одном важном условии: они не должны быть основным методом лечения.
Чего делать нельзя:
- банки при пневмонии не помогают, а только заставляют ребенка испытывать еще больший дискомфорт;
- точно так же бесполезны и горчичники;
- нельзя делать привычные ингаляции над кастрюлей с горячей водой – это может усугубить течение болезни.

Дополнительные меры при лечении
При лечении в домашних условиях родители должны обеспечить правильный уход за малышом:
- четко придерживаться схемы, назначенной врачом;
- следить за достаточным количеством выпитой чистой воды. Это необходимо для отхождения мокроты;
- придерживаться режима: питание, бодрствование, отдых;
- дважды в день делать влажную уборку и проветривать комнату, где находится больной;
- делать назначенные физиотерапевтические процедуры: дыхательную гимнастику, массаж.

Восстановительный период
Считается, что излечение от болезни вместе с восстановительным периодом длится 21 день. Осложненные формы требуют более длительного лечения.
Во время восстановительного периода назначают лечебно-физкультурный комплекс с дренирующей гимнастикой. Упражнения направлены на улучшение легочной вентиляции, способствуют освобождению бронхиального дерева от мокроты. Эффективна и дыхательная гимнастика: глубокий вдох-выдох и брюшное дыхание.

Профилактика
Пневмония – болезнь коварная тем, что может протекать фактически бессимптомно. Встречаются формы, когда кашель отсутствует, бывает бестемпературное течение; резкое, а не постепенное начало болезни. Поэтому при любых простудных заболеваниях, особенно у маленьких детей, лучшей профилактикой будет первичный осмотр и дальнейшее наблюдение врача.

Если ребенок простудился, то в первую очередь профилактика состоит в том, чтобы не дать обычной ОРВИ осложниться пневмонией. Для этого нужно не допускать накопления и загустевания слизи в легких.
Меры профилактики будут следующими:
- соблюдение обильного питьевого режима;
- регулярное проветривание и увлажнение воздуха в помещении;
- ребенка не принуждают к еде;
- не заставляют постоянно лежать во избежание застоя крови.
Важно! Заблаговременный прием антибиотиков при ОРЗ в качестве профилактического средства не имеет никакого лечебного эффекта.
Вакцинация как способ профилактики
Чтобы уберечь ребенка от вирусной формы воспаления легких, врачи рекомендуют профилактическую сезонную вакцинацию против гриппа. Для профилактики опасной пневмококковой формы пневмонии тоже используют вакцинацию. Ведь микроб пневмококк, кроме тяжелых форм легочных воспалений, приводит к отитам и гайморитам у детей. Большинство докторов рекомендуют делать пневмококковую прививку с двух лет перед началом посещения детского сада.
А вот от другого возбудителя – гемофильной палочки (ХИБ-инфекции), вызывающей воспаление органов дыхания и менингит, прививают планово и бесплатно. Согласно календарю прививок, первую дозу малыш получает в 2 месяца, последующие – в 4 и в 12 месяцев.

Общие же рекомендации врачей – это укрепление иммунитета и соблюдение мер предосторожности в периоды эпидемий. Здоровый организм способен в большей мере противостоять агрессии штамма и дать адекватный иммунный ответ. Прогулки на свежем воздухе, сбалансированное питание, физическая активность и закаливание помогут противостоять не только пневмонии, но и другим болезням.
Видео: лечение пневмонии
Доктор отвечает на вопросы: сколько времени занимает лечение, какие средства при этом используют.
По мнению медиков, основное правило, которое должны соблюдать родители, это – обратиться к врачу, если малыш заболел. А затем, при подозрении на пневмонию, строго придерживаться врачебных рекомендаций. А как считаете вы? Как уберечь детское здоровье от пневмонии? Поделитесь своим мнением в комментариях.
Источник
