Острое и хроническое воспаление дермы

Кожа является барьером, защищающим организм от воздействия разнообразных экзогенных факторов. В то же время вследствие интимной взаимосвязи внутренней среды организма и кожного покрова многочисленные эндогенные агенты также вызывают патологические изменения в коже.
Так как воспаление является наиболее частой биологической реакцией в ответ на раздражающее влияние неблагоприятно действующих экзогенных и эндогенных факторов, большинство дерматозов представляют собой воспалительные заболевания кожи со своеобразными патологическими процессами в эпидермисе и дерме. Патологоанатомическая структура условно делится на три нерезко отграниченные друг от друга фазы: альтерацию, экссудацию и пролиферацию.
При остром воспалении клинически преобладает яркая отечная эритема, нечеткие границы очагов поражения и выраженная экссудативная фаза, проявляющаяся везикуляцией, мокнутием, наслоением серозных или серозно-гнойных корок. Неострый воспалительный процесс проявляется нерезкой гиперемией с различными застойными или буроватыми оттенками, четкими границами поражения и значительной инфильтрацией с явлениями уплотнения кожи (лихенизацией).
Патогистологические изменения — альтерация, экссудация и пролиферация — при остром и неостром воспалительных процессах варьируют в различных соотношениях. Острая воспалительная реакция проявляется альтерацией и преобладанием экссудативного компонента, а при неостром воспалении превалируют инфильтративные явления.
Патогистологические изменения в эпидермисе
Воспалительные патогистологические процессы в эпидермисе формируются вторично в результате изменений кровоснабжения дермы, нарушения лимфообращения и образования клеточного инфильтрата.
Расширение сосудов поверхностного сосудистого сплетения, расположенного в сосочковом слое дермы, обусловливает возникновение эритемы, а затем вследствие пропотевания жидкой части крови создается отечность в сосочковом слое дермы, распространяющаяся и на эпидермис. При этом в эпидермисе изменяется процесс ороговения и происходит перестройка его клеточного состава. У здорового человека процесс ороговения клеток эпидермиса совершается этапно, постепенно.
В клетках зернистого слоя образуется кератогиалин, представляющий собой первую стадию ороговения белковой субстанции клеточной протоплазмы. Кератогиалин превращается в элеидин — бесструктурную, гомогенную массу, сильно преломляющую свет, составляющий основную часть элеи- динового или блестящего слоя. Конечным продуктом ороговения белковых молекул является кератин — плотное, компактное вещество.
Воспалительные изменения в эпидермисе значительно изменяют течение ороговения. Не образуются зернистый, элеидиновый и роговой слои в очаге поражения и на поверхности кожи располагаются недостаточно ороговевшие, измененные клетки шиповидного слоя, содержащие ядра. Такое патологическое состояние называется паракератозом. Оно наблюдается у больных экземой, дерматитами, псориазом, нейродермитом.
Гиперкератоз характеризуется значительным утолщением рогового слоя. Физиологический гиперкератоз хорошо выражен у взрослых на ладонях и подошвах. У детей до 5 лет явления физиологического гиперкератоза не определяются. Патологическое избыточно^ ороговение происходит при воспалительных дерматозах: врожденной ихтиозиформной эритродермии, ихтиозе, экземе, псориазе, красном плоском лишае, нейродермите.
Острое воспаление в эпидермисе протекает по серозному типу и проявляется тремя видами патологических изменений: межклеточным отеком (спонгиоз), вакуольной дегенерацией и баллонирующей дегенерацией. Наиболее часто встречается спонгиоз (spongia — губка), характеризующийся скоплением в межклеточных щелях отечной жидкости, которая раздвигает эпителиальные клетки и растягивает межклеточные мостики. Прогрессирование процесса сопровождается разрывом межклеточных связей и формированием мелких внут- риэпителиальных пузырьков. Спонгиоз определяется клинически отеком эпидермиса, микровезикуляцией, образованием серозных колодцев, наличием мокнутия у больных аллергическими дерматитами и экземой.
Вакуольная дегенерация представляет второй вид серозного воспаления эпителия и называется также внутриклеточным отеком, или паренхиматозной дегенерацией клеток. В протоплазме клеток мальпигиева слоя появляются вакуоли, располагающиеся около или вокруг ядра и оттесняющие его к периферии. Ядро при этом также изменяется, деформируется, подвергается сморщиванию или пикнозу. Внутриклеточный отек приводит к полному распаду вещества клетки, и она превращается в пузырек. Обычно вакуольной дегенерации подвергается группа клеток, и тогда образуется многокамерный пузырек. Наиболее часто такие пузырьки образуются на ладонях и подошвах при дисгидротичэской экземе, эпидермофитии стоп и эпидермофитидах.
Третий тип серозного воспаления эпидермиса — баллонирующая дегенерация — представляет собой нек- робиотический процесс. Клетки мальпигиева слоя подвергаются дегенерации, гиалинизируются, отекают и приобретают вид шаров или баллонов. Одновременно происходит разрушение межклеточных мостиков, образование межклеточного отека со скоплением серозной жидкости и возникновением пузырьков, в которых плавают отдельные дегенерированные клетки или группы их. Подобный патологический процесс обусловливает образование пузырьков у больных ветряной оспой, герпетической сыпью (herpes simplex или herpes zoster).
Неострое воспаление в эпидермисе с преобладанием процессов пролиферации протекает в виде гранулеза и акантоза.
Гранулез определяется увеличением рядов клеток зернистого слоя и является типичным гистопатологическим симптомом у больных красным плоским лишаем.
Акантоз (от лат. «acantos» — шип) характеризуется пролиферацией (или гиперплазией) клеток мальпигиева слоя в области эпителиальных тяжей, где количество рядов клеток увеличивается до 20—30 вместо 5—6 в норме. Врастание эпителиальных выростов или эпидермальных гребешков в дерму составляет инфильтративную основу эпидермальных папулезных элементов ,и наблюдается в начальной стадии псориаза, экземы и нейродермита (рис. 7).

Рис. 7. Патогистологические изменения в эпидермисе (схема). 1 — акантоз, папилломатоз; 2 — спонгиоз; 3—вакуольная дегенерация; 4 — баллонирующая дегенерация.
В эпидермисе возможно возникновение своеобразного патологического процесса, называемого акантолизисом. Сущность его состоит в разрушении межклеточных мостиков клеток шиповидного слоя. При этом происходит скопление серозной жидкости, в которой располагаются патологически измененные отдельные клетки или группы клеток. Часть клеток уменьшается ,в размерах, но ядра их увеличиваются.
Некоторые клетки приобретают большие размеры, ядра их округляются, гомогенизируются, отекают, интенсивнее окрашиваются красками, становятся гиперхроматичными и окружены узкой зоной просветления. Гомогенная протоплазма резко выявляется четким ободком по периферии клетки. Так происходит формирование акантолитических клеток у больных вульгарной пузырчаткой. Процесс акантолизиса выявляется клинически положительным симптомом Никольского и обусловливает образование пузырей у этих больных. Дегенеративные клеточные элементы патогномоничны для пузырчатки и называются акантолитическими клетками.
Патогистологические изменения в дерме
Острое воспаление дермы проявляется ограниченным межклеточным отеком сосочкового слоя, вследствие чего клинически возникает волдырь, возвышающийся над уровнем кожи, наиболее часто определяемый у больных крапивницей и. сывороточной болезнью. Диффузный межклеточный отек дермы с расширением сосудов и выхождением из них жидкости и форменных элементов происходит у больных экссудативной полиморфной эритемой, узловатой эритемой, рожистым воспалением. При участии в воспалении, кроме лимфоцитов, моноцитов и эозинофилов, еще и лейкоцитов возникает серозно-гнойное воспаление с образованием пустулезных элементов: поверхностных типа импетиго и глубоких типа фурункула, фолликулита, гидраденита и эктимы.
При остром воспалении в дерме изменяется состояние эластических, коллагеновых волокон и основного вещества соединительной ткани, главными компонентами которого являются кислые мукополисахариды (гиалуроновая кислота и хондроитинсерная кислота типа В), группоспецифические мукоиды и сывороточные мукопротеиды. У детей основное вещество соединительной ткани дермы развито в большей степени, чем у взрослых, у которых обычно преобладает волокнистая структура дермы.
При остром воспалении в дерме у больных экземой, дерматитами, крапивницей возникает деполимеризация основного вещества соединительной ткани с образованием новых мукополисахаридно-белковых комплексов, нарушением физиологического равновесия в системе гиалуронидаза — гиалуроновая кислота в сторону увеличения активности гиалуронидазы и повышения проницаемости сосудов.
Инфильтративные процессы в дерме могут быть поверхностными и глубокими. При поверхностных изменениях в дерме наблюдается пролиферация клеточных элементов сосочков дермы, называемая папилломатозом. Папилломатоз, как правило, сочетается с акантозом и составляет патологоанатомическую структуру эпидермо – дермальных папул у больных красным плоским лишаем, псориазом, нейродермитом, вторичным сифилисом.
Глубокие инфильтративные изменения в дерме формируются в виде либо ограниченных процессов по типу инфекционной гранулемы, либо диффузной клеточной пролиферации и образуют морфологический субстрат глубоких инфильтративных элементов—бугорков и узлов, возникающих у больных туберкулезом кожи, третичным сифилисом, лепрой. При инфнльтративных процессах в дерме сосуды всех размеров вовлечены в патологический процесс.
Наиболее выражены изменения в крупных артериях и венах. Сосудистые стенки расширены, инфильтрированы, вокруг них группируются клеточные скопления и образуются очаговые пролиферативные гранулематозные элементы. Инфекционная гранулема, характерная для туберкулеза, сифилиса и лепры, может располагаться как в дерме, так и в подкожной клетчатке. В большинстве случаев инфильтрат имеет отчетливое туберкулоидное строение.
В этих случаях в клеточном составе инфильтрата обнаруживаются преимущественно эпителиоидные, лимфоидные и гигантские клетки, по периферии располагаются лимфоциты, плазматические клетки, фиброциты и фибробласты. Казеозный некроз отмечается почти всегда и может быть резко выражен. При туберкулезных заболеваниях наблюдается выраженный распад коллагеновых и эластических волокон.
Сосуды расширены, стенки их инфильтрированы, но в отличие от сифилиса явления облитерирующего эндо-мезо-перивас-кулита отсутствуют. Инфильтративные процессы в дерме неспецифического характера могут быть мелкоочаговыми и диффузными. Преобладают лимфоцитарные клетки, группирующиеся с эпителиоидными, плазматическими, гистиоцитами и фибробластами вокруг сосудов, нервов и придатков дермы. Явления казеозного некроза отсутствуют. Инфильтрат разрешается с распадом клеточных и соединительнотканных элементов, с замещением дефекта грубой волокнистой соединительной тканью, образующей рубец (рис. 8).

Рис. 8. Патогистологические изменения в дерме (схема). 1 — отек дермы и эпидермиса; 2 — папилломатоз; 3 — хроническое воспаление; 4 — инфекционная гранулема.
Таким образом, гистопатологические изменения в эпидермисе и дерме имеют существенные морфологические различия, используемые для дифференциальной диагностики.
Источник
Глубокая пиодермия – группа гнойно-воспалительных поражений кожи (преимущественно ее глубоких слоев – дермы), обусловленных инфицированием тканей стафилококками, стрептококками или смешанной микрофлорой. Симптомы заболевания различаются в зависимости от выраженности воспаления и характера возбудителя, но обязательно включают в себя отек, болезненность, покраснение и образование гноя. Диагностика глубокой пиодермии основывается на внешних кожных проявлениях и микробиологических исследованиях для идентификации возбудителя. В лечении широко применяются хирургические приемы для обеспечения оттока гноя, местные и общие антибиотики, противомикробные и антисептические средства.
Общие сведения
Глубокая пиодермия – гнойное заболевание кожных покровов, особенностью которого является поражение дермы, подкожной клетчатки, глубоко расположенных волосяных фолликулов, потовых и сальных желез. Это состояние является одной из наиболее распространенных патологий в дерматологии – по разным данным, на нее приходится от 30 до 40% всех дерматологических заболеваний. Практически каждый человек минимум несколько раз в жизни страдал от проявлений различных форм глубокой пиодермии. Это объясняется высокой распространенностью возбудителей (стафилококков и стрептококков), их вирулентностью, огромным разнообразием штаммов. В большинстве случаев глубокая пиодермия не угрожает жизни человека и даже излечивается самостоятельно без специальной терапии, но иногда она может быть причиной интоксикации, источником метастатических гнойных очагов и даже причиной сепсиса.
Причины глубокой пиодермии
В широком плане, глубокая пиодермия – поражение кожи, обусловленное гноеродной микрофлорой, к которой относят стафилококков, стрептококков, синегнойную палочку и некоторые другие микроорганизмы. Однако более 95% случаев заболевания вызываются именно кокковой флорой, так как она широко распространена в окружающей среде и отчасти представлена даже на поверхности кожи здорового человека. При проникновении в ткани кожи через микротрещины, повреждения эпидермиса, вдоль волосяных стержней и по протокам кожных желез микроорганизмы начинают бурно размножаться. Выделяемые ими в процессе жизнедеятельности ферменты и различные токсины вызывают деструкцию клеток кожи. В результате этих процессов формируется первичный очаг, расположенный в дерме – симптомов глубокой пиодермии на этом этапе не наблюдается.
Сами микроорганизмы и выделяемые ими ферменты обладают сильными иммуногенными свойствами, поэтому практически сразу после формирования первичного очага происходит незамедлительная реакция иммунной системы. Традиционно первыми на инфицирование реагируют тканевые макрофаги, затем путем хемотаксиса в будущий очаг глубокой пиодермии попадают нейтрофилы, а затем и другие иммунокомпетентные клетки. Выделяемые ими биологически активные вещества приводят к местному отеку, покраснению, появлению болезненных ощущений. Клинически это соответствует первой стадии глубокой пиодермии – образованию воспалительного очага, который может иметь тенденцию к расширению.
На определенном этапе иммунитету удается локализовать воспаление, и его распространение в тканях останавливается. Нейтрофилы атакуют патогенные микроорганизмы и отчасти собственные ткани (вторичная альтерация) в очаге с формированием гноя – субстанции, состоящей из «осколков» возбудителей, разрушенных собственных клеток и погибших нейтрофилов. Развитие глубокой пиодермии облегчается при ряде обстоятельств – пониженном иммунитете, сахарном диабете, истощении, гиповитаминозах и других ослабляющих организм состояниях. Немаловажную роль играет пренебрежение правилами личной гигиены, избыточная продукция кожного сала, местное переохлаждение кожи. Для лиц с пониженным иммунитетом глубокая пиодермия опасна тем, что способна вызывать сильные поражения, стать причиной различных осложнений, некоторые из которых могут напрямую угрожать жизни человека.
Симптомы глубокой пиодермии
Существует несколько клинических разновидностей глубокой пиодермии, которые характеризуется разными возбудителями, выраженностью симптомов и типом поражаемых тканей. Все формы этого заболевания по характеру микрофлоры, вызвавшей воспаление, делят на стафилодермии, стрептодермии и смешанные разновидности, которые иногда называют стрептостафилодермиями. К глубоким пиодермиям, вызванным стафилококками, относят фурункулы, карбункулы, гидрадениты и глубокий фолликулит. Глубокие стрептодермии представлены вульгарной эктимой, а воспаления из-за смешанной микрофлоры – хронической язвенно-вегетирующей пиодермией.
Фурункул – разновидность глубокой пиодермии, особенностью которой является поражение волосяного фолликула гнойно-некротического характера с переходом на окружающие ткани. Его развитию может предшествовать поверхностное гнойное воспаление (фолликулит), однако возможно и первичное развитие глубокого процесса. На участке кожи, окружающей волос, формируется сначала очаг багрового цвета размером от нескольких миллиметров до 1-2 сантиметров, болезненный и плотный, его температура заметно выше окружающих кожных покровов. Затем глубокая пиодермия такого типа сопровождается появлением гноя, в центре которого будет стержень из некротизированной ткани. Гнойно-некротическое содержимое отторгается через 3-10 дней, на месте поражения кожи формируется небольшая язва, которая быстро рубцуется.
Карбункул – более тяжелая разновидность глубокой пиодермии, вызываемая стафилококковой флорой и характеризующаяся поражением глубоких слоев дермы и подкожной жировой клетчатки. В глубине кожи возникает плотный инфильтрат, кожные покровы над ним приобретают синюшно-багровый оттенок, становятся горячими и болезненными. Через несколько дней в очаге глубокой пиодермии начинают формироваться пустулы, происходит выделение гноя и некротических стержней, на месте поражения образуется язва. Все это сопровождается выраженными общими симптомами – интоксикацией, лихорадкой, болями стреляющего характера в месте карбункула. Отмечается регионарный лимфаденит и лимфангит. После разрешения этой формы глубокой пиодермии на месте поражения остается заметный рубец.
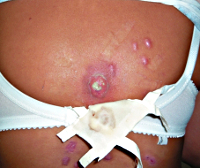
Гидраденит – форма глубокой пиодермии, при которой поражаются апокриновые потовые железы с развитием гнойного воспаления. Из-за этого характерная локализация патологических очагов – подмышечные впадины, околососковая и аногенитальная области. Гидраденит начинается с развития болезненного узла синюшного цвета, который за несколько дней значительно увеличивается в размерах и самопроизвольно вскрываются с выделением обильного количества гноя. Затем происходит постепенное заживление, рубцы образуются в крайне редких случаях. При этой форме глубокой пиодермии также отмечается регионарный лимфаденит и лимфангит, но общие симптомы выражены слабо. Гидрадениты, особенно в области подмышечных впадин, склонны к частым рецидивам.
Глубокий фолликулит – одна из наиболее легких форм глубокой пиодермии, которая отличается от обычного фолликулита более выраженным поражением волосяных луковиц. Симптоматика в целом сходна с фурункулом, однако проявления менее выраженные, общих симптомов практически никогда не наблюдается. Главный диагностический критерий, позволяющий дерматологу отличить фурункул от глубокого фолликулита – отсутствие гнойно-некротического воспаления, так как не образуется характерный некротический стержень.
Вульгарная эктима – форма глубокой пиодермии, вызываемая стрептококковой микрофлорой. Чаще всего поражает кожу голени у ослабленных больных, в крайне редких случаях возникает у здоровых людей. Эктима начинается с образования на поверхности кожных покровов пустулы с мутным содержимым серозного, иногда геморрагического характера. Затем пустула исчезает и на ее месте формируется типичный очаг глубокой пиодермии – болезненная язва с выраженным воспалительным ободком вокруг, дно образования покрыто слоем гноя. Через 2-3 недели после появления язвы начинается ее постепенное рубцевание с развитием заметного шрама.
Хроническая язвенно-вегетирующая пиодермия – кожное заболевание, возбудителями которого является смешанная микрофлора, наибольшую роль в развитии патологии играет золотистый стафилококк и стрептококки группы А. Глубокая пиодермия такого типа чаще всего развивается у ослабленных больных – истощенных лиц, страдающих алкоголизмом, пожилых людей. Характеризуется образованием на нижних конечностях эрозий неправильной формы с рваными краями, окруженных воспаленной кожей. Дно язвенных образований покрыто гноем, часто возникают выделения с неприятным зловонным запахом. Эрозии длительное время не заживают и склонны к частым рецидивам или поражению других участков кожных покровов.
Осложнениями любой разновидности глубокой пиодермии могут быть метастатические гнойные поражения регионарных лимфатических узлов и отдаленных органов. Особенно опасны в этом отношении глубокие фолликулиты и фурункулы, возникающие в пределах носогубного треугольника – имеющиеся там анастомозы кровеносных сосудов способствуют заносу инфекции в головной мозг и его оболочки. У ослабленных больных на фоне глубокой пиодермии могут возникать флегмоны и сепсис, являющиеся жизнеугрожающими состояниями. В редких случаях возможно развитие токсического шока.
Диагностика глубокой пиодермии
Диагностика различных форм глубокой пиодермии осуществляется посредством осмотра дерматолога (иногда может потребоваться консультация хирурга). Из дополнительных методов исследования наиболее часто применяют посев гноя для определения характера возбудителя и для выяснения его чувствительности к антибактериальным средствам. При развитии общих симптомов также в ряде случаев необходимо проведение общего анализа крови, в самых тяжелых случаях – бакпосев крови для диагностики сепсиса. Результаты осмотра зависят от формы глубокой пиодермии и стадии ее развития – это может быть просто воспалительный очаг, сформировавшийся гнойник, ранка или язва с гнойным отделяемым. При посеве определяются стафилококки или стрептококки, может обнаруживаться смешанная микрофлора. Микробиологические исследования посевов могут определить вид и штамм возбудителя, а также его чувствительность к антибиотикам.
Если имеется повышение температуры, головная боль, слабость то необходимо проведение общего анализа крови. Обычно при глубокой пиодермии определяются легкие неспецифические признаки воспаления – повышение скорости оседания эритроцитов, небольшой лейкоцитоз. В более тяжелых случаях наблюдаются уже выраженные изменения – значительный рост СОЭ, выраженный лейкоцитоз, выявляются изменения в распределении нейтрофилов. В крови появляется множество юных форм этой фракции лейкоцитов, что носит название нейтрофильного сдвига влево. Если есть подозрения, что глубокая пиодермия стала причиной сепсиса, производят посев крови на питательные среды – в норме кровь человека абсолютно стерильна, рост культур говорит о наличии возбудителя в крови. Для диагностики таких осложнений, как метастатические гнойные очаги могут применяться ультразвуковые, рентгенологические и другие методы клинических исследований.
Лечение глубокой пиодермии
При незначительных по выраженности гнойных поражениях без общих проявлений интоксикации рекомендуется ждать самопроизвольного разрешения глубокой пиодермии. Лечебные мероприятия сводятся к недопущению осложнений. При наличии волос вокруг гнойного очага их нужно аккуратно состричь – использование бритвы может привести к распространению инфекции. Мыть участок с очагом глубокой пиодермии не рекомендуется, допустимо только протирать кожу вокруг него дезинфицирующими растворами (хлоргексидином, раствором салициловой кислоты). Строго запрещается без участия дерматолога или хирурга самостоятельно вскрывать гнойник или каким-либо способом ускорять отделение гноя – это может привести к диссеминации возбудителя.
Если глубокая пиодермия характеризуется развитием крупных очагов с появлением общих симптомов (лихорадка, слабость, головные боли), то необходимо назначение антибактериальных средств, таких как эритромицин, тетрациклин, линкомицин – предварительно желательно сделать бактериальный посев и определить препарат, к которому наиболее чувствителен данный микроорганизм. Также при глубокой пиодермии применяют и противомикробные средства из группы сульфаниламидов – например, сульфаметоксазол+триметоприм. В последние годы в тяжелых случаях гнойных поражений кожи используют и иммунологические препараты – стафилококковый анатоксин, антистафилококковую гипериммунную плазму и ряд других.
При глубоком расположении значительного по размерам очага пиодермии прибегают к хирургическому вскрытию полости гнойника для формирования дренажа и оттока гноя. Кроме того, это позволяет доставлять антисептические и антибактериальные препараты непосредственно в область поражения, что ускоряет лечение. Вскрытие очага глубокой пиодермии должно происходить в стерильном помещении и осуществляться квалифицированным гнойным хирургом.
Прогноз и профилактика глубокой пиодермии
В большинстве случаев прогноз при развитии различных форм глубокой пиодермии благоприятный – после отделения гноя происходит заживление очага, довольно часто с образованием рубцов. Однако у ослабленных больных с низким уровнем иммунитета возможно развитие осложнений, некоторые из которых могут угрожать жизни и требуют лечения в условиях стационара. Для профилактики развития глубокой пиодермии необходимо придерживаться правил личной гигиены, своевременно обрабатывать кожные повреждения (ссадины, порезы) антисептиками. Кроме того, важно устранять возможные источники инфекции в организме – кариозные зубы, хронические инфекции ЛОР-органов.
Источник