Острое воспаление пальцев кисти
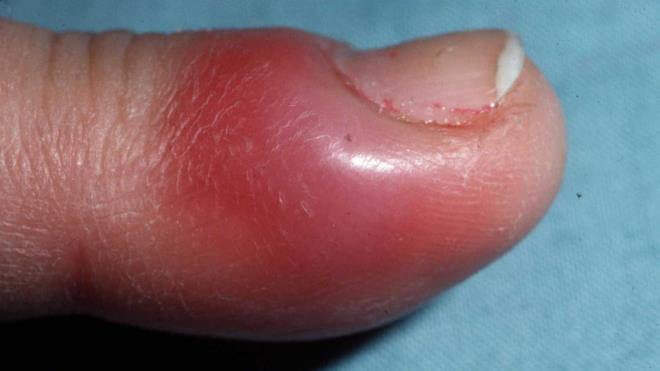
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.

Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
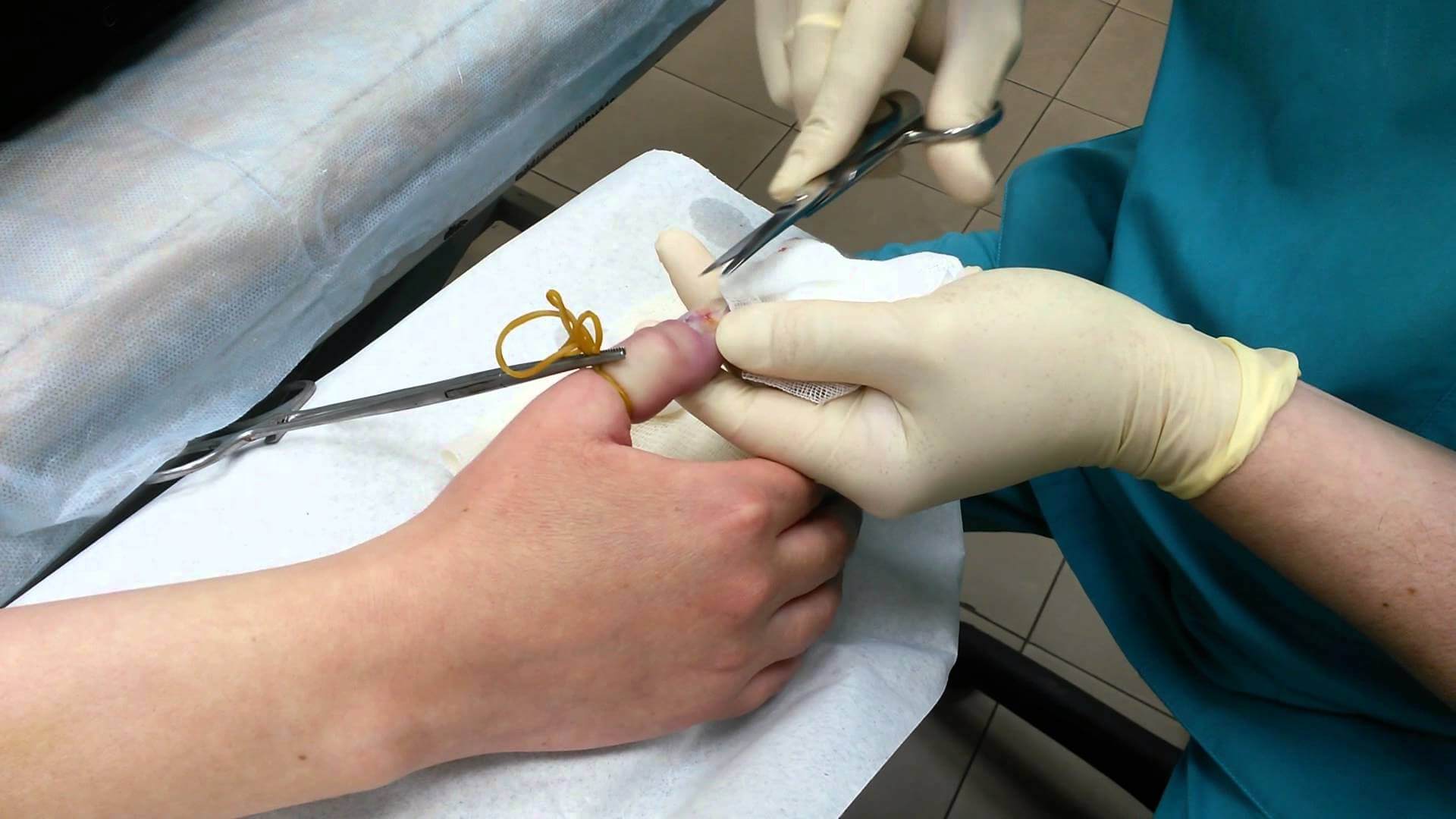
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи – в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.
Источник
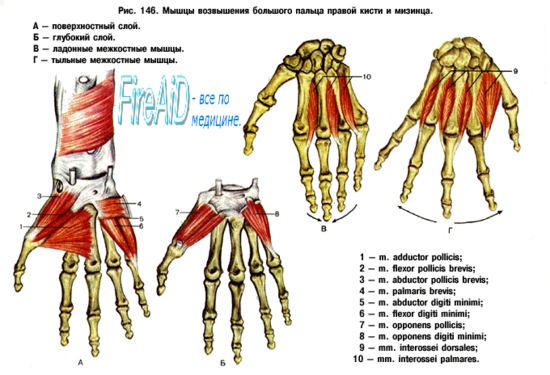
Причины панариция – гнойного воспаления кистиГнойное воспаление пальцев и кисти имеет специальное название панариция или паронихии. Название панариция применялось еще Апулеем. В англо-саксонской литературе термин панариций не употребляется. Гнойное воспаление мякоти пальцев имеет отдельное название «Felon», воспаление подкожной клетчатки называется «целлулитом», а воспаления сухожилий или кости обозначаются как тендосиновит или остеомиелит. И. Бёлер в переработанном издании книги Буннелла на немецком языке также не применяет термин панариций. В наших статьях на сайте по излагающимся ниже причинам мы не считаем целесообразным отказываться от применения этого общепринятого названия, за исключением тех случаев, где его применение не обосновано (например «кожный панариций»). Панариций, как отмечают Клапп и Бекк, до настоящего времени является собирательным понятием для обозначения любого неспецифического нагноения кисти и стопы. Поль считает, что под панарицием в узком смысле слова подразумевается неспецифическое воспаление пальцев, которое, ввиду особого анатомического строения их, протекает характерным образом и значительно отличается от воспаления других областей. Далее, Поль указывает на то, что первично панарицием назывались только воспалительные процессы сгибательных поверхностей пальцев, воспалительные процессы тыльной поверхности кисти и пальцев не причислялись к этой группе. По его мнению, со временем это понятие расширилось. В настоящее время любое неспецифическое воспаление и флегмона волярной и дорзальной поверхности кисти имеет название панариция. Леман уже в 1936 году высказывался против необоснованного расширения понятия панариция в своей статье «Неразбериха по вопросам панарициев». По мнению Шюрха и Вилленеггера, панариций является клиническим понятием. Настоящий панариций — это в первую очередь подкожное воспаление сгибательной поверхности. Буди пишет так: «Панариций — это острое воспаление ладонной поверхности пальцев, вызванное вульгарными гноеродными бактериями. Итак, если речь идет о панариции, о диагнозе, чрезвычайно неприятно звучащем для опытного врача, никогда не думаем о воспалительных процессах, малоопасных фурункулах тыла кисти». Так как специальное название получило право на существование ввиду особого анатомического строения пальцев, то мы говорим о возможности его применения в узком смысле. Итак, панариций – это воспаление соединительной ткани ладонной поверхности пальцев, вызванное гноеродными бактериями. Гнойное воспаление дорзальной поверхности пальцев, исходящее из волосяных фолликулов, не что иное как обыкновенный фурункул!
Панариций является наиболее частым заболеванием кисти, поражающим ежегодно приблизительно 0,5% населения (Пинцинг), 15% больных, посещающих хирургические амбулатории, имеют воспалительные заболевания кисти. Понижение трудоспособности у 8—10% рабочих физического труда связано с гнойными заболеваниями кисти. Наибольшее количество заболеваний наблюдается в возрасте 20—40 лет. У пожилых людей панариций протекает в более тяжелой форме. В возникновении панариция наиболее значительную роль играет травма. Панариций присоединяется не к тяжелым повреждениям, ушибам или размозженным ранам, а к мелким поверхностным повреждениям, которые часто заживают спонтанно, а иногда осложняются тяжелым нагноительным процессом. Причины возникновения панариция: поверхностные повреждения кожи, вызванные металлическими, стеклянными или деревянными осколками, занозами, разрыв пузырей, возникших от непривычной работы, мелкие повреждения, полученные в ходе домашней работы, а также ранения, полученные при операциях или при вскрытиях. Укушенные раны и царапины животных могут осложняться особенно тяжелыми нагноительными процессами. На нашем клиническом материале в половине случаев больные или не помнили о бывшем повреждении, или же оно было настолько незначительным, что обнаружить его не представлялось возможным. К возникновению панариция предрасполагает грубая кожа, наличие трещин, что часто наблюдается у прачек и у кухонных работниц. Доказать возможность возникновения панариция чистым гематогенным путем чрезвычайно трудно, в литературе мы не нашли таких доказательств, так как исключить происхождение нагноительного процесса извне трудно. Что касается профессии больных, об этом говорят данные Зейфарта: из 3866 случаев 38% больных составляли домашние хозяйки и 10%,—крестьяне. Мотненко наблюдал 1233 случая панариция. По частоте заболевания на первом месте стоят чернорабочие, а затем домашние хозяйки. Хейфес и Слепое флегмону ладони у рабочих, имеющих дело с каменным углем, описывают как типичное профессиональное заболевание, так как омозолелость ладони и образование на ней мелких травм у этих рабочих наблюдается чаще, чем у рабочих других профессий. Поэтому при выполнении такой работы в качестве профилактики требуется носить защитную перчатку. Шиллинг у рабочих деревообрабатывающей промышленности, а Гласе у рабочих, изготовляющих бархат, часто наблюдали образование панарициев. Хаубер считает, что анилиновые красители могут быть причиной возникновения некротических панарициев. Панариции доярок обусловлены воспаленными трещинами кисти, но некоторые авторы не исключают возможность наличия специфического вируса. Известны также панариции мясников после уколов мелкими костными осколками. Распределение наблюдавшихся нами больных по профессиям (633 случая): Наиболее часто на нашем материале панариций локализуется в области большого и указательного пальцев. Он реже всего встречался на безымянном пальце и на мизинце. Поражение правой кисти оказалось несколько более частым, чем левой, хотя разница незначительна. Это объясняется тем, что в работе больше участвует правая кисть, левая при этом выполняет лишь опорную функцию, однако, будучи менее ловкой, чем правая, она может повреждаться так же часто. Панариции очень часто возникают в связи с заболеваниями, предрасполагающими к инфекциям. Таким является в первую очередь диабет. При наличии тяжелых или продолжительных процессов, особенно при рецидивирующих панарициях, следует проверить сахар крови и мочи! В нашем материале у 43 из 633 больных имел место сахарный диабет. Вследствие болезни Бюргера и Рейно кончики пальцев часто отмирают, и к такой гангрене может присоединиться нагноительный процесс. Мы наблюдали молодого мужчину с ампутированными нижними конечностями, у которого наличие упорно незаживающей паронихии большого пальца кисти помогло выявить распространение эндартерита и па верхнюю конечность.
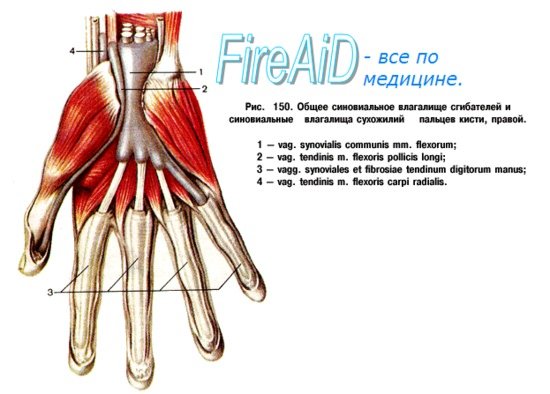
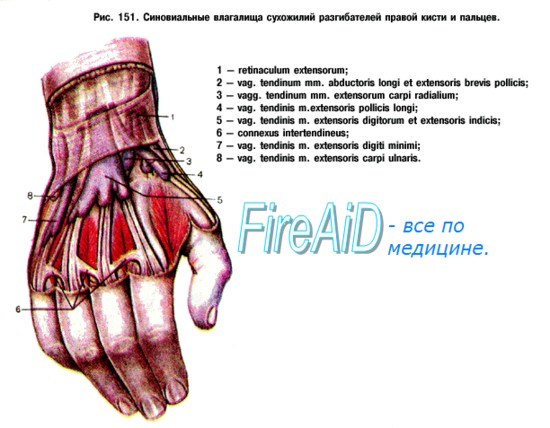
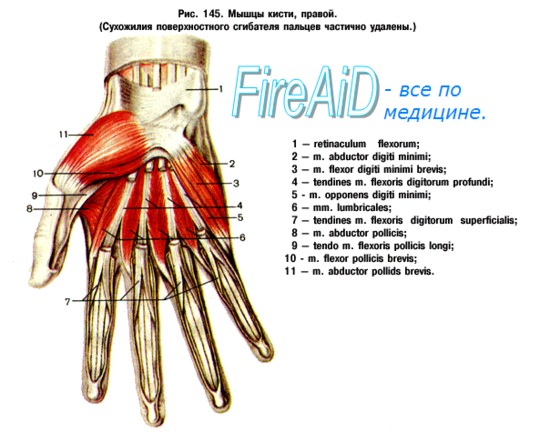
Изменения пальцев сифилитического происхождения могут проявляться в виде панарициев особенно в тех случаях, если первичный аффект, вследствие вторичной инфекции, принимает язвенную или флегмонозную формы. Кроме того, известна и сифилитическая форма паронихии. Сифилитические процессы безболезненны, однако панариции болезненны. Сирингомиелия также предрасполагает к образованию панарициев. Подозрение на сирингомиелию может возникнуть при частых повреждениях и характерных расстройствах чувствительности. Дерматит, чесотка, экзема могут быть предрасполагающими моментами к панарицию. Анатомическое строение кисти благоприятствует проникновению и распространению инфекции. Кожа ладони склонна утолщаться, на мозолистой коже легко возникают трещины, являющиеся входными воротами для гноеродных бактерий. В коже ладони между толстым роговым и ростковым слоем располагается зернистый слой, содержащий керато-гиалиновые зерна. Между последним и роговым слоем находится еще один слой — блестящая зона. Кожа ладони является особенно толстой. Строение подкожной клетчатки также не лишено особенностей. Подвижность кожи ладони только мешала бы прочности захвата и приводила бы к легкой ее повреждаемости. Функция осязания возможна только при наличии неподвижной кожи. Соответственно этим требованиям, на ладонной поверхности кожи от ретикулярного слоя дермы отходят перпендикулярные к поверхности плотные соединительнотканные тяжи до ладонного апоневрсза, влагалища сухожилий и периоста, таким образом образуя ячейки, в которых жировая клетчатка находится под напряжением и при разрезе кожи выпячивается. Распространение гнойных процессов кисти на влагалище сухожилий сгибателей и на концевой фаланге на кость объясняется вертикальной структурой подкожной соединительной ткани. Так как через толстую прочную кожу гной не может прорываться, он распространяется на предплечье по ходу сухожилий, сосудов и нервов, чему благоприятствует и движение пальцев. Анатомическая структура тыла кисти совсем иная. На тыле кисти соединительнотканные тяжи проходят в продольном направлении, кожа является тонкой и подвижной. Итак, неблагоприятное течение и серьезные последствия нагноительных процессов кисти обусловлены главным образом особенностью строения кожи ладони и топографическими соотношениями более глубоких слоев ее. А ведь ладонная поверхность кисти является наиболее часто используемым отделом человеческого тела, как при работе, так и при выполнении осязательных функций. Панариции вызываются преимущественно стафилококками. По данным англо-саксонской литературы, нагноительные процессы кисти в 90% случаев вызваны стафилококком. По данным Поля, из 650 бактериологически проверенных случаев у 444 больных панариций имел стафилококковое и только у 34 стрептококковое происхождение. Брофельдт в наблюдавшихся им случаях у 168 больных высеивал стафилококк и только у 37 — стрептококк. Палочка коли, гонококк, синегнойная палочка, возбудитель дифтерии и другие патогенные микробы лишь очень редко являются причинами панарициев. Смешанная анаэробная флора может играть роль в всзникновении панарициев на почве укушенных ран. При подобных нагноительных процессах кисти Байрн высеивал патогенные актиномицеты, фузиформные палочки и спирохеты.
В то время как количество резистентных к пенициллину штаммов стафилококков, высеянных из вульгарных нагноительных процессов в 1953 году, не доходило до 50% (Фюрес, Кубиньи, Кош), количество резистентных штаммов в нашей клинике составляло 82%. Квалифицированное лечение гнойных процессов не может быть проведено без точного определения возбудителя процесса. Поэтому последний следует высеивать как аэробным, так и анаэробным путем. При отсутствии улучшения со стороны раны следует повторить посев, чтобы получить представление о тех изменениях, которые могли произойти вследствие вторичной инфекции или же после лечения антибиотиками. Панариции чаще всего вызваны стафилококком (микрококк), который вырабатывает токсин, обладающий некротизирующим гемолитическим и лейкоцидным свойствами. Ксагулаза-положительные штаммы, как правило, являются патогенными. Под влиянием этих штаммов сравнительно быстро возникают абсцессы, содержащие гной, некротические ткани и многочисленные бактерии. Подобные абсцессы кисти и пальцев «непроходимы» для антибиотиков, псэтому бактерии в них могут существовать, несмотря на большую концентрацию антибиотиков в крови. В настоящее время общеизвестно, что большой процент стафилококков является резистентным к антибиотикам (особенно к пенициллину). Поэтому при лечении гнойных заболеваний большее значение имеет их хирургическое вскрытие, чем терапия антибиотиками. Стрептококк. Нагноительные процессы кисти в большинстве случаев вызваны бета-гемолитическими штаммами группы «А», но возбудителями случайных нагноений могут явиться и штаммы группы «С» и «G». Эти группы вырабатывают фибринолизин, дезоксирибонуклеазу, гиалуронидазу и эритролизо-генетический токсин. Негемолитические стрептококки, как правило, являются возбудителями хронических заболеваний. Наличие стрептококков в ране приводит к развитию целлюлита, к которому присоединяется лимфангоит и лимфаденит, сопровождающиеся высокой температурой и токсическими явлениями. Стрептококки попадают в кровяной ток и вызывают образование метастатических абсцессов в легких, почках, печени и в мозгу. Штаммы гемолитического стрептококка чувствительны к пенициллину. Негемолитические стрептококки могут оказаться резистентными к пенициллину, поэтому при наличии их следует прибегать к применению другого антибиотика. Смешанная инфекция. Негемолитические микроаэрофильные стрептококки и гемолитические золотистые стафилококки приводят к некротическому воспалению кожи и подкожной клетчатки. Характерные изменения: наличие наружной эритематозной и темно-красной средней зоны, а в центре — гангренозно измененной кожи. Процесс распространяется центробежно. Несмотря на применение химиотерапевтических средств, процесс принимает тяжелый септический характер. Лечение: широкое хирургическое раскрытие и дача антибиотиков. Промывание раны раствором перекиси водорода оказывает благоприятный эффект. Байрн опубликовал случай нагноительного процесса большого пальца, вызванный подобной смешанной инфекцией, закончившийся летально, несмотря на применение антибиотиков и хирургическое лечение. Уилсон опубликовал ряд таких случаев и назвал данный процесс некротизирующим фасциитом. Это название указывает на некроз фасции, характеризующий этот процесс. Наиболее часто встречались следующие возбудители: палочка протея, синегиойная палочка, энтерококк и гемолитический стрептококк. Для ликвидации данного процесса Уилсон рекомендует производить следующее оперативное вмешательство: освобождение кожи от пораженной фасции, удаление некротических и пораженных гнойным процессом участков фасции. Отпрепарированная таким образом кожа может быть сохранена. Только при такой методике можно избежать возникновения обширных дефектов кожи, которые могут возникнуть ранее применяемых способов лечения.
– Также рекомендуем “Клиника и диагностика панариция (гнойного воспаления кисти)” Оглавление темы “Гнойные заболевания кисти”:
|
Источник