Острые воспаления в животе
Острый живот – комплекс клинических, лабораторных и инструментальных признаков, свидетельствующих о катастрофе в брюшной полости и необходимости оказания пациенту неотложной хирургической помощи. Проявляется основной триадой симптомов: абдоминальный болевой синдром, напряжение передней брюшной стенки, нарушение эвакуаторной функции кишечника (перистальтики). Диагностическую ценность представляют правильно собранный анамнез, осмотр, рентгенография органов брюшной и грудной полости, УЗИ, лапароскопия. Данный синдром обычно требует ургентного хирургического вмешательства для спасения жизни больного.
Общие сведения
Острый живот представляет собой собирательное понятие, включающее любую катастрофическую ситуацию в брюшной полости (острые заболевания воспалительного характера, нарушения кровообращения, травмы и повреждения органов, кишечная непроходимость любой этиологии), которая требует быстрой диагностики, постановки правильного диагноза и проведения ургентного оперативного вмешательства. Наиболее актуальным понимание сути синдрома острого живота является для врачей скорой помощи и приемных покоев стационаров, т. к. именно они должны в кратчайшие сроки установить правильный диагноз и госпитализировать пациента в профильное хирургическое отделение.
Необходимость составления алгоритма диагностического поиска при синдроме острого живота возникла еще в начале двадцатого века. Продиктована эта необходимость была тем фактом, что значительное количество смертей в стационаре обусловливалось откладыванием операции у пациентов с острой хирургической патологией брюшной полости из-за трудностей диагностики и дифференциального диагноза. Согласно статистике, летальность среди пациентов с диагнозом острый живот, госпитализированных и прооперированных в первые шесть часов от начала заболевания, в 5-8 раз ниже, чем среди больных с той же патологией, которым хирургическая помощь была оказана в более поздние сроки. Следует отметить, что гипердиагностика острого живота (псевдоабдоминальный синдром на фоне соматической патологии) также является большой проблемой, поскольку необоснованное оперативное вмешательство может значительно ухудшить состояние таких пациентов.
Острый живот
Причины острого живота
К возникновению острой патологии органов живота, требующей экстренного оперативного вмешательства, могут приводить хирургические и нехирургические причины. В гинекологии, травматологии, абдоминальной хирургии острый живот часто связан с внутрибрюшным кровотечением, которое может сопровождать внематочную беременность, апоплексию яичника, травму живота, перфорацию полых органов. В этом случае кровь поступает в брюшную полость, вызывая раздражение брюшины и симптомы острой кровопотери.
Иной механизм развития острого живота наблюдается при нарушении кровообращения в органах брюшной полости и малого таза: острой окклюзии мезентериальных сосудов, ущемленной грыже, кишечной непроходимости, перекруте ножки кисты яичника, некрозе миоматозного узла, перекруте яичка и др. В подобных ситуациях перитонеальные симптомы обусловлены ишемией, быстро нарастающими некробиотическими изменениями в том или ином органе и начинающимся перитонитом. При таких заболеваниях, как острый аппендицит, холецистит, острый панкреатит, сальпингоофорит, характерная клиническая картина определяется острым, иногда гнойным воспалительным процессом.
Хирургические причины острого живота исключаются в первую очередь. Однако существует ряд заболеваний, при которых выраженный абдоминальный болевой синдром не связан с патологией в брюшной полости. Такие состояния симулируют клинику острого живота, но не требуют экстренного хирургического вмешательства. К нехирургическим причинам острой боли в животе относятся некоторые инфекционные заболевания (острая кишечная инфекция, мононуклеоз, гепатит), дисметаболические расстройства (кетоацидоз при диабете, гемохроматоз, повышенный уровень триглицеридов в крови и др.). Интенсивная боль может иррадиировать в область живота при инфаркте миокарда, плеврите и плевропневмонии.
Симптомы острого живота
В клиническую картину острого живота входит триада основных симптомов: абдоминальная боль, напряжение мышц передней стенки брюшной полости, расстройство перистальтики кишечника. Данные признаки могут сочетаться между собой и с менее значимыми симптомами в разнообразных комбинациях.
Боли являются первым и наиболее ярким симптомом острого живота. Они могут иметь различную локализацию, распространенность и интенсивность. Наиболее выраженные и разлитые боли отмечаются при обширных травмах брюшной полости, панкреонекрозе. Напротив, у пожилых и ослабленных пациентов, детей, на фоне интоксикации боль может быть неинтенсивной, блуждающей. Чаще боль бывает острой, кинжальной, хотя встречаются и случаи с постепенным началом болевого синдрома. Большинство пациентов указывают на миграцию боли из первоначального источника, распространение на другие регионы или весь живот. По характеру она может напоминать удар ножа, быть схваткообразной, изнуряющей, жгущей и т. д.
При некоторых патологических состояниях (кишечной непроходимости, деструктивном аппендиците) возможно чередование эпизодов острой боли и мнимого благополучия. Часто болевой синдром может сопровождаться стойкой икотой, рвотой. Воспалительный экссудат и кровь, скапливающиеся в брюшной полости, раздражают нервные рецепторы и вызывают положительные симптомы «ваньки-встаньки» (выраженное усиление болезненности при переходе из сидячего положения в горизонтальное, в связи с чем больной сразу снова садится), френикус-симптом (значительную болезненность при надавливании между ножками грудино-ключично-сосцевидной мышцы). Напряжение мышечного корсета брюшной полости также связано с раздражением листков брюшины экссудатом, содержимым пищеварительного тракта и кровью. Как уже говорилось выше, у пожилых, ослабленных больных и детей данный симптом также может быть не выражен.
Изменения характера кала, запоры и послабления стула, задержка отхождения газов могут служить проявлением нарушения работы кишечника. Так, в начальных фазах острого аппендицита, инвагинации кишечника может отмечаться жидкий стул. При инвагинации, прободной язве, мезентериальном тромбозе в стуле будет определяться кровь. Отсутствие кала и газов говорит в пользу кишечной непроходимости.
Многие заболевания, проявляющиеся клиникой острого живота, сопровождаются явлениями анемии: бледностью кожных покровов, холодным потом, зябкостью. Запущенным эпизодам острого живота сопутствуют явления шока – безучастность, заторможенность, заостренность черт лица, землисто-серый цвет кожи.
Диагностика острого живота
В постановке диагноза острого живота огромное значение имеет правильно собранный анамнез в сочетании с грамотно проведенным физикальным осмотром. Важно выяснить, развилась ли боль остро (перфорация полого органа) или болевой синдром постепенно усиливался (перитонит); локализована ли боль в одном месте либо мигрирует; связано ли возникновение боли с приемом пищи. Рвота указывает на нарушение пассажа пищи по кишечнику механического или рефлекторного характера (кишечная непроходимость, колика). Обязательно следует выяснить, не отмечалось ли в последнее время изменения характера и частоты стула, не было ли патологических примесей в кале (кровь, слизь в виде «малинового желе» и др.).
Во время обследования уделяют пристальное внимание состоянию сердечно-сосудистой системы (ЧСС, уровень артериального давления) для своевременного диагностирования кровотечения, шока. При осмотре живота оценивается его форма (запавший или ладьевидный, напряженный – при перфорации желудка, кишечника; перераздутый и асимметричный – указывает на непроходимость кишечника), выявляются рубцовые изменения и грыжевые дефекты. Пальпация позволяет обнаружить критерии раздражения брюшины, объемные образования в животе, локализовать источник боли. При перкуссии можно определить расширение границ печени, наличие свободного газа или выпота в полости живота. При выслушивании живота кишечные шумы или значительно усиливаются (в начальных фазах непроходимости кишечника) или вообще не выслушиваются (в фазе разгара непроходимости).
Всем пациентам с подозрением на острый живот следует проводить ректальное исследование. Акцентировать внимание необходимо на обострение болезненности при надавливании пальцем на стенки ампулы прямой кишки (это говорит о наличии выпота в малом тазу). При выявлении у больного даже небольших грыжевых выпячиваний рекомендуется провести пальцевое исследование через ворота грыжи. При использовании этого приема происходит непосредственное раздражение париетального листка брюшины, поэтому болезненность и напряженность брюшной стенки будут более выражены. У детей полезно производить пальпацию органов живота в состоянии сна или седации, когда можно исключить непроизвольное напряжение брюшной стенки.
Лабораторные анализы при остром животе неинформативны, выявляют гнойно-воспалительные изменения, анемию. Однин из самых простых и доступных методов верификации катастрофы в животе – обзорная рентгенография ОБП. Пациентам в крайне тяжелом состоянии снимки производятся в горизонтальном положении (в боковой проекции), в остальных случаях исполняется рентгенография в вертикальном положении. На снимках визуализируется свободный газ в полости живота, затемнение в отлогих местах (экссудат), арки и уровни в петлях кишечника, газ в забрюшинной клетчатке. Расширенный диагностический поиск включает рентгенконтрастные исследования: в желудок или кишечник вводится газ, контрастное вещество. Если воздух или контраст попадают в свободную брюшную полость, это свидетельствует о перфорации полого органа. Если при контрастировании желудка отмечается его смещение кпереди, можно думать о панкреонекрозе. Иногда может потребоваться специализированное рентгенологическое исследование (целиакография, мезентерикография).
УЗИ ОБП позволит выявить экссудат в брюшной полости, газ в системе воротной вены, опухолевый конгломерат, инвагинат и другие патологические состояния, которые могли послужить причиной острой хирургической патологии. УЗИ является ведущим методом диагностики острой урологической и гинекологической патологии. В сложных ситуациях установить правильный диагноз поможет диагностическая лапароскопия.
Если у пациента предполагается острый живот, следует тщательно подойти к исключению состояний, имитирующих катастрофу в животе. Операция, проведенная пациенту с тяжелой соматической патологией, зачастую приводит к ухудшению его состояния и смерти. Именно поэтому при поступлении в приемный покой требуется исключить нехирургические факторы острого живота: инфаркт (ишемию) миокарда, воспаление легких, плеврит, пневмоторакс, мочекаменную и желчнокаменную болезнь (колику), кишечные инфекции.
Лечение острого живота
Все пациенты с клиникой острого живота требуют госпитализации в профильное хирургическое отделение. Если будет выявлен псевдоабдоминальный синдром, а острая хирургическая патология исключена, пациент переводится в отделение гастроэнтерологии или терапии. Предоперационная подготовка должна быть максимально сокращена, если состояние больного очень тяжелое – подготовка и противошоковая терапия осуществляются в отделении интенсивной терапии в течение нескольких часов. До постановки точного диагноза нельзя принимать пищу и жидкости, применять обезболивающие средства и снотворные, делать клизмы.
Применение анальгетиков (особенно наркотических) имеет следствием ослабление боли и расслабление мышечного корсета, что в свою очередь ведет к ошибкам диагностики и необоснованному откладыванию операции. После установления правильного диагноза пациентам с болями спастического характера разрешается ввести спазмолитические препараты.
Большинство состояний, приводящих к развитию острого живота, требуют неотложного хирургического вмешательства. Операцию рекомендуется провести в течение шести часов от появления симптомов заболевания – в этой ситуации значительно снижается частота осложнений, улучшается прогноз. Если пациент поступил в стационар в агональном состоянии, подготовка не проводится, операция начинается немедленно, одновременно с проведением реанимационных мероприятий.
Прогноз острого живота
Прогноз для здоровья и жизни при остром животе в значительной мере зависит от причины этого состояния, возраста пациента, наличия сопутствующей патологии, срока от начала заболевания до госпитализации и оперативного вмешательства. Значительно ухудшается прогноз при длительно текущем перитоните, некрозе кишечника, тромбозе мезентериальных вен. Особенно опасны эти состояния у ослабленных и пожилых пациентов, детей раннего возраста. Летальность значительно снижается при ранней постановке диагноза и своевременном проведении оперативного вмешательства. Специфической профилактики острого живота не существует.
Источник
23.09.2019
При различных повреждениях или заболеваниях внутренних органов, находящихся под диафрагмой, может развиться воспаление брюшной полости – перитонит. Перитонит всегда протекает довольно тяжело для больного, поэтому при его возникновении всегда необходима госпитализация.
Причины возникновения перитонита
Одной из распространенных причин перитонита является разрыв внутренних органов, содержимое которых неминуемо начинает контактировать со стенками брюшной полости. Это может быть вызвано прямыми травмами живота (при ранениях, например), проглатывании инородных тел (в большинстве случаев детьми), открытием язв (прободением) двенадцатиперстной кишки или желудка, если они диагностировались у больного, при остром аппендиците, при разрыве выпуклостей (дивертикулах) в стенках кишечника.
Перитонит может быть вызван также и вследствие воспалительных процессов, когда разрывы органов не имеют место быть. К данным процессам относятся воспаление того же аппендикса, желчного пузыря (холецистит), поджелудочной железы (панкреатит).
Симптоматика перитонита
Внешне перитонит проявляет себя в виде увеличения частоты сердечных сокращений (тахикардия), снижения артериального давления, повышения температуры. Наблюдаются метеоризм и тошнота, бледный оттенок и сухость кожи. Судороги, потеря сознания также имеют место, если дело начинает касаться острой боли.
Острая боль в районе живота начинает проявляться при прогрессировании перитонита. Нормальная сокращаемость кишечника (перистальтика), способствующая продвижению по нему пищи, в этом случае отсутствует. Боль может усиливаться при смене положения тела или его встряске. Вначале болезненные ощущения концентрируются в определенной области живота, затем могут иметь более размытый характер. При запущенных стадиях перитонита боли могут уйти совсем. Это очень плохо, так как свидетельствует об омертвлении тканей (некрозе).
Лечение перитонита
Такое заболевание, как перитонит, является одним из опаснейших и очень болезненных. Поэтому при появлении признаков перитонита в обязательном порядке нужно показаться в хирургу. Медлить с этим нельзя. Если перитонит подтвердится, то больного сразу направляют в стационар для хирургического вмешательства.
Во время основной части процесса хирургической операции в зависимости от ситуации больному ушивают поврежденные органы или удаляют аппендикс. После этого происходит удаление биологических жидкостей (возбудителей инфекции) из брюшной полости. Для этого производят дренирование, когда специальными трубками создается возможность оттока жидкости из организма. При помощи дренирования также выполняют промывание внутренней полости брюшины антисептиками.
После операции больному назначается ряд препаратов, которые способствуют восстановлению организма в послеоперационный период. Это антибактериальные, успокоительные, обезболивающие, противосудорожные, поливитаминные, жаропонижающие, противорвотные препараты. Для восстановления потерянных во время операции элементов и жидкости больному необходимо пройти курс инфузионной терапии (введение в кровь специальных растворов). Также больному назначается курс выводной (эфферентной) терапии, при которой нужно употреблять препараты-сорбенты, способствующие выводу из организма вредных веществ.
Навигация по записям
Источник
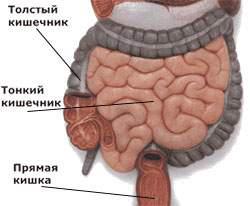
Кишечник является частью желудочно-кишечного тракта человека. Он состоит из двенадцатиперстной кишки, тонкого и толстого кишечника. Основная его функция – это переваривание пищи с помощью пищеварительных ферментов до более простых соединений и их всасывание в кровь. Различные факторы могут приводить к нарушению функции слизистой оболочки кишечника и ее воспалению.

Воспаление кишечника представляет собой собирательный термин, который характеризует наличие воспалительного процесса в слизистой оболочке одного или нескольких отделов кишечника. По частоте это состояние занимает 2-е место от всех болезней желудочно-кишечного тракта, с одинаковой частотой встречается у людей обоих полов и всех возрастных категорий
Причины возникновения
Воспаление в кишечнике может развиваться в результате воздействия множества различных причин, для удобства все они разделены на несколько основных групп:
• инфекции – воспаление вызывают бактерии (кишечная палочка, сальмонеллы, шигеллы), вирусы (ротавирус) или простейшие (амебная дизентерия);
• паразитирование гельминтов (глистов);
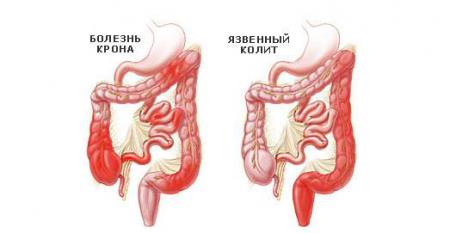
• аутоиммунные процессы – состояние, при котором иммунная система воспринимает клетки слизистой оболочки кишечника как чужеродные и вырабатывает антитела к ним, которые и вызывают воспаление (неспецифический язвенный колит, болезнь Крона);
• генетическая предрасположенность – некоторые воспалительные заболевания кишечника и врожденная недостаточность пищеварительных ферментов передаются наследственно от родителей детям;
• погрешности в диете – переедание, злоупотребление жирной, копченой, жареной, острой пищей может приводить к воспалению любого участка желудочно-кишечного тракта, особенно его верхних отделов – двенадцатиперстной кишки и тонкого кишечника;
• недостаточное кровообращение в сосудах стенок кишечника в результате атеросклеротических изменений и сужения артериального русла;
• нарушение нормальной микрофлоры кишечника – преобладание условно-патогенной флоры приводит к воспалительным процессам в слизистой оболочке.
Механизм развития воспаления связан с тем, что в результате воздействия повреждающего фактора, происходит гибель клеток слизистой оболочки, усиливается кровоснабжение участка (гиперемия), возникает боль и нарушение функции (клетки воспаленного участка не секретируют ферменты, прекращается всасывание питательных веществ).
Классификация
Воспаление кишечника разделяется на несколько видов, в зависимости от локализации воспаления, длительности процесса и причин возникновения.
По локализации процесса воспаление кишечника разделяется на такие виды:
1. воспаление 12-перстной кишки (дуоденит) – процесс развивается в начальном отделе тонкого кишечника, отдельно выделяют воспаление луковицы двенадцатиперстной кишки (место перехода желудка в тонкий кишечник);
2. воспаление тонкого кишечника (энтерит) – может быть воспаление на ограниченном участке, но чаще бывает на протяжении всего тонкого кишечника;
3. воспаление толстого кишечника (колит) – бывает как при инфекциях, так и при аутоиммунных процессах, воспаление обычно возникает на протяжении всего толстого кишечника.
По длительности процесса выделяют:
• острое воспаление – период времени, при котором развивается воспаление, не превышает 1-го месяца;
• хроническое воспаление – процесс длится от полугода и дольше.
По причинному фактору все воспалительные процессы в кишечнике разделяются на 2 группы:
• инфекционные – причиной является любой инфекционный возбудитель (чаще всего бактерии), эти воспалительные процессы еще называются острыми кишечными инфекциями;
• неинфекционные – все остальные причинные факторы (аутоиммунные процессы, наследственные генетические факторы, погрешности в диете, и пр.).
Симптомы воспаления кишечника
Для воспалительных заболеваний кишечника характерны ряд общих симптомов, которые не зависят от локализации процесса и причин возникновения:
• боль в животе – характер давящий или распирающий, без четкой локализации, возникновение боли связано со спазмом гладких мышц стенок кишечника;
• тошнота – указывает на воспаление тонкого кишечника или двенадцатиперстной кишки, возникает после употребления пищи;
• рвота – бывает при воспалении в верхних отделах кишечника после приема пищи, обычно ровота приносит облегчение;
• вздутие живота – обусловлено повышенным образованием газов вследствие недостаточности пищеварительных ферментов при воспалении в тонком кишечнике;
• неустойчивый стул – может быть послабление стула, вплоть до развития диареи (острая кишечная инфекция), воспаление толстого кишечника чаще сопровождается склонностью к запорам;
• похудание – результат недостаточного всасывания питательных веществ из тонкого кишечника;
• анемия (малокровие) – снижение содержания гемоглобина в крови вследствие недостаточного поступления железа в организм из воспаленного кишечника.
Диагностика заболеваний
Диагностика проводится для уточнения диагноза, причины и локализации воспаления. Для этого используются такие дополнительные методы лабораторного и инструментального обследования:
• клинический анализ крови – повышение скорости оседания эритроцитов (СОЭ) и количества лейкоцитов позволяет заподозрить наличие воспалительного процесса в организме;
• копрограмма – лабораторное исследование кала дает возможность оценить функцию кишечника, выявить недостаточность пищеварительных ферментов (по непереваренным остаткам пищевых волокон);
• бактериологическое исследование кала – исследование кала на наличие бактерий, их идентификации и определения чувствительности к антибиотикам для выбора адекватного лечения;
• фиброэзофагогастродуоденоскопия (ФЭГДС) – эндоскопическое обследование слизистой оболочки желудка и двенадцатиперстной кишки с помощью оптоволоконной трубки с камерой и освещением, при необходимости есть возможность взять кусочек слизистой оболочки для гистологического исследования (биопсия);
• колоноскопия – принцип тот же, что и ФЭГДС, только датчик вводится не через рот, а через задний проход, обследуется толстый кишечник, оценивается состояние слизистой оболочки, локализация воспаления;
• видеокапсульная эндоскопия – современный метод обследования кишечника, при котором пациент проглатывает капсулу с освещением и камерой, капсула проходит через все отделы кишечника в течении суток, информация передается посредством радиоволн на компьютер, позволяет оценить состояние слизистой оболочки всего кишечника.
Чем и как лечить воспаление кишечника?
Лечение воспаления кишечника является комплексным и включает несколько направлений в терапии:
• Этиотропная терапия направлена на исключение причины воспаления. Для уничтожения бактерий используются антибиотики. Иммунодепрессанты (препараты, снижающие активность иммунной системы) необходимы при аутоиммунном воспалении. Для уничтожения гельминтов принимаются противоглистные средства – пиперазин, альбендазол.
• Диета при воспалении кишечника является основополагающим фактором в успешном лечении, используется меню, которое максимально снижает нагрузку на воспаленную слизистую оболочку. Рекомендуются такие продукты – нежирные сорта мяса, курица, овощи и фрукты, черный хлеб, нежирные молочные продукты. Все блюда готовятся на пару или варятся, их нельзя жарить, коптить или готовить на открытом огне.
• Патогенетическая терапия используется для того, чтобы снять воспаление, применяются противовоспалительные средства и сорбенты, которые связывают токсины, находящиеся в просвете кишечника. Для уменьшения нагрузки на кишечник и создания функционального покоя, используются ферментные препараты, которые содержат пищеварительные ферменты – панкреатин, мезим.
• Симптоматическая терапия помогает облегчить состояние больного, снять болевые ощущения с помощью спазмолитиков (препараты, снимающие спазм кишечника – но-шпа), обезболивающие. Для уменьшения вздутия принимают пеногасители – эспумизан.
Следует помнить, что в большинстве случаев хроническое воспаление тонкого кишечника может быть вызвано погрешностями в диете, поэтому рекомендации в отношении питания полезны не только для лечения, но и для профилактики воспаления кишечника.
Источник
