Перифокальное воспаление при туберкулезе
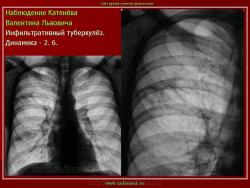
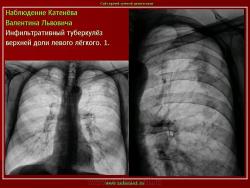
Инфильтративный туберкулез легких.
ИТЛ – вторичная форма ТБ, распространенное поражение легких, возникающее на фоне специфической гиперсенсибилизации легочной ткани и значительного усиления экссудативной тканевой реакции в зоне воспаления.
Патогенез: прогрессирование очагового ТБ и развитием перифокального воспаления вокруг очага с формированием инфильтрата (поэтому локализуются чаще в I, II, VI сегментах легкого) при ИДС (эндогенная реактивация) или массивном экзогенном суперинфицировании.
Патоморфология:
а) при преобладании экссудативной реакции и незначительном снижении иммунитета специфическое воспаление распространяется за пределы дольки (бронхолобулярный инфильтрат – 2-3 легочные дольки);
б) при умеренных нарушениях иммунитета и формировании экссудативно-пролиферативной реакции – инфильтрат в пределах сегмента (округлый)
в) при резком нарушении иммунитета и формировании экссудативно-альтеративной реакции – поражение нескольких сегментов (облаковидный инфильтрат)
Перисциссурит – инфильтрат по ходу главной или добавочной междолевой щели.
г) при дальнейшем снижении иммунитета и формировании альтеративно-экссудативной реакции – поражение всей доли с образованием в ней множественных полостей распада (лобит), из которых инфекция вновь распространяется бронхогенным путем
Клиника:
а) бронхолобулярный и округлый инфильтраты: слабо выраженны с-мы, астеновегетативный с-м, выявляются случайно при ФГ; пораженная половина ГК отстает в акте дыхания, плеврит с напряжением дыхательных мышц, напряжение и болезненность мышц надплечья (с-м Воробьева-Поттенджера)
б) облаковидный и перисциссурит: острое начало, выраженная интоксикация, небольшой продуктивный кашель, иногда кровохарканье
в) лобит: резкое усиление интоксикации и кашля, увеличение мокроты; интоксикация периодически возрастает и уменьшается (за счет появления новых бронхогенных очагов отсева)
При б+в: + притупление легочного звука, усиление голосового дрожания, везикулобронхиальное дыхание, мелкопузырчатые (над зоной поражения) и среднепузырчатые (над полостью распада) хрипы
Зоны тревоги – места наиболее частых локализаций инфильтратов: над- и подключичные пространства, надлопаточная, межлопаточная, подмышечная области
Диагностика:
1. Проба Манту (нормергическая при бронхолоб. и округл., гиперергическая при облаков., перисцисс, в начале лобита)
2. Бактериологическое исследование: массивное бактериовыделение (максимальное при лобите), хорошие результаты МиСк и посева
3. Исследование мокроты: свежие эластические волокна (зн. полость распада), обызвествленные эласт. волокна, соли кальция (зн. обострение старых ТБ очагов)
4. Рентгендиагностика:
а) бронхолобулярный инфильтрат: ограниченное затемнение полигональной формы чаще в кортикальной зоне I, II, IV сегментов до 3 см, малая интенсивность, размытые контуры, вытянуто по направлению к корню
б) округлый: ограниченное затемнение округлой формы, средняя интенсивность, ясные не резкие контуры (в подключичной области – инфильтрат Ассманна-Редекера); от медиальных отделов затемнения к корню иногда отходит воспалительная дорожка (с-м «тенисной ракетки»); при распаде – полости в центре
в) облаковидный – неравномерное затемнение в пределах нескольких сегментов, контуры без ясных границ («растворяются» в окружающей ткани); несколько полостей распада, реже одна крупная
г) перисциссурит: затемнение треугольной формы с отчетливой нижней границей, основание – кнаружи (треугольник Сержана)
д) лобит: синдром распространенного затемнения с подчеркнутыми листками плевры (при поражении средней доли – треугольное затемнение вершиной кнаружи)
5. Лабораторные показатели: соответствуют объему поражения и интоксикации
Исходы : рассасывание, рубцовые тяжи, очаговые тени; каверна, пневмофиброз, туберкулема
Осложнения: казеозная пневмония, кровохарканье, пневмоторакс, ателектаз, туберкулезный менингит, плеврит.




Источник
Инфильтративный туберкулез лёгких.
Литературная ссылка с фрагментами собственных наблюдений к случаям из практики:
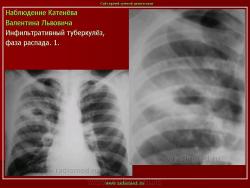
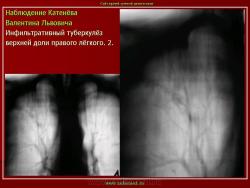
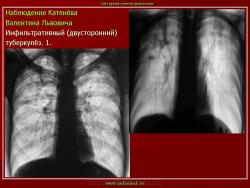
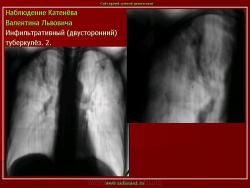
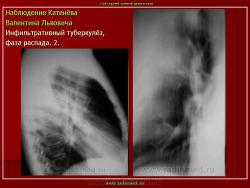
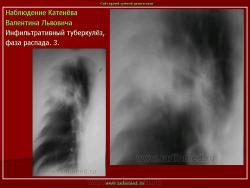
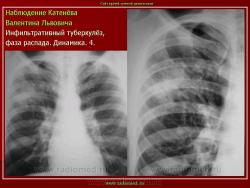
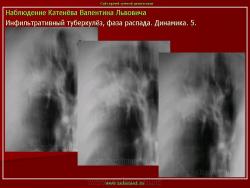
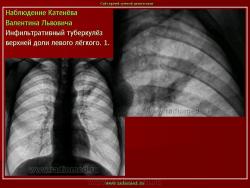
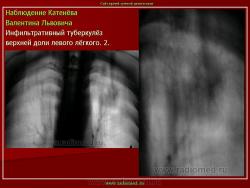
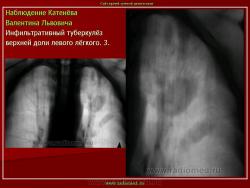
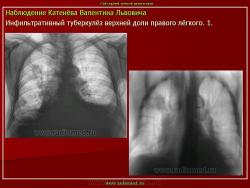
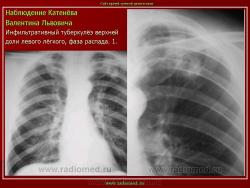
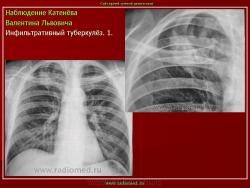
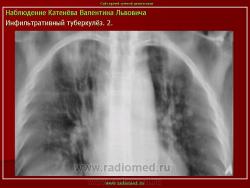
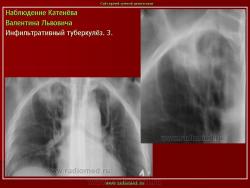
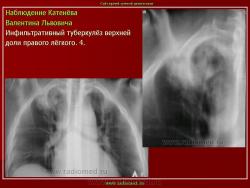
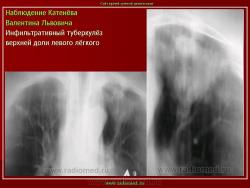
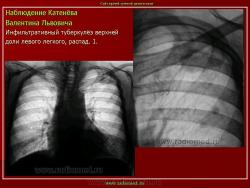
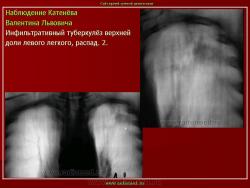
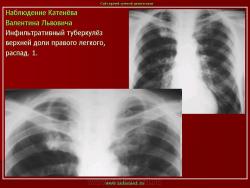
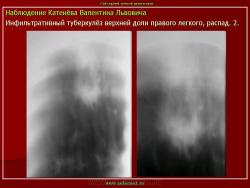
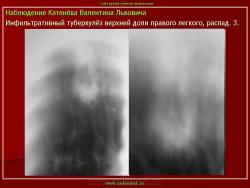
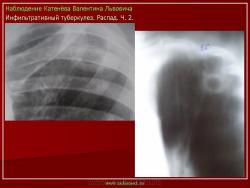
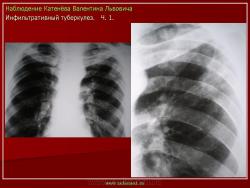
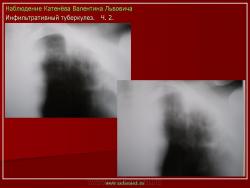
1. «Сочетанная патология – очаговый (в дальнейшем инфильтративный) туберкулёз левого лёгкого и эпителиома (мезотелиома) правого лёгкого (части 1 и 2)».
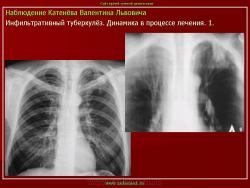
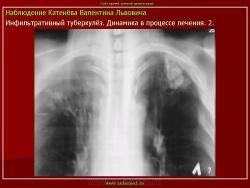
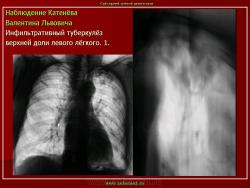
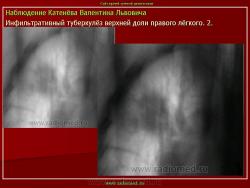
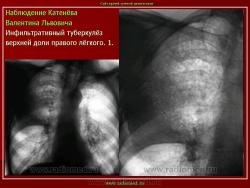
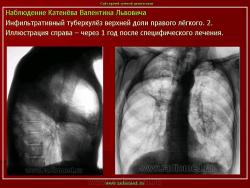
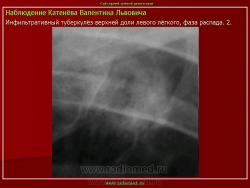
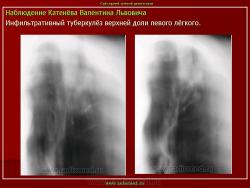
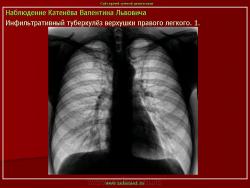
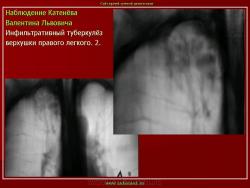
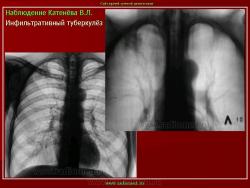
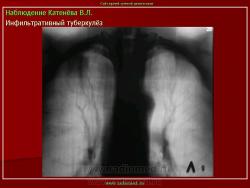
2. «Инфильтративный туберкулёз лёгких, выявленный при профилактической флюорографии».
В. Л. Катенёв – заведующий рентгенологическим отделением МУЗ «Красногвардейская ЦРБ» Белгородской области.
Инфильтративный туберкулёз лёгких характеризуется выраженной экссудативной реакцией воспаления и наклонностью к быстрому распаду казеозного некроза, а также довольно быстрой динамикой:
– он либо прогрессирует с образованием каверны и очагового обсеменения либо;
– подвергается регрессии и переходит в очаговую форму туберкулёза.
Инфильтративный туберкулёз, как правило, развивается на фоне старых туберкулёзных очагов в результате реактивации в них инфекции.
По мнению многих исследователей, в современных условиях инфильтративный туберкулез протекает бессимптомно или с малым количеством симптомов, особенно в начальной стадии заболевания.
Симптомы общей интоксикации или же такие, как кашель, боли в груди, кровохарканье, не являются достоверными для установления диагноза туберкулеза.
Рентгенологическое исследование имеет ведущее значение в диагностике и дифференциальной диагностике данной формы туберкулеза легких.
По рентгенологической картине различают четыре основных варианта инфильтративного туберкулёза лёгких:
1. Лобулярный или ограниченный инфильтрат.
2. Облаковидный или круглый инфильтрат.
3. Сегментарная, долевая туберкулёзная пневмония.
4. Перисциссурит.
По А.И. Рабухину, 1983.: 1.Бронхолобулярный инфильтрат, 2. Округлый или овальный инфильтрат, 3. Облаковидный инфильтрат, 4.Перисциссурит, 5. Лобит, 6. Казеозная пневмония, 7. Ложноопухолевая форма инфильтрата.
Обязательными условиями для установления диагноза инфильтративного туберкулёза являются:
– размер патологической тени более 15 мм.;
– нерезкость хотя бы части контура тени.
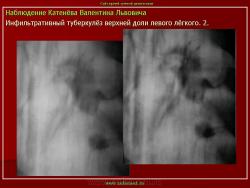
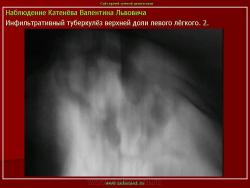
Лобулярный инфильтрат морфологически представляет собой фокус казеозного некроза, захватывающий дольку лёгкого. Процесс развивается на фоне старых очаговых изменений.
(Иллюстрации 1, 2. Фрагменты рентгенограммы и томограммы – «лобулярный инфильтрат»).
Процесс развивается на фоне старых очаговых изменений, которые не всегда отчетливо определяются при рентгенологическом исследовании.
Данная форма туберкулеза отличается от очагового:
– размерами отдельных фокусов;
– большим объемом поражения легкого.
Как и для очагового туберкулеза легких, для ограниченного инфильтрата характерны те же признаки воспаления: выраженная зона инфильтрации вокруг старых очагов, образование более свежих фокусов воспаления и очагов отсева в пределах сегмента.
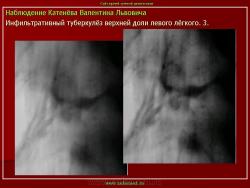
Облаковидный и круглый инфильтрат (инфильтрат Ассмана, инфильтрат Редекера) оба образования считаются одним и тем же вариантом инфильтративного туберкулёза, но находящимся в различных фазах развития.
Инфильтрат Ассмана характеризуется малоинтенсивной тенью без четких контуров и чаще всего располагался в заключичном пространстве (Иллюстрации 3, 4. Фрагменты рентгенограммы и томограммы.).
Инфильтрат Редекера – инфильтрат округлой формы с довольно четкими контурами. (Иллюстрации 5, 6. Фрагменты рентгенограммы и томограммы.).
Оба эти образования следует считать одним и тем же вариантом инфильтративного туберкулеза, но находящимся в разных фазах развития.
Диаметр таких инфильтратов достигает 3 – 5 см. Они имеют, как правило, нечеткие контуры, часто в них формируются деструкции и каверны (иллюстрации 7, 8).
Заживление идет путем отторжения казеоза с образованием рубца или очага (иллюстрации 9, 10).
Если деструкция не образуется, то инфильтрат превращается в туберкулому (иллюстрация 11).
В окружающей легочной ткани при томографическом исследовании обнаруживают очаговые изменения, что имеет значение для дифференциальной диагностики (иллюстрация 11).
Сегментарное или долевое поражение имеет различное происхождение.
1. При прогрессировании ограниченного инфильтрата процесс может захватить один – два сегмента лёгкого (иллюстрация 12).
Рентгенологическая картина:
– неоднородное затемнение пораженного участка лёгкого, на фоне которого видны отдельные очаги и более крупные фокусы с деструкцией или без неё (иллюстрация 13);
– при слиянии этих фокусов могут формироваться полости распада значительных размеров с неровным внутренним контуром и секвестрами казеоза внутри полости.
2. Туберкулёзное поражение сегмента или доли лёгкого может быть обусловлено лимфо – бронхиальным туберкулёзом, осложненным стенозом бронха. При лимфобронхиальном туберкулёзе, когда имеется фистула, через которую в просвет бронха выделяются казеозные массы, и иногда частицы обызвествленных лимфатических узлов (бронхолиты), возникают условия для нарушения бронхиальной проходимости, бронхогенному обсеменению доли и развитию в ней воспалительного процесса. Чаще такие изменения наблюдаются в средней доле, в верхней доле слева и справа.
Рентгенологическая картина:
– затемнение доли или сегмента с хорошо подчеркнутой междолевой щелью, причем уменьшение пораженной доли или сегмента может быть выражено незначительно;
– на фоне затемнения видны более интенсивные участки, напоминающие очаги, а также просветы долевого и сегментарных бронхов (иллюстрации 14, 15).
16.
17.
Перисциссурит – это вариант инфильтративного поражения лёгкого, при котором процесс локализуется в верхней доле вдоль междолевой щели, занимая частично 2 – 3 сегмента. Нижняя граница тени прилежит к междолевой плевре, поэтому чётко отграничена, а верхняя нечеткая, размытая (иллюстрации 16, 17). Так же, как и при других вариантах инфильтративного туберкулёза может наблюдаться распад.
Рентгенологическая картина инфильтративного туберкулёза сходна с пневмонией. Наиболее частой локализацией инфильтративного туберкулёза является верхняя и задняя зоны, причем в 1/3 случаев процесс носит полисегментарный характер.
Использованния литература:
1.Клиническая рентгенология (руководство). Т.1. Рентгенодиагностика заболеваний органов грудной полости (под. Ред. Г.А. Зедгенидзе). АМН СССР. М., Медицина.1983.
1.Линденбратен Л.Д., Наумов Л.Б. Рентгенологические синдромы и диагностика болезней лёгких. М., Медицина, 1972.
2. Помельцов К.В. Рентгенодиагностика туберкулёза лёгких. М., Медицина, 1975 .
3. Прозоров А.Е., Рентгенодиагностика туберкулёза лёгких. М., Медгиз, 1940.
4.Розенштраух Л.С., Рыбакова Н.И., Виннер М.Г. Рентгенодиагностика заболеваний органов дыхания. Руководство для врачей. М., Медицина. 1987.
13.
12.
11.
9.
10.
7.
8.
3.
4.
1.
2.
Источник
Туберкулезный плеврит – это воспаление плевры туберкулезной этиологии, протекающее как в сухой форме, так и с накоплением экссудата в плевральной полости. Основные симптомы туберкулезного плеврита – колющая боль в боку, сухой кашель, одышка, субфебрильная или фебрильная температура тела, недомогание. При постановке диагноза учитывается рентгенологическая картина, результаты пробы Манту, обнаружение МБТ в мокроте или плевральном экссудате, данные плевроскопии. Лечение туберкулезных плевритов осуществляется туберкулостатическими препаратами, кортикостероидами, НПВС; при массивной экссудации показана серия плевральных пункций для аспирации выпота; в фазе рассасывания назначается ЛФК, физиопроцедуры.
Общие сведения
Туберкулезный плеврит – специфическая реакция листков плевры, обусловленная воздействием микобактерий туберкулеза. Туберкулезный плеврит может развиваться как самостоятельная форма туберкулезной инфекции либо сопровождать течение других клинических вариантов туберкулеза легких. Иногда поражение плевры служит проявлением полисерозита – воспаления серозных оболочек туберкулезной этиологии. В структуре туберкулеза органов дыхания туберкулезный плеврит составляет 8-14%. Распространен преимущественно среди лиц молодого возраста (до 40 лет), несколько чаще болеют мужчины. На долю плеврита туберкулезного генеза приходится почти половина всех экссудативных плевритов, что не может не вызывать настороженности специалистов в области фтизиатрии и пульмонологии.

Туберкулезный плеврит
Причины
В большинстве случаев туберкулезный плеврит развивается на фоне активного туберкулеза легких: очагового, инфильтративного, диссеминированного, туберкулеза ВГЛУ, первичного туберкулезного комплекса и пр. Изредка возникает как самостоятельная клиническая форма в отсутствие признаков туберкулезного поражения других органов. У больного туберкулезом плевритом может осложниться спонтанный или искусственный пневмоторакс (коллапсотерапия).
Микобактерии туберкулеза проникают в плевральную полость одним их трех возможных способов: контактным путем (из легочных очагов распада субплевральной локализации), лимфогенным путем (при распространении по лимфатическим путям) и гематогенным путем (по системе кровеносных сосудов при наличии бактериемии). Источником распространения МБТ в плевру служат внутригрудные лимфатические узлы или реактивировавшиеся очаги туберкулеза в легком. Необходимым условием развития туберкулезного плеврита является специфическая сенсибилизация плевральных листков.
Благоприятствуют возникновению туберкулезного процесса в плевре следующие факторы:
- переохлаждение
- гиповитаминозы и недостаточное питание
- прием ГКС и иммунодепрессантов
- сопутствующие заболевания (онкопатология, сахарный диабет)
- тесный контакт с больным туберкулезом.
Патогенез
В ответ на внедрение МБТ развивается воспалительный отек, гиперемия и утолщение плевральных листков. Вскоре на них появляются множественные милиарные бугорки, иногда – более крупные очаги с казеозным некрозом. Указанные изменения сопровождаются выраженной экссудативной реакцией – пропотеванием и накоплением жидкости в плевральной полости. Характер экссудата (фибринозный, серозный, кровянистый, гнойный) зависит от патоморфологических изменений в плевре.
Классификация
В зависимости от наличия/отсутствия и характера выпота туберкулезные плевриты бывают фибринозными (сухими) и экссудативными (выпотными). В последнем случае может встречаться серозный, геморрагический, холестериновый, гнойный экссудат.
- Фибринозный (сухой) плеврит протекает с минимальным количеством экссудата, в котором повышено содержание фибрина. Жидкая часть экссудата быстро рассасывается, а фибрин откладывается на плевральных листках. Со временем между плевральными листками образуются фиброзные тяжи, полость плевры частично или полностью облитерируется – сухой плеврит переходит в адгезивный (слипчивый) плеврит.
- Экссудативный (выпотной) плеврит. Самый частый вариант туберкулезного плеврита – экссудативный. Количество выпота обычно значительное, экссудат быстро прибывает вновь после аспирации в ходе торакоцентеза. По преобладающему клеточному составу различают следующие виды экссудата: лимфоцитарный, эозинофильный и нейтрофильный. При резком повышении проницаемости капилляров плевры и выходе большого числа эритроцитов характер экссудата становится серозно-геморрагическим или геморрагическим. Холестериновый экссудат имеет густую консистенцию, желтый цвет, в нем определяется большое количество холестерина. Серозно-гнойный и гнойный экссудат обычно образуется при обширной казеозно-некротической реакции плевры.
По локализации различают верхушечный, междолевой, костальный, наддиафрагмальный, парамедиастинальный туберкулезный плеврит. Обычно поражение одностороннее, двусторонний плеврит туберкулезной этиологии развивается редко (1,5%). В клиническим плане наиболее значимо выделение следующих видов туберкулезного плеврита: аллергического, перифокального, туберкулеза плевры и гнойного плеврита. В течении туберкулезного плеврита выделяют 3 периода:
- 1) накопления экссудата и нарастания клинических проявлений
- 2) стабилизации
- 3) рассасывания экссудата и стихания клинических признаков.
Симптомы туберкулезного плеврита
Аллергический плеврит
Аллергическая форма плеврита возникает у лиц с первичным туберкулезом, имеющих повышенную чувствительность к туберкулину и склонных к выраженной гиперергической реакции. Клиника разворачивается остро: резко повышается температура тела, фебрилитет сохраняется в течение 10-14 дней. Поскольку в это время происходит быстрое накопление серозного выпота, возникает одышка, боль в боку, тахикардия. Резорбция экссудата происходит в течение месяца, однако при большом объеме выпота этот процесс может принимать затяжное течение. Одновременно с плевритом (иногда до или после него) появляются фликтены, узловатая эритема, полиартрит.
Перифокальный плеврит
Перифокальный туберкулезный плеврит начинается подостро или исподволь. Нередко пациенты связывают появление симптомов с предшествующим переохлаждением или ОРВИ. Больных беспокоит сухой кашель, покалывание в груди, непостоянный субфебрилитет. Усиление боли в боку провоцируется глубоким дыханием, положением на больном боку, надавливанием на межреберья. Болевой синдром нередко принимается за миозит, плексит, межреберную невралгию, стенокардию, а при иррадиации в живот – за приступ острого холецистита.
Если перифокальный плеврит протекает с накоплением серозного экссудата, клиническая картина становится более выраженной: повышенная температура тела определяется постоянно, возникает тахикардия, одышка, потливость. Течение перифокального туберкулезного плеврита затяжное (4-6 недель), часто рецидивирующее.
Туберкулезный плеврит
Туберкулез плевры может протекать в форме диссеминированного, очагового процесса, казеозно-некротической реакции. Может сопровождаться накоплением серозного, серозно-гнойного или гнойного выпота. Течение туберкулеза плевры упорное и длительное. Начало заболевания подострое или малосимптомное. Преобладают симптомы интоксикации и лихорадка.
Особой разновидностью экссудативного туберкулезного плеврита служит эмпиема плевры. Клиническая картина характеризуется интоксикацией тяжелой степени: температурой тела выше 39°С, ознобами, ночными потами, выраженной слабостью. Постепенно нарастает одышка и тахикардия, появляются тянущие боли в боку, снижается масса тела. Возможно образование бронхоплеврального свища, о чем свидетельствует откашливание гнойного экссудата. Длительно существующий гнойный плеврит может осложниться флегмоной грудной стенки, образованием плевроторакального свища, амилоидозом внутренних органов.
Диагностика
Различные формы туберкулезного плеврита имеют свои характерные физикальные, аускультативные, рентгенологические и лабораторные данные. Поэтому при малейших подозрениях на туберкулезную этиологию заболевания пациент должен быть проконсультирован фтизиатром.
- На аллергический характер туберкулезного плеврита указывает выраженная эозинофилия в крови и плевральном экссудате. В ходе диагностической плевральной пункции получают серозный экссудат, однако МБТ в нем, как правило, не обнаруживаются. При проведении видеоторакоскопии может определяться гиперемия плевральных листков.
- При фибринозном плеврите пораженная сторона грудной клетки отстает при дыхании, выслушивается шум трения плевры, определяется укорочение перкуторного звука. При проведении рентгенографии легких обнаруживаются плевральные наслоения (шварты). По данным УЗИ плевральной полости экссудат не выявляется или определяется в скудном количестве.
- Иная картина типична для экссудативного туберкулезного плеврита. Физикальное обследование выявляет сглаженность (при большом объеме экссудата – выбухание) межреберий, притупление перкуторного звука над областью скопления экссудата, смещение структур средостения в здоровую сторону. В острой фазе изменения гемограммы характеризуются значительным лейкоцитозом и ускорением СОЭ, лимфо- и эозинопенией. При рентгенологическом и ультразвуковом исследовании определяется свободная жидкость в полости плевры. Детальная оценка состояния легочной ткани возможна только после эвакуации экссудата. Диагноз гнойного плеврита подтверждается при получении гнойного экссудата во время плевральной пункции.
Плеврит туберкулезной этиологии требует дифференциации с плевритами, сопровождающими пневмонию, мезотелиому плевры, рак легкого, ТЭЛА, застойную сердечную недостаточность, коллагенозы. В сомнительных случаях верификации диагноза способствует:
- КТ легких
- плевроскопия (торакоскопия)
- проба Манту
- тонкоигольная биопсия плевры
- иммунологические иследования (T-SPOT.TB, тест QuantiFERON)
Лечение туберкулезного плеврита
Лечение стационарное. В период экссудации и лихорадки назначается постельный режим. Рекомендуется питание с ограничением соли и жидкости, большим количеством белка и витаминов. При любом клиническом варианте туберкулезного плеврита назначается терапия 3-4-мя противотуберкулезными препаратами (изониазид, рифампицин, этамбутол, пиразинамид, стрептомицин) не менее чем на 9 месяцев. При выраженной экссудации и гиперергии проводится курс лечения кортикостероидами (преднизолоном) – это позволяет добиться прекращения дальнейшего накопления выпота.
В случае продолжающейся экссудации проводятся повторные плевральные пункции с введением химиопрепаратов в полость плевры. Добиться скорейшего расправления легкого и облитерации плевральных листков помогает дренирование плевральной полости с наложением активной вакуумной аспирации. В период резорбции экссудата применяются НПВС, электрофорез, дыхательная гимнастика.
При наличии бронхоплеврального свища требуется его хирургическое закрытие. При туберкулезной эмпиеме плевры может выполняться интраплевральная торакопластика, плеврэктомия с декортикацией легкого.
Прогноз и профилактика
При своевременном и полноценном лечении туберкулезного плеврита прогноз благоприятный. Летальность от туберкулеза плевры (главным образом от хронической эмпиемы плевры) составляет 1-2%. У пациентов, не получавших лечение, или получавших его не в полном объеме, в ближайшие три года может развиться диссеминированный туберкулез легких. Профилактика туберкулезного плеврита такая же, как и при других клинических формах инфекции (проведение вакцинации и туберкулинодиагностики среди детей и подростков, профилактической флюорографии среди взрослого населения, исключение контактов с больными туберкулезом и т. д.).
Источник
