Почему у детей чаще чем у взрослых наблюдается воспаление среднего уха
Когда ребёнок жалуется на появление острой боли в ушке, плачет и капризничает – такое состояние малыша выведет из равновесия даже самого стойкого и опытного родителя. Острую стреляющую боль в ухе нелегко вынести взрослому человеку, что уж говорить про детей.
Боль сигнализирует о появлении в ухе воспалительного процесса. То есть развивается отит. По статистике, к пятилетнему возрасту почти каждый ребёнок хотя бы раз, но успевает переболеть этим заболеванием.
Чтобы облегчить состояние малыша и избавиться от болезни, каждый родитель должен уметь отличать первые признаки болезни, знать, какое лечение подойдёт ребёнку, а также какие меры нужно предпринять, чтобы предупредить отит в будущем. Давайте, разберёмся!
Разновидности болезни
Наше ухо состоит из трёх областей: наружной, средней и внутренней. Первая — это видимая часть уха, которую мы в повседневной жизни и называем ухом. Средний и внутренний отделы не видны и имеют сложное строение. Появление острого воспаления уха у детей может коснуться каждой из его части, поэтому диагноз подразделяют соответственно на наружный, средний и внутренний отит.
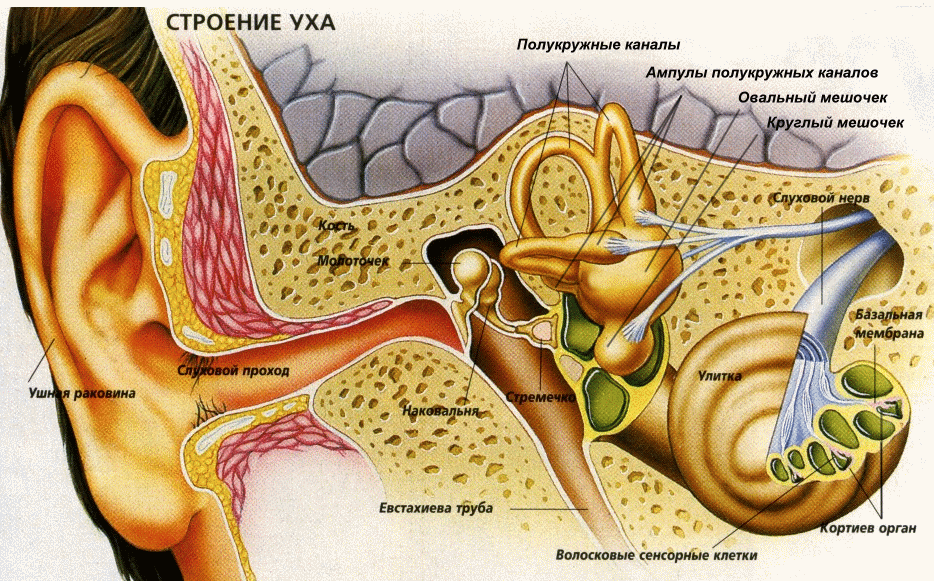
Две трети зафиксированных случаев болезни приходится на острый средний отит. У детей до года – двух лет этот процент ещё выше. Так как болезнетворные микроорганизмы попадают в среднее ухо из носоглотки.
Острое воспаление среднего уха представлено катаральной, экссудативной и гнойной стадиями. Катаральное воспаление считается острым воспалением начальной стадии. В этот период больной начинает ощущать заложенность в ухе и ухудшение слуха. При экссудативной форме образуется вязкий секрет — именно он, накапливаясь, вызывает болевые ощущения. Отличительная особенность острого процесса этого типа воспаления — гноетечение из уха. Это самая тяжёлая разновидность болезни, сопровождаемая высокой температурой.

Если средний острый отит у детей не лечить, начинается развитие отита внутреннего отдела — лабиринтит. Для детей такое состояние крайне опасно и требует правильного лечения. Иначе последствия могут быть очень тяжелыми.
Исходя из продолжительности заболевания, разделяют отит в острой форме, подострой и хронической. Острое течение болезни характеризуется стремительным началом, длится такое состояние не больше трёх недель. Если болезнь у ребёнка длится от трёх недель до трёх месяцев, мы говорим о подострой форме. Если острое заболевание не лечить или лечить острый воспалительный процесс неправильно, произойдёт хронизация воспалительного процесса. Такое заболевание уже будет длиться более трёх месяцев.
Почему возникает воспаление среднего уха?
Как мы упоминали, дети подвержены заболеваниям уха намного чаще, нежели взрослые. И это легко объясняется. Главная причина развития болезни напрямую связана с особенностями слуховой трубы ребёнка. Анатомия евстахиевой трубы такова, что она короче и шире, чем слуховая труба взрослого человека. А отсутствие изгибов позволяет инфекции беспрепятственно проникать из носоглотки в полость среднего уха.
Причинами возникновения отита являются:
- переохлаждение или, наоборот, перегревание тела;
- имеющиеся в организме хронические инфекции у детей (например, хронические воспалительные процессы носоглотки, откуда инфекция может легко попасть в ухо);
- аденоиды;
- слабый иммунитет;
- аллергический ринит;
- повреждения уха;
- неправильное кормление грудничков: детей на грудном вскармливании нельзя кормить лёжа на спине – в таком положении молоко может попасть из полости носа и глотки в барабанную полость и запустить там воспалительный процесс.
Наружное и внутреннее ухо: причины воспаления
Воспаление наружного уха проявляется при попытках почистить уши посторонними предметами, в ходе чего в них проникает инфекция. Отит может появиться при попадании бактерий в кровь через ранки и повреждения кожных покровов уха. Поэтому родителям нужно следить, чтобы малыш никогда не ковырял в слуховом проходе острым предметом.
Некоторые родители чересчур усердствуют, ежедневно проводя детям гигиену ушей и вычищая из них серу, что в корне неправильно. Сера — это естественный барьер от защиты от болезнетворных организмов, поэтому подобная излишняя чистоплотность открывает путь бактериям в дальние области уха.
Появление отита наружного может быть спровоцировано попаданием в ухо воды, в которой содержатся возбудители болезни, к примеру, во время купания в загрязнённых водоёмах.
Лабиринтит или внутренний отит в острой форме проявляется при отсутствии своевременного лечения острого течения отита среднего уха. Инфекция способна проникнуть во внутреннее ухо через оболочки мозга (при менингите) или с кровотоком, если болезнетворные микроорганизмы уже присутствуют в организме. Дети с таким диагнозом нуждаются в незамедлительной помощи врача-оториноларинголога. Если должное лечение воспалительного заболевания внутреннего уха не оказывается, прогноз для жизни и здоровья может быть неблагоприятным.
Признаки отита
С какими же симптомами отита у малышей сталкиваются родители? Симптоматика непосредственно зависит от места расположения воспаления.
При наружном воспалении видимая часть органа слуха краснеет и отекает, больного беспокоит зуд. Ещё один признак наружного воспаления — боль во время пережёвывания пищи или глотании. Если у ребёнка болит ушная раковина — это нетрудно проверить: слегка потяните за мочку уха, и по реакции малыша всё сразу будет понятно. Заболевание наружного уха бывает очаговым или диффузным. При очаговом воспалении проявляются фурункулы, то есть воспаление точечное. Как только фурункул созревает, и из него выходит гнойное содержимое, болевой синдром проходит. При диффузном типе течения воспаляется слуховой проход полностью или какая-то его область. Кожные покровы слухового прохода при этом шелушатся, зудят, иногда проявляются волдыри.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
При остром среднем отите проявления недуга зависят от характера воспаления. При отите у детей с катаральной форме заболевания у ребёнка появляется следующая симптоматика:
- острая боль, которая периодически отдаёт в виски или челюсть (в ухе «стреляет»);
- повышенная температура тела;
- чувство заложенности в ушах;
- сонливость, малыш становится капризным, беспокойным;
- иногда возможна рвота.
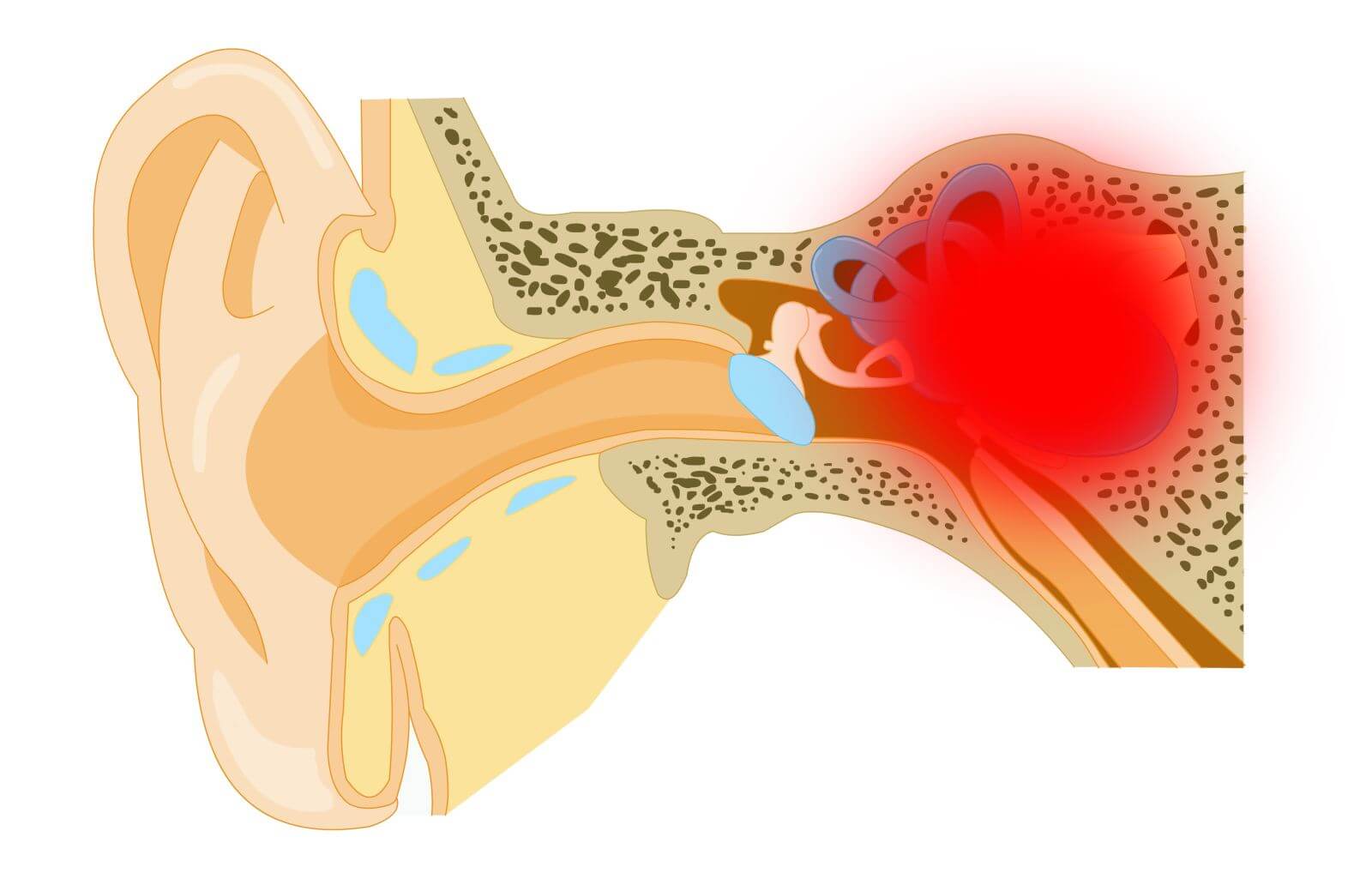
Если своевременное лечение острого отита у ребёнка на начальной стадии не проводить, болезнь перейдёт в гнойную стадию. При ней боль становится более нетерпимой, слух заметно снижается. Если произошла перфорация (разрыв) барабанной перепонки, из уха начинается гноетечение.
Если лечение острой формы отита не проходило на должном уровне либо было начато очень поздно, с большой долей вероятности заболевание станет хроническим. При таком заболевании симптомы выражены слабо, болевые ощущения терпимы. Для хронического диагноза характерны гнойные выделения из уха, поскольку барабанная перепонка не успевает зарасти, характерен звон в ушах, а слух постепенно будет ослабевать.
При лабиринтите наблюдаются частые головокружения, тошнота и рвота.
Болит ухо у грудничка: что предпринять?
С малышами дело обстоит гораздо сложнее. Грудной ребёнок не в состоянии рассказать, что и как у него болит, и родителям остаётся только внимательно наблюдать за изменениями в поведении малыша. Больной малыш становится капризным, вялым, теряет аппетит. Ни с того, ни с сего он начинает пронзительно кричать, особенно во время ночного сна. Грудным детям становится больно сосать или глотать. Больной малыш постоянно держится за больное ухо или пытается лечь на него, чтобы снизить болевые ощущения.

Малыши до года гораздо чаще подвержены воспалению органа слуха, потому что много времени проводят лёжа, а это приводит к скоплению слизистых масс в носоглотке, что является прекрасной средой для размножения бактерий.
В некоторых случаях наблюдаются рвота и диарея.
Во время лечения грудным детям назначают не ушные капли, а капли для носа. В остальном методы лечения болезни совпадают с лечением дошкольников и школьников.
Лечение острого заболевания: с чего начать?
Видя реакцию ребёнка на острую боль, многие родители теряются и не знают, что делать, чтобы облегчить состояние малыша. При малейшем подозрении на воспаление уха нужно обратиться за врачебной помощью, особенно если вы заметили гнойные выделения из уха. Чем раньше вы приступите к лечению отита, тем быстрее наступит выздоровление, а риск развития осложнений сведётся к нулю.
Лечением отита должен заниматься только ЛОР-врач! Если по какой-то причине нет возможности сразу обратиться к медикам за лечением (например, резкая боль возникла ночью), нужно обезболить ухо. При острых болях детям дают лекарственные средства на основе парацетамола или ибупрофена (например, «Панадол» или «Нурофен»). А утром нужно отправиться в клинику.
На приёме ЛОР осмотрит ребёнка с помощью отоскопа или специальной ушной воронки, определит локацию воспалительного процесса, его характер (острым или хроническим заболеванием страдает малыш) и даст рекомендации по лечению.
Не стоит лечить отит самостоятельно! Дома помимо приёма обезболивающих препаратов, нужно аккуратно высморкать больного, а у грудничка извлечь слизь специальным аспиратором. На этом проведение лечения собственными силами должно закончиться.
Некоторые родители ошибочно, без консультации с врачом, пытаются облегчить состояние больного и вылечить острый отит у ребёнка при помощи ушных капель. Но если барабанная перепонка лопнула, применять, например, спиртовые капли не только нежелательно, но и опасно!
Лечение отита у детей
При воспалениях наружного уха применяется местное лечение: фурункул или место воспаления смазывают антисептиками и делают спиртовые компрессы. Как только фурункул созревает, место его локализации обрабатывают «Мирамистином» или «Хлоргексидином» и накладывают марлевые повязки, пропитанные «Левомеколем». При необходимости назначают антибактериальные препараты.
План симптоматического лечения воспаления среднего отдела (внимание, лечение проходит под наблюдением врача) включает в себя:
- использование капель для ушей;
- лечение антибактериальными препаратами (выбор средства, его дозировка и продолжительность лечения острого заболевания зависят от возраста человека и определяются лор-врачом);
- регулярное очищение носовых ходов и использование детских сосудосуживающих капель для носа;
- приём антигистаминных препаратов для снятия отёчности;
- физиотерапевтические процедуры;
- в особо тяжёлых случаях — хирургическое вмешательство (парацентез барабанной перепонки или антротомия).
Лабиринтит лечится исключительно в условиях стационара, поскольку этот вид заболевания может спровоцировать тяжёлые осложнения отита (к примеру, менингит или сепсис).
Как вы видите, последствия отита весьма серьёзны, а временами и очень опасны. Своевременно обращайтесь за профессиональной помощью и исключительно к грамотным оториноларингологам. Правильно подобранная терапия и соблюдение рекомендаций по лечению — залог скорейшего выздоровления.
Пожалуйста, звоните, записывайтесь на приём и приходите.
Будем рады вам помочь!
Источник
Причины, частота, диагностика и лечение острого среднего отита у ребенка
Слуховая труба представляет собой орган, соединяющий среднее ухо и носоглотку. Она регулирует давление в среднем ухе, защищает его от попадания слизи и звуковых волн из носоглотки, обеспечивает отток жидкости из среднего уха.
Просвет слуховой трубы сужается в центре (перешейке) и расширяется на обоих концах. Дистальный хрящевой конец слуховой трубы открывается в носоглотку, в область трубного валика. Проксимальный костный конец заканчивается на верхнем этаже передней стенки барабанной полости, на высоте 4 мм от ее дна. Костное устье слуховой трубы всегда открыто.
Хрящевое устье в покое закрыто, но может открываться при глотании или выполнении маневра Вальсальвы. В открытии и закрытии носоглоточного устья слуховой трубы участвует несколько мышц: мышца, напрягающая небную занавеску; мышца, поднимающая мягкое небо; трубно-глоточная мышца, и мышца, напрягающая барабанную перепонку.
У детей слуховая трубка сформирована не полностью, из-за чего она не всегда способна выполнять свои функции. Длина слуховой трубы у детей равняется 18 мм, что составляет примерно половину ее длины у взрослых. Также в детском возрасте хуже функционирует мышца, напрягающая небную занавеску. Такое сочетание нескольких анатомических факторов приводит к тому, что зачастую у детей слуховая труба не способна эффективно удалять выпот из среднего уха, обеспечивать его надежную аэрацию и защиту от бактерий, населяющих носоглотку.
Предполагается, что все эти факторы являются причиной частой заболеваемости острыми средними отитами в детском возрасте. Слуховая труба достигает своих окончательных размеров к семи годам, начиная с этого возраста частота встречаемости острых средних отитов начинает постепенно снижаться.
Средний отит (воспаление среднего уха и сосцевидного отростка) является наиболее частым поводом для визита к врачу у детей дошкольного возраста. По своей продолжительности средний отит может быть подразделен на: 1. Острый: от 0 до 3 недель 2. Подострый: от 3 до 12 недель 3. Хронический: более 12 недель
Острый средний отит представляет собой заболевание, которое характеризуется наличием жидкости в среднем ухе, а также сопутствующих симптомов (оталгия, лихорадка, беспокойство). Рецидивирующий острый отит определяется как три и более случаев в течение шести месяцев или четыре и более случаев в течение 12 месяцев.
Экссудативным средним отитом называется заболевание, при котором наличие жидкости в среднем ухе не сопровождается острыми симптомами воспаления. Экссудативный средний отит и острый средний отит являются двумя разными заболеваниями. Последний характеризуется острым началом симптомов, наличием жидкости в среднем ухе, а также признаками острого воспалительного процесса.
Экссудативный средний отит может развиваться после перенесенного острого среднего отита, также его причиной может стать вирусная инфекция или дисфункция слуховой трубы. Постоянное скопление жидкости в среднем ухе может иметь отдаленные последствия, самым частым из которых является развитие кондуктивной тугоухости вследствие снижения подвижности барабанной перепонки.
Хронический гнойный средний отит характеризуется наличием гноя за барабанной перепонкой при неэффективности консервативной терапии.
а) Эпидемиология острого среднего отита. Чаще всего острым средним отитом страдают дети в возрасте 7-36 месяцев. Дети, страдающие от рецидивирующих отитов, обычно перенесли первый эпизод заболевания до первого года жизни. Дети, ни разу не болевшие средним отитом до трех лет, скорее всего, не будут страдать рецидивирующими отитами и в дальнейшем.
Экссудативный средний отит в 50% случаев возникает на первом году жизни, а затем бессимптомно персистирует у 30-40% больных. Наибольших показателей заболеваемость достигает на втором году жизни в зимние месяцы, часто экссудативный средний отит сопровождает вирусные инфекции верхних дыхательных путей. В большинстве случаев заболевание разрешается самостоятельно в течение нескольких месяцев без каких-либо вмешательств.
Повышенному риску подвержены дети с аномалиями лицевого скелета, затрагивающими функцию слуховой трубы: расщепленное небо, деформации средней зоны лица, основания черепа, полости носа и околоносовых пазух. Также риск развития среднего отита повышен у детей с синдромом Дауна, Апера, мукополисахаридозами.
Также чаще болеют дети с иммунодефицитами и затрудненным носовым дыханием (аллергия, аденоиды, опухоли полости носа и околоносовых пазух).
б) Патофизиология. У детей средний отит развивается вследствие дисфункции слуховой трубы. Недоразвитая слуховая труба занимает у детей более горизонтальное положение, что ведет к нарушению оттока жидкости из среднего уха. Усугубляет проблему отек верхних дыхательных путей, который может развиваться вследствие аллергии или инфекции. Врожденные нарушения мускулатуры неба также могут вести к дисфункции слуховой трубы.
в) Микробиология. Наиболее распространенными патогенами, вызывающими острый средний отит у детей, являются Streptococcus pneumoniae (30-50%), Haemophilus influenzae (20-30%), Moraxella catarrhalis (10-20%), и стрептококки группы A (1-5%). 100% штаммов Moraxella catarrhalis и одна треть Haemophilus influenzae вырабатывают бета-лактамазы.
г) Анамнез. К типичным признакам острого среднего отита относятся боль в ухе, лихорадка, беспокойство и гноетечение из уха (свидетельствующее о разрыве барабанной перепонки). О развитии осложнений может свидетельствовать присоединение таких симптомов, как парез лицевого нерва, головокружение, отечность в заушной области; для определения тактики лечения в этих случаях необходимо выполнение КТ (см. далее раздел об осложнениях острого среднего отита).
У большинства детей снижен слух. У детей с экссудативным средним отитом может отмечаться только снижение слуха. При разрыве барабанной перепонки вследствие острого среднего отита болевой синдром обычно не выражен, отмечается лишь небольшое снижение слуха и невысокая лихорадка.
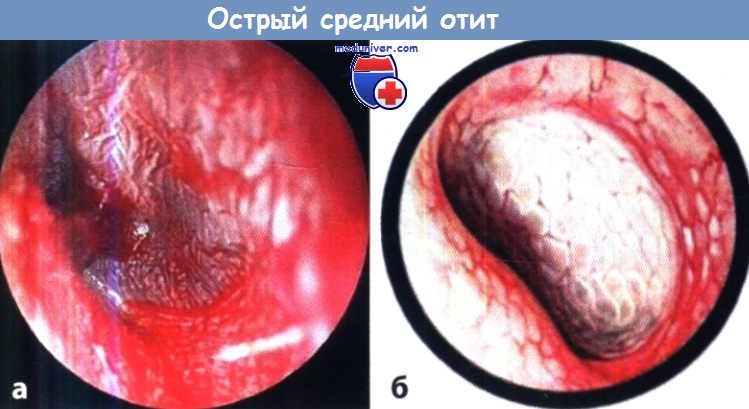
Острый средний отит (десквамативная фаза).
Барабанная перепонка резко выбухает в просвет наружного слухового прохода;
на ней из-за выраженной десквамации имеются участки серо-голубого и синюшно-красного цвета.
д) Осмотр при среднем отите у ребенка:
1. Осмотр наружного уха. Если ухо оттопырено кпереди, в заушной области имеется отек и болезненность, а задняя ушная борозда сглажена, следует заподозрить мастоидит (см. далее раздел об остром мастоидите).
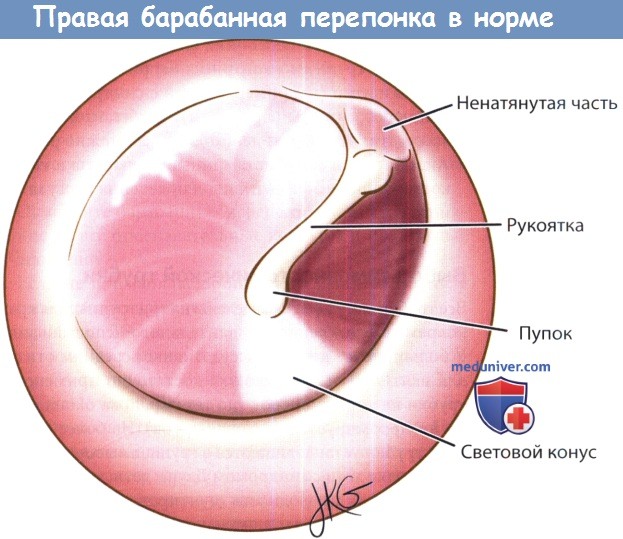
2. Пневматическая отоскопия. Нормальная барабанная перепонка полупрозрачна, четко визуализируются ориентиры среднего уха. Барабанная перепонка может иметь нормальное расположение, быть втянутой или выбухать. Острый средний отит и экссудативный отит могут сопровождаться как втяжением, так и выбуханием барабанной перепонки. Барабанная перепонка может быть желтой, мутной или синеватой, что свидетельствует о наличии жидкости в среднем ухе.
Гиперемия не является ценным диагностическим критерием, т.к. она может быть следствием плача или кашля. Также о наличии жидкости в среднем ухе свидетельствует уровень воздух-жидкость или наличие пузырьков воздуха. Секрет в среднем ухе может быть серозным (прозрачным и жидким), слизистым (густым и вязким) или гнойным. При пневматической отоскопии барабанная перепонка должна быть подвижной. Снижение подвижности барабанной перепонки при создании положительного или отрицательного давления может свидетельствовать о наличии жидкости в среднем ухе, ограничивающей движения перепонки.
Перфорация барабанной перепонки возникает вследствие повышения давления, вызванного длительным нахождением жидкости в среднем ухе. В этом случае часто можно увидеть, как жидкость поступает в слуховой проход через перфорацию (оторея). Обычно пациенты сообщают об улучшении своего самочувствия после разрыва барабанной перепонки, т.к. скопившаяся за ней жидкость опорожняется.
е) Лечение острого среднего отита. Острый средний отит разрешается самостоятельно в течение 24 часов в 60% случаев, в 80% случаев в течение 48-72 часов. После постановки диагноза стоит определиться с тактикой лечения. Американская академия педиатров и Американская академия семейных врачей совместно с экспертами-оториноларингологами разработали рекомендации по лечению острого среднего отита, основанные на принципах доказательной медицины.
Наблюдение. У определенных групп детей в течение 48-72 часов возможно динамическое наблюдение лечащего врача с назначением лишь анальгетиков. Такую тактику рекомендуется использовать у детей в возрасте от шести месяцев до двух лет с легкими или среднетяжелыми симптомами, неосложненным средним отитом, или при неопределенном диагнозе.
Медикаментозное лечение. Препаратом первого ряда является амоксициллин в дозировке 80-90 мг/кг/сут. Возможно также использование цефеднира и клиндамицина. Улучшение симптомов должно наступить в течение 48-72 часов после начала терапии. В противном случае следует еще раз уточнить диагноз. При неэффективности амоксициллина рекомендации советуют переход на амоксициллин/клавулонат.
При непереносимости пенициллинов рекомендуются цефалоспорины (перекрестная аллергия встречается в 10-15% случаев), триметоприм/сульфаметоксазол, макролиды. Также у пациентов с аллергией на пенициллины можно использовать левофлоксацин, азитромицин, кларитромицин.
ж) Ключевые моменты:
• Высокая частота заболеваемости острым средним отитом в детском возрасте объясняется анатомическими особенностями слуховой трубы. Обычно она окончательно формируется к семи годам. Начиная с этого возраста, частота заболеваемости средним отитом постепенно снижается.
• Острый средний отит представляет собой заболевание, которое характеризуется наличием жидкости в среднем ухе, а также сопутствующих симптомов (оталгия, лихорадка, беспокойство) длительностью менее трех недель.
Рецидивирующий острый отит определяется как три и более случаев в течение шести месяцев или четыре и более случаев в течение 12 месяцев. Экссудативным средним отитом называется заболевание, при котором наличие жидкости в среднем ухе не сопровождается острыми симптомами воспаления. Хронический гнойный средний отит характеризуется наличием гноя за барабанной перепонкой при неэффективности консервативной терапии.
• Наиболее распространенными патогенами, вызывающими острый средний отит у детей, являются Streptococcus pneumoniae (30-50%), Haemophilus influenzae (20-30%),Moraxella catarrhalis (10-20%),и стрептококки группы A (1-5%). 100% штаммов Moraxella catarrhalis и одна треть Haemophilus influenzae вырабатывают бета-лактамазы.
• Типичными симптомами острого среднего отита являются боль в ухе, лихорадка, беспокойство, выделения из уха. Наличие более серьезных симптомов (пареза лицевого нерва, головокружения, отечности в заушной области) свидетельствует о развитии осложнений, которые могут стать поводом для проведения дополнительных лучевых методов диагностики.
• У детей в возрасте от двух месяцев до двух лет с нетяжелой формой среднего отита, при неосложенном течении отита, а также при возможности регулярных осмотров можно прибегнуть к выжидательной тактике. Если принято решение о назначении антибактериальной терапии, антибиотиком первой линии является амоксициллин. У пациентов с непереносимостью пенициллинов рекомендованы цефалоспорины, триметоприм/сульфаметоксазол и макролиды.
У пациентов с аллергией на пенициллины в 10-15% случаев развиваются перекрестные реакции с цефалоспоринами. Можно использовать кларитромицин или азитромицин.
– Также рекомендуем “Принципы лечения эксудативного среднего отита”
Оглавление темы “Болезни уха и носа детей”:
- Причины, частота, диагностика и лечение острого среднего отита у ребенка
- Принципы лечения эксудативного среднего отита
- Осложнения среднего отита – парез лицевого нерва, мастоидит
- Диагностика и лечение задержки речевого развития у детей
- Эмбриология носа и околоносовых пазух
- Причины, частота, диагностика и лечение атрезии хоан
- Причины, частота, диагностика и лечение сужения входа в полость носа – грушевидной апертуры
- Причины, диагностика и лечение бокового хобота, добавочной ноздри, отсутствия носа – аринии
- Причины врожденных срединных образований носа
- Причины, частота, диагностика и лечение дермоидной кисты носа
Источник
