После лучевой воспаление кожи
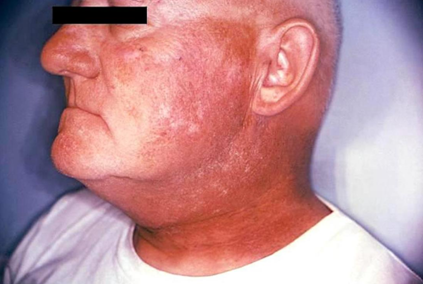
Лучевой дерматит – воспалительное изменение, которое происходит в коже как следствие воздействия ионизирующего излучения.
Содержание статьи:
- Последствия ионизирующего излучения
- Симптомы лучевого дерматита
- Лечение лучевого дерматита
- Прогноз при лучевом дерматите
Как известно, для лечения острых и хронических воспалительных процессов или заболеваний кожи применяется лучевая терапия. Этот метод лечения часто оказывается единственно возможным и эффективным. Но при этом небольшая доза ионизирующей радиации может стать причиной появления лучевого дерматита на коже. Во время развития этого недуга повреждение клеток эпидермиса происходит настолько быстро, что организм не успевает их восстанавливать, в результате запускаются необратимые процессы, приводящие к тяжелым последствиям и даже к смерти. Почему это происходит? Что такое лучевой дерматит?
Последствия ионизирующего излучения
Говоря про лучевой дерматит, следует отметить, что данное заболевание кожи возникает по причине воздействия ионизирующего излучения. Одной дозы радиации может быть достаточно для того, чтобы заболеть этим недугом. Излучение вызывает в клетках эпидермиса необратимые воспалительные изменения, клинические проявления которых непосредственно зависят от дозы облучения. Заболевание может проявляться как моментально, так и через несколько десятков лет. Поэтому лучевой дерматит может быть острым и хроническим, в зависимости от дозы облучения проявляется в разных формах поражения кожи, таких как:
- эритема;
- алопеция;
- буллёзная форма лучевого дерматита;
- некротическая;
- лучевой рак.
Во время обострения дерматита появляются покраснения, пузыри и даже эрозии. В течение позднего периода заболевания участки кожного покрова атрофируются, что приводит к развитию рака кожи.
Симптомы лучевого дерматита
Главной причиной развития лучевого дерматита может стать облучение как во время неконтролируемого выброса радиации, так и с целью лечения. Первоочередная, нестойкая реакция организма проявляется в течение нескольких часов в первые сутки после облучения в дозе от трех Гр. После такого раннего острого лучевого дерматита развивается эритема. В результате у облученного человека наблюдается стойкое покраснение и напряженность кожи, сопровождающиеся легким зудом и болью. Но если облучение осуществляется в пределах дозы около 4,5 Гр., то возникает лучевая форма дерматита – алопеция. В этот промежуточный период отмечается шелушение на коже и выпадение волос. Спустя несколько месяцев рост волос возобновляется.
При облучении в больших дозах (от 12-ти до 20-ти Гр.) заболевание переходит в буллёзную форму дерматита. Она возникает в виде мелких волдырей, вызывающих жжение и невыносимую боль. Кожный покров синеет, а когда пузырьки лопаются, то на их месте образуются язвы, покрывающиеся серыми корками.
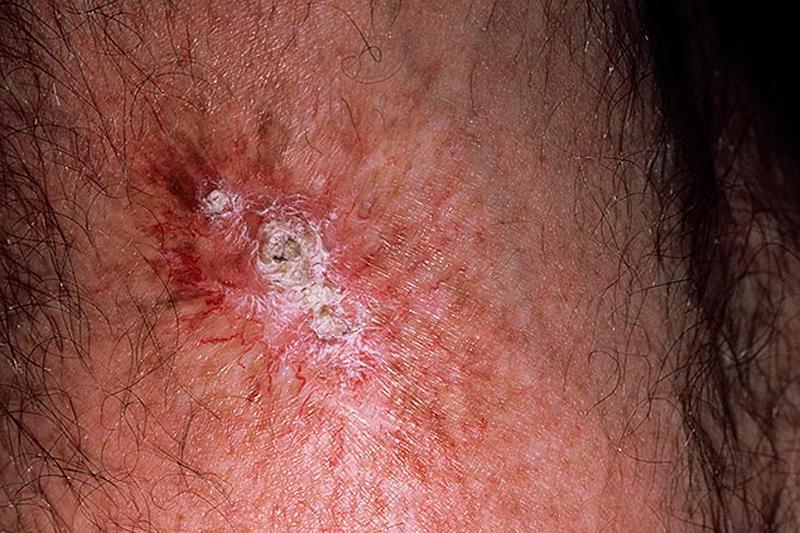
Если же доза ионизирующего излучения превышает 25 Гр., то в данном случае развивается острый некротический лучевой дерматит. Эпидермис покрывается пузырями, которые затем лопаются, оставляя после себя глубокие эрозии на участках кожи. Эти болезнетворные образования имеют горчичный оттенок и не заживают длительное время, что приводит к ухудшению общего состояния больного, высокой температуре и регионарному адениту. Данная форма лучевого дерматита относится к позднему лучевому поражению кожи, которое развивается очень медленно и перетекает в хроническую форму.
Хронический лучевой дерматит развивается постепенно. Сначала человек жалуется на сухость и шелушение кожи. Затем на участках кожного покрова появляются трещины, атрофические лучевые эрозии, медленно переходящие в злокачественную форму лучевого рака. Его быстрому развитию способствуют повышенная инсоляция, сахарный диабет и гнойная инфекция. В результате многократного облучения на фоне трофических расстройств в коже нарушается отток лимфы, и проявляются лучевые язвы, разрастающиеся и вызывающие болезненные ощущения. Процесс заживления этих злокачественных новообразований проходит очень медленно, вызывая при этом необратимые изменения в клетках эпидермиса.
Диагностировать лучевой дерматит довольно просто, а методы лечения применяются на основании изучения клинической картины той или иной формы этого недуга.
Лечение лучевого дерматита
Лечение лучевого дерматита включает в себя следующие методы:
- витаминотерапии;
- применения препаратов с антигистаминами;
- применения мазей и кремов с экстрактом алоэ;
- хирургического иссечения.
В ранний период развития радиационного дерматита больному назначают препараты, снимающие воспаление кожи. В промежуточный и поздний периоды поражения кожных покровов больному рекомендуют избегать контакта с химическими реагентами. Вместо активной терапии пациент проходит витаминотерапию. Для того чтобы снять боль и предотвратить инфекцию назначаются анальгетики и антисептики.
В случае возникновения осложнений и перерождения острого лучевого дерматита проводится иссечение пораженного участка с последующей трансплантацией здоровых кожных лоскутов.
Прогноз при лучевом дерматите
Прогноз при дерматите от ионизирующей радиации достаточно неоднозначный. Развитие лучевого дерматита на ранней стадии после облучения считается нормальной реакцией эпидермиса. На протяжении промежуточного периода буллёзной формы дерматита на коже проявляются признаки поздней стадии этого недуга. Соответственно, в поздний период лучевой дерматит переходит в рак. Хотя опухоли возникают только на облученных участках кожи, которые при этом могут очень быстро распространяться. Но даже после проведения хирургической операции могут возникать рецидивы. Для предотвращения дальнейшего развития лучевого дерматита в более сложные формы необходимо соблюдать соответствующие меры защиты от радиации, и, конечно же, при первых признаках заболевания обратится за помощью к специалисту.
Источник
Это воспалительный процесс в кожном покрове, вызванный воздействием гамма-лучей. Клиническая картина заболевания зависит от дозы облучения.
Связь с радиационным облучением позволяет утверждать, что у пациента лучевой дерматит, не прибегая к дополнительным методам исследования. Изменения кожи – обычное и распространенное явление во время прохождения курса радиотерапии. Каждый пациент по-своему реагирует на лечение.

Стадии лучевого дерматита
| СТАДИЯ ПРОЦЕССА | ПРОЯВЛЕНИЕ | ТАКТИКА ЛЕЧЕНИЯ |
| I | Лёгкое покраснение, сухость или шелушение кожи. | Медицинская помощь не требуется, достаточно соблюдать правила гигиены и пользоваться гипоаллергенными увлажняющими средствами. Врач рекомендует специальные средства для смазывания. |
| II | Эритема, повышенная влажность в складках и умеренная отёчность. | Необходима консультация у дерматолога, онколога. |
| III | Повышенная влажность, шелушение в складках кожи и на других участках тела, кровотечения при незначительных потёртостях и травмах. | Обязательно посещение врача и использование абсорбирующих повязок. |
| IV | Некроз, язвы на коже, кровотечения. | Требуется комплексное лечение. |
Формы лучевого дерматита
- Острая. Раннее поражение кожного покрова. Она считается ранним поражением эпителия. Ей свойственно появление на коже покраснений, пузырей, эрозий. Может происходить атрофирование определенных участков эпидермиса.
- Хроническая. Последствия острого радиационного дерматита по причине многократного воздействия небольших доз облучения.
- Эритематозная. При облучении 8-12 Гр.
- Буллезная. При влиянии облучения 12-20 Гр.
- Некротическая. При дозе больше 20 Гр.
Почему лучевой дерматит возникает?
Во время сеанса лучевой терапии рентгеновские лучи проходят сквозь кожу, что вызывает повреждение тканей и ДНК, воспаление кожи (как внешних, так и внутренних слоев). Так как сеансы лучевой терапии повторяются ежедневно, кожа не успевает восстановиться, что приводит к разрушению ее клеток.
Факторы, повышающие риск развития лучевого дерматита
- болезни кожи;
- ожирение;
- применение крема перед лучевой терапией;
- недоедание;
- некоторые инфекционные заболевания (например, ВИЧ);
- диабет.
Что необходимо сообщить врачу перед облучением?
- высокое кровяное давление;
- диабет;
- какие-либо заболевания соединительной ткани, такие как ревматоидный артрит или дерматомиозит (болезнь, симптомами которой являются кожная сыпь и мышечная слабость);
- ранее обнаруженный рак кожи на облучаемом участке.
Эти заболевания могут влиять на заживляемость ран и степень реакции на лучевую терапию.
Симптомы лучевого дерматита
- покраснение;
- зуд;
- шелушение;
- болезненность;
- образование волдырей;
- изменение цвета кожи;
- фиброз или рубцевание соединительной ткани;
- появление язв.
Во время лучевой терапииучасток кожи, подверженный облучению, может порозоветь или загореть. По мере продолжения терапии ваша кожа может стать ярко-красной или темно-коричневой, а также могут появиться припухлости. Кроме того, кожа может стать сухой, вы можете почувствовать, что она стянута, чешется или шелушится. У некоторых людей в месте получения терапии может появляться сыпь или волдыри. Эти волдыри могут разорваться или отслоиться. При развитии кожных реакций они, вероятнее всего, максимально интенсивно проявятся спустя 2 недели после последнего сеанса терапии. После завершения радиотерапии может пройти несколько недель, прежде чем состояние вашей кожи улучшиться.
Во время проведения терапии вы будете каждую неделю проходить осмотр у лечащего врача, при необходимости будут даны новые рекомендации по уходу за кожей.
Как лучевой дерматит лечится?
Общие рекомендации по уходу за кожей в период лучевой терапии
Поддерживайте кожу в чистоте
- Ежедневно принимайте ванну или душ, мойтесь теплой водой с мягким недушистым мылом. Тщательно сполосните кожу и промокните ее насухо мягким полотенцем.
- Во время мытья будьте осторожны с кожей на облучаемом участке. Не пользуйтесь махровой салфеткой, жесткой губкой, мочалкой или щеткой.
- Во время терапии вам могут нанести специальную маркировку, например, контур облучаемого участка, прорисованный фиолетовым фломастером.
- Не обрабатывайте кожу облучаемого участка спиртом или спиртосодержащими салфетками.
Как можно чаще увлажняйте кожу
- После начала терапии начните пользоваться увлажняющим кремом. Это поможет свести к минимуму проявление любых кожных реакций. Можно пользоваться увлажняющими кремами, которые продаются без рецепта. Выбирайте крем, который не содержит ароматизаторы и ланолин. Существует ряд рекомендованных к применению продуктов, врач может посоветовать вам один из них. Используйте одновременно только один крем, если только доктор не рекомендовали вам два или больше.
- Наносите увлажняющий крем 2 раза в день. Если требуется наносить его чаще или реже, доктор сообщит вам об этом.
- Если облучение проводится утром, увлажняющий крем необходимо наносить после терапии и перед сном.
- Если облучение применяется днем, увлажняющий крем необходимо наносить утром, как минимум за 4 часа перед терапией, перед сном.
- В выходные дни увлажняющий крем следует наносить утром, перед сном.
- Не наносите увлажняющий крем на поврежденные участки кожи.
Берегите кожу на облучаемом участке от раздражения
- Облучаемый участок тела должен быть покрыт свободной одеждой из хлопчатобумажной ткани.
- Если вы находитесь дома – устраивайте воздушные ванны.
- Используйте только те увлажняющие кремы или лосьоны, которые рекомендуют ваш врач.
- Не наносите на кожу облучаемого участка макияж, духи, присыпки или средства после бритья.
- Не брейте облучаемый участок кожи. При необходимости используйте электрическую бритву. Прекратите бритье в случае появления раздражения кожи.
- Не заклеивайте облучаемый участок кожи пластырем.
- Избегайте воздействия на кожу слишком высоких или низких температур. Сюда относятся горячие ванны, водяные грелки, электрогрелки и ледяные компрессы.
- Не накладывайте на облучаемый участок кожи повязок, включая болеутоляющие пластыри.
- Если кожа зудит, не чешите ее. Попросите медсестру/медбрата дать вам рекомендации как уменьшить зуд.
- Во время терапии и после ее окончания старайтесь не загорать и не обгорать на солнце. Если вы планируете находиться на солнце, используйте солнцезащитный крем без ПАБК с фотозащитным фактором 30 или выше. Кроме того, надевайте свободную одежду, максимально защищающую от солнца.
Срочно свяжитесь с врачом, если:
- температура 38 °C или выше;
- озноб;
- нарастающая боль или дискомфорт;
- увеличившееся покраснение или припухлость, кожа стала твердой или горячей на ощупь;
- сыпь или образование волдырей на коже облученного участка;
- выделения из кожи облучаемого участка;
- появление новых открытых участков или других изменений кожи;
Кортикостероидные кремы
Гормональные кремы широко применяются в лечении лучевого дерматита, хотя их эффективность находится под вопросом.
Антибиотики
Антибиотики – как пероральные, так и топические (то есть те, что содержатся в кремах и мазях), достаточно эффективны при лечении ожогов, связанных с лучевой терапией
Серебряные повязки на рану
Как правило, раны обрабатываются марлей, на которую наносят антибактериальные средства, но в случае с лучевыми ожогами лучше использовать серебряные повязки. Ионы серебра, используемые в производстве этой повязки, борются с инфекцией и бактериями, ускоряя заживление раны
Мази с цинком
Цинковая мазь подходит для лечения ожогов, акне, порезов, язв и лучевого дерматита.
Амифостин
Это препарат, устраняющий свободные радикалы и снижающий токсичность облучения. Имеются сведения, что пациенты, принимающие амифостин во время лечения лучевой терапией, на 77% реже сталкиваются с лучевым дерматитом, чем те, кто не употребляет этот препарат.
Через 3 дня после начала лучевой терапии рекомендовано подключить низкоинтенсивную лазеротерапию, 3 дня в неделю для профилактики лучевого дерматита. Также низкоинтенсивная лазеротерапия показала себя эффективной в лечении лучевого дерматита.
https://www.sor.org/system/files/news_story/201204/ltht-managingradiotherapyinducedskinreactions-oct2011.pdf
https://www.dermnetnz.org/topics/radiation-dermatitis/
https://www.cancernetwork.com/oncology-journal/radiation-dermatitis-recognition-prevention-and-management
https://dermatit.su/types/luchevoj/
Источник
Эта информация описывает кожные реакции, которые могут возникнуть во время прохождения радиотерапии, а также способы их устранения.
Вернуться к началу
Кожные реакции при радиотерапии
Изменения кожи – обычное и распространенное явление во время прохождения курса радиотерапии. Каждый пациент по-своему реагирует на лечение.
Вид проявляющейся кожной реакции зависит от:
- части тела, на которую воздействует терапия;
- типа и дозы получаемого излучения.
Сообщите врачу или медсестре/ медбрату, курите ли вы, а также имеются ли у вас:
- высокое артериальное давление;
- диабет;
- какие-либо заболевания соединительной ткани, такие как ревматоидный артрит или дерматомиозит (болезнь, симптомами которой являются кожная сыпь и мышечная слабость);
- ранее обнаруженный рак кожи на облучаемом участке.
Эти условия могут влиять на заживляемость ран и степень реакции на радиотерапию.
Виды кожных реакций во время проведения радиотерапии
Во время радиотерапии участок кожи, подверженный облучению, может порозоветь или загореть. По мере продолжения терапии ваша кожа может стать ярко-красной или темно-коричневой, а также могут появиться припухлости. Кроме того, кожа может стать сухой, вы можете почувствовать, что она стянута, чешется или шелушится.
У некоторых людей в месте получения терапии может появляться сыпь или волдыри. Эти волдыри могут разорваться или отслоиться. При развитии кожных реакций они, вероятнее всего, максимально интенсивно проявятся спустя 2 недели после последнего сеанса терапии. После завершения радиотерапии может пройти несколько недель, прежде чем состояние вашей кожи улучшиться.
Во время проведения терапии вы будете каждую неделю проходить осмотр у лечащего персонала. Они будут осматривать вашу кожу и при необходимости дадут новые рекомендации по уходу за ней.
Вернуться к началу
Уход за кожей во время проведения радиотерапии
Поддерживайте чистоту кожи
- Ежедневно принимайте ванну или душ, используя теплую воду и мягкое мыло без отдушек, такое как Neutrogena®, Dove®, детское мыло, Basis® или Cetaphil®. Хорошо ополосните кожу и промокните ее насухо мягким полотенцем.
- Во время мытья будьте осторожны с кожей в области лечения. Не пользуйтесь махровой салфеткой, жесткой губкой, мочалкой или щеткой.
- Татуировки, сделанные до начала терапии, останутся на месте и не смоются. Во время лечения вам могут нанести другие метки, такие как контур области лечения, фиолетовым маркером с фетровым наконечником. Вы можете удалить эти метки минеральным маслом, когда радиотерапевты разрешат вам это.
- Не используйте спирт или спиртовые салфетки на коже на области лечения.
Часто увлажняйте кожу
- Начните использовать увлажнитель в первый день лечения. Это поможет уменьшить любую кожную реакцию. Вы можете использовать безрецептурные лосьоны для увлажнения кожи. Выберите лосьон для увлажнения, который не содержит отдушки или ланолин. Существует несколько подходящих продуктов, и ваша (ваш) медсестра/медбрат может порекомендовать для вас одно из них. Единовременно используйте только одно средство, за исключением случаев, когда медсестра/медбрат вам скажет использовать больше.
- В начале или в течение проведения радиотерапии вам могут выписать препарат для устранения кожного зуда. Существует несколько подходящих продуктов, и ваша (ваш) медсестра/медбрат может порекомендовать для вас одно из них. Единовременно используйте только одно средство, за исключением случаев, когда медсестра/медбрат вам скажет использовать больше.
- Наносите увлажняющий крем 2 раза в день.
- Не наносите увлажняющий крем на поврежденные участки кожи.
Берегите кожу на облучаемом участке от раздражения
- Облучаемый участок тела должен быть покрыт свободной одеждой из хлопчатобумажной ткани.
- Используйте только те увлажняющие кремы или лосьоны, которые порекомендует ваш врач или медсестра/медбрат.
- Не пользуйтесь декоративной косметикой, парфюмом, пудрой или средством после бритья на области лечения.
- На неповрежденной коже облучаемого участка можно использовать дезодорант. В случае появления раздражения прекратите его использование.
- Не брейте облучаемый участок кожи. При необходимости используйте электрическую бритву. Прекратите бритье в случае появления раздражения кожи.
- Не заклеивайте облучаемый участок кожи пластырем.
- Не подвергайте кожу в области лечения слишком высоким или низким температурам. Сюда относится прием горячих ванн, прикладывание электро- и водяных грелок и использование компрессов со льдом.
- Не накладывайте на облучаемый участок кожи повязок, включая болеутоляющие пластыри.
- Если кожа чешется, не чешите ее. Попросите совета у медсестры/медбрата о том, как облегчить зуд.
- При отсутствии кожных реакций во время проведения терапии разрешается плавать в бассейне с хлорированной водой. Однако сразу после выхода из бассейна обязательно следует смыть хлор.
- Во время терапии и после ее окончания старайтесь не загорать и не обгорать на солнце. Если вы будете на солнце, используйте солнцезащитное средство, не содержащее парааминобензойной кислоты (PABA), с защитным фактором кожи (SPF) 30 или выше. Также надевайте свободную одежду, максимально защищающую от солнца.
Вернуться к началу
Позвоните своему врачу или медсестре/медбрату, если у вас:
- температура 100,4 °F (38 °C) или выше;
- озноб;
- нарастающую боль или дискомфорт;
- увеличившееся покраснение или припухлость, кожа стала твердой или горячей на ощупь;
- сыпь или образование волдырей на коже облученного участка;
- выделения из кожи облучаемого участка;
- появление новых открытых участков или других изменений кожи;
- любые другие новые симптомы или проблемы.
Вернуться к началу
Источник
