При воспалении увеального тракта поражаются


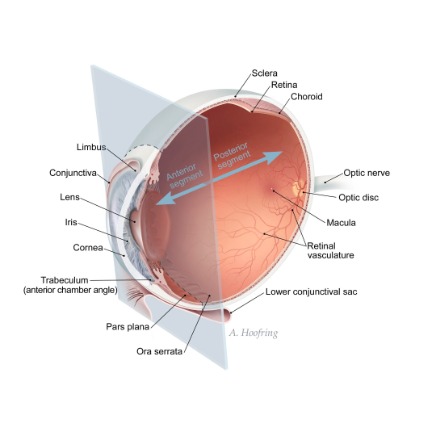
Сосудистая оболочка (tunica vasculosa bulbi, uvea), или увеальный тракт, подразделяется на три отдела: радужку, ресничное тело и хориоидею (собственно сосудистую оболочку глаза). Сосудистой оболочке принадлежит доминирующая роль во внутриглазных обменных процессах.
РАДУЖКА
Радужка (iris) представляет собой передний отдел сосудистой оболочки глаза. По своей структуре это тонкая, сокращающаяся, пигментированная диафрагма с отверстием почти в центре (слегка смещено книзу) – зрачком. Через это отверстие проникает свет, а его количество меняется в зависимости от того, насколько сильно сокращен сфинктер зрачка. Благодаря этому происходит адаптация к поступающему количеству света.
В темноте зрачок расширяется, что дает сетчатке больше света, но, к сожалению, уменьшается глубина резкости. Роль зрачка не просто в том, чтобы регулировать количество света, поступающего в сетчатку: через отверстие зрачка, расположенное на границе передней и задней камер глаза, свободно протекает водянистая влага, синтезируемая ресничным телом. Она омывает эндотелий роговицы и переднюю капсулу хрусталика, позволяя этим образованиям осуществлять обмен веществ при отсутствии в них сосудов.
Стоит заметить, что роговица также получает кровоснабжение от сосудов лимба, но его недостаточно, поэтому остальную роль на себя берет водянистая влага. Периферия радужки, прикрепленная к передней поверхности ресничного тела, называется корнем радужки. Диаметр радужки примерно равен 12 мм. Толщина ее неравномерна. Наибольшей толщины радужка достигает в области края зрачка (2 мм), постепенно уменьшаясь по мере движения к корню.
Передняя поверхность радужки делится на центральную зрачковую и периферическую цилиарную зоны и сформирована фибробластоподобными клетками и меланоцитами. Волнообразная линия, разграничивающая эти зоны, расположена на расстоянии 2 мм от края зрачка и называется пояском. Передняя поверхность радужки лишена эпителия и обладает вельветоподобной формой: волокна соединительной ткани формируют на ней причудливую сеть радиальных трабекул и овальных углублений (крипты Фукса). Трабекулы достигают наибольшей высоты в области пояска, а крипты сообщаются с другими тканевыми пространствами радужки. Стоит заметить, что в норме у некоторых людей отсутствуют видимые трабекулы и крипты.
Задняя поверхность радужки темно-коричневого, почти черного цвета и содержит большое количество радиальных складок, которые сильнее всего выступают в области зрачка. Круговые складки также присутствуют и на периферии.
Цвет радужки варьируется от светло-голубого до темно-коричневого, что зависит от количества в ней пигментных клеток (меланоцитов), при этом у одного человека в норме радужки обоих глаз могут иметь разный цвет, что называется гетерохромией. Кроме этого, пигментированные клетки могут быть распределены неравномерно, в результате чего отдельные части радужки могут иметь разную окраску, а скопления пигментированных клеток приводят к образованию так называемых «веснушек».
Микроскопически радужка состоит из двух слоев: стромы, происходящей из мезенхимы, и двухслойного эпителия, образующегося из нейроэктодермы.
Строма радужки представляет из себя высоко васкуляризированную соединительную ткань, состоящую из коллагеновых волокон, фибробластов, меланоцитов и межклеточного матрикса. Строма также содержит нервные волокна, гладкие мышцы сфинктера зрачка и миоэпителиальные клетки дилататора зрачка.
Двухслойный эпителий состоит из передней и задней части. Клетки этих слоев своими апикальными частями направлены друг к другу, однако между ними находится небольшое пространство, которое при некоторых обстоятельствах способно наполняться жидкостью, формируя тем самым кисту радужки. Передний эпителиальный слой прилежит к строме радужки и сращен с мышечными отростками дилататора зрачка. Задний эпителиальный слой омывается водянистой влагой, а его поверхность является частью задней камеры глаза. Сам по себе этот слой насыщен пигментными клетками, однако постепенно он переходит в беспигментный слой ресничного эпителия, теряя окраску.
Радужка имеет две мышцы: сфинктер, суживающий зрачок, и дилататор, обусловливающий его расширение. Расширение зрачка называется мидриазом, а сужение – миозом. В результате взаимодействия двух антагонистов – сфинктера и дилататора – радужная оболочка выполняет роль диафрагмы глаза, регулирующей толщину потока световых лучей. Сфинктер получает иннервацию от глазодвигательного (III пара ЧМН), а дилататор – от симпатического нерва (в посте про фармакотерапию глаукомы вроде есть этот нерв). Чувствительную иннервацию радужки осуществляет тройничный (V) нерв.
Радужка обильно васкуляризована, ее артериальное кровоснабжение обеспечивается радиально идущими в строме сосудами. Большой артериальный круг формируется около корня радужки из двух длинных задних цилиарных артерий и семи передних цилиарных артерий. Задние длинные цилиарные артерии (aa. ciliares posteriores longae) отходят от ствола глазной артерии и располагаются дистальнее задних коротких ресничных артерий. Они перфорируют склеру на уровне боковых сторон зрительного нерва и, войдя в супрахориоидальное пространство на 3 и 9 часах, достигают ресничного тела, которое в основном и питают. Анастомозируют с передними ресничными артериями, являющимися ветвями мышечных артерий (аа. musculares).
Радиально идущие артерии собираются вместе и спиралевидно проходят к краю зрачка, образуя малый артериальный круг. Спиралевидный ход этих сосудов позволяет им адаптироваться к сокращениям и расширениям зрачка. Вены следуют за артериями и формируют похожий малый венозный круг. Радиально идущие вены не образуют большой венозный круг – вместо этого они собираются и переходят в вортикозные вены. Такая обильная васкуляризация позволяет радужке участвовать в ультрафильтрации и оттоке внутриглазной жидкости, а также в контроле постоянства температуры и состава водянистой влаги.
ЦИЛИАРНОЕ ТЕЛО
Ресничное, или цилиарное тело (corpus ciliare) является промежуточным звеном между радужной и собственно сосудистой оболочкой. Состоит из мезодермальной (продолжение хориоидеи, образованное обильно васкуляризированными мышечной и соединительной тканями) и ретинальной, или нейроэктодермальной части (продолжение двух эпителиальных слоев сетчатки).
Ресничная (аккомодационная) мышца состоит из гладких мышечных волокон, идущих в трех направлениях – меридиональном, радиальном и циркулярном; сочетанное сокращение всех ее пучков обеспечивает аккомодационную функцию ресничного тела.
Анатомически выделяют две части цилиарного тела
- задний – плоская часть цилиарного тела (pars plana corporis ciliaris, или orbiculus ciliaris);
- передний – складчатая часть цилиарного тела (pars plicata corporis ciliaris, или corona ciliaris).
В области Pars plana отсутствуют кровеносные сосуды, что необходимо учитывать при проведении хирургических вмешательств.
Сосудистый слой цилиарного тела, расположенный за мышечным, состоит из рыхлой соединительной ткани с большим количеством сосудов, эластических волокон и пигментных клеток. Ресничное тело кровоснабжается ветвями длинных ресничных артерий, проникающими в него из надсосудистого пространства. Таким образом, этот отдел сосудистой оболочки выполняет двойную функцию: ресничная мышца обеспечивает аккомодацию, а ресничный эпителий – продукцию водянистой влаги. При специальном осмотре с помощью гониолинзы можно увидеть лишь небольшой участок поверхности цилиарного тела, переходящий в корень радужки.
ХОРИОИДЕЯ
Хориоидея (chorioidea), или собственно сосудистая оболочка представляет собой тонкий слой обильно васкуляризированной ткани коричневого цвета, выстилающий внутреннюю поверхность склеры. Цвет хориоидеи вызван обилием меланоцитов; их физиологическая роль состоит в том, чтобы они, препятствуя отражению света, превращали хориоидею в подобие камеры-обскуры для глаза и тем самым обеспечивали формирование четкого изображения на сетчатке. Кроме того, меланин, производимый меланоцитами, является биологически активным веществом, участвующим в окислительно-восстановительных процессах.
Хориоидея лежит на протяжении от зрительного нерва сзади до цилиарного тела спереди, при этом ее задний полюс толще (0,22 мм), чем передний (0,1 мм). Внутренняя поверхность хориоидеи гладкая и плотно сращена с пигментным эпителием сетчатки. Наружная поверхность шероховатая, наиболее крепко сращена со склерой только в области зрительного нерва, в месте выхода вортикозных вен и там, где задние ресничные артерии и нервы проникают внутрь глаза. В остальных местах хориоидея прилегает к склере неплотно, образуя перихориоидальное пространство с проходящими через него волокнами соединительной ткани, которые образуют надсосудистую пластинку. В этом же супрахориоидальном пространстве пролегают задние кроткие цилиарные артерии и нервы. В области зрительного нерва хориоидея переходит в мягкую и паутинную оболочку.
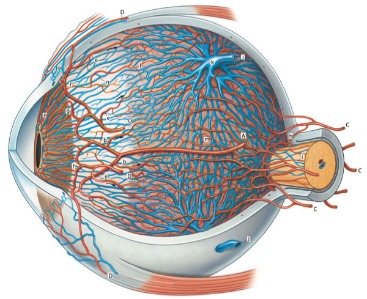
Хориоидея состоит из четырех слоев:
- Надсосудистая пластинка (слой Галлера), состоящая из тонких соединительнотканных тяжей, покрытых эндотелием и многоотростчатыми пигментными клетками;
- Сосудистая пластинка (слой Заттлера), состоящая главным образом из многочисленных анастомозирующих артерий и вен;
- Слой хориокапилляров;
- Базальная пластинка (мембрана Бруха), отделяющая сосудистую оболочку от пигментного слоя сетчатки.
Структурной основой слоя сосудистой пластинки является рыхлая соединительная ткань, которая содержит в себе меланоциты, а также очень большое количество сосудов крупного и среднего калибра. Эти артерии являются ветвями задних коротких цилиарных артерий и идут от передней части хориоидеи. Вены значительно крупнее артерий, они собираются вместе, давая начало четырем вортикозным венам, которые пронизывают склеру, чтобы в конечном итоге соединиться с глазными венами – верхней и нижней.
Крупные сосуды слоя Заттлера постепенно уменьшают свой калибр, одновременно приумножая свое количество. Дихотомически делясь, они образуют своего рода ложе, состоящее из очень большого количества мелких хориокапилляров, которые и создают следующий слой хориоидеи. Структурной опорой здесь, как и в случае со слоем сосудистой пластинки, служит рыхлая соединительная ткань со встречающимися в ней меланоцитами, однако в этом слое её меньше.
Если со стороны сосудистой пластинки мы видим дихотомически усложняющуюся структуру артериальных хориокапилляров, то в случае венозных хориокапилляров происходит обратный процесс: собирая венозную кровь, они устремляются кнаружи, попутно увеличивая свой калибр и снижая свое количество. Сложность сосудистой сети и количество хориокапилляров наиболее высоко в области макулы, что связано с большими метаболическими потребностями этой части глаза. С внутренней стороны слой хориокапилляров выстлан эндотелиальными клетками со специальными отверстиями, которые осуществляют обмен веществ и газов с сетчаткой.
Мембраной Бруха называют внутренний гомогенный слой толщиной 2-4 нанометра, состоящий из следующих компонентов:
- Базальная мембрана эндотелия хориокапилляров;
- Наружный слой коллагеновых волокон;
- Сеть эластических волокон;
- Внутренний слой коллагеновых волокон;
- Базальная мембрана пигментного эпителия сетчатки.
Точная функция мембраны Бруха еще не определена, но предполагается, что ее роль заключается в участии в обмене веществ между сетчаткой и хориоидеей.
КЛИНИЧЕСКИЕ АСПЕКТЫ
- Обратная сторона обильной васкуляризации. Увеальный тракт очень сильно васкуляризирован, однако по этой же причине эта часть глаза восприимчива к системным заболеваниям, а также здесь могут «оседать» метастазы из крови;
- Связь поражения хориоидеи с атрофией и гибелью сетчатки. Из-за того, что увеальный тракт осуществляет питание наружных слоев сетчатки, заболевания хориоидеи ведут к нарушению этих процессов, что может привести к атрофии и гибели нейроэпителия сетчатки;
- Возрастные изменения хориоидеи. С возрастом хориоидея подвергается процессам атрофии и депигментации. Свидетельством старения хориоидеи является возникновение друз – желтоватых очажков, располагающихся в мембране Бруха. У пациентов старше 60 лет сосуды хориоидеи начинают склерозироваться;
- Злокачественные опухоли увеального тракта. Обилие меланоцитов приводит к тому, что в этой области глаза из них может развиться меланома увеального тракта (выделяют меланому хориоидеи, радужки и ресничного тела);
- Воспаление радужки и ресничного тела. Воспаление ресничного тела и радужки (иначе – передний увеит) характеризуется сильной ноющей болью и перикорнеальной инъекцией. Перикорнеальная инъекция вызвана дилатацией передних цилиарных артерий, которые поддерживают эти структуры;
- Адгезии радужки. Близкое анатомическое расположение радужки и хрусталика может приводить к возникновению адгезий между этими структурами в процессе протекания ирита (воспаления радужки). Эти адгезии, или задние синехии приводят к тому, что зрачок теряет свою подвижность и изменяет форму. Большую опасность представляет то, что может возникнуть так называемый зрачковый блок, который приведет к закрытию угла передней камеры и развитию острого приступа закрытоугольной глаукомы. Также ирит может приводить к развитию передних синехий, возникающих между радужной оболочкой и эндотелием роговицы;
- Роль Pars Plana цилиарного тела в хирургии. Pars plana – крайне важная хирургически часть цилиарного тела. Поскольку в ней отсутствуют сосуды и расположена она прямо напротив сетчатки, через неё можно осуществлять интравитреальные инъекции и устанавливать порты для витреоретинальных хирургических инструментов, не опасаясь развития кровоизлияний.
Источники:
- Глазные болезни: учебное пособие / Т.И. Ерошевский, А.П. Нестеров, – М.: «Лидер М», 2008.-316 с.
- Snell R. S., Lemp M. A. The eyeball //Clinical Anatomy of the Eye, Second Edition. – 1998. – С. 132-213.
- Глазные болезни. Основы офтальмологии: Учебник / Под ред. В. Г. Копаевой. – 2012. – 560 с.: ил.
- Опухоли сосудистого тракта глаза / Г.Г Зиангирова, В.Г Лихванова. – М.: Последнее слово, 2003. – 456 с.6 илл.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
ОФТАЛЬМОЛОГИЯ
а) сухой хронический конъюнктивит и блефароконъюнктивит; б) эпителиальная дистрофия роговицы; в) буллезно-нитчатый кератит; г) ксероз роговицы; д) все перечисленное.+
а) сетчатки; б) зрительного нерва; в) костей орбиты; + г) хрусталика.
а) неоваскуляризации; б) деструкции по типу «золотой » или «серебряный» дождь; + в) геморрагий; г) шварт. ^ а) отек роговицы; б) мелкая передняя камера; в) широкий овальной формы зрачок; г) зрачок узкий, с сохранением реакции на свет; + д) застойная иньекция глазного яблока. ^ а) кератита; + б) конъюнктивита; в) катаракты; г) отслойки сетчатки. ^ а) раствор сульфацила натрия; б) раствор флоксала; в) раствор атропина; г) раствор дексаметазона. + ^ а) тимолол; + б) пилокарпин; в) атропин; г) левомицитин. 8. Картина «вишневого пятна» на глазном дне наблюдается при: а) неврите; б) дистрофиях сетчатки; в) тромбозе вен сетчатки; г) острой артериальной непроходимости сетчатки; + д) всем перечисленным. ^ а) мелкая передняя камера; б) битемпоральная гемианопсия; в) отсутствие аккомодации; г) глаукоматозная экскавация диска зрительного нерва. ^ а) лекарственный конъюнктивит б) поллинозный конъюнктивит в) весенний катар г) туберкулезно-аллергический фликтенулезный конъюнктивит д) все перечисленные.+ ^ 1. Туберкулёзная интоксикация у детей и подростков – это проявление процесса: а) локального; б) безлокального; в) экстраторакального; г) всё перечисленное 2. Медикаментозная терапия больного туберкулёзом включает назначение: а) этиотропных и симптоматических препаратов; б) только этиотропных препаратов; в) этиотропных, патогенетических и симптоматических препаратов; 3. Комбинированные противотуберкулёзные препараты включают: а) туберкулостатики и гепатопротекторы; б) туберкулостатики и витамины; в) несколько туберкулостатиков 4. Туберкулёз внутригрудных лимфатических узлов – это: а) клиническая форма туберкулёза с локализацией изменений во внутригрудных лимфатических узлах; б) осложнение первичного или вторичного туберкулёза лёгких; в) поражение лимфатических узлов средостения у больных с первичным туберкулёзным комплексом 5. По клинико-рентгенологическим и морфологическим особенностям выделяют следующие формы туберкулёза внутригрудных лимфатических узлов: а) туморозную, инфильтративную и кавернозную (при распаде лимфоузла); б) малую, туморозную и инфильтративную; в) малую, инфильтративную и свищевую 6. Туберкулема представляет собой: а) фиброзную полость в лёгком; б) инкапсулированный фокус казеоза в лёгком; в) опухолевый процесс в лёгком 7. Механизм образования псевдотуберкулемы: а) заполнение полости казеозом при условии блокирования дренирующего каверну бронха; б) казеозное расплавление стенки бронха, дренирующего каверну; в) заполнение полости жидкостью при условии блокирования дренирующего каверну бронха; г) осумкование фокуса казеоза в легочной ткани при проведении химиотерапии 8. Первичный туберкулёзный комплекс характеризуется наличием: а) фокуса специфического поражения в легком с отсевом в другое легкое; б) фокуса специфического воспаления в легком, лимфангита, внутригрудного лимфаденита; в) фокуса специфического поражения в легком, подмышечного лимфаденита; г) фокуса специфического поражения в легком, периферической микрополиаденопатии и узловатой эритемы 9. Первичный туберкулёзный комплекс по течению бывает: а) волнообразный; б) волнообразный и осложненный; в) осложненный и неосложненный 10. Основным методом своевременного выявления туберкулёза у взрослого населения является: а) бактериоскопическое исследование мокроты на МБТ, туберкулинодиагностика; б) бактериологическое исследование мокроты и/или промывных вод желудка на МБТ; в) определение противотуберкулёзных антител в сыворотке крови; г) профилактическая флюорография; д) всё перечисленное 11. Необходимость своевременной диагностики туберкулёза обусловлена: а) возможностью амбулаторного лечения без отрыва от производства; б) возможностью самопроизвольного излечения при соблюдении гигиенодиетического режима; в) эпидемической опасностью больного и возможностью полноценного излечения 12. Химиопрофилактика туберкулёза предусматривает: а) прием туберкулостатиков; б) прием витаминных препаратов; в) прием иммуномодуляторов; г) всё перечисленное 13. В благоприятных эпидемических условиях по туберкулёзу химиопрофилактика проводится назначением препаратов в дозах: а) среднетерапевтических; б) ниже среднетерапевтических; в) рассчитанных по весу пациента 14. Экссудативный туберкулёзный плеврит относят к: а) первичному туберкулёзу; б) вторичному туберкулёзу; в) всё перечисленное верно 15. При экссудативном туберкулёзном плеврите всегда показана: а) торакоскопия; б) прескаленная биопсия; в) трансторакальная биопсия; г) плевральная пункция 16. Основными характеристиками кавернозного туберкулёза легких являются: а) невыраженные фиброзные изменения в окружающей каверну ткани, малочисленные очаги вокруг; б) наличие сформированной каверны с зоной небольшой перифокальной реакции; в) все перечисленные утверждения верны; г) все перечисленные утверждения не верны 17. Кавернозный туберкулёз легких не формируется из: 1) диссеминированного туберкулёза; 2) цирротического туберкулёза; 3) туберкулеза внутригрудных лимфатических узлов; 4) инфильтративного туберкулёза. Выберите правильный ответ: а) 1,2,4; б) 2,3; в) 3,4; г) 2. 18. Исключите несуществующий вариант течения диссеминированного туберкулёза легких: а) подострый; б) острый; в)хронический 19. Хронический диссеминированный туберкулёз легких клинически характеризуется: а) волнообразным течением, постоянной интоксикацией; б) волнообразным течением, торакальным синдромом в период обострения; в) волнообразным течением, интоксикационным и торакальным синдромами только в период обострения 20. Главный рентгенологический синдром, характеризующий фиброзно-кавернозный туберкулёз: а) кольцевидная тень; б) очаговости; в) диссеминации; г) округлой тени Ответы на вопросы: 1. б; 2.в; 3. в; 4. а; 5. б; 6. б; 7. а; 8. б; 9. в; 10. г; 11. в;12. а; 13. в; 14. в;15. г; 16. в; 17. г; 18. б; 19. а; 20. а; Дерматовенерология
А. Антигистаминные препараты Б. Анальгетики в. Глюкокортикостекроиды г. Анксиолитики
5.Переносчиком какого заболевания может быть платяная вошь?
7. Какие гигиенические мероприятия запрещены больному с гнойничковой патологией кожи?
8.Назовите возбудитель опоясывающего герпеса
9.Какие этиотропные средства необходимо назначить больным тяжелыми герпетическими инфекциями?
10. Какое поражение слизистой оболочки полости рта патогномонично для СПИДа?
11. Какое соматическое заболевание может сочетаться с дерматозом Дюринга?
12. какие препараты нельзя назначать больным Дерматозом Дюринга?
13.Какой клинический признак на является типичным для системной акросклеротической склеродермии?
14.При подтвреждении диагноза «Дерматомиозит» врач обязан провести обследование для выявленипя:
15. Какие группы препаратов резко обостряют течение псориаза?
16.Какая соматическая патология часто сопровождает высыпания псориаза?
17. Какая висцеральная патология наиболее часто наблюдается при третичном сифилисе?
18. Назовите самые заразные проявления сифилиса
19. Какие лабораторные тесты могут подтвердить диагноз скрытого сифилиса?
20 Какое исследование необходимо провести больному с подозрением на сифилитический менингит?
^
Ответ 5
1)постстрептококковый гломерулонефрит 2) АНЦА-ассоциированный васкулит 3) волчаночный нефрит 4) пиелонефрит 5) Ig-A -нефропатия Ответ 4
Ответ 5
1) единственная почка 2) высокий уровень азотемии 3) нарушения коагуляции 4) высокий уровень артериальной гипертензии 5) нефроптоз II степени Ответ: 5
1)исключительно гипотензивная терапия с целевым уровнем АД 120/80 мм.рт.ст. 2) 1 и петлевые диуретики 3) преднизолон 1 мг/кг веса тела в сочетании с циклофосаном 2,5 мг/кг веса тела 4) диализная терапия 5) плазмаферез Ответ 4
1)полиурия 2) олигурия 3) лейкоцитурия 4) гематурия 5) анурия 6) 2 и 5 7) верно все Ответ 6
1)кожный зуд 2) анемия 3) ацидоз 4) гематурия и протеинурия 5) 1, 2, 3 Ответ 5
1)острая почечная недостаточность 2) нефротический синдром 3) постстрептококковый гломерулонефрит 4) острая ревматическая лихорадка 5)постстрептококковый миокардит Ответ 3
1)с лейкоцитурией 2) макрогематурией 3) злокачественной артериальной гипертензией 4) никтурией 5) олигурией Ответ 2
1)лихорадка 2) боль в поясничной области на стороне поражения 3) нефротический синдром 4)лейкоцитурия 5)дизурия Ответ 3
1)нефротический синдром 2)острый нефритический синдром 3) дислипопротеидемия 4) терминальная стадия почечной недостаточности 5) III стадия хронической болезни почек Ответ 1
1)5-15 мл/мин 2) 60-90 мл/мин 3) 30-60 мл/мин 4) 90-120 мл/мин 5) 15-60 мл/мин Ответ 4
1)отеки 2) гематурия 3)артериальная гипертензия 4) олигурия 5)лихорадка 6) 1,2,3,4 7) 1,3,4,5 Ответ 6
1)отеки 2) гематурия 3) суточная протеинурия более 3,5 г/сут 4) гиперхолестеринемия 5) гипоальбуминемия Ответ 2
1)олигурия и/или анурия 2) изостенурия 3)никтурия 4) дизурия 5) поллакиурия Ответ 1
1)пиелонефрит 2) нефротический синдром 3) острый нефритический синдром 4) протеинурия более 3 г/сут 5) быстропрогрессирующий нефритический синдром Ответ 1
1)0,06 ммоль/л 2) 0,12 ммоль/л 3) 0,23 ммоль/л 4) 0,63 ммоль/л 5) 3 и 4 6) 2,3,4 Ответ 5
1)более 1г/сут 2) более 2,5 г/сут 3) более 3,5 г/сут 4) более 6 г/сут 5) менее 1 г/сут Ответ 3
1)скорости клубочковой фильтрации 2) лейкоцитурии 3) микрогематурии 4) осмоляльности мочи 5) относительной плотности мочи Ответ 1
1) колебания относительной плотности мочи 2) уровень протеинурии 3) скорость клубочковой фильтрации 4) соотношение дневного и ночного диуреза 5) 1 и 4 6) 3 и 4 Ответ 5 ^ 1. У больного с сахарным диабетом (в общем анализе мочи-глюкоза 3%, относительная плотность-1,020) и мочевым синдромом с признаками пиелонефрита планируется проведение рентгенологического исследования. Внутривенная урография может проводиться:
2.У больного с «краш-синдромом» в первые сутки при контроле анализа мочи обнаружены гиалиновые, зернистые, эпителиальные цилиндры, что свидетельствует скорее всего о: 1. развитии гломерулонефрита; 2.начальных проявлениях острой почечной недостаточности; 3.наличии гемолитической желтухи. 3.У больного с сахарным диабетом получены следующие результаты исследования крови: натрий-140 ммоль/л, калий 5,5 ммоль/л, мочевина 5 ммоль/л, глюкоза 35 ммоль/л, осмоляльность 300 мосм/л. Оцените результат: 1.гипосмолярность; 2.гиперосмолярность; 3.лабораторная ошибка. 4. Клинический анализ крови: Hb – 90 г/л, Эр – 1,5, ЦП – 0,6, Л – 4,2х109/л, П/я – 3%, С/я – 56%, Эоз – 1, Баз – 1, Лф – 35%, Мон – 4%, Тр – 250х109/л, Микроцитоз. Заключение:
5. У больного обнаружена иктеричность кожи и слизистых, а также нарастание активности АлАТ и АсАТ. В анамнезе – неоднократные гемотрансфузии в течение последних 6 месяцев. Какие дополнительные исследования необходимы? 1. Определение уровней тропонина 2. Измерение активности креатинфосфокиназы 3. УЗИ органов брюшной полости 4. Определение вирусов гепатитов В и С 6. Женщина 25 лет предъявляет жалобы на гнойные выделения, рези при мочеиспускании в течение 5 дней. Локально: признаки воспаления слизистой. Какие дополнительные лабораторные исследования позволяют выявить этиологию заболевания: 1. Цитологическое исследование мазков из уретры и цервикального канала 2. УЗИ органов малого таза 3. Культивирование и ПЦР-диагностика бактерий и простейших в материале 4. Кольпоскопия. 7. Третьи роды у пациентки 32 лет. В анамнезе – резус-конфликт во второй беременности. Во время настоящей беременности обнаружены резус-антитела (титр 1:8). Родилась девочка массой 3350 г, оценка по Апгар – 7 баллов. Билирубин в пуповинной крови 56 мкмоль/л, Нв – 130 г/л. Какой показатель в данном случае позволит своевременно решить вопрос о заменном переливании крови:
8. Диагноз муковисцидоза может быть обосновано заподозрен, если у 17-летнего больного с наличием бронхоэктазов дополнительно выявляются
9.У больного с жалобами на чувство тяжести в подреберье после еды и тошноту в анализе крови при нормальных уровнях Пепсиногена I и Пепсиногена II был пониженный уровень Гастрина-17 стимулированного и положительные результаты на инфекцию к Helicobacter Pylori. Ваш диагноз? 1. Язвенная болезнь желудка с инфекцией НР 2. Атрофический антральный гастрит с инфекцией НР 3. Гастрит с инфекцией НР 4. Гастроэзофагеальная рефлюксаная болезнь
1. Острый инфаркт миокарда 2. Пневмоторакс 3. Межреберная невралгия 4. Уремический перикардит |
Источник
