Прикорневое воспаление легких фото
Воспаление легких считается серьезным заболеванием, которое развивается вследствие поражения дыхательной системы человека различными патогенными микроорганизмами. Оно может поражать разные отделы органа, что определяет его тяжесть течения и методику лечения. Прикорневая пневмония является одной из разновидностей заболевания и имеет некоторые особенности развития.
Что такое прикорневая форма пневмонии
 Прикорневой пневмонией называют тяжелое воспалительно-инфекционное заболевание. Она поражает корень легкого. Данный участок органа характеризуется «вхождением» в него главного бронха, артерий, вен, лимфатических путей, нервных сплетений.
Прикорневой пневмонией называют тяжелое воспалительно-инфекционное заболевание. Она поражает корень легкого. Данный участок органа характеризуется «вхождением» в него главного бронха, артерий, вен, лимфатических путей, нервных сплетений.
Опасностью данного заболевания считается его затрудненная диагностика. Из-за размещения воспалительного процесса в нетипичном месте увидеть патологию при помощи обычного рентгенологического исследования невозможно. Поэтому прикорневая пневмония часто выявляется уже в запущенном виде, что приводит к развитию многих осложнений.
Причины развития болезни легких
Прикорневое воспаление обычно развивается при поражении легких стрептококками
Прикорневое воспаление, поражающее легкие, обычно развивается на фоне бактериальной инфекции. В большинстве случаев причиной появления недуга стают пневмококки, стрептококки и другие подобные микроорганизмы. Данные бактерии находятся в дыхательных путях каждого человека, поэтому их принято относить к условно-патогенной микрофлоре. Но в некоторых ситуациях наблюдают активное размножение болезнетворных микроорганизмов, что приводит к воспалению.
Постепенно бактерии нарушают нормальное функционирование ресничек эпителия легких. Существенно изменяется состав и свойства бронхиального секрета. Патогенные микроорганизмы в результате своей жизнедеятельности выделяют токсины, которые действуют отравляюще на весь организм и становятся причиной появления симптомов интоксикации. Развитию воспалительных процессов в легких способствуют следующие факторы:

Курение и злоупотребление алкоголем развивают воспалительные процессы в легких
- наличие респираторной вирусной инфекции;
- переохлаждение;
- состояния, которые сопровождаются иммунодефицитом. Развиваются при наличии ВИЧ, при лучевой или химиотерапии;
- присутствие аутоиммунных заболеваний;
- курение и злоупотребление алкоголем;
- детский возраст. Дети более подвержены пневмонии из-за несформированного иммунитета;
- пребывание длительное время в состоянии стресса;
- неправильное питание, что привело к дефициту жизненно важных витаминов и минералов;
- наличие хронических заболеваний легких.
Симптомы
Симптомы прикорневой формы пневмонии зависят от формы заболевания и типа болезнетворных микроорганизмов, которые поразили легкие.
Разновидности прикорневой пневмонии и особенности течения заболевания
Прикорневое воспаление, поражающее легкие, разделают на такие виды:
- правосторонняя форма. Чаще всего встречается из-за особенностей строения легких;
- левосторонняя форма. Встречается реже, но характеризуется тяжелым течением;
- опухолевидная форма. Развитие пневмонии происходит вяло, а корень легкого имеет волнообразное очертание;
- воспалительная форма. Отличается стремительным течением и часто сопровождается тяжелыми осложнениями.
Общие признаки воспаления легких
Независимо от формы прикорневой пневмонии, она будет сопровождаться такими симптомами: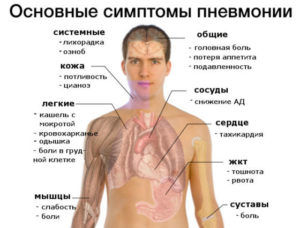
- повышение температуры тела до 40°С. Сбить ее обычно тяжело и практически невозможно традиционными препаратами;
- кашель, который сопровождается выделением большого количества мокроты;
- наблюдается появление хрипов в области размещения легких;
- появляется сильная заложенность носа и боль в горле;
- человек чувствует себя разбито, ощущает слабость;
- появляется одышка;
- развивается головная боль;
- человеку тяжело уснуть;
- наблюдается повышенная потливость.
При прикорневой форме пневмонии отсутствуют боли в грудной клетке, которые определяются при обычном воспалении.
Заразно ли данное заболевание
Прикорневая бактериальная пневмония относится к заболеваниям инфекционного характера. Поэтому она считается заразной и передается воздушно-капельным путем. Инкубационный период заболевания длится от нескольких дней до 3-4 недель. Поэтому больной человек представляет потенциальную опасность для окружающих до наступления первых клинических проявлений пневмонии.
После выздоровления он также еще некоторые время считается носителем патогенных микроорганизмов. Он выделяет микробы вместе со слюной и мокротой, что обеспечивает их распространение в окружающей среде. Здоровый человек может просто вдохнуть болезнетворные микроорганизмы или занести их грязными руками после контакта со слизистыми глаз или носа.
Особенно велика вероятность заражения прикорневой пневмонией у следующих людей:
- злоупотребляют алкоголем, курением, употребляют наркотики;
- принимают гормональные препараты;
- страдают от иммунодефицита, вызванного любыми причинами;
- только переболели ОРВИ, гриппом;
- имеют проблемы с работой сердца, почек, страдают от сахарного диабета;
- пребывают в депрессивном состоянии.
Диагностика болезни легких
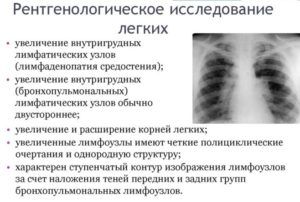
Рентгенологическое исследование легких для диагностики прикорневой пневмонии
Чтобы выявить очаг воспаления при подозрении на пневмонию прикорневой формы, проводят ряд диагностических мероприятий. Врачи обычно прослушивают легкие, чтобы определить хрипы и место их локализации. Специалист простукивает грудную клетку, изучает болевые ощущения больного. Но при прикорневой пневмонии такие методы диагностики оказываются малоэффективными. Врач может услышать хрипы в той области, где нет воспаления.
Более информативным оказывается рентгенологическое исследование легких. Это основной метод диагностики, который помогает определить степень развития воспалительного процесса и место его локализации. В некоторых случаях пациенту рекомендуется пройти компьютерную томографию. Она позволяет поставить точный диагноз и откинуть возможность развития других патологических состояний.
Больной сдает и другие анализы – крови, мокроты, мочи. На развитие пневмонии указывают такие показатели:
- высокий уровень лейкоцитов;
- выявление белка и крови в моче;
- скорость оседания эритроцитов увеличена;
- снижение уровня Т-лимфоцитов;
- выявление патогенной микрофлоры в мокроте.
Выявление белка в моче для диагностики пневмонии
Лечение прикорневой формы пневмонии
Для восстановления легких и улучшения самочувствия больного лечение прикорневой пневмонии должно происходить комплексно.
Прием антибиотиков при пневмонии
Для уничтожения патогенной микрофлоры больному назначаются антибактериальные препараты широкого или узкого спектра действия. Они применяются в виде таблеток или инъекций. Антибактериальные средства останавливают дальнейшее прогрессирование пневмонии, но должны назначаться под контролем врача для предупреждения побочных эффектов. При воспалении легких назначают следующие средства:
Дезинтоксикационная терапия
Для очищения организма от токсинов, которые выработали болезнетворные бактерии, используется дезинтоксикационная терапия. Она подразумевает инфузионное ведение специальных препаратов:
- физраствора;
- глюкозы;
- раствора Рингера.

Раствора Рингера
Отхаркивающие и бронходилатирующие средства
Данные препараты назначаются для улучшения отхождения мокроты из легких и устранения одышки. К этой группе лекарственных средств относят Флемоксин, Бромгексин, Солвин, Беротек и другие.
Физиопроцедуры
После стабилизации состояния больного при прикорневой пневмонии рекомендуется физиотерапевтическое лечение, которое заключается в следующем:
Общие рекомендации для успешного лечения

При пневмонии стоит соблюдать постельный режим
Чтобы восстановление легких произошло успешно и не появилось никаких осложнений, во время всего периода лечения необходимо соблюдать постельный режим. Больному показано полноценное питание, обильное питье. В ежедневном рационе должно присутствовать мясо, рыба, свежие овощи и фрукты. При этом рекомендуется ограничить потребление жирных, копченых и жареных блюд.
Больному следует избегать стресса, много отдыхать, обеспечить себя полноценным сном. При наличии показаний можно дополнительно пройти иммуностимулирующую, витаминную терапию. В период восстановления рекомендуются занятия спортом или обычной физкультурой. Можно записаться на плаванье или просто ежедневно гулять на свежем воздухе. Если больной курит, ему нужно отказаться от этой вредной привычки. Следует ограничить пребывание в помещениях, где присутствует табачный дым. Пассивное курение не менее опасно, чем активное. На протяжении всего периода лечения следует ограничить употребление алкоголя.
Особенности лечения пневмонии у детей

Ребенку дополнительно необходимо принимать муколитики для разжижения мокроты
Диагностика и лечение у детей прикорневой пневмонии мало чем отличается от особенностей терапии взрослых. При выявлении характерных симптомов необходимо осуществить дифференциальную диагностику с раком легких и туберкулезом.
Для устранения воспалительного процесса в легких назначаются антибиотики широкого спектра действия. Больному ребенку дополнительно необходимо принимать муколитики для разжижения мокроты. При обструкции бронхов и сильной одышке назначаются бронходилататоры.
При своевременно начатом лечении и соблюдении всех рекомендаций врачей течение прикорневой пневмонии у детей благоприятное. Развитие осложнений происходит крайне редко.
Возможные осложнения
Несвоевременное выявление прикорневой пневмонии и ее неправильное лечение приводит к тяжелейшим последствиям:
Осложнением пневмонии является пиопневмоторакс
- гнойный плеврит (воспаление оболочки легких). Заболевание сопровождается стремительным повышением температуры, болями;
- появления абсцесса в прикорневой зоне легких, где происходит скопление гноя;
- пиопневмоторакс – сопровождается скоплением газа, гноя и воздуха в плевральной области легких;
- легочная недостаточность. В тяжелых случаях приводит к летальному исходу;
- развитие миокардита – воспаления сердечной мышцы или ее внутренней оболочки;
- инфекционное поражение головного мозга (развивается менингит, энцефалит).
При соблюдении всех рекомендаций врача и при своевременном выявлении недуга течение прикорневой пневмонии благоприятное. Обычно выздоровление наступает через 2-4 недели. После курса терапии больной может возвращаться к привычному образу жизни и полноценно заниматься трудовой деятельностью.
Видео по теме: Пневмония
Источник
Высокая восприимчивость детей к различным инфекционно-воспалительным процессам является следствием их слабого и неразвитого иммунитета. Одна из самых опасных патологий – бронхопневмония.
Заболевание коварное, ведь вовремя поставить диагноз сложно, так как воспаление находится в необычном месте – в корне легкого.
Как протекает патология, как распознать первые симптомы? Узнайте об этих и других функциях в этой статье.
Что это такое?
Радикальная пневмония – воспалительный процесс нижних дыхательных путей, отличающийся специфическим расположением очага заболевания. Из-за нетипичного расположения между легкими и бронхами эта патология входит в список самых опасных поражений. Инфекция вызывает воспаление альвеолярной и интерстициальной ткани (расположенной в воротах легкого).
В начальной стадии развития бронхиальной пневмонии нет характерной симптоматики: дыхание остается прежним, шумов и повышения температуры нет.
Выделение патологии в отдельную группу оправдано тем, что она имеет специфические диагностические, клинические и прогностические свойства. Этот тип пневмонии сложно визуализировать на рентгеновских снимках, потому что локализация похожа на корень легкого.
Обнаружение заболевания в запущенной форме может вызвать осложнения – это абсцесс и пневмоторакс (скопление гноя в плевре). Клиническая картина бронхопневмонии у детей характеризуется хроническим течением с чередованием периодов обострения и ремиссии.
Далее периостит подразделяется на несколько типов:
- Правая рука. Чаще всего развивается у маленьких детей.
- Левая сторона. Наблюдается у детей с недостаточной дренажной функцией (возникает гиперемия).
- Опухолевый. Бронхи сдавливаются у корня и доли легких разрушаются (ателектаз). Из-за таких нарушений возникает дыхательная недостаточность. Заболевание протекает более спокойно, без жара и кашля. Хорошо подходит для терапии.
- Воспаление. Состояние ребенка тяжелое, симптомы очень выражены. Трудно лечить.
На развитие заболевания у детей раннего возраста влияют нарушения развития плода, врожденные пороки сердца (которые подразумевают нарушения кровотока), сезонные эпидемии ОРЗ, хронические заболевания (рахит), плохой рост и задержка физического развития. развитие, частые переохлаждения. Если ребенок пассивный курильщик, это тоже провоцирует развитие пневмонии.
Первые признаки и симптомы
Симптомы патологии в начальной стадии легко спутать с ОРЗ. Пневмония вызывает сухой кашель и насморк, сонливость и снижение аппетита. Температура тела повышается незначительно или остается нормальной, первоначально на уровне 37,5 ° C. По мере прогрессирования болезни появляются следующие симптомы:
- высокая температура, которую невозможно снизить с помощью лекарств (более 39 ° C);
- вы слышите специфические хрипы;
- выраженные симптомы интоксикации: обезвоживание, головная боль, увеличение лимфатических узлов;
- детская потливость;
- интенсивность кашля увеличивается.
Особенности у детей от 1 года
У детей с 1 года корневая пневмония имеет волновое течение: ремиссии чередуются с обострениями.
Продолжительный и медленный процесс ослабляет защитные силы иммунной системы.
Во время обострения ребенку не хватает воздуха, он чувствует боли в груди. Еще один характерный симптом – цианоз (посинение), которое появляется на коже и слизистых оболочках.
Если у вашего ребенка 3 или более общих симптома, немедленно обратитесь к врачу.
Выраженность у грудничков до 1 года
Заметить патологию на ранней стадии можно только при ежедневном комплексном обследовании ребенка. Симптомы пневмонии включают:
- пониженный аппетит (малыш кричит о груди, но вялый);
- Помутнение кожи вокруг носогубного треугольника (хорошо видно во время кормления)
- учащенное дыхание (при вдохе кожа между ребрами отступает).
Также нормальное поведение у младенцев может измениться: отот пассивного и апатичного до чрезмерно возбудимого.
Диагностика
Выявление патологии у ребенка – сложный процесс, потому что малыши не могут четко сформулировать свои ощущения и указать места боли. Педиатр или пульмонолог ставит диагноз и назначает лечение.
Наличие пневмонии в организме ребенка можно подтвердить только после рентгенологического исследования и проведения лабораторных исследований. Если диагностирована колющая пневмония, необходим дифференциальный диагноз, чтобы отличить эту патологию от туберкулеза и онкологии бронхов.
Как диагностируется пневмония у детей? Выполняются следующие тесты:
- Рентген. На фото виден затемненный участок.
- Визуальный осмотр у врача.
- Аускультация – Выслушивание звуков дыхания, шепота.
- Общий анализ крови и мочи. Анализ газового состава крови.
- Микроскопическое исследование мокроты. Бронхоскопия.
Лечение
Детей до 1 года обязательно госпитализируют для лечения подострой пневмонии.
Патология не заразна, а коварна по развитию опасных последствий. Поэтому курс лечения выбирается сразу после постановки диагноза.
Общие принципы терапии – комплексность, устранение причины и купирование симптомов.
Препараты назначают в зависимости от возраста и веса ребенка:
- антибиотики широкого спектра действия;
- противовирусное или противогрибковое;
- Жаропонижающие (от лихорадки);
- витамины;
- бронходилататоры.
Дополнительной мерой терапии является поддержание водного баланса и отказ от тяжелой пищи. Для устранения проблем с дыханием назначают небулайзер на травах. При улучшении состояния ребенка показана физиотерапия (УВЧ, массаж, согревание, обертывания). При сердечной слабости назначают сердечные гликозиды.
Прогноз благоприятный при своевременном и правильном лечении. Дети, перенесшие пневмонию, проходят регулярные осмотры в больнице (это сводит к минимуму рецидивы). После выздоровления родителям важно укрепить защитные силы ребенка и улучшить дыхательную функцию. Физиотерапия и санаторно-курортное лечение рекомендованы детям любого возраста в период выздоровления после болезней.
Особенности при правосторонней форме
Эта форма обычно возникает как вторичная пневмония на фоне плохо леченных острых респираторных инфекций.
Основой терапии правосторонней бронхопневмонии является прием антибактериальных препаратов и другие меры:
- Антибиотики. Цефалоспорины второго-третьего поколения, сульбактомакс. При обострении их вводят внутримышечно, а затем внутривенно.
- Инфузионная терапия. Растворы глюкозы (5%) и гидрохлорида натрия (0,9%) вводятся через внутривенный катетер. Цель – вывести токсины, остановить синдром гипертермии.
- Прием отхаркивающих средств.
- Обязательный прием пробиотиков для поддержания микрофлоры кишечника: специальные йогурты или продукты с лакто- и бифидобактериями.
- Сиропы на основе парацетамола или ибупрофена используются для снижения температуры. При отсутствии эффекта целесообразно вводить литическую смесь (растворы анальгина, папаверина и димедрола в одном шприце).
Во время лечения важно измерять уровень кислорода в крови. Если состояние ухудшается и уровень падает ниже 95%, ребенок должен получать кислород через маску. Если эффекта нет (если дыхательная недостаточность продолжается), необходима интубация и перевод на искусственную вентиляцию легких. Это предотвратит апноэ.
Справочные материалы (скачать)
Щелкните соответствующий документ, чтобы загрузить его:
Заключение
В заключение, корешковая пневмония представляет особый риск для здоровья ребенка из-за сходства симптомов с острыми респираторными инфекциями и сложности последующего диагностического процесса.Если диагноз подтвержден, лечение является немедленным и комплексным.В период выздоровления следует проводить профилактические мероприятия.Качественное лечение ОРЗ, сбалансированное питание, закаливание организма, повышение иммунитета помогут предотвратить возможное рецидивирование болезни.
Источник
Прикорневая пневмония – разновидность воспаления лёгких. Воспалительный процесс локализуется в участках легочной ткани, расположенных возле корня лёгкого. Диагностика прикорневого воспаления лёгких бывает сложной. Врачи Юсуповской больницы проводят обследование пациентов, обращающихся с жалобами, свидетельствующими о воспалительном процессе в дыхательных путях, с помощью современной аппаратуры ведущих производителей Европы, Японии, США, которая постоянно обновляется. Использование качественных реагентов для выполнения лабораторных анализов позволяет получить точные результаты исследований.
В Юсуповской больнице работают профессора и врачи высшей категории, являющиеся ведущими специалистами в области пульмонологии. Они используют для лечения пациентов наиболее эффективные и безопасные лекарственные препараты, индивидуальные схемы. Применение современной физиотерапевтической аппаратуры и инновационных методик лечебной физкультуры в комплексной терапии прикорневой пневмонии позволяет сократить сроки пребывания пациента в стационаре.
Причины прикорневой пневмонии
Воспалительный процесс в лёгких вызывают различные микроорганизмы: бактерии (пневмококки, стрептококки, стафилококки), вирусы, простейшие, грибки. Они могут попасть в легочную ткань извне, распространиться по кровеносным или лимфатическим сосудам из очага воспаления, локализованного в организме человека. Воспаление вызывают и условно патогенные микроорганизмы, которые постоянно находятся в верхних дыхательных путях. Под воздействием провоцирующих факторов (охлаждения, снижения иммунитета) их агрессивность повышается, они начинают размножаться и продвигаться по дыхательным путям. Происходит нарушение структуры и функции реснитчатого эпителия бронхов, он утрачивает защитную функцию. Изменяется вязкость секрета бронхов, микроорганизмы выделяют токсины, пагубно влияющие на весь организм человека.
Патологический процесс развивается под воздействием двух факторов: снижения реактивности макроорганизма и повышения вирулентности микроорганизмов. Под реактивностью организма подразумевают его способность сопротивляться. Ключевое значение в развитии прикорневой пневмонии имеет своевременность и интенсивность иммунного ответа. Иммунитет снижается под воздействием следующих факторов:
- переохлаждение;
- респираторная вирусная инфекция;
- врождённые или приобретенные иммунодефицитные состояния (ВИЧ-СПИД, продолжительный приём антибиотиков, химиотерапевтических и иммуносупрессиных препаратов);
- курение;
- аутоиммунные заболевания.
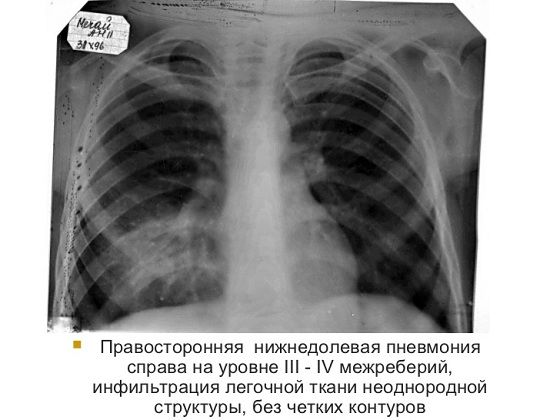
Прикорневая пневмония у взрослых развивается под воздействием нескольких провоцирующих факторов. Патологический процесс чаще локализуется в правом лёгком, что обусловлено анатомо-физиологическими особенностями бронхиального дерева. Правый бронх шире и короче левого, поэтому при прочих равных условиях микроорганизмам проще закрепиться на слизистой оболочке правого бронха и проникнуть в правое лёгкое. По этой причине воспаление чаще бывает правосторонним. Левосторонняя прикорневая пневмония встречается гораздо реже. Так как просвет левого бронха уже, он хуже дренируется и воспалительный процесс сохраняется дольше.
Симптомы прикорневой пневмонии
Прикорневая пневмония проявляется следующими симптомами: высокая температура тела (до 400С), кашель, одышка. При затяжном характере воспаления лёгких температура тела может держаться на уровне 37-38 0С неделями. Кашель вначале сухой, со временем он становится влажным, мучительным. При бактериальном характере прикорневой пневмонии имеют место выраженные симптомы интоксикации:
- выраженная общая слабость;
- повышенная потливость;
- головная боль;
- бессонница.
Прикорневая пневмония у взрослых часто протекает без типичной для воспаления легких боли в грудной клетке, в боку или под лопаткой. У детей заболевание развивается стремительно, симптомы интоксикации выражены сильнее, чем у взрослых.
Диагностика прикорневой пневмонии
Пульмогологи Юсуповской больницы при подозрении на прикорневую пневмонию проводят всестороннее обследование пациента: сбор анамнеза, осмотр, пальпацию и перкуссию грудной клетки, аускультацию лёгких. Врачи назначают анализ крови и рентгенографию органов грудной клетки. В сложных случаях проводят компьютерную или магнитно-резонансную терапию.
Физикальные методы обследования в большинстве случаев прикорневой пневмонии являются малоинформативными. Наличие повышенного содержания лейкоцитов и скорости оседания эритроцитов в анализе периферической крови говорит лишь о воспалительном процессе в организме.
Основным методом диагностики прикорневой пневмонии являются рентгенологические методы исследования. На рентгенограммах врач может увидеть локализацию воспаления, дифференцировать прикорневое воспаление лёгких от других заболеваний дыхательных путей. Но при прикорневой пневмонии интерпретация рентгенографического исследования может быть затруднительной. Затемнение от воспалённого очага часто наслаивается на корень лёгкого. В результате легочный корень на рентгеновском снимке «расширяется», что может указывать на новообразование или туберкулёз.
Наиболее точным методом диагностики прикорневой пневмонии является компьютерная томография. Она позволяет более точно определить состояние бронхов и легочной ткани, лимфатических узлов, увидеть неоднородную структуру тени. Для того чтобы определить возбудитель и его чувствительность к антибактериальным препаратам, проводят исследование мокроты.
Лечение прикорневой пневмонии
Пульмонологи Юсуповской больницы проводят комплексную терапию прикорневой пневмонии:
- антибактериальное лечение (амоксиклав, левофлоксацин, цефиксим и другие комбинированные антибиотики);
- дезинтоксикационную терапию (внутривенное капельное введение 0,9% раствора натрия хлорида, раствора Рингера, 5% раствора глюкозы);
- назначают отхаркивающие секретолитики (ацетилцистеин, лазолван, бромгексин);
- бронходилатирующие средства (ингаляции сальбутамола, внутривенные или внутримышечные инъекции эуфиллина, теокард).
При лечении прикорневой пневмонии следует соблюдать постельный режим, пить много жидкости, принимать витамины. В Юсуповской больнице пациентам обеспечивают качественное полноценное питание, богатое белками, углеводами, витаминами и микроэлементами.
В комплексном лечении пневмонии особое место отводится физиотерапевтическим процедурам. Сразу же после нормализации температуры проводят дециметровое волновое лечение воспалительного инфильтрата. В Юсуповской больнице ультразвуковые аэрозольные ингаляции с раствором антибиотиков, муколитиков, гепарина или глюкокортикостероидов выполняют с помощью специальных ультразвуковых ингаляторов или небулайзеров. Парентеральным и энтеральным применением антибиотиков их вводят в дыхательные пути ингаляционным методом.
Лекарственный электрофорез с антибиотиками, отхаркивающими препаратами и низкомолекулярными гепаринами применяют для улучшения отхождения мокроты и предотвращения образования спаек. Пациентам с ослабленным иммунитетом назначают импульсную УВЧ-терапию. Физиотерапевты Юсуповской больницы для лечения прикорневой пневмонии применяют магнитофорез антибактериальных препаратов в дыхательную систему и ультрафиолетовое облучение органов грудной клетки, обладающее иммуностимулирующим эффектом. Для улучшения отхождения мокроты и дренажа бронхов делают массаж грудной клетки с использованием различных приёмов вибрации.
Позвоните по телефону в Юсуповскую больницу и Вас запишут на приём к пульмонологу. После обследования врач назначит индивидуальное лечение.
Источник
