Примочки при воспалении пальца

- Время чтения статьи: 1 минута
Нагноение на пальцах может быть следствием неаккуратно выполненного маникюра или педикюра, а также из-за мелких травм кожи. В небольшую ранку на коже заносятся болезнетворные бактерии, которые и вызывают патологический процесс.
В первые дни болезни помочь больному можно при помощи народных методов. Но в том случае, если симптомы прогрессируют, без помощи хирурга уже не обойтись. Ждать, пока заболевание пройдёт само не стоит, так как это может привести к сепсису.
Лечебные ванночки для лечения нагноения
Острое гнойное воспаление пальца называется панарицием. Лечение народными методами сводится к распариванию больного пальца и накладыванию на него различных средств, которые способствуют оттоку гноя.
Хозяйственное мыло
Для ванночки необходимо приготовить обычное хозяйственное мыло и горячую воду.
Мыло натирают на тёрке и растворяют столовую ложку мыльной стружки в кипятке;
Раствор остужают до температуры 60-70 градусов и опускают в него больной палец;
Ванночку делают не меньше 20 минут, постоянно подливая горячую воду.
Делать мыльные ванночки необходимо не менее 4-х раз в сутки. После процедуры палец высушивают полотенцем, а затем обильно накладывают мазь Вишневского или Левомеколь.
Раствор соли
Быстрому выходу гноя способствует и крепкий раствор кухонной соли. Для приготовления раствора берут столовую ложку с горкой соли на литр кипятка. В солевой раствор окунают больной палец и распаривают его около получаса. После процедуры руку высушивают хлопковой салфеткой и прикладывают разрезанный лист алоэ, который фиксируют бинтом.
Отвар трав
Быстро вылечить панариций можно и с помощью отвара лекарственных трав. Берут по одной столовой ложке листьев подорожника, шалфея и календулы, и заливают литром воды. Доводят состав до кипения и настаивают 20 минут, потом в отваре распаривают больной палец. После процедуры на воспалённый палец накладывают аппликацию с мазью Вишневского.
Раствор соды
Сода характеризуется антисептическим действием, поэтому содовые ванночки эффективны при скоплении гноя под ногтевой пластиной. Для приготовления раствора берут две чайные ложки пищевой соды, которую растворяют в литре горячей воды. Воспалённый палец необходимо парить не меньше 20 минут, при необходимости подливая горячую воду.
Раствор марганцовки
Перманганат калия – это сильное антисептическое средство. При лечении панариция можно парить больной палец в розовом растворе марганцовки. Для приготовления лечебного средства нужно взять кристаллики марганца на кончике ножа и растворить их в литре тёплой воды.
Перед применением раствор марганцовки необходимо обязательно процедить через несколько слоёв марли. Нерастворённые кристаллики могут привести к ожогам кожи.
Народные способы лечения панариция
Есть много народных рецептов, которые помогут вытянуть гной при панариции. Перед прикладыванием любых компрессов, больной палец необходимо распарить.
Запечённый лук
Луковицу среднего размера запекают в духовке целиком, затем разрезают пополам и прикладывают к месту нарыва. Лук необходимо зафиксировать при помощи бинта, компресс рекомендуется менять каждые 3 часа.
Запечённый чеснок
Два крупных зубчика чеснока запекают в духовом шкафу и смешивают с мелко натёртым хозяйственным мылом. Полученную лепешку прикладывают к больному пальцу на 4 часа, потом меняют на новую.
Компресс из свеклы
Свеклу натирают на мелкой тёрке, полученную кашицу накладывают на сложенный в несколько слоёв бинт, а затем накладывают на место нарыва. Такой компресс будет особенно эффективным после ванночки с марганцовкой или лекарственной травой.
Какие лекарственные средства могут помочь
В домашних условиях можно лечить панариций и лекарственными препаратами. Чаще всего к гнойнику прикладывают такие лекарства:
Ихтиоловую мазь. Это лекарственное средство оказывает выраженное противовоспалительное, обезболивающее и антисептическое действие. Мазь необходимо прикладывать к месту воспаления толстым слоем и закрывать бинтом;
Синтомициновую мазь. Этот препарат оказывает губительное действие на многие виды бактерий и обладает лёгким обезболивающим эффектом;
Левомеколь. Эта мазь обладает выраженным бактерицидным и иммуностимулирующим действием. Левомеколь эффективен по отношению ко многим патогенным бактериям. Мазь необходимо наносить на повреждённый палец с первого дня воспаления;
Мазь Вишневского. Препарат обладает бактерицидным, заживляющим и противовоспалительным действием. Аппликации с мазью делают с использованием любого пористого материала – бинта, ваты или хлопковой ткани.
Если после лечения дома состояние не улучшилось, а наоборот палец распух ещё больше, необходимо обращаться в больницу. Операцию по удалению гноя проводят под местным наркозом, поэтому она не вызывает болевых ощущений. В особо тяжёлых случаях врач может полностью удалить ногтевую пластину.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу!
Источник
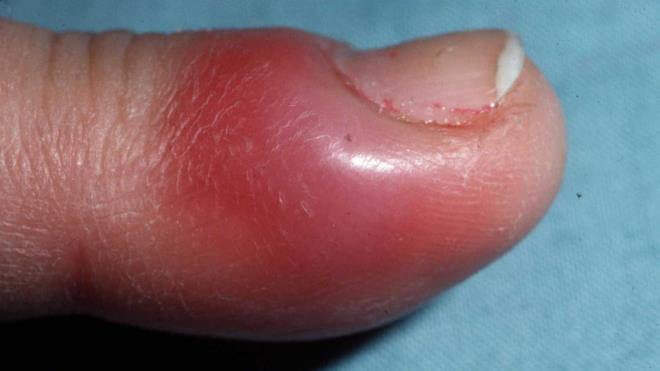
Панариций – инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце – например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично – она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях – появляется изматывающая боль. Если панариций не лечат – инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция – микротравмы примыкающих к ногтю тканей, почти незаметные порезы – например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто – с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме – это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.

Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание – зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк – яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны – сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен – оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее – может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное – обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
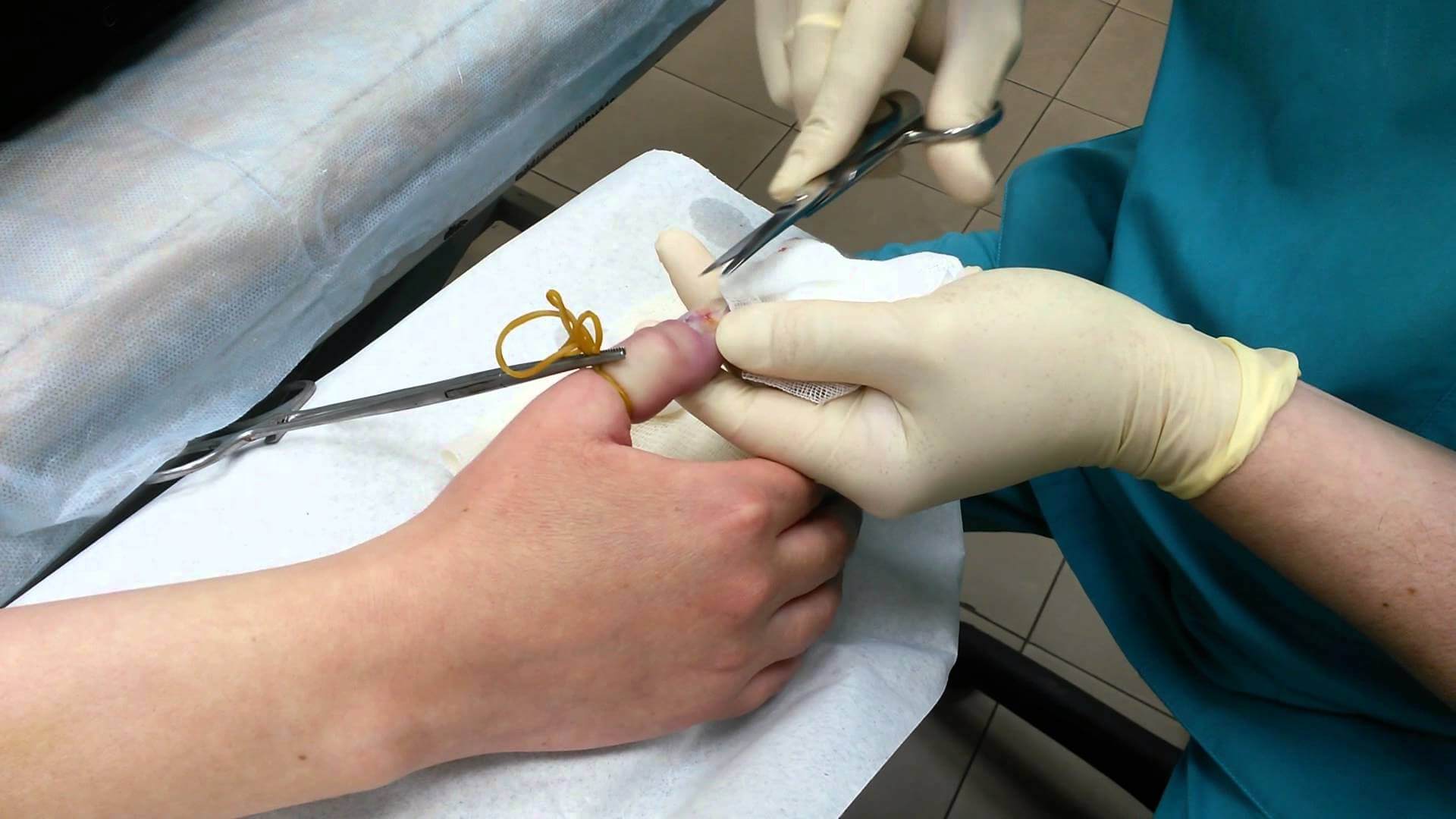
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов – в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи – в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды – она ослабляет защитные качества кожи.
Источник
Панариций – это острое гнойное воспаление тканей пальца, возникающее в случае их инфицирования при различного рода травмах: отрывании заусениц, ссадинах, занозах, колотых ранах и т.д.
Панариций вне зависимости от локализации – на пальце руки или на ноге – это не только неприятное и эстетически непривлекательное, но и достаточно опасное явление. Мало кто понимает, какие последствия могут быть от простого откусывания заусеницы или неудачно прищемленного ногтя.

Почему развивается воспаление?
Непосредственной причиной развития воспалительного процесса является проникновение условно-патогенных микроорганизмов, обитающих на теле человека (преимущественно, стрептококков), через поврежденные участки кожи в более глубокие слои.
К предрасполагающим факторам панариция относят:
- нарушения техники выполнения маникюра и педикюра;
- привычка грызть ногти, кусать пальцы;
- хронические воспалительные процессы кожи;
- сахарный диабет;
- недостаток витаминов в организме;
- иммунодефицитные состояния.

Виды
Панариций на пальце в зависимости локализации воспаления бывает поверхностным и глубоким.
К поверхностным формам относят:
Кожный панариций – гной локализуется под эпидермисом кожи, образуя видимый пузырь. Настоятельно не рекомендуется самостоятельно пытаться его вскрывать, так как под ним может быть более глубокое воспаление.
Околоногтевой панариций, или паронихия – очаг воспаления в данном случае локализуется под корнем ногтя, а воспалительный процесс затрагивает мягкие ткани, окружающие ноготь, и сопровождается покраснением, припухлостью и нависанием мягкого валика над ногтем.
Подногтевой панариций – данная форма развивается после некачественно проведенного маникюра/педикюра или в результате распространения гноя при неизлеченном околоногтевом воспалении. Сопровождается распирающей, пульсирующей болью под ногтем. Кроме того, возможно его отслоение
Подкожный панариций – характеризуется увеличением объема пальца, затруднением движения им, сглаженностью межфаланговых складок, а также пульсирующими, нарастающими болями, которые часто являются причиной нарушения сна, вплоть до бессонницы.
Если игнорировать возникшую проблему, воспаление, даже кажущееся незначительным, может перейти в более глубокий ткани, вызывая сухожильную, костную, суставную формы.
Сухожильный панариций – воспаление сухожильного влагалища и сухожилие сгибателя пальца. Происходит утолщение пальца, зачастую его трудно разогнуть из-за сильной боли. Особенную опасность в этом случае представляют повреждения большого пальца и мизинца, так как воспаления ввиду анатомической связи может перейти на предплечье, что может привести к тяжелой форме флегмоны.
При суставном и костном панариции боли носят постоянный, пульсирующий, тупой характер. Движения пальцем затруднены ввиду распространенной отечности и сильной боли. Характерно и образование свищей, из которых продолжительное время истекает гной.
Особо опасным считается пандактилит – воспаление всех тканей пальца, что может привести в конечном итоге к его ампутации. Палец отечный, сине-багрового цвета. Процесс сопровождается выраженной интоксикацией организма, воспалением регионарных лимфатических узлов. Боли при пандактилите приобретают невыносимый, распирающий характер, при этом локализуются не только в пальце, но и в кисти.
Лечение панариция
Лечение заболевания любой формы должно проводиться под контролем специалиста. Опасность игнорирования проблемы или самолечения заключается в том, что даже при видимом минимальном воспалении процесс может сочетаться с более тяжелыми формами, а также отсутствие полной асептики, антисептики и стерильности зачастую приводит к распространению гнойного процесса на окружающие ткани.
Лечение кожной формы допускает местную терапию – срезание отслоившегося эпидермиса и полную обработку гнойной раны вне зависимости от ее размеров.
При подногтевом панариции ноготь удаляется полностью под местной анестезией.
Лечение сухожильной, суставной и костной форм также требуют оперативного, причем незамедлительного, хирургического вмешательства: гнойная полость вскрывается, промывается и тщательно обрабатывается антисептиками, при этом возможно повторное проведение манипуляции (в зависимости от распространенности и запущенности процесса).
Терапия также включает в себя:
- антибактериальные лекарственные средства: для легкой степени применяются повязки с антибактериальными мазями, в тяжелых случаях включаются антибиотики широкого спектра действия;
- противовоспалительные препараты;
- симптоматическая терапия – жаропонижающие, обезболивающие;
- при тяжелых вариантах течения лечение включает иммуномодуляторы.
Категорически запрещается применение горячих ванночек и компрессов, так как это благоприятная среда для более быстрого размножения возбудителя и распространения инфекции.
Залогом успешного лечения панариция на пальце руки или ноги является своевременное обращение за медицинской помощью и грамотно подобранная терапия. Намного легче лечить начальные неосложненные формы, чем запущенные случаи панариция, которые нередко заканчиваются ампутацией пальца.
Записаться на консультацию к хирургу
Источник
