Продуктивное воспаление с образованием полипов и остроконечных кондилом
В
процессе пролиферации могут участвовать,
помимо камбиальных мезенхимальных и
гематогенных клеток, камбиальные
эпителиальные клетки, в результате чего
образуются полипозные разрастания.
Такое
воспаление наблюдается
на
слизистых оболочках,в
зонах, граничащих с плоским эпителием.
На
слизистых оболочках происходит
разрастание железистого эпителия вместе
с клетками подлежащей соединительной
ткани, что приводит к образованию
множества мелких сосочков или более
крупных образований, называемых полипами.
Такие
полипозные разрастания наблюдаются
при длительном воспалении слизистой
оболочки носа, желудка, прямой кишки,
матки, влагалища и др.
В
участках плоского эпителия, который
расположен вблизи призматического
(например, в анусе, половых органах),
отделяемое слизистых оболочек, постоянно
раздражая плоский эпителий, ведет к
разрастанию как эпителия, так и стромы.
В результате этого возникают сосочковые
образования — остроконечные кондиломы
Они
наблюдаются при гонореи, сифилисе и др.
хронических воспалительных заболеваниях.
Полипы,
особенно ЖКТ, являются облигатным
предраком. Самый частый вид кондиломы
– остроконечная – вызывается
папилломавирусом, может сопровождаться
дисплазией и является фактором риска
развития плоскоклеточного рака.
21.Воспаление при эхиноккокозе (морфологические изменения, жизненный цикл).
Эхинококкоз
– гельминтоз который характеризуется
образованием эхинококковых кист в
различных органах.
Жизненный
цикл:
Облигатный
хозяин половозрелого ленточного червя:
в природе — плотоядные животные (волки,
шакалы и др.), в культурных очагах —
собака. У них паразит обитает в кишечнике.
Личинка
альвеококка обнаруживается у грызунов
и человека.
Заражение
человека происходит в очагах инвазии
при
тесном контакте с зараженными собаками,
при
разделке туш грызунов и других пораженных
животных,
при
пользовании загрязненными природными
водоисточниками.
Формы:
гидатидозная
форма эхинококкоза
альвеолярная
форма эхинококкоза (альвеококкоз)а
Гидатидозный
эхинококкоз встречается чаще, чем
альвеококкоз.
Патологическая
анатомия. При гидатидозном
эхинококкозе
в
органах появляются пузыри (или один
пузырь) той или иной величины (от ореха
до головы взрослого человека). Они
имеют
беловатую слоистую хитиновую оболочку
и
заполнены
прозрачной бесцветной жидкостью.
В
жидкости белок отсутствует, но содержится
янтарная кислота.
Ткань
органа, в котором развивается однокамерный
эхинококк, подвергается атрофии. На
границе с эхинококком разрастается
соединительная ткань, образуя вокруг
пузыря капсулу, в ней обнаруживаются
очаги клеточной инфильтрации с примесью
эозинофилов, появляются гигантские
клетки инородных тел, фагоцитирующие
элементы хитиновой оболочки.
Чаще
эхинококковый пузырь обнаруживается
в печени, легких, почках, реже — в других
органах.
При
альвеококкозе
онкосферы дают начало развитию сразу
нескольких пузырей, причем вокруг них
появляются очаги некроза. В пузырях
альвеококкоза образуются выросты
цитоплазмы, и рост пузырей происходит
путем почкования наружу. В результате
этого при альвеококкозе образуются все
новые и новые пузыри, проникающие в
ткань, что ведет к ее разрушению. Поэтому
альвеококк называют также многокамерным
эхинококком. Рост альвеококка имеет
инфильтрирующий характер и подобен
росту злокачественного новообразования.
Выделяющиеся из пузырьков токсические
вещества вызывают в окружающих тканях
некроз и продуктивную реакцию. В
грануляционной ткани много эозинофилов
и гигантских клеток инородных тел,
фагоцитирующих оболочки погибших
пузырьков.
Первично
альвеококк чаще встречается в печени:
реже — в других органах.
Осложнения.
При эхинококкозе осложнения чаще связаны
с ростом пузыря в печени, очень опасен
разрыв пузыря. При альвеолококкозе –
с разрушением пораженных органов,
метастазами альвеококка. Возможно
развитие амилоидоза.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Пролиферативное (продуктивное) воспаление характеризуется преобладанием пролиферации клеточных и тканевых элементов. Альтеративные и экссудативные изменения отступают на второй план.
В результате пролиферации клеток образуются очаговые или диффузные клеточные инфильтраты. Они могут быть полиморфно-клеточными, лимфоцитарно-моноцитарными, макрофагальными, плазмоклеточными, эпителиоидно-клеточными, гигантоклеточными и др.
Продуктивное воспаление встречается в любом органе, любой ткани. Выделяют следующие виды пролиферативного воспаления:
1) межуточное (интерстициальное);
2) гранулематозное;
3) воспаление с образованием полипов и остроконечных кондилом.
Течение продуктивного воспаления может быть острым, но в большинстве случаев хроническим. Острое течение продуктивного воспаления характерно для ряда инфекционных заболеваний (брюшной и сыпной тифы, туляремия, острый ревматизм, острый гломерулит), хроническое течение – для большинства межуточных продуктивных процессов в миокарде, почках, печени, мышцах, которые заканчиваются склерозом.
Исход продуктивного воспаления различен в зависимости от его вида, характера течения и структурно-функциональных особенностей органа и ткани, в которых оно возникает. Хроническое продуктивное воспаление ведет к развитию очагового или диффузного склероза органа. Если при этом развиваются деформация (сморщивание) органа и его структурная перестройка, то говорят о циррозе. Таковы нефроцирроз как исход хронического продуктивного гломерулонефрита, цирроз печени как исход хронического гепатита, пневмоцирроз как исход хронической пневмонии и т.д.
Значение продуктивного воспаления очень велико. Оно наблюдается при многих болезнях и при длительном течении может приводить к склерозу и циррозу органов, а значит – к их функциональной недостаточности.
Межуточное (интерстициальное) воспаление
Характеризуется образованием клеточного инфильтрата в строме миокарда, печени, почек, легких. Инфильтрат может быть представлен гистиоцитами, моноцитами, лимфоцитами, плазматическими клетками, лаброцитами, единичными нейтрофилами, эозинофилами. Прогрессирование межуточного воспаления приводит к развитию зрелой волокнистой соединительной ткани – развивается склероз.
Если в клеточном инфильтрате много плазматических клеток, то они могут превращаться в гомогенные шаровидные образования, которые называют гиалиновыми шарами, или фуксинофильнымм тельцами (тельца Русселя). Внешне органы при межуточном воспалении изменяются мало.
Продуктивное воспаление с образованием полипов и остроконечных кондилом
Такое воспаление наблюдается на слизистых оболочках, а также в зонах, граничащих с плоским эпителием. Для него характерно разрастание железистого эпителия вместе с клетками подлежащей соединительной ткани, что приводит к образованию множества мелких сосочков или более крупных образований, называемых полипами. Такие полипозные разрастания наблюдаются при длительном воспалении слизистой оболочки носа, желудка, прямой кишки, матки, влагалища и др. В участках плоского эпителия, который расположен вблизи призматического (например, в анусе, половых органах), отделяемое слизистых оболочек, постоянно раздражая плоский эпителий, ведет к разрастанию как эпителия, так и стромы. В результате этого возникают сосочковые образования – остроконечные кондиломы. Они наблюдаются при сифилисе, гонорее и других заболеваниях, сопровождающихся хроническим воспалением.
Причины продуктивного воспаления различны. Оно может быть обусловлено биологическими (микробы, животные паразиты), физическими (радиация) и химическими (медикаменты) факторами, возникать как проявление иммунопатологических процессов (иммунное воспаление).
Авторы: А. И. Струков, В. В.Серов
Источник
1) Продуктивное воспаление – В. с преобладанием процессов пролиферации, характеризуется размножением в очаге воспаления клеточных элементов гистиогенного (гистиоциты, фибробласты, эндотелиоциты, адвентициальные клетки) и гематогенного (лимфоциты, моноциты и макрофаги) происхождения.
Главные признаки продуктивного воспаления:
1. инфильтрация макрофагами, лимфоцитами и плазматическими клетками;
2. трансформация моноцитов в макрофаги, а затем в эпителиоидные клетки и в гигантские клетки (инородных тел или Пирогова-Ланганса);
3. пролиферация фибробластов;
4. выраженная в той или иной степени альтерация ткани.
Локализация: любой орган, любая ткань.
Причины ПВ:
Внимание!
Если вам нужна помощь в написании работы, то рекомендуем обратиться к
профессионалам. Более 70 000 авторов готовы помочь вам прямо сейчас. Бесплатные
корректировки и доработки. Узнайте стоимость своей работы.
а) биологические факторы (вирусы, риккетсии, бактерии, грибы, паразиты)
б) физические и химические факторы (пролонгированное токсическое действие промышленной пыли, инородные тела, медикаменты)
в) иммунные реакции
Условия для возникновения продуктивного воспаления:
1) персистенция повреждающего агента (обусловлено дефектами ПЯЛ)
2) особые свойства самого возбудителя (устойчивость к действию фагоцитов – незавершенный фагоцитоз)
Виды ПВ: 1. интерстициальное (межуточное) 2. гранулематозное 3. В. с образованием полипов и остроконечных кондилом 4. В. вокруг инородных тел и животных паразитов
2) В процессе пролиферации могут участвовать и камбиальные эпителиальные клетки с образованием полипозных разрастаний.
Локализация: а) на слизистых, выстланных призматическим эпителием б) на границе призматического и многослойного плоского эпителия.
Морфология ПВ с образованием полипов и остроконечных гранулем:
а) на слизистых: разрастание железистого эпителия вместе с клетками подлежащей соединительной ткани в виде множества мелких сосочков или более крупных образований (полипов)
Причина: длительное В. слизистой носа, желудка, прямой кишки, матки, влагалища
б) в участках плоского эпителия вблизи призматического: разрастание эпителия и стромы с образованием сосочковых образований (остроконечных кондилом – снаружи покрыты многослойным плоским эпителием, соединительнотканная строма инфильтрована лейкоцитами).
Причина: постоянное раздражение плоского эпителия отделяемым слизистых при хроническом воспалении (в области наружных половых органов, заднего прохода при гонорее, сифилисе)
3) Морфология межуточного В. – всегда протекает хронически: образование клеточного инфильтрата (гистиоциты, моноциты, макрофаги, лимфоциты, плазматические клетки, единичные нейтрофилы) в строме органов — миокарда, печени, почек, легких; внешне органы мало изменены; в паренхиме – дистрофические или некробиотические процессы
Примеры: межуточные пневмонии – чаще следствие вирусных инфекций, межуточные миокардиты при ревматизме, вирусных инфекциях, межуточный гепатит, нефрит, подострый склерозирующий панэнцефалит при кори.
4) Течение ПВ:
а) острое – характерно для ряда инфекционных заболеваний – брюшной и сыпной тифы, туляремия, острый ревматизм
б) хроническое – в большинстве случаев
5) Исходы и значение:
а) ПВ с образованием полипов и остроконечных кондилом: полип, особенно ЖКТ – облигатный предрак; самый частый вид кондиломы – остроконечная – вызывается папилломавирусом, может сопровождаться дисплазией, фактор риска развития плоскоклеточного рака
б) межуточного ПВ: склероз, фиброз, иногда (при хроническом течении) – цирроз.
Получить выполненную работу или консультацию специалиста по вашему
учебному проекту
Узнать стоимость
Источник
Этот
вид воспаления характеризуется
хроническим течением и типичной
локализацией на слизистых оболочках.
Покровный эпителий в этих случаях
подвергается гиперплазии, возникают
разрастания его в виде полипов,
соединительнотканная основа которых
диффузно инфильтрирована лимфоцитами,
плазмоцитами, макрофагами и другими
клеточными элементами. Такие образования
особенно часто возникают в полости
носа, верхнечелюстных (гайморовых)
пазухах, бронхах, в слизистой оболочке
желудка, кишечника, матки. Если подобный
процесс развивается на стыке плоского
и призматического эпителиев, то
образующиеся выросты — кондиломы,
покрытые с поверхности плоским
эпителием, внешне напоминают папилломы.
Такие разрастания особенно часто
возникают в заднем проходе, половых
органах. Самый частый вид кондиломы
— остроконечная — вызывается
папилломавирусом (HPV),
может сопровождаться дисплазией и
является фактором риска развития
плоскоклеточного рака.
Значение
продуктивного
воспаления велико. Хронический характер
течения и развитие в финале склероза
или даже цирроза органов, обусловливают
выраженные функциональные нарушения.
Лекция
16
ВОСПАЛЕНИЕ,
РЕГЕНЕРАЦИЯИДИСРЕГЕНЕРАЦИЯ
Взаимоотношения
воспаления, регенерации и дисрегенерации
изучаются на принципах системного
анализа соединительной ткани [Серов
В.В., Шехтер А.Б., 1981, 1991].
Системный
анализ позволяет рассматривать
соединительную ткань как саморегулирующуюся
систему, функционирующую в норме и
патологии на основе кооперативного
взаимодействия клеток (фибробласты,
макрофаги, тучные клетки, лимфоциты,
эндотелий микрососудов) между собой, с
межклеточным матриксом (коллаген,
протеогликаны, фибронектин и др.), с
клетками
крови
и с паренхимой органов на основе обратных
связей. Результаты этого анализа
свидетельствуют о том, что в процессе
репаративной регенерации проявляется
единство воспаления, регенерации и
фиброза, которые по существу являются
неразрывными компонентами целостной
тканевой реакции на повреждение. Эта
реакция осуществляется с помощью
динамической
саморегулирующейся системы со
стереотипной кинетикой (схема
23), причем она принципиально не зависит
от типа повреждающего фактора
(механическая или термическая травма,
инфекции, экзо- и эндотоксины, циркуляторные
нарушения), хотя он и определяет
некоторое своеобразие реакции.
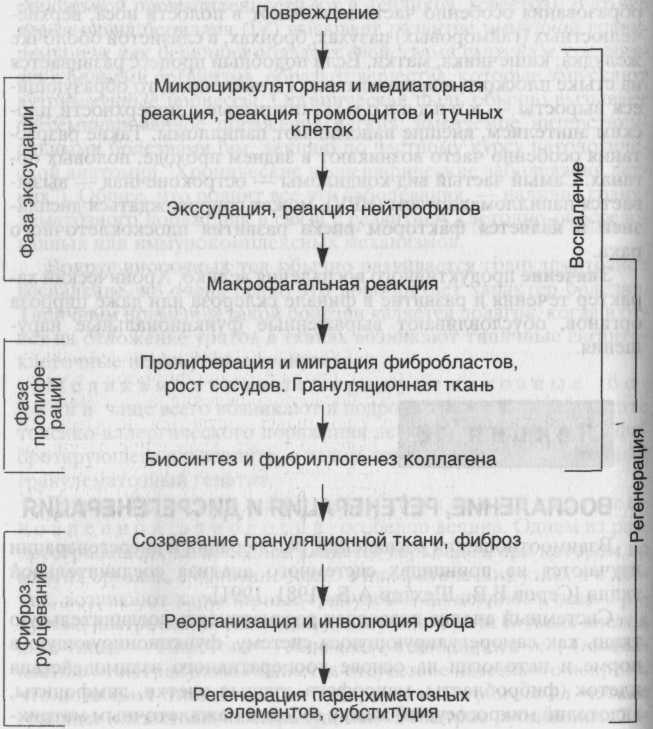
Схема
23. Кинетикавоспалительно–репаративнойреакции

Каждая
из фаз причинно-следственной цепи
подготавливает и “запускает”
следующую, определяя интенсивность и
распространенность ее реализации.
Непрерывно осуществляемая на каждом
этапе ауторегуляции с помощью межклеточных
взаимодействий обеспечивает в целом
адекватность
воспаления —
повреждению,
регенерации —
воспалению,
фиброзного этапа регенерации—
ее
пролиферативному этапу. Конечной
целью этой “автоматической”
реакции является ликвидация повреждения,
т.е. максимальное анатомическое
восстановление ткани с минимальными
в данных условиях функциональными
потерями.
Механизмы
воспаления и репаративной регенерации
эволюционно основаны на механизмах
физиологического воспаления и
физиологической регенерации. Репаративная
регенерация является регенерацией
при патологических состояниях. В
неосложненных случаях она остается
стереотипным,
адекватным процессом
защитно-приспособительного характера,
т.е. адаптивной регенерацией, хотя
и несет в себе элементы повреждения.
Это распространяется на заместительную
регенерацию путем рубцевания (субституцию),
за исключением случаев, когда рубец
(например, в проводящей системе сердца)
резко нарушает функцию органа.
Соседние файлы в папке Лекции
- #
- #
Источник
Продуктивное
воспаление с образованием полипов и
остроконечных кондилом.
Такое воспаление наблюдается на слизистых
оболочках, а также в зонах, граничащих
с плоским эпителием. Для него характерно
разрастание железистого эпителия вместе
с клетками подлежащей соединительной
ткани, что приводит к образованию
множества мелких сосочков или более
крупных образований, называемых полипами.
Такие полипозные разрастания наблюдаются
при длительном воспалении слизистой
оболочки носа, желудка, прямой кишки,
матки, влагалища и др. В участках плоского
эпителия, который расположен вблизи
призматического (например, в анусе,
половых органах), отделяемое слизистых
оболочек, постоянно раздражая плоский
эпителий, ведет к разрастанию как
эпителия, так и стромы. В результате
этого возникают сосочковые образования
– остроконечные кондиломы.
Остроконечные
кондиломы представляют собой мелкие
новообразования, располагающиеся на
неизмененном основании в виде тонкой
нити или короткой ножки, напоминая
маленькую бородавку, малину, цветную
капусту или петушиный гребень. Цвет их
в зависимости от локализации может быть
телесным или интенсивно-красным, а при
мацерации – снежно-белым. По форме
остроконечные кондиломы могут быть
плоскими или экзофитными, иногда
достигают размеров крупных опухолей;
реже приобретают бородавчатую, нитевидную
или висячую форму (последняя особенно
характерна для кондилом, локализующихся
на половом члене).
Остроконечные
кондиломы чаще всего локализуются на
местах, которые подвергаются травмированию
при половых контактах: у мужчин – на
уздечке, венечной борозде, головке и
крайней плоти полового члена; реже –
на стволе полового члена и мошонке, где
нередко бывают множественными. Экзофитные
кондиломы иногда поражают уретру
(изолированно или в сочетании с
экстрауретральными кондиломами). Они
могут располагаться на протяжении
мочеиспускательного канала и давать
клиническую картину хронического
уретрита; иногда кровоточат. У женщин
остроконечные кондиломы обнаруживаются
на наружных половых органах, в
мочеиспускательном канале, влагалище,
на шейке матки, примерно в 20% случаев –
вокруг заднего прохода и в промежности.
Нередко они локализуются только на
губках уретры (внутренней ее стенке); в
этом случае они могут давать картину
хронического уретрита. На сводах
влагалищной части матки остроконечные
кондиломы наблюдаются преимущественно
у беременных. Экзофитные кондиломы на
шейке матки наблюдаются приблизительно
у 6% больных женщин; они могут быть
изолированными или сочетаются с
поражением вульвы. Этиологически
остроконечные кондиломы связаны с
инфицированностью вирусом папилломы
человека (ВПЧ) типов 6 и 1, реже типов 16,
18, 31 и 33 (последние четыре типа являются
онкогенами).
Гранулематоз. Классификация гранулем. Причины и морфогенез развития гранулем.
Хроническое
гранулематозное воспаление характеризуется
формированием эпителиоидно-клеточных
гранулем. Гранулема – это скопление
макрофагов.
Различают
два типа гранулем: эпителиоидно-клеточная
гранулема, которая возникает в результате
иммунного ответа, а макрофаги активируются
лимфокинами специфических T-клеток;
гранулема инородных тел, в которой
осуществляется неиммунный фагоцитоз
чужеродного неантигенного материала
макрофагами. Эпителиоидно-клеточная
гранулема – это совокупность активированных
макрофагов. Эпителиоидные клетки
(активированные макрофаги) при
микроскопическом исследовании выглядят
как большие клетки с избыточной бледной,
пенистой цитоплазмой; они названы
эпителиоидными из-за отдаленного
сходства с эпителиальными клетками.
Эпителиоидные клетки обладают повышенной
способностью к секреции лизоцима и
разнообразных ферментов, но имеют
пониженный фагоцитарный потенциал.
Скопление макрофагов вызывается
лимфокинами, которые производятся
активированными T-клетками. Гранулемы
обычно окружены лимфоцитами, плазматическими
клетками, фибробластами и коллагеном.
Типичная особенность эпителиоидных
клеточных гранулем – формирование
гигантских клеток типа Ланхганса,
которые образуются при слиянии макрофагов
и характеризуются наличием 10-50 ядер по
периферии клетки.
Эпителиоидно-клеточная
гранулема образуется, если имеется два
условия: когда макрофаги успешно
фагоцитируют повреждающий агент, но он
остается живым внутри них. Избыточная
бледная, пенистая цитоплазма отражает
увеличение шероховатого эндоплазматического
ретикулума (секреторная функция); когда
клеточный иммунный ответ активен.
Лимфокины, производимые активированными
T-лимфоцитами, ингибируют миграцию
макрофагов и являются причиной агрегации
их в зоне повреждениия и образования
гранулем. Эпителиоидные гранулемы
возникают при различных заболеваниях.
Различают инфекционные и неинфекционные
гранулемы и гранулемы неустановленной
природы. Кроме того, различают специфические
и неспецифические гранулемы.
Специфические
гранулемы
– это разновидность гранулематозного
воспаления при котором по его морфологии
можно определить характер возбудителя,
вызвавшего это воспаление. К специфическим
гранулемам относят гранулемы при
туберкулезе, сифилисе, лепре и склероме.
Неинфекционные
гранулемы
встречаются при пылевых заболеваниях
(силикоз, талькоз, асбестоз и др.),
медикаментозных воздействиях
(олеогранулемы), вокруг инородных тел.
К
гранулемам
неустановленной природы
относят гранулемы при саркоидозе,
болезни Крона, гранулематозе Вегенера
и др.
Первоначально
микроскопические, гранулемы увеличиваются,
сливаются друг с другом, могут приобретать
вид опухолеподобных узлов. В зоне
гранулемы нередко развивается некроз,
который впоследствии замещается рубцовой
тканью.
В
большом количестве инфекционных гранулем
(например, при специфических инфекционных
заболеваниях) в центре развивается
казеозный некроз. Макроскопически
казеозные массы кажутся желтовато-белыми
и похожи на творог; микроскопически
центр гранулемы выглядит гранулярным,
розовым и аморфным. Подобная форма
некроза, названного гуммозным некрозом,
происходит при сифилисе, он макроскопически
сходен с каучуком (отсюда термин
“гуммозный”). В неинфекционных
эпителиоидных гранулемах казеоз не
наблюдается.
Когда
чужеродный материал настолько большой,
что не может быть фагоцитирован одним
макрофагом, инертный и неантигенный
(не вызывает никакого иммунного ответа),
проникает в ткань и там сохраняется,
образуются гранулемы инородных тел.
Неантигенный материал, например, шовный
материал, частицы талька, удаляется
макрофагами путем неиммунного фагоцитоза.
Макрофаги скапливаются вокруг
фагоцитируемых частиц и образуют
гранулемы. Они часто содержат гигантские
клетки инородных тел, которые
характеризуются наличием многочисленных
ядер, рассеянных по всей клетке, а не по
периферии, как в гигантских клетках
типа Ланхганса. Чужеродный материал
обычно обнаруживается в центре гранулемы,
особенно при исследовании в поляризованном
свете, т.к. он обладает преломляющей
способностью. Гранулема инородных тел
имеет небольшое клиническое значение
и указывает только на наличие плохо
фагоцитируемого чужеродного материала
в ткани; например, гранулемы вокруг
частиц талька и хлопковых волокон в
альвеолярной перегородке и портальных
областях печени – признаки неправильного
приготовления лекарств для внутривенного
введения (тальк попадает при плохой
очистке лекарств, а хлопок попадает из
материала, используемого для фильтрования
лекарств). Некроз тканей не происходит.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
