Разлитое гнойное воспаление это
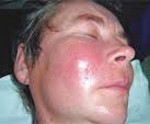
Как и любое другое, гнойное воспаление – это ответ организма на воздействие какого-либо раздражителя, направленный на ограничение патологического участка, уничтожение провоцирующих агентов и восстановление повреждения. Реакция воспаления состоит из трех последовательных фаз: повреждение, отек, восстановление. Именно характер отека определяет вид воспаления.
Развиваются гнойные воспаления при преобладании в отечной жидкости (экссудате) болезнетворных гноеродных бактерий. Это могут быть синегнойная и кишечная палочки, стафило-, гоно-, стрептококки, клебсиеллы, протей. Степень обсеменения бактериями очага повреждения определяет вероятность и характер воспалительной реакции.
Гной представляет собой жидкую среду, содержащую в своем составе погибшие форменные элементы крови (лейкоциты, фагоциты, макрофаги), микробы, ферменты (протеазы), разрушенные и омертвевшие ткани, жиры, белковые фракции. Именно протеазы ответственны за растворение тканей (лизис) в очаге повреждения.
Выделяют следующие виды гнойного воспаления:
- эмпиема – скопление гноя в полости, представленной стенками органа;
- абсцесс – полость, возникшая в результате расплавления тканей, заполненная гнойным экссудатом;
- флегмона – разлитое гнойное поражение подкожной клетчатки на протяжении сосудов, нервов, в фасциях.
Воспаление атеромы
Одна из часто встречающихся доброкачественных опухолей в подкожных тканях – атерома. Образуется она в местах наибольшего распространения сальных желез: голова, область копчика, лицо, шея. Атерома имеет вид округлого образования, представляет собой полость, заключенную в капсулу, с содержанием жира, холестерина, клеток кожи.
Возникает она в результате того, что выводной проток сальной железы закупоривается. Атерома может быть единичной, но в большинстве случаев встречается множественное распространение этих образований различных размеров. Опухоль эта безболезненна и, кроме косметического дискомфорта, не доставляет неудобств.
Выделяют первичные (врожденные) и вторичные атеромы, которые возникают при себорее. При пальпации они плотные, умеренно болезненны, имеют синюшный оттенок. Локализуются вторичные опухоли на лице, груди, спине, шее. После их вскрытия образуются язвы с подрытыми краями.
В амбулаторной хирургии воспаление атеромы – распространенная проблема. Предрасполагающими факторами к этому являются такие состояния:
- недостаточная гигиена;
- самостоятельное выдавливание прыщей, особенно при несоблюдении правил антисептики;
- микротравмы (царапины и порезы);
- гнойничковые заболевания кожи;
- снижение местного иммунитета;
- гормональные нарушения;
- злоупотребление косметикой.
Нагноившаяся атерома характеризуется болезненностью, локальным покраснением и отечностью. При больших размерах может отмечаться флюктуация – ощущение перетекания жидкости в эластичной полости. Иногда образование самостоятельно прорывается наружу и выделяется салообразный гной.
Лечится воспаление атеромы только хирургически. Выполняется разрез кожи, вылущивание содержимого с обязательным удалением капсулы. Когда она убрана не полностью, после операции возможен рецидив. Если повторно образовалась атерома, воспаление может развиться в этой же области.
Нагноение ран
Раны возникают по многочисленным причинам: бытовые, производственные, криминальные, боевые, после операции. Но воспаление раны не всегда бывает гнойным. Зависит это от характера и места повреждения, состояния тканей, возраста, обсемененности микробами.
Факторы, предрасполагающие к воспалению раневой поверхности, следующие:
- ранение загрязненным предметом;
- несоблюдение правил гигиены;
- применение стероидных гормонов и/или цитостатиков;
- избыточный вес тела;
- недостаточность питания;
- дефицит витаминов;
- пожилой возраст;
- снижение местного и общего иммунитета;
- хронические кожные заболевания;
- тяжелые соматические болезни;
- жаркая, влажная погода;
- недостаточный дренаж раны после операции.
Обычно нагноение раны характеризуется тем, что в тканевом дефекте скапливается гнойный воспалительный экссудат. При этом вокруг краев появляется гиперемия (покраснение) и «теплый» отек, обусловленный расширением сосудов. В глубине раны преобладает «холодная» отечность, связанная с нарушением лимфатического оттока из-за сдавления сосудов.
На фоне перечисленных признаков появляется распирающая, давящая боль, в области поражения локально повышена температура. Под слоем гноя определяется некротизированная масса. Всасываясь в кровь, продукты распада, токсины вызывают симптомы интоксикации: лихорадка, слабость, боли в голове, понижение аппетита. Поэтому, если возникло воспаление раны, лечение должно быть незамедлительным.
Нагноение послеоперационных швов
Процесс воспаления послеоперационного шва происходит, как правило, на 3-6 день после хирургических манипуляций. Связано это с попаданием в место повреждения тканей гноеродных микроорганизмов. Бактерии в рану могут быть занесены первично (предметом ранения, плохо обработанным инструментарием, руками медицинского персонала и/или самого больного) и косвенно из очага хронической инфекции: кариес, тонзиллит, синусит.
Предрасполагающие факторы к развитию патологического процесса в области шва:
- недостаточная дезинфекция медицинского инвентаря;
- несоблюдение правил асептики, антисептики;
- сниженный иммунитет;
- плохой дренаж отделяемого раны;
- повреждение подкожной клетчатки (гематомы, некрозы);
- некачественный шовный материал;
- несоблюдение гигиены пациентом;
- участки ишемии (недостатка кровоснабжения) из-за пережатия лигатурой сосудов.
Если развилось воспаление шва, то будут наблюдаться такие симптомы, как покраснение и отек кожи вокруг, болезненность. Сначала из шва может отделяться серозная жидкость с примесью крови, а затем происходит нагноение.
При выраженном процессе воспаления появляются лихорадка с ознобом, вялость, отказ от еды.
Лечить загноившийся операционный шов следует только под контролем врача. Неправильные самостоятельные действия могут привести к распространению инфекции, углублению воспаления и развитию грозных осложнений вплоть до сепсиса. При этом образуется грубый извитой рубец.
Гнойное поражение кожи и подкожной клетчатки
Патологические процессы в коже и нижележащих слоях встречаются в хирургической практике очень часто. Кожа и ее придатки – первый защитный барьер организма от различных неблагоприятных воздействий.
Негативными факторами, провоцирующими развитие воспаления кожи, являются такие:
- механические повреждения (царапины, ссадины и порезы, расчесы);
- воздействие высоких и низких температур (ожог, обморожение);
- химические агенты (бытовые щелочи, кислоты, злоупотребление антисептическими и моющими средствами);
- избыточное пото- и салоотделение могут вызвать гнойное воспаление кожи;
- плохая гигиена (особенно у тучных людей);
- заболевания внутренних органов (патологии эндокринной, пищеварительной систем;
- врастание ногтя.
Вызывать гнойное воспаление кожи и подкожной клетчатки могут микробы, занесенные извне, и/или представители условно-патогенной флоры. Нагноения кожи разнообразны по месту локализации и клиническому течению.
Фурункул
Нагноение волосяного фолликула и сальной железы – фурункул. Он может быть локализован в областях кожи, где есть волосы. Возникает в любом возрасте. Наиболее часто встречается у больных сахарным диабетом и/или ожирением.
Клинические проявления выражаются в типичном воспалении: гиперемия, боль, повышение местной температуры, припухлость. Иногда это состояние сопровождается реакцией близко расположенных лимфатических узлов.
Осложнениями фурункулеза могут стать лимфаденит, абсцесс, тромбофлебит (воспаление вен), флегмона, реактивный гнойный артрит, сепсис, менингит.
Карбункул
Карбункул – острое инфекционное воспаление одновременно нескольких волосяных луковиц с сальными железами. Встречается чаще у лиц зрелого и пожилого возраста. Большую роль в развитии этого воспаления играют эндокринные нарушения. Типичная локализация – задняя часть шеи, спина, живот, ягодицы.
На месте инфицирования возникает плотный разлитой отек, кожа становится багровой и болезненной. Происходит некротическое расплавление тканей. Вскрывается карбункул в нескольких местах, выделяется сливкообразный гной. Поражение при таком воспалении кожи имеет вид пчелиных сот.
Гидраденит
Воспаление потовых желез возникает преимущественно при нечистоплотности, опрелостях, расчесах. На первое место среди провоцирующих факторов выступает бритье подмышек. Возникают микротравмы кожи, а использование дезодоранта способствует закупорке выводных протоков желез.
В области подмышечной впадины образуется плотный болезненный бугорок, кожа становится багрово-синюшной. По мере развития воспаления боль усиливается, мешает движениям. Возникает флюктуация, кожа в центре истончается, и наружу прорывается густой гной.
При распространении воспаления на другие участки благодаря обилию лимфатической ткани образуется конгломерат узлов с выступающими сосочками кожи – «сучье вымя». Если лечения не проводится, процесс может распространиться – образуется абсцесс или флегмона. Грозным осложнением гидраденита является сепсис.
Абсцесс
Полость гнойно-некротического характера, ограниченная капсулой, – абсцесс. Чаще возникает как осложнение воспалений, гнойничковых заболеваний на коже.
Причиной развития гнойной полости может стать воспаление колотой раны или места инъекции, когда отток гноя нарушен.
Клинически абсцесс проявляется отеком и гиперемией кожи в области поражения. В глубине тканей пальпируется плотноэластичное болезненное образование. Кожа над абсцессом горячая на ощупь. Появляются симптомы интоксикации.
При вскрытии абсцесса и неполном опорожнении или наличии в полости инородного тела стенки капсулы не до конца смыкаются, и образуется свищ. Прорыв гноя может произойти на кожу, в окружающие ткани, в полость органов.
Флегмона
Гнойно-некротический процесс воспаления, располагающийся в клетчаточном пространстве, не имеющий четких границ. Причины возникновения флегмоны такие же, как при абсцессе.
В связи с развитием эстетической медицины, образование флегмоны могут спровоцировать корригирующие процедуры: липосакция, введение различных гелей. Места локализации могут быть любыми, но чаще воспаляться склонны области живота, спины, ягодиц, шеи. Не редкость – поражение тканей ноги.
Постепенно расплавляя ткани, флегмона распространяется по клетчатке, фасциальным пространствам, разрушая сосуды и провоцируя некроз. Часто флегмоной осложняется абсцесс, гидраденит, фурункул.
Паронихий и панариций
Панариций – воспаление мягких тканей, костей и суставов пальцев кисти, реже стопы. Боль при панариции может быть нестерпимой, лишать сна. В месте воспаления – гиперемия и отек. При развитии процесса нарушается функция пальца.
В зависимости от локализации поражения панариций может быть разных типов:
- кожным – образование нагноения между эпидермисом и следующими слоями кожи с образованием «пузыря»;
- подногтевым – затек гноя под ногтевую пластину;
- подкожным – гнойно-некротический процесс мягких тканей пальца;
- суставным – поражение фалангового сустава;
- сухожильным – нагноение сухожилия (тендовагинит);
- костным – переход гнойного процесса на кость, протекающий по типу остеомиелита.
Паронихий – повреждение валика около ногтя. Воспалиться ногтевое ложе может после маникюра, обрезания кутикулы. Отмечается при этом состоянии пульсирующая боль, покраснение, отделение гноя.
Лечение
Гнойными воспалениями мягких и других тканей организма занимается хирургия. При появлении симптомов, указывающих на гнойное поражение, обязательно нужно проконсультироваться с врачом. Самостоятельное лечение чревато распространением процесса и усугублением ситуации. Основные направления лечения:
- антибактериальная терапия с применением местных средств от воспаления (мазей, растворов) и системных препаратов (Пенициллин, Цефтриаксон, Клиндамицин, Ванкомицин);
- противотоксическая терапия (введение внутривенных растворов глюкозы, солевых, форсированный диурез);
- лечение сопутствующих хронических патологий;
- иммунокоррекция (введение вакцин, сывороток, анатоксинов);
- диетическое питание с исключением простых углеводов, мучного, жирного, жареного и соленого;
- витаминотерапия;
- первичная и вторичная хирургическая обработка ран (иссечение и удаление омертвевших тканей, промывание и дренирование);
- физиотерапия после операции (УФО, лазеротерапия, лечение магнитным полем).
Для хирургического лечения ран используются следующие методы:
- физические (лазерное излучение, плазменные потоки, вакуумная обработка зоны воспаления);
- химические (различные ферментные препараты: Трипсин, Химотрипсин, Лизосорб);
- биологические (удаление некротических тканей личинками зеленых мух).
При консервативной терапии используют такие препараты:
- антисептики (Повидон-йод, Мирамистин, Этакридин, Хлоргексидин);
- водорастворимые мази (Диоксидин, Метилурацил);
- кремы (Фламазин, Аргосульфан);
- дренирующие сорбенты (Коллагеназа);
- аэрозоли (Лифузоль, Нитазол).
В периоде регенерации (заживления) после операции используют следующие средства:
- повязки с антибактериальными мазями (Левомеколь, Тетрациклин, Пимафуцин), стимулирующими веществами (Винилин, Актовегин, Солкосерил);
- специальные раневые покрытия против воспаления и для заживления (Воскопран);
- препараты на основе природных полимеров (Альгипор, Комбутек).
Гнойное воспаление различных частей тела распространено и имеет множество различных форм. Течение процесса может быть гладким или приносить грозные осложнения, приводящие к летальному исходу. Поэтому к лечению нужно подходить комплексно и проводить весь спектр назначенных терапевтических мероприятий, профилактических мер по предотвращению вторичного возникновения болезни.
Источник

Флегмона – это гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Общие сведения
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости и другие структуры. Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.
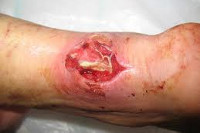
Флегмона
Причины флегмоны
Непосредственной причиной гнойного процесса в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула). В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
Патогенез
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Классификация флегмон
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит и т. п. При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Симптомы флегмоны
Для острого процесса типично быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью. При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться. В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Для глубоких флегмон характерно ранее появление и более яркая выраженность общих симптомов – гипертермии, слабости, жажды, озноба. Отмечается быстрое ухудшение состояния, возможна одышка, снижение артериального давления, частый слабый пульс, головная боль, уменьшение мочеотделения, синюшность конечностей и желтушность кожных покровов.
Вне зависимости от расположения (глубокая или поверхностная) острая флегмона быстро прогрессирует, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождается тяжелой интоксикацией. Выделяют пять форм острой флегмоны.
- Серозная флегмона. Развивается на начальном этапе. Преобладает серозное воспаление: в области пораженного участка скапливается экссудат, клетки жировой клетчатки инфильтрируются лейкоцитами. Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную.
- Гнойная флегмона. Наблюдается гистолиз (расплавление тканей с образованием гноя), в результате чего образуется мутный, беловатый, желтый или зеленый экссудат. Из-за расплавления тканей при данной форме флегмоны часто наблюдается образование язв, свищей и полостей. При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» – подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
- Гнилостная флегмона. Характеризуется разрушением тканей с образованием газов с неприятным запахом. Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию.
- Некротическая флегмона. Характерно образование очагов некроза, которые в последующем либо расплавляются, либо отторгаются, оставляя после себя раневую поверхность. При благоприятном течении флегмоны область воспаления ограничивается от окружающих здоровых тканей лейкоцитарным валом, а в дальнейшем – грануляционным барьером. Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
- Анаэробная флегмона. Наблюдается распространенный серозный воспалительный процесс с возникновением обширных участков некроза и выделением из тканей пузырьков газа. Ткани темно-серые, со зловонным запахом. При пальпации определяется крепитация (мягкий хруст), обусловленный наличием газа. Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Осложнения
Диссеминация инфекции по лимфатическим и кровеносным сосудам может стать причиной развития тромбофлебита, лимфангита и лимфаденита. У некоторых пациентов выявляется рожистое воспаление или сепсис. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом. При распространении процесса на близлежащие мягкотканные и костные структуры может развиваться гнойный артрит, остеомиелит, тендовагинит, при поражении плевры – гнойный плеврит и т. д. Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
Лечение флегмоны
Данное заболевание представляет опасность для жизни, требует экстренной госпитализации. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага. Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости. Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр.) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости используют мазевые повязки. Для стимулирования регенерации применяют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания наносят шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Для регуляции кислотно-щелочного состояния крови и нейтрализации токсинов внутривенно вводят раствор уротропина, для улучшения тонуса сосудов – раствор хлористого кальция. Для улучшения питания сердечной мышцы применяют раствор глюкозы внутривенно. При необходимости применяют препараты, нормализующие деятельность сердечно-сосудистой системы (кофеин и т. д.). Назначают обильное питье, внутривенную инфузионную терапию, витаминотерапию, общеукрепляющие средства и иммуномодулирующие препараты. Антибиотикотерапию продолжают вплоть до ликвидации острого воспаления.
Прогноз и профилактика
Прогноз определяется обширностью поражения, характером гнойного процесса, общим состоянием здоровья пациента и временем начала лечения. При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
Источник
