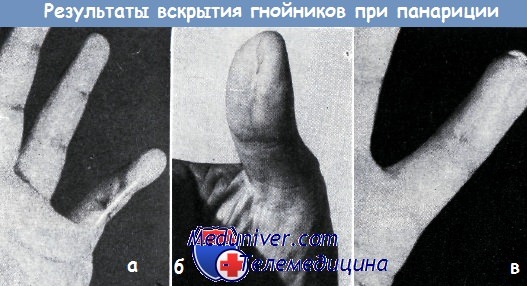
Разрезы при гнойных воспалениях
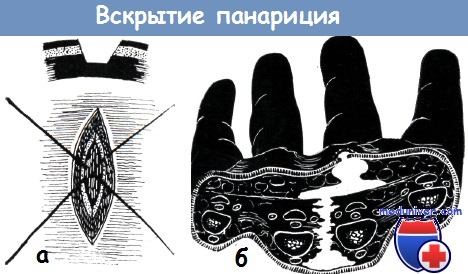
Вскрытие гнойника кисти при панариции (гнойном воспалении)Вмешательство следует производить при лежачем положении больного, при хорошем освещении, в стерильных асептических условиях, с помощью ассистентов. Достаточное вскрытие некротического очага, расширение раны крючками без ассистентов невозможно, и, таким образом, более глубокие процессы могут быть пропущены хирургом. Кроме того, при отсутствии ассистента более часты повреждения тонких сосудов и нервов, а также сухожильных влагалищ на ладони и на пальцах. Применение антибиотиков не уменьшает значения хирургического вмешательства в лечении панарициев. Часто приходится видеть неправильно проведенные разрезы со всеми их последствиями. Это говорит о том, что применение правильных современных разрезов все еще не вошло в широкую практику хирургов. Мезон в своей статье «50 лет хирургии кисти» вспоминает о том, что в начале столетия при лечении гнойных заболеваний кисти хирурги стремились лишь к вскрытию гнойника при помощи разреза, проведенного по срединной линии пальца. Однако быстро выяснилось, что после подобных разрезов остаются сморщенные рубцы или обширные келоиды, которые придают пальцу положение сгибания. Вир отвергал разрезы, проведенные по всей длине пальца, и вместо этого предлагал проводить их по отдельным фалангам, оставляя при этом неповрежденными сгибатель-ные борозды. Клапп усовершенствовал этот способ, проводя параллельные разрезы по краям отдельных фаланг. Лексер рекомендовал проводить по одному разрезу на фаланге, причем на одной по радиальному, а на другой по ульнарному краю. Гертель проводил мелкие разрезы на уровне межпальцевых суставов. Его способ не получил широкого распространения.
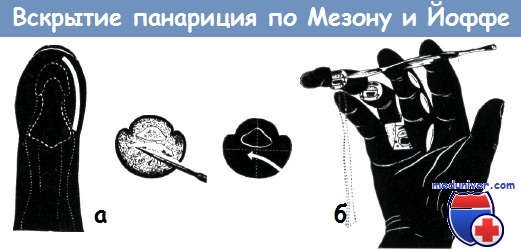
Мошковиц и Шисс рекомендовали поперечные разрезы по сгибательным бороздам ладонной поверхности пальцев. Изелен, Зегессер и Велькер дополнили способ Клаппа вскрытием проксимального конца сухожильного влагалища при наличии панариция сухожилия, так как он является местом наибольшего накопления гноя. В период между первой и второй мировыми войнами наиболее широкое распространение получил способ Клаппа. Способы Изелена и Зегессера, антеро-латеральные разрезы Коха и Мезона являются видоизменениями этого способа. Поль в своем руководстве о панарициях рекомендует такие же парные разрезы. Недостатком антеро-латеральных парных разрезов является то, что они проходят непосредственно над ладонными пальцевыми нервами и сосудами, и, таким образом, существует опасность повреждения этих элементов. Максимальное щажение кожи и остальных важных образований пальцев стало возможным только с применением среднелатеральных разрезов, рекомендованных Буннеллом, а позже Иоффе. Из приведенного исторического обзора понятно, что ранее главнейшей задачей считалось воспрепятствовать любой ценой распространению гноя. При выборе направления разреза, очевидно, стремление хирургов направлено на щажение продольно расположенных глубоких образований. Действительно, при вмешательствах без обескровливания один длинный разрез в продольном направлении применялся с целью уменьшить риск повреждения нижележащих образований. Применение антибиотиков, обезболивание и обескровливание несколько изменили наши взгляды наэтот вопрос. В настоящее время вскрытие гнойника «любой ценой» и через «любые образования» не является единственной целью. Сегодня также считается важным и функциональный результат вмешательства. При вскрытии панариция, кроме обеспечения достаточного оттока гноя, важной задачей является сохранение иннервации, а также избежание образования рубца и контрактуры. Вскрытие панариция разрезами неправильного направления в настоящее время наблюдается еще очень часто. Применение рациональных разрезов при лечении панарициев является чрезвычайно важным вопросом.
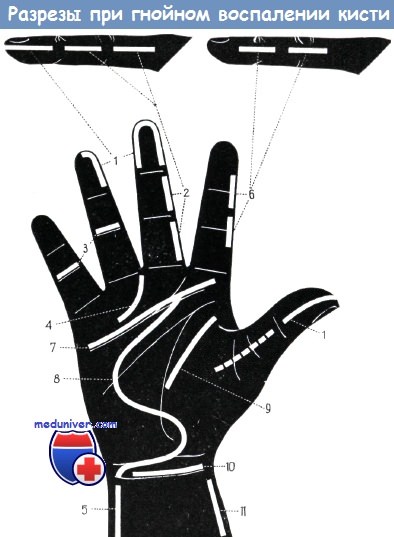
Правильные разрезы при различных видах панарициев: б) Сухожильные панариции Буннелл вскрывает одно-, а Иоффе — двусторонним разрезом, проведенным по среднелатеральной линии. Иоффе доказал на экспериментальном материале, что при этом разрезе сухожилие не прилегает к ране и освобождение боковых углублений сухожильного влагалища от гноя является менее опасным, чем при передне-латеральных разрезах. Если над проксимальным отделом сухожильного влагалища имеется припухлость или жз эта область чувствительна при пальпации пуговчатым зондом, то мы рекомендуем одновременно с дугообразным разрезом (рис. 4) вскрывать и этот обычно наполненный гноем «cul de sac». Нигст производит опорожнение гнойника без вскрытия, путем пункции. в) Вскрытие V-образной флегмоны: отток гноя обеспечивается среднелатеральными разрезами, проведенными на большом пальце и на мизинце, а так же продольным разрезом по ульнарному краю запястья (рис. 1, 5, 11). г) Суставной панариций вскрывается также среднелатеральным разрезом (рис. 4), так как именно на этом уровне расположен сустав наиболее поверхностно. д) Глубокая флегмона ладони вскрывается разрезом, идущим параллельно дистальной ладонной борозде (разрез Мек Айндо, рис. 7), или же дугообразным разрезом Буннелла (рис. 8). Вскрытие фасциального пространства тенара и складки большого пальца осуществляется разрезом, направление которого совпадает с направлением продольной борозды возвышения большого пальца (рис. 9). При этом следует щадить двигательный нерв тенара (мышечная ветвь срединного нерва, иннервирующая короткую отводящую мышцу большого пальца, противопоставляющую мышцу большого пальца и лучевую головку короткого сгибателя большого пальца). е) Операцию по поводу межпальцевой флегмоны лучше всего производить из разреза, описанного при вскрытии «cul de sac» (рис. 4). Перемещать отток гноя с ладонной стороны на тыльную ни в коем случае не допустимо. ж) Флегмона предплечья, а также лучевое и локтевое сухожильные влагалища не могут быть полностью вскрыты поперечным разрезом (рис. 10), поэтому помимо разреза по проксимальной складке запястья проводятся и продольные разрезы над лучевой и локтевой костями (рис. 5, 11). При этом следует щадить поверхностную тыльную ветвь лучевого нерва и сам локтевой нерв. з) Вскрытие очагов тыльной поверхности кисти производится из разреза, проходящего параллельно элементарным образованиям кожи. Более значительные поперечные разрезы тыла кисти, соответствующие ходу кожных складок, вследствие повреждения вен и лимфатических сосудов приводят к возникновению отека, стаза и нарушению функции.
Следует отметить, что разрезы, проходящие параллельно поперечным бороздам пальцев и ладони, нельзя проводить непосредственно по сгибательным бороздам, так как они выполняют «фиксирующую» функцию, действуют как суставы кожи. Поэтому их сохранение чрезвычайно важно. Как видно из вышеизложенного, направление разрезов при вмешательствах по поводу панарициев следует выбирать весьма продуманно и никоим образом нельзя производить разрез через область наибольшей припухлости по принципу «как попало». Поэтому следует серьезно относиться к словам Буди: «Палец кисти является сложной сетью сосудов, нервов и сухожилий и очень неблагодарной почвой для «смелого» хирурга». Тем не менее слишком малые, поверхностные и не на соответствующем месте проведенные разрезы могут создавать условия для распространения инфекции. По Лексеру, разрез «должен быть настолько длинным, как это необходимо, и настолько коротким — насколько возможно». Вторая часть этого высказывания в настоящее время при применении «среднелатеральных» разрезов почти полностью потеряла свое значение. Вскрытие панариция, однако, далеко не так просто, как об этом обычно думают. Мы вполне согласны с высказыванием Буди: «Насколько малым является хирургическое вмешательство, настолько большое требуется умение и хирургическая опытность». Итак, практический врач, прежде чем вскрывать панариций, должен всесторонне обдумать последствия применяемого разреза.
Дренирование кисти после вскрытия панариция. Для предупреждения склеивания краев раны Верт предлагал производить овальную вырезку кожи. Овальная вырезка краев кожной раны не только не целесообразна, но и вредна, особенно в тех случаях, если все равно применяется дренирование. Для дренирования рапы применяются: полоски, вырезанные из резиновой перчатки, мягкие кусочки из дренажной трубки «Penrose» или ленточки из дренажной трубки «Wellen». Цель дренирования — создать хороший отток из раны. Поэтому не следует заполнять рану марлевыми тампонами. Введение дренажа в сухожильное влагалище или в полость сустава также не рекомендуется. Толстые резиновые дренажные трубки вызывают некроз окружающих тканей, так как на пальцах и на ладони между тканями имеются чрезвычайно узкие пространства. На ладони, на тыле кисти, а также на предплечье следует дренировать наиболее глубоко расположенные абсцессы; это особенно важно при наличии глубокой флегмоны ладони, прорвавшейся в различных направлениях.
– Также рекомендуем “Применение антибиотиков, мазей в лечении панариция – гнойного воспаления кисти” Оглавление темы “Гнойные заболевания кисти”:
|
Источник
РАЗРЕЗЫ ПРИ ГНОЙНЫХ ЗАБОЛЕВАНИЯХ ВЕРХНИХ КОНЕЧНОСТЕЙ
Анатомическая структура подкожного слоя на ладонной поверхности пальцев и кисти обусловливает быстрое проникновение инфекционного процесса в глубокие слои: к надкостнице, в синовиальные влагалища сухожилий и клетчаточные пространства.
Проникновение инфекции в сухожильные влагалища пальца ввиду замкнутости: пространства и быстро нарастающего давления воспалительного экссудата вызывает некроз сухожилий, переход процесса в клетчаточные пространства ладони и предплечья. Вот почему всякий гнойник на пальцах и ладони требует срочного хирургического вмешательства, задачей которого является дренирование гнойного очага и уменьшение внутритканевого давления.
Применение антибиотиков несколько сузило показания к оперативному вмешательству и позволило в настоящее время отказаться от операций в фазе воспалительной инфильтрации и производить разрез лишь при наличии признаков нагноения, после уточнения локализации гнойника.
При операции по поводу панариция соблюдаются следующие правила: разрез должен проходить не по “рабочей” (ладонной), а только по боковой поверхности; его нельзя проводить также на уровне межфаланговых складок, чтобы не повредить связочный аппарат суставов.
Околоногтевой панариций (паронихия). Делают П – образный неглубокий разрез у основания ногтя на тыльной поверхности. Получившийся лоскут отворачивают кверху, под края подрытого ногтевого корня подводят острую браншу ножниц, отделяют его до зоны прочного прикрепления и затем срезают. Дистальный конец ногтя, если он держится, не удаляют — это избавляет больного от резкой и длительной болезненности при соприкосновении с предметами, пока не вырастет ноготь.
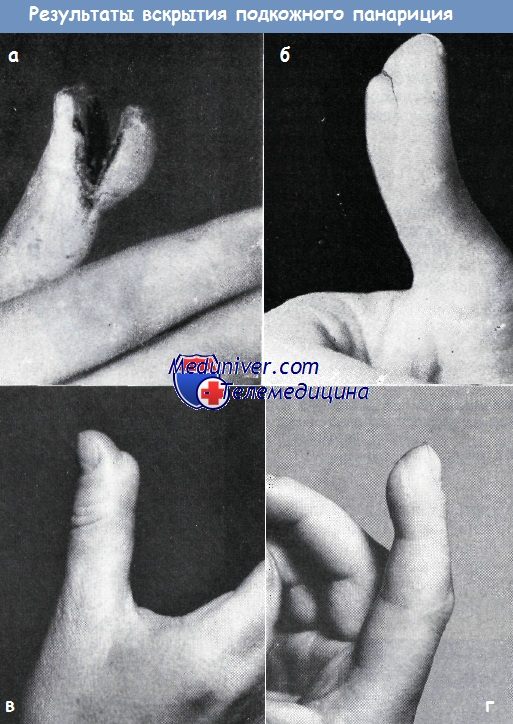
Подкожный панариций. При подкожном панариции ногтевой фаланги делают дугообразный разрез либо два разреза по бокам фаланги по Клаппу; можно также ограничиться полудугообразным разрезом. Изредка производят полное иссечение гнойно-некротического очага в виде лунки.
При дугообразном разрезе кожу следует рассекать тотчас кпереди от ногтевого края, направляя при этом нож параллельно плоскости пальца, чтобы пересечь сухожильные перемычки, идущие от кожи к надкостнице. Разрез продолжают не далее середины длины ногтевой фаланги, иначе можно пересечь место прикрепления сухожилия глубокого сгибателя пальцев.
Особое внимание следует обратить на лечение подкожного панариция основной фаланги, который имеет тенденцию распространяться на рыхлую клетчатку межпальцевых промежутков, в червеобразные каналы и дистальный отдел ладони, а отсюда в основные фаланги соседних пальцев. В этих случаях производят боковые или крестообразные разрезы.
Острый гнойный тендовагинит. Производят разрез по передне-боковой поверхности основной фаланги во всю ее длину. После рассечения кожи и подкожной клетчатки края раны расширяют маленькими тупыми крючками. Клетчатку отпрепаровывают, после чего в глубине раны можно увидеть наружную поверхность сухожильного влагалища, имеющего бледный желтовато-серый сильное влагалище вскрывают острым скальпелем на всем протяжении кожи.
Из полости влагалища обычно выступает небольшое количество гноя. На противоположной стороне фаланги проводят симметричный разрез. Через первый полость влагалища проводят над сухожилием сомкнутый анатомический, над выпячиванием которого вскрывают скальпелем противоположную стенку влагалища. Пинцетом захватывают узкую резиновую полоску, смоченную вазелиновым маслом, и проводят ее через полость влагалища (дренаж).
Затем производят продольный разрез в дистальном отделе ладони соответственно расположению слепого мешка влагалища. После рассечения кожи и подкожной клетчатки разводят рану крючками, обнаруживают слепой конец влагалища, стенку которого рассекают продольно на протяжении 1,5 – 2 см рану также дренируют пропитанным вазелином марлевым тампоном.
Дополнительные боковые разрезы на средней фаланге показаны только в тех случаях, когда на ней располагается инфицированный очаг. При некрозе сухожилий можно воспользоваться непрерывным боковым разрезом Канавела.
При тендовагинитах V пальца и локтевых тенобурситах Л. Г. Фишман рекомендует вскрывать сухожильное влагалище двумя боковыми разрезами на основной фаланге и локтевую синовиальную сумку по наружному краю гипотенара. Сухожильные влагалища вскрывают, а затем тампонируют.
Далее двумя разрезами на предплечье вскрывают глубокое клетчаточное пространство
При операции по поводу U – образной или перекрестной флегмоны, когда гнойный процесс поражает сухожильные влагалища I и V пальцев, рекомендуется сделать два разреза на основных фалангах этих пальцев, разрез по наружному краю гипотенара и два разреза на предплечье для вскрытия сухожильных влагалищ пальцев локтевой синовиальной сумки клетчаточного пространства Пирогова.
При вскрытии синовиального мешка в области возвышения большого пальца следует остерегаться повреждения двигательных ветвей срединного нерва. Для этого разрез проводят на 1 —2 см кнаружи от складки тенара, не заходя в “запретную зону”.
Вскрытие проксимальных слепых концов синовиальных мешков, которые достигают предплечья и лежат в клетчатке пироговского пространства, производят разрезами по Канавелу. Разрез кожи длиной 8—10 см делают по ладонной поверхности предплечья, отступя на 2 см выше шиловидного отростка лучевой кости. Кожу и собственную фасцию предплечья рассекают непосредственно у лучевой кости, при этом следует остерегаться повреждения поверхностной ветви лучевого нерва. Сухожилие плечелучевой мышцы оттягивают крючком кнаружи, а лучевую артерию — кнутри и проникают под брюшко длинного сгибателя большого пальца; его также оттягивают кнутри, после чего становится видна задняя стенка клетчаточного пространства Пирогова, образованная квадратным пронатором. Для лучшего дренирования гнойного очага в некоторых случаях проводят второй разрез по ходу локтевой кости и сквозной дренаж.
Разрез делают впереди локтевой кости, на 2 см проксимальнее шиловидного отростка. После рассечения кожи и фасции оттягивают крючком кнаружи мышцы. Для более быстрой ориентации можно со стороны раны на лучевой стороне провести корнцанг и над точкой выпячивания его произвести разрез на локтевой стороне.
Источник