Ревматизм и воспаление легких
Ревматизм — коварный недуг, проявляющийся множеством осложнений. Болезнь чаще всего затрагивает суставы, область сердца, нервную систему. Ревматические поражения легких встречаются значительно реже, но риски исключать нельзя. Проникновение недуга в дыхательную систему чревато серьезными нарушениями здоровья, не исключая возможности летального исхода. Среди поражений легких ревматического происхождения встречаются пневмония, плевриты, воспаление мелких сосудов. Различные виды поражения дыхательных путей обладают специфическими признаками, позволяющими выявить заболевание, предложить больному эффективную схему лечения.
Особенности ревматической пневмонии
Воспалительный процесс в области дыхательных путей, обусловленный ревматической лихорадкой, проявляется у взрослых, детей, подростков. Больных беспокоит следующая симптоматика:
- повышенная температура тела (превышает 39 градусов, легко поднимается до 40 градусов);
- сильный кашель (процесс откашливание бывает сухим или сопровождается сгустками мокроты коричневого цвета, иногда с примесью крови);
- ухудшение состояния пациента (чувство слабости, непрерывное желание спать, беспокоящее ощущение вялости, отказ от еды);
- одышка в ситуациях покоя (отсутствие физической нагрузки, резких движений);
- боли в грудной области (больных ревматизмом тревожат тянущие ощущения, чувство рези, колющие боли);
- проявление хриплого дыхания (особенно ярко выявляется у детей);
- сбои ритма сердцебиения (сердце стучит чаще или реже обычного, ритм самопроизвольно изменяется).
Верный диагноз помогают установить дополнительные анализы, определяющие недуг (например, анализ крови на АСЛ-О). Точности медицинского заключения способствует рентген (снимки ясно отражают очаги поражения). Опытный доктор выявит форму поражения, подберет правильную схему лечения. Попытка самостоятельно пытаться излечить пневмонию легко вызовет необратимые осложнения.
Пневмония подобного типа обычно проявляется при серьезном развитии ревматизма. Чаще всего воспаление в сфере дыхательных путей — не единственное проявление недуга. Снизить риск развития пневмонии позволяет своевременная борьба с ревматизмом.
Внимание! Ревматическую пневмонию легко перепутать с воспалением вирусного или бактериального происхождения. Симптоматика схожа, лечение различно! Подозрение должно вызвать отсутствие эффекта в лечебном процессе. Легочное поражение, обусловленное ревматической атакой, невозможно вылечить без использования противоревматических лекарственных средств.
Специфические признаки плеврита ревматического происхождения
В отличие от пневмонии, ревматический плеврит встречается достаточно часто. Заболевание проявляется разными симптомами:
- Дыхание становится болезненным: интенсивные боли проявляются при вдохе, выдохе. Особенно сильные болевые ощущения беспокоят пациентов при глубоком дыхании.
- Интенсивный кашель не сопровождается выплевыванием мокроты.
- Температура повышена (часто превышает 39 градусов).
- При прослушивании пациента через фонендоскоп слышится звук трения плевры (шуршание сопровождает вдохи, выдохи). Самостоятельно пациент услышать тревожные сигналы не в состоянии.
- В области груди выражены боли (пациенты описывают чувство тяжести, болезненные ощущения при поворотах тела).
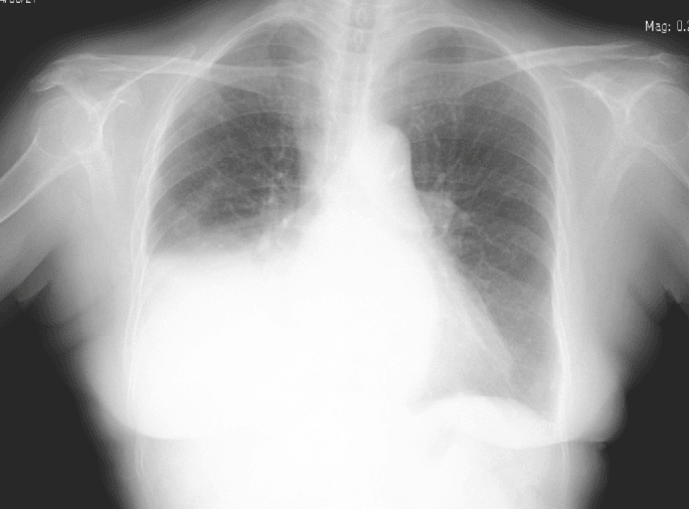
Плеврит, вызванный ревматизмом, отличается от других форм плеврита более мелкими выпотами (областями скоплениями жидкости в сфере плевральной полости). Обнаружить и оценить размеры выпотов позволяет проведение рентгена, полноценного ультразвукового исследования, инновационной компьютерной томографии. Выбор инструментов диагностики осуществляется доктором, исходя из конкретного случая болезни, индивидуальных особенностей больного, доступности медицинского оборудования. Наиболее точные, обширные результаты выдает проведенная компьютерная томография.
Важно помнить — обычно легочные плевриты сопровождают затянувшийся невылеченный ревматизм, успевший поразить другие органы. Изолированно плевриты ревматоидного происхождения встречаются крайне редко.
Зачастую недуг имеет стертую выраженность симптомов, затрудняя постановку верного медицинского заключения. Больные недооценивают опасность недуга, лечатся дома, игнорируют медицинскую помощь. Предотвратить опасность развития болезни поможет визит к доктору, способному услышать подозрительные шумы, выявить настораживающие симптомы, назначить дополнительные анализы.
Симптомы воспаления мелких сосудов легких ревматического происхождения
Воспаление мелких сосудов легких ревматического происхождения без должного лечения приводит к поражению легочных тканей. Заболевание выявляется следующей симптоматикой:
- сильный кашель, в ходе которого пациент видит кровавые выделения;
- выраженные влажные хрипы;
- ощущение нехватки воздуха;
- яркая беспричинная одышка.
Обнаружить легочный васкулит позволяет проведение рентгена, компьютерной томографии, магниторезонансной терапии. Дополнительно диагноз ревматического воспаления сосудов подтверждается сбором сведений о больном (анамнез), анализами (например, анализом крови на наличие стрептококка). Комплексное исследование — важное условие постановки правильного медицинского диагноза.
Воспаление мелких сосудов легких редко встречается в качестве изолированного проявления ревматизма. В основном ревматический недуг поражает сосуды не только легких, но и других органов. Для минимизации рисков распространения патологии сосудов выявленную ревматическую атаку важно незамедлительно лечить.
Схемы лечения ревматизма легких
Лечение ревматизма в сфере дыхательных путей должно начинаться сразу после постановки диагноза. Чаще всего больному предлагается лечение в стационаре для исключения опасных последствий. Пациенту оказывается полноценное медицинское сопровождение, включая врачебные консилиумы, постоянную сестринскую помощь, ежедневные осмотры доктора. Отказываться от помещения в ревматическое отделение не стоит — невылеченная болезнь грозит инвалидностью.
Крайне часто ревматизм легких встречается при возвратном ревмокардите. Первичная атака недуга проявляется более ярко, но лечится легче. Повторные рецидивы проявляются менее ярко выраженной симптоматикой, однако, легочные поражения серьезнее. Процесс лечения повторных атак легочного ревматизма значительно затягивается.
Вылечить изменения легочной системы из-за поражения ревматизмом поможет комплексная терапия, включающая следующие препараты:
- Цитостатики подавляют атипичные реакции организма.
- Нестероидные противовоспалительные препараты снимают воспаление.
- Глюкокортикостероиды помогают бороться с воспалительными процессами, обладая иммунодепрессивными свойствами.
- Мочегонные препараты выводят излишек жидкости в легких.
- Противокашлевые лекарства облегчают состояние пациента.
- Обезболивающие препараты позволяют избавиться от интенсивных болевых ощущений.
В самом начале лечения пациентам назначается покой. Через несколько недель плавно вводятся небольшие физические упражнения (специальная лечебная физкультура), назначаются физиопроцедуры (например, прогревание лампой). Большое внимание уделяется соблюдению прописанной диеты, контролю выпиваемой жидкости. Медицинский персонал создает оптимальные условия для пациентов (проветриваемые палаты, чистое белье). Строгое соблюдение правил ревматологического отделения — важное условие для полного выздоровления.
Ревматизм легких нелегко обнаружить. При подозрительных симптомах всегда обращайтесь к доктору, особенно в случае болезни детей! Медицинские работники помогут диагностировать и излечить коварный недуг, минимизировать осложнения, предотвратить инвалидность. Прогнозы для больных благоприятны — современные лекарственные препараты помогут вылечить пневмонию, плеврит, поражение сосудов.
Источник

Дата публикации: 04.03.2019
Дата проверки статьи: 02.12.2019
Ревматоидный артрит — заболевание хронического характера, которое поражает соединительную ткань суставов. Данная ткань находится также и в лёгких, по этой причине поражение парного органа при воспалительной болезни — не редкость.
Воспаление затрагивает синовиальную оболочку суставной ткани. Клетки иммунной системы разрушают и повреждают её. Инфекционный агент при развитии ревматоидного артрита отсутствует. При отсутствии своевременного лечения полностью утрачивается подвижность пораженной области. Врачи выделяют несколько факторов, повышающих вероятность развития воспаления суставной ткани и его сопутствующих симптомов:
- наследственный фактор, нарушение возникает при нарушении некоторых генов, которые отвечают за функционирование иммунной системы;
- любой вирус постепенно встраивается в геном клетки, что упрощает их дальнейшее повреждение;
- воздействие окружающей среды, длительное пребывание на холоде провоцирует сбой в иммунной системе, сюда также можно отнести воздействие радиации, ядов и других химических соединений;
- нарушение гормонального фона.
О чем говорит поражение лёгких при ревматоидном артрите
Коллаген в легких и коллаген в области суставных тканей очень похожи. По этой причине иммунные комплексы оседают не только в области сустава. Поражение легких — часто встречаемое внесуставное поражение при ревматоидном артрите. Комплексы иммунной системы проникают в альвеолы, провоцируя химические реакции. В результате прогрессирует раздражение слизистой. Кроме асептического воспаления в легких начинается инфекционное. Имеет хронический характер. Отличительная черта — обострение воспаления в легких совпадает с обострением суставной симптоматики при ревматоидном артрите. У больного может развиться хронический бронхит, плеврит, эмфизема и другие поражения лёгких.
С чем можно перепутать поражение лёгких
Отличий между самостоятельным лёгочным заболеванием и поражением лёгких иммунной системой почти нет. Характерные черты для второго случая — связь патологии с ревматоидным артритам и низкая эффективность традиционных методик лечения. Поражение легких подразумевает одно из следующих нарушений:
- пневмония, сопровождается кашлем и мокротой, у больного повышается температура до 39 градусов, появляются симптомы интоксикации. Выраженность симптоматики зависит от индивидуальных особенностей организма;
- бронхит, которые развивается при воспалении суставной ткани, быстро принимает хронический характер. Изначально проявляется в виде сухого кашля, постепенно из лёгких выходит мокрота. Острый бронхит длится не более 14 дней;
- обструктивное поражение лёгких, подразумевает периоды кашля вместе с удушьем. Заболевание прогрессирует при спазмировании бронхов, мокрота выделяется с трудом;
- эмфизема проявляется в виде отдышки, развивается при бронхите или обструктивном поражении лёгких;
- плеврит, изначально выражается сухим кашлем и болезненными ощущениями в области груди. Дискомфорт усиливается при глубоких вдохах.
Как избавиться от поражения лёгких при артрите
Для устранения симптоматики воспалительного процесса требуется придерживаться следующих рекомендаций:
отказаться от алкогольных напитков, курения, приёма наркотических препаратов;
- избегать стрессов;
- придерживаться сбалансированного рациона питания;
- избегать переохлаждений;
- каждый день заниматься физкультурой;
- контролировать уровень давления в сосудистых каналах.
Когда нужно обращаться к врачу, и какому?
Для лечения воспалительного процесса требуется обратиться к артрологу или ревматологу. При неясной причине возникновения симптоматики необходима консультация терапевта. Врач соберёт анамнез, назначит первые клинические исследования и диагностические процедуры. На основании полученных данных больному назначат консультацию профильных специалистов. В зависимости от особенностей развития заболевания возможно участие пульмонолога, отоларинголога. Обращаться к доктору следует при обнаружении первых признаков поражения лёгких при воспалительном процессе суставной ткани.
Как лечить
Если поражение лёгких — следствие ревматоидного артрита, терапия подразумевает устранения воспалительного процесса в суставных тканях. Курс лечения индивидуален, направлен на улучшения самочувствия больного, препятствование обострению заболевания.
Медикаментозное лечение
Врач назначает комплекс лекарственных препаратов для большей эффективности:
- противовоспалительные средства помогают избавиться от боли, устранить отчёность, восстановить подвижность поражённой суставной ткани;
- глюкокортикостероиды используют в виде уколов или средств местного применения, в короткий промежуток времени устраняют отёчность и воспаление;
- витаминные комплексы, позволяют укрепить костную ткань, препятствуют дальнейшему разрушению хрящей и костей;
- хондропротекторы ускоряют восстановление хрящей.
Хирургическое лечение
При низкой эффективности консервативных и медикаментозных методов назначают оперативное вмешательство. Больному заменяют синовиальную оболочку поражённого сустав на имплант.
Консервативная терапия
В комплексе с лекарствами используют физиотерапевтические процедуры, массаж. Больному корректируют рацион питания, составляют курс физической культуры. Устранить болезненные ощущения в поражённом суставе и легких помогают лечебные ванны.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Клиника ревматических легких. Ревматические пневмонииИзменения в легких развиваются еще до более сильного поражения сердца ревматической инфекцией, без сердечной недостаточности, без перикардита. Значит, они развиваются независимо от упомянутых болезней. Клинически они не всегда бывают заметны. Их развитие может продолжаться 2 — 3 недели. Они достигают различной степени развития, что вызывает также различные рентгенограммы, подобные, а некоторые почти соответствующие так называемым атипичным или вирусным и другим межуточным пневмониям. Следует обратить внимание на их сравнительную легкость, незаметный, иногда временный характер. Патологическая картина ревматических легких часто мало отличается от картин легочных процессов при первичных вирусных инфекциях дыхательного тракта или картин с другой этиологией. Ревматические процессы в легких могут прогрессировать и гораздо быстрее, чем только что описанные, наиболее часто встречающиеся мелкие, дисперсные изменения. Они могут развиваться внезапно в виде больших сплошных очагов, причем самостоятельно, возможно даже нераспознанные, без сигнификантного поражения сердца, иногда в соединении с ним (Ясинский 1939, Горбунова 1947, Глазова 1949). Могут встречаться другие ревматические проявления, но не всегда.
Обе формы могут проходить сравнительно быстро, но как летучее воспаление (Gouley 1938) они могут снова развиться на предыдущем или другом месте, или перейти в подострую форму, или быстро привести к смерти. Приблизительно у 30 до 62 % умерших пневмопатия осложняет картину острой первичной заразы. Легочные процессы способствуют перегруженности поврежденного сердца. При малоочаговых и крупноочаговых ревматических пневмониях тяжесть и объем воспалительных процессов значительно различаются. Встречаются то малые изолированные очаги при геморрагической пневмонии, то обширное пневмоническое уплотнение, иногда может быть поражена почти целая доля или и целое легкое. Вследствие бронхиальной реаспирации можно найти отечную жидкость, кровь, гиалиновые образования и в отдаленных альвеолах, в которых не наблюдаются признаки альвеомурального, капиллярного повреждения, размножения клеток в стенках альвеол. Как при медленном дисперсном развитии без слияния, так и при этой форме развития некоторые освободившиеся альвеолярные клетки содержат следы коричневого пигмента. Только единично или позже можно найти также типичные, наполненные гемосидерином клетки. К мононуклеарной внутриальвеолярной активности прибавляются также отдельные полинуклеары. Альвеолярные стенки утолщены вследствие капиллярной гиперемии, отека, очагового фибриноидного некроза и присутствия многих лимфоцитов и других мононуклеарных элементов или накоплений лимфоцитов и клеток плазмы. Последние могут быть признаком начинающегося заживления. Местами в альвеолах находятся также фибриновые массы, связанные с альвеолярной стенкой. Очаговый фибриноидный некроз может поразить всю альвеолу или также соседние альвеолы, причем ретикулярные и эластические опорные структуры альвеол разрушаются, вследствие чего нарушается эластичность легких. Эластические структуры могут регенерироваться, иногда и чрезмерно. В соединительнотканных перегородках можно установить явный межуточный отек с многочисленными очагами клеток плазмы и лимфоцитов с примесью гистиоцитов и полинуклеаров. Изредка можно наблюдать в пневмонических областях или подплеврально отдельные или все стадии развития узелков Ашофа (Fraser 1930, Gouley 1932, Schmidt 1951, Dort 1954). – Также рекомендуем “Геморрагическая ревматическая пневмония. Ревматический пневмонит” Оглавление темы “Легкие при ревматизме”: |
Источник

Ревматизм – это заболевание, вызванное инфекционно-аллергической реакцией организма на стрептококковую бактерию. Развивается патология с преимущественным поражением соединительной ткани, при этом более всего страдают сердце и суставы. В зоне риска находятся дети, в основном девочки в возрасте 7-15 лет, а также пожилые люди с ослабленным иммунитетом.
Лечением занимается врач-ревматолог. При наличии характерных осложнений требуется контроль кардиолога, артролога, невролога.
Ревматизм – что это за болезнь?
В основе системной патологии которой лежит нарушение синтетических процессов в соединительной ткани с постепенным разрушением коллагеновых волокон межклеточного вещества.
Точная причина болезни не выявлена. В науке главенствует бактериально-иммунологическая теория происхождения заболевания, согласно которой ревматизм – это своеобразная аллергия на стрептококк и продукты его жизнедеятельности. Бактерия образует белки, сходные по составу с белками некоторых соединительнотканных структур организма, а слабая иммунная система теряет способность адекватно их различать – развивается сложная аутоиммунная воспалительная реакция.
Наиболее часто атаке подвергаются ткани миокарда и суставов, чуть реже – головного мозга, кожи, почек, легких, сосудов. На долю ревматических поражений приходится почти 80% всех случаев порока сердца.
Ревматизм: причины возникновения патологии
Основная причина – бета-гемолитический стрептококк группы А, который вызывает ярко выраженный воспалительный процесс на фоне нестабильной иммунной системы у подростков или общего падения иммунитета у пожилых людей.
«Плохой» опыт первого контакта с инфекцией в виде ангины, скарлатины, фарингита, отита вырабатывает атипичную чувствительность на «ненавистную» бактерию. Поэтому при повторной встрече со стрептококком развивается иммунный ответ в виде ревматизма.
Общий механизм развития заболевания:
- антистрептококковые антитела взаимодействуют с антигеном с образованием большого количества иммунных комплексов (ИК);
- ИК не выводятся из организма, а оседают в органах-мишенях (сердце, суставы);
- в местах концентрации осевших ИК образуется очаг токсических структур, наличие которого инициирует выработку аутоантител к тканям данного органа;
- развивается выраженное асептическое аутоиммунное воспаление соединительной ткани.
Ревматизм может развиться и после однократного контакта c инфекцией, когда пациент не получает полноценного лечения. В этом случае болезнь переходит в хроническую форму, а в организме сохраняется бактериальный очаг стрептококка, способный в любой момент спровоцировать вспышку аутоиммунного воспаления.
Внимание! Не каждый человек, перенесший острую стрептококковую инфекцию, болеет ревматизмом. Большинство успешно выздоравливает с приобретением стойкого иммунитета, и лишь 3% оказываются среди пациентов врача-ревматолога.
Основные факторы развития болезни:
- слабый или несформированный иммунитет;
- неблагоприятные факторы окружающей среды – плохая экологическая и бытовая обстановка на работе и/или в месте проживания;
- несбалансированное питание с нехваткой витаминов и минералов;
- наследственная предрасположенность – человек наследует специфические гены, которые имеют высокую совместимость с белками стрептококка.
Виды, стадии, формы ревматизма
Заболевание имеет множество форм и проявлений и классифицируется по разным факторам.
В первую очередь смотрят на стадию ревматического процесса:
- активная – в виде острой ревматической атаки под влиянием стрептококковой инфекции (ангины, ларингита и т.п.) с выраженным набором симптомов;
- неактивная стадия – это состояние ремиссии; признаки заболевания могут отсутствовать в течение года и более, а общее состояние пациента позволяет вести обычный образ жизни.
Стойкая ремиссия в течение 5 лет и более – серьезная заявка на полное выздоровление.
По интенсивности проявления симптомокомплекса различают:
- острую форму – проявляется ярко, с полным набором признаков и вовлечением всех органов-мишеней; своевременная диагностика и качественное лечение дают хороший результат с быстрым (нередко полным, без рецидивов) выздоровлением;
- подострое проявление – признаки заболевания смазаны, присутствуют не полностью; диагностика и лечение затруднены; заболевание может длиться до полугода;
- затяжной вариант – развивается очень медленно с постепенным проявлением симптомов; активная стадия может затягиваться до года;
- скрытое, или латентное течение – плохо поддается диагностике; отсутствуют не только внешние и субъективные симптомы, но и изменения показателей ревмокомплекса. Эта форма опасна своими осложнениями, которые нередко диагностируют раньше, чем само заболевание;
- рецидивирующий ревматизм – выделяется постоянными обострениями и неполными ремиссиями с прогрессирующим поражением внутренних органов.
Клинико-анатомическая характеристика определяет вовлеченность в патологический процесс тех или иных систем и органов. На этом основании условно различают ревматизм суставной, сердечный, мышечный, почечный, а также нейроформу с поражением мозговых оболочек и периферических нервов.
Ревматизм: симптомы и признаки

При острой форме заболевание проявляется через 2-3 недели после вторичного заражения стрептококком в виде тонзиллита или отита. Первые признаки выглядят как рецидив простуды; спустя пару дней появляются специфические симптомы – сперва начинается опухание суставов, затем подключаются сердечные симптомы.
Общий список признаков:
- повышение температуры тела до 40 С – следствие острой иммунной реакции организма;
- резкий упадок сил – вялость, эффект «ватных ног» постоянная сонливость;
- головная боль в области лобных долей;
- повышенная потливость;
- воспаление и тянущие боли в суставах – сперва поражаются крупные суставы (коленные, локтевые), затем более мелкие;
- учащение пульса;
- ноющие боли и шумы в области сердца, за грудиной;
- ревматические узелки – образуются под кожей пораженных суставов в виде плотных и безболезненных на ощупь структур 0,5-3 см в диаметре; держатся не более 2-х месяцев; характерны в основном для застарелого ревматизма;
- сосудистые патологии – хрупкость капиллярной стенки, частые носовые кровотечения, кожные гематомы;
- аннулярная эритема в виде крупной розовой сыпи с неровными краями по всему телу; появляется редко (4-10% случаев), неприятных ощущений не вызывает.

Возможно значительное расширение списка симптомов с учетом формы, локализации, стадии патологического процесса и индивидуальных особенностей самого пациента.
На заметку! Распространенное мнение, что патология связана только с поражением суставов – в корне неверно. Как показывают исследования, в первую очередь она затрагивает ткани сердца, а артралгия (суставная боль) является признаком множества других заболеваний, по большей части никак не связанных с ревматизмом.
Мышечный ревматизм: симптомы и лечение
Под этим названием фигурирует ревматический процесс с выраженным болевым синдромом в мышечных тканях – фибромиалгия. Обычно возникает как осложнение основного процесса и, в сравнении с обычной суставной формой, является более стрессозависимым. Протекает в хроническом варианте с периодическими обострениями.
Основные симптомы:
- болевой синдром;
- онемение конечностей;
- утренняя скованность движений;
- постоянное чувство усталости;
- бессонница;
- депрессивное состояние;
- панические атаки;
- головные боли.
Один из характерных признаков – наличие чувствительных точек, которые при легком нажатии реагируют характерной миалгией. Их локализация привязана к определенным анатомическим зонам (шея, грудь, спина, локти,колени), а количество может доходить до нескольких десятков.
Основное лечение – симптоматическое. Назначают прием НПВС, анальгетиков, миорелаксантов, антидепрессантов. Дополнительно проводят психотерапию, физиопроцедуры, массаж, бальнеологическое лечение.
Признаки ревматизма у взрослых и детей
80% случаев болезни относятся к детскому возрасту, причем малыши 0-3 лет находятся вне зоны риска. Страдают преимущественно школьники, реже – дошкольники 4-7 лет. При остром течении заболевание быстро диагностируют и успешно вылечивают; при слабо выраженном симптомокомплексе возможен запоздалый диагноз с последующими осложнениями. В этом случае тревожными «звоночками» могут стать:
- общее недомогание;
- учащенный пульс;
- безболезненный дискомфорт в суставах.
У взрослых, в том числе пожилых людей, ревматизм является «эхом» перенесенной в детстве патологии. Он включает полный комплекс симптомов и часто принимает вид рецидивирующих или затяжных форм. Нередки латентные формы.
Внимание! Очень важно не игнорировать симптомы и как можно скорее обратиться к врачам. Характерный для запущенных случаев кардит (воспаление сердечных оболочек) способен заметно сократить продолжительность жизни пациента.
Как проходит диагностика
Выявить болезнь достаточно сложно. Даже при наличии ярко выраженных симптомов требуется дифференциальная диагностика с другими сходными заболеваниями – ревматоидным артритом, системным васкулитом, подагрой и др.
Не существует диагностической процедуры, которая бы со 100-процентной вероятностью подтвердила наличие ревматизма. Диагноз можно вынести только после полного комплексного обследования с применением общего осмотра, а также лабораторных и инструментальных приемов.
Осмотр включает выслушивание жалоб, оценку общего состояния с пальпацией суставов и перкуссией (простукиванием) грудной клетки, прослушивание сердечных ритмов фонендоскопом, измерение давления. После этого врач делает предварительное заключение и направляет на дополнительное обследование.
Лабораторные тесты:
- общий анализ крови – определяет уровень СОЭ, тромбоцитов, лейкоцитов;
- биохимический анализ крови – особенно важен уровень гликозилированного белка;
- ревмокомплекс — определение уровня ревматоидного фактора, с-реактивного белка, циркулирующих иммунных комплексов (ЦИК);
- антистрептолизиновый тест (АСЛО) выявляет уровень специфических стрептококковых антител – повышенные значения говорят о недавно перенесенной инфекции;
- исследование синовиальной жидкости для диагностики изменений в суставах;
- общий и биохимический анализ мочи;
- мазок из рото- и носоглотки на бакпосев – для выявления бета-гемолитического стрептококка группы А.
Инструментальная диагностика:
- электрокардиограмма – проверяет наличие миокардита и других патологических изменений со стороны сердца;
- УЗИ – для оценки состояния внутренних органов;
- рентгенография, КТ, МРТ – показывают структурные изменения мягких и/или твердых тканей в суставах.
Как проходит лечение

Лечение ревматизма зависит от формы заболевания и во всех случаях требует времени.
Процедуры распределены на 3 этапа – с расчетом на ту или иную стадию процесса.
1-й этап охватывает острую фазу воспаления. Курс лечения проводится в стационаре; длительность — 1-1,5 месяца.
Наиболее часто назначают:
- антибиотики;
- противовоспалительные средства – НПВС и/или глюкокортикоиды (при тяжелых формах);
- иммунодепрессанты – для подавления атипичной иммунной активности;
- гамма-глобулиновые препараты;
- сердечные гликозиды и мочегонные препараты – при декомпенсации сердечной деятельности;
- витамины и минералы;
- хондропротекторы.
Для повышения общей устойчивости организма в острой фазе используют физиотерапию. Она дает дополнительный противовоспалительный, обезболивающий, восстановительный эффект; локально улучшает кровообращение, оказывает антисептическое действие. В этих целях используют:
- электрофорез с лекарственными препаратами;
- УФО-терапию;
- облучение инфракрасной лампой;
- УВЧ-терапию;
- парафиновые аппликации.
2-й этап – реабилитационный – послебольничное амбулаторное или санаторно-курортное лечение с преобладанием физиопроцедур.
Продолжают медикаментозную поддержку организма хондропротекторами, витаминами, минералами, сердечными препаратами. Список физиопроцедур дополняют ЛФК, массажем, бальнеологическим лечением – ваннами, закаливанием, минеральными водами.
3-й этап – профилактика, регулярная диспансеризация и наблюдение у врача-ревматолога.
Прогноз и профилактика
Прогноз напрямую зависит от формы, времени диагностики и списка повреждений. Главным отягчающим фактором является поражение мио- и перикарда.
Возможные осложнения ревматизма – это различные пороки сердца и тромбоэмболические явления:
- недостаточность митрального клапана;
- митральный стеноз;
- недостаточность аорты;
- миокардиосклероз;
- ишемия головного мозга,
- инфаркт почек, глазной сетчатки; в тяжелых случаях – тромбоэмболия магистральных сосудов;
- спаечный процесс.
Профилактические меры
Первичная профилактика направлена на предупреждение ревматической реакции и формирование нормального иммунитета к стрептококку. Она включает в себя:
- укрепление иммунной системы – откорректируйте ежедневный рацион питания, обеспечив поступление необходимых витаминов и минералов;
- закаливание организма – занимайтесь спортом, соблюдайте режим дня, практикуйте водные процедуры, прогулки на свежем воздухе; грамотно чередуйте работу (учебу) с полноценным отдыхом;
- своевременную диагностику и качественное лечение стрептококковой инфекции до полного выздоровления – вовремя и тщательно лечите не только тонзиллит или фарингит, но и банальный кариес.
Вторичная профилактика ориентирована на предупреждение рецидивов. В этом случае добавляется:
- постановка на учет с постоянным медицинским контролем;
- бициллинопрофилактика – регулярные инъекции препарата пенициллинового ряда – проводится круглогодично или сезонно.
Источник
