Рожистое воспаление список литературы

12
Ющук Н.Д., Венгеров Ю.Я. Инфекционные болезни: Учебник.- М.: Медицина, 2003.- 544 с.
Список дополнительной литературы для студентов:
Ющук Н.Д. Лекции по инфекционным болезням: Учебник для ВУЗов / Н.Д.Ющук, Ю.Я.Венгеров. – М., 1999.
Руководство по инфекционным болезням. Под ред. член-корр. РАМН, проф. Ю.В.Лобзина. 3-е изд. Доп. и переработанное тв.пер., 1040 с., 2003.
Избранные вопросы терапии инфекционных больных. Под ред. член-корр. РАМН проф. Ю.В.Лобзина. – С.-П. 2005. – 912 с.
В.Л.Черкасов. Рожа. – Л.: Мед., 1986-200с.
Рожа (диагностика, лечение, профилактика рецидивов). Методические рекомендации. – М., 1991. – 24 с.
Рожа: Методическое пособие. – Иркутск. Изд. ИГМУ. – 2003. – 29 с.
А.А.Еровиченков, А.Б.Лиенко. Особенности современной клиники, диагностики и лечения рожи. – РМЖ. – 2002. – № 6. – с.40-43.
Вопросы по теме:
Определение рожи.
Этиология заболевания.
Эпидемиология рожи и ее особенности при первичной и рецидивирующей роже.
Патогенез рожи, особенности при первичной роже и рецидивирующем течении болезни.
Клиническая классификация рожи (Приложение 5).
Клиника различных форм рожи, критерии степени тяжести.
Местные и общие осложнения рожи.
Лабораторная и дифференциальная диагностика рожи (Приложение 6, 7).
Лечение больных рожей (Приложение 8, 9).
Принципы профилактики и диспансеризации больных рожей (Приложение 9).
Современные подходы к терапии рецидивирующей рожи.
Дифференциальная диагностика рожи.
Клиническая классификация
По кратности заболевания
А) первичная
Б) рецидивирующая – возникает в период от нескольких дней до 2-х лет при той же локализации процесса. К этой форме болезни могут быть отнесены случаи рожи, возникающие и в более поздние сроки, но с прежней локализацией болезни при ее рецидивах в прошлом. Рецидивы рожи в первые 6 месяцев следует считать ранними, позднее 6 мес. – поздними. Часто рецидивирующая форма заболевания – 3 рецидива за год и более при одной и той же локализации процесса;
В) повторные – возникает спустя 2 года и более после первичного заболевания с той же локализацией процесса или в более ранние сроки, но с иной локализацией.
По характеру местных проявлений:
А) эритематозная
Б) эритематозно-буллезная
В) эритематозно-геморрагическая
Г) буллезно-геморрагическая
По распространенности местного процесса
А) локализованная – местный процесс схватывает одну анатомическую область (например, голень или лицо)
Б) распространенная (мигрирующая) – несколько смежных анатомических областей
В) метастатическая – появление отдаленных друг от друга очагов воспаления (например, голень, лицо и т.д.), что связано с гематогенным распространением инфекции.
По степени тяжести заболевания:
А) легкая – повышение температуры до 38є, слабо выражены явления токсикоза, длительность лихорадочного периода 1-2 дня, местный процесс локализован;
Б) средне-тяжелая – повышение температуры от 38,0є до 39,5є-40є, головная боль, озноб, мышечные боли, тахикардия, у половины больных гипотония, длительность лихорадочного периода 3-4 дня, может быть тошнота, рвота, местный процесс может иметь локализованный или распространенный характер, часто имеется регионарный лимфаденит.
В) тяжелая – повышение температуры свыше 39,5є-40є, длительность лихорадочного периода более 4-х дней, выражены явления токсикоза (адинамия, сильная головная боль, повторная рвота, иногда бред, изредка явления менингизма, судорожные подергивания в верхних и нижних конечностях) выражен местный процесс, часто с наличием булл и геморрагий, нередко распространенный; лимфаденит и лимфангит. Тяжелой также следует считать распространенную буллезно-геморрагическую рожу с обширными пузырями при отсутствии резко выраженного токсикоза и гипертермии.
По локализации местного процесса: Рожа лица, волосистой части головы, верхних конечностей (по сегментам), нижних конечностей (по сегментам), туловища, половых органов.
Осложнения рожи.
А) Местные (флегмона, абсцесс, некрозы кожи, язвы, пустулизация булл, флебиты, тромбофлебиты, лимфангиты, периадениты).
Б) Общие (сепсис, пневмония, острая сердечно-сосудистая недостаточность, инфекционно-токсический шок, тромбоэмболия легочной артерии, нефрит и другие.
В развернутом клиническом диагнозе указывается наличие сопутствующих заболеваний.
Пример диагноза: Рецидивирующая рожа правой голени и стопы, эритематозно-буллезная форма, средней тяжести. Эпидермофития стоп.
Соседние файлы в предмете Инфекционные болезни
- #
- #
Источник
- Авторы
- Файлы
Тимербулатов В.М. Фаязов Р.Р. Мехдиев Д.И. Ефремова О.А Чистоступов К.С.
Одной из главных задач гнойной хирургии на сегодняшний день остаётся проблема адекватного лечения рожистого воспаления и уменьшения рецидивов данного заболевания. Среди больных с гнойно-септической патологией более 20% приходится на рожу [6,10]. Эти цифры убедительно говорят об актуальности и нерешенности проблемы лечения рожистого воспаления и его осложнений в хирургии, которая приобретает все большую социально-экономическую значимость. В последнее десятилетие отмечена тенденция к увеличению осложнённых форм рожи, протекающих крайне тяжело, независимо от локализации [6].
Использование традиционных общепринятых методов лечения не всегда приводит к желаемым результатам. Несмотря на множество способов хирургического лечения осложнённых форм рожи проблема не теряет своей актуальности в силу снижения эффективности применяемых препаратов, резистентности микроорганизмов к проводимой терапии, снижения иммунологической и общей реактивности организма пациентов[1]. В последнее время все острее встают проблемы гнойной интоксикации организма, инфекционно-аллергических проявлений заболевания, а также увеличение осложнённых форм рожистого воспаления и рецидивы данного заболевания [3,4].
Материалы и методы
Клинический материал составили 16 больных с осложнёнными формами рожи конечностей.
В лечении больных рожей главное место принадлежит ранней хирургической обработке зоны патологического процесса. Данное утверждение не распространяется лишь на эритематозную форму рожи, когда с помощью местного нехирургического лечения удается ликвидировать патологический процесс. Но уже при буллёзной форме, даже когда в буллах содержится серозная жидкость визуально без примеси гноя, обязательным элементом лечебной тактики является вскрытие булл с эвакуацией патологической жидкости. При осложнённых формах рожи хирургическое вмешательство должно быть как более ранним так и максимально радикальным. Хирургическая обработка включала:
1) при эритематозно-буллёзной и буллёзно-геморрагической формах вскрытие булл с эвакуацией патологической жидкости, дренированием;
2) при гнойно-некротической и даже при буллёзно-геморрагической формах рожи – это проведение декомпрессионной контурной дерматомии.
3) при циркулярном рожистом поражении производится разрез в пределах зоны воспаления продольными и поперечными волнообразными разрезами на всем протяжении патологического очага. Данный метод обеспечивает полноценный дренаж, отток инфицированной лимфы и уменьшения давления вглубь лежащих тканей.
Показаниями для проведения контурной дерматомии являются следующие: осложнённые формы рожи (гнойно-некротическая, буллёзно-геморрагическая, геморрагическая), выраженный отёк конечности, рецидивирующая форма рожи с наличием рубцов, рожа на фоне лимфедемы. Целью проведения дерматомии при буллезно – геморрагичеких и гнойно-некротических формах рожи является дренирования центра воспаления и подготовки к проведению некрэктомии. Технический результат – уменьшение попадания микроорганизмов, токсических продуктов из очага воспаления в общую лимфатическую систему, уменьшение инфицированности раневой поверхности, декомпрессия при циркулярном поражении конечности, создание оптимальных условий для уменьшения воспалительного процесса, уменьшение угрозы развития осложнений в виде флегмон и гангрены, проведения вульнеросорбции и улучшение функциональных результатов лечения, уменьшения продолжительности сроков лечения.
Предлагаемый способ проведения декомпрессионной контурной дерматомии конечностей и туловища осуществляется следующим образом. Производят контурные разрезы кожи, а также подкожной жировой клетчатки с пересечением региональных надфасциальных лимфатических сосудов на расстоянии 1,0 – 1,5 см по контуру рожистого воспаления в пределах здоровой ткани. Нужно учитывать, что поступление токсических продуктов с воспаленных участков кожи и подкожно – жировой клетчатки происходит через лимфатическую систему. Поверхностные лимфатические сосуды, находящиеся кнаружи от поверхностных фасций тела человека, располагаются рядом с подкожными венами или вблизи них. Эти сосуды формируются из лимфатических капилляров кожи, подкожной клетчатки. В последнее время шире стал использоваться метод вульнеросорбции, как метод выделения токсических компонентов через раневую поверхность [7].
Декомпрессионная контурная дерматомия позволяет отграничить рожистый воспалительный процесс, уменьшить признаки местной воспалительной реакции, вследствие чего снижается попадание микроорганизмов, токсических продуктов в общую лимфатическую систему, что создает оптимальные условия для купирования заболевания. При снижении отека происходит сближение краев раны и самостоятельная эпителизация. При наличии диастаза производят наложение узловых швов на кожу.
При этом лимфатическая система клинически в зоне бывшего рожистого воспаления не нарушается. Применение способа позволяет обеспечить удовлетворительный функциональный и косметический результат в отдаленном периоде.
Результаты и их обсуждение
Оценку результатов мы проводили по следующей схеме: хорошие – те, при которых очаг гнойной инфекции был ликвидирован, полностью восстановлена функция конечности с минимальным косметическим дефектом; удовлетворительные- те, при которых очаг гнойной инфекции ликвидирован, частично восстановлена функция конечности, раневая поверхность закрыта с помощью аутодермопластики, но косметический дефект присутствует; неудовлетворительные- те, при которых отмечает длительное пребывание больного в стационаре, вялое течение раневого процесса, подразумевающего неоднократные некрэктомии с дальнейшей существенной потерей функции конечности и обширным косметическим дефектом. Хороший результат отмечен у 43,75% , удовлетворительный у 31,25%, неудовлетворительный у 25% больных.
Данный способ хирургического лечения позволяет добиться хороших результатов у подавляющего числа больных, снизить количество койко-дней и, следовательно, затраты на лечение и дальнейшую реабилитацию больных данной нозологии.
СПИСОК ЛИТЕРАТУРЫ:
- Бубнова Н.А., Шатиль М.А., Кнорринг Г.Ю., Супрун К.С., Иванова О.И., Акинчиц Л.Г. Результаты оценки иммунного статуса у больных рожистым воспалением/ Амбулаторная хирургия 2005 г. №3 с.40-42.
- Косенков А.И., Наренков В.М. Патогенез и основные принципы консервативного и хирургического лечения рецидивирующей рожи / Хирургия 2005 г. №7. с.63-65.
- Липатов К.В., Канорский И.Д., Емельянов А.Ю. Флегмонозно-некротическая рожа / Хирургия 2003 г. №9 с.41-43.
- Рыбачков В.В., Потапов П.П., Сальников Е.В., Кабанов Е.И. Аппликационная раневая сорбция в комплексном лечении деструктивных форма рожистого воспаления/ Вестник хирургии 2003 г. №5 с.82-84.
- Рыскинд Р.Р., Самотолкин К.И., Лиенко А.В. Рожа у больных старших возрастных групп / Клиническая геронтология 1997 г. №1 с.43-48.
- Трифонов, С.В. Избранные лекции по медицине катастроф / С.В. Трифонов. – М.: ГЭОТАР-МЕД, 2001. – 304 с.
- Черкасов В.Л. Рожа: диагностика, лечение, профилактика рецидивов. М.,1991.
- Stober L.-C., Soltz-Slots I. Etiology of erysipelas/ Wiem Klin Wschr 1987; 99:4:105-107.
Библиографическая ссылка
Тимербулатов В.М., Фаязов Р.Р., Мехдиев Д.И., Ефремова О.А, Чистоступов К.С. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПРИ ОСЛОЖНЁННЫХ ФОРМАХ РОЖИ // Успехи современного естествознания. – 2009. – № 7. – С. 93-95;
URL: https://natural-sciences.ru/ru/article/view?id=12700 (дата обращения: 22.04.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
10.2. РОЖИСТОЕ ВОСПАЛЕНИЕ
Рожа (erysipelas) – инфекционная болезнь, характеризующаяся очаговым серозным или серозно-геморрагическим воспалением кожи (слизистой оболочки), лихорадкой и интоксикацией.
З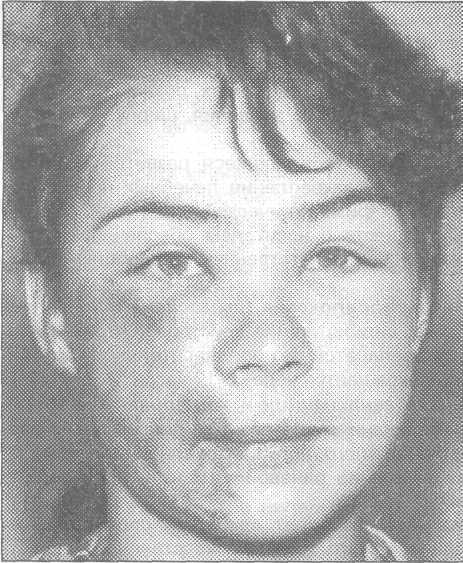
 аболевание не имеет тенденции к снижению и составляет, по нашим данным, около 5% от всех больных, госпитализированных по скорой помощи в челюстно- лицевой стационар. Процент рецидивирующих форм колеблется от 24 до 43% (Н.А. Ноева, 1987).
аболевание не имеет тенденции к снижению и составляет, по нашим данным, около 5% от всех больных, госпитализированных по скорой помощи в челюстно- лицевой стационар. Процент рецидивирующих форм колеблется от 24 до 43% (Н.А. Ноева, 1987).
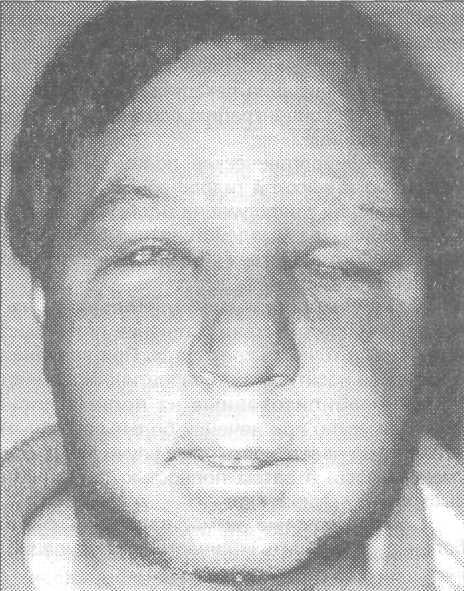
Рис. 10.2.1. Внешний вид больной молодого Рис. 10.2.2. Внешний вид больного средних
возраста с рожистым воспалением лица. лет с рожистым воспалением лица.

Рис. 10.2.3 (а, б). Рожистое воспаление лица у женщин пожилого возраста.
Этиология. Возбудителем рожи является гемолитический стрептококк группы А. В первые он был выделен при рожистом воспалении В. В. Лукомским (1874-1876) иТ. Бильротом (1874).
первые он был выделен при рожистом воспалении В. В. Лукомским (1874-1876) иТ. Бильротом (1874).
Рис. 10.2.4. Рожистое воспаление лица у боль-ного старческого возраста.
Редкое выделение стрептококка у больных рожей связано с высокой чувствительностью микроба к антибактериальным препаратам. В связи с этим была выдвинута гипотеза о полиэтиологичности рожи с ведущей ролью стафилококка, что привело к широкому и, как правило, безуспешному назначению антистафилококковых иммунопрепаратов для профилактики данного заболевания. Однако по мнению Н.А. Ноевой (1987) маловероятно, чтобы стафилококк, как этиологический агент играл роль в возникновении рожи. Этиологическую роль стрептококков группы А в развитии рожистого воспаления подтверждает наблюдающееся при заболевании повышение титров антител к полисахариду стрептококка, частое обнаружение антигенов стрептококка в моче и крови, а также другие факторы.
Патогенез. Для того, чтобы развилось рожистое воспаление бывает недостаточно одного внедрения стафилококка в кожу или слизистые оболочки. Поэтому следует упомянуть о факторах, которые способствуют развитию заболевания.
Среди этих факторов, необходимо, в первую очередь, отметить очаги хронической стрептококковой инфекции на фоне сенсибилизации организма, особенно при снижении общих и местных факторов иммунитета. Среди парааллергических факторов хочется отметить переутомление, перегревание, переохлаждение, стрессы и др.
Большое значение имеет резистентность кожи и ее бактерицидная активность. Входными воротами является кожа, особенно при ее повреждениях (расчесах), эрозиях, экземах, воспалительных заболеваниях.
Нельзя исключить и индивидуальной предрасположенности организма к возбудителю рожи, как генетически обусловленной (врожденного характера), так и вторичной, которая проявляется в результате повторной сенсибилизации организма к гемолитическому стрептококку.
Микробноаллергические факторы при рожистом воспалении действуют на различные звенья гипоталамо-гипофизарно-надпочечниковой системы, что является причиной глюкокортикоидной недостаточности. А это, в свою очередь, усугубляет состояние аллергии к гемолитическому стрептококку.
Иммунитета после перенесенного заболевания, как и в большинстве случаев при стрептококковых инфекциях, не возникает. Это является причиной повторных (рецидивирующих) форм.
Клиника. Заболеваемость рожей среди мужчин и женщин различна. Наиболее часто рожей болеют женщины в возрасте 40-60 лет, но заболевание может встречаться и у лиц другого пола и возраста (рис. 10.2.1-10.2.4).
По степени выраженности местных проявлений (классификация, предложенная В.Л Черкасовым в 1977) выделяют: эритематозную, эритематозно-буллезную, эритематозно-геморрагическую, буллезно- геморрагическую формы.
По тяжести течения инфекционного процесса: легкую, средней тяжести и тяжелую формы. Степень тяжести определяется выраженностью интоксикации и характером местных проявлений. К легкой форме относятся случаи с нерезко выраженной интоксикацией, подъемом температуры не выше 39°С, длительностью лихорадки не более 1-2 суток и локализованным местным процессом, захватывающим одну анатомическую область. При роже средней тяжести имеется выраженная интоксикация, температура 39-40°С, могут быть нарушения сознания, лихорадка длится до 3-4 суток и распространенный местный процесс (более 2-х анатомических областей). К тяжелой форме относят рожу с резко выраженными симптомами интоксикации, повторными ознобами, спутанным сознанием, часто бредом, резкой головной болью, рвотой, адинамией температуры до 40°С и выше, длительностью лихорадки более 4-5 дней и распространенным местным процессом (Э.А. Гальперин, P.P. Рыскинд, 1976).
По характеру распространенности местных проявлений: локализованную (в одной анатомической области), блуждающую (захватывает несколько анатомических областей, но связанных с основным очагом), метастатическую (процесс возникает на нескольких участках, отдаленных друг от друга).
В зависимости от кратности заболевания выделяют: первичную, повторную (случаи заболевания через несколько лет после предыдущего заболевания), рецидивирующую (случаи повторного заболевания через 3-4 месяца; рецидив заболевания возникает, как правило на одном и том же месте).
В течении заболевания выделяют 3 основных периода: инкубационный, период клинических проявлений, выздоровление. Инкубационный период – от нескольких часов до 3-5-7 дней. Заболевание, как правило, начинается остро. В первые сутки превалируют симптомы интоксикации: головная боль, потрясающий озноб, слабость, температура тела повышается до 39-40°С, реже отмечается тошнота и рвота. При выраженной интоксикации больные вялы, заторможены, сознание может затемняться, появляется бред.
Эритематозная форма характеризуется гиперемией (эритемой) пораженного участка кожи, которая четко отграничена от окружающих тканей, имеется отек и инфильтрация тканей. При пальпации кожа в очаге воспаления горячая на ощупь, резко болезненная, напряжена. Границы патологического очага четкие, имеют вид зубцов или языков пламени. Краснота чаще появляется в области носа и сопровождается зудом, отеком, жжением и болями. При надавливании краснота полностью не исчезает. Края эритемы валикообразно приподняты и имеют фестончатые очертания. Воспалительный процесс может захватить все лицо и распространиться на волосистую часть головы шею и затылок. Микроскопически обнаруживается серозное воспаление дермы, преимущественно ее ретикулярного (сетчатого) слоя и подлежащей клетчатки.
На фоне эритемы через несколько часов (или несколько суток) появляются пузыри (буллы), которые содержат серозную жидкость. Возникает эритематозно-буллезная форма рожистого воспаления. Микроскопически серозный экссудат содержит нейтрофилы и лимфоциты. Имеется гиперемия, кровоизлияние, лимфостаз, тромбоз вен, отек тканей, стенки сосудов инфильтрированы нейтрофилами. В эпидермисе над этим участком имеется десквамация и нерезкий паракератоз.
При эритематозно-геморрагической форме на фоне эритемы появляются геморрагии. В дальнейшем наблюдается фибринозно-геморрагический выпот и образуются пузыри. Наличие пузырей характерно для буллезно- геморрагической формы рожи. Микроскопически на этой стадии экссудат булл мутнеет вследствие накопления в жидкости нейтрофилов, а пузыри превращаются в пустулы. Экссудат имеет геморрагический характер, иногда с примесью фибрина.
На слизистых оболочках полости рта, зева, глаз и других локализаций рожа возникает как первично (чаще), так и вторично, т.е. при переходе воспалительного процесса с соседних областей. На слизистой оболочке щек появляется эритема, четко отграниченная, отечная и болезненная. Поверхность эритемы покрывается мелкими пузырьками, которые быстро лопаются и появляются поверхностные дефекты. Чаще поражается слизистая оболочка зева, где определяется интенсивная краснота и резко выраженные явления ангины (эритематозная ангина), иногда могут образоваться пузыри или сопровождаться некрозом, редко осложняться заглоточным абсцессом. Рожистый ринит сопровождается болями, высокой температурой и припуханием регионарных лимфатических узлов (шейный лимфаденит). Слизистая оболочка гортани чаще всего поражается вторично, т.е. переходит с корня языка. Опасность этого осложнения заключается в возможности развития быстро нарастающего отека гортани и асфиксии.
Осложнениянаблюдаются в 3-5% случаев. Рожистое воспаление может осложниться развитием язв, некрозов, абсцессов, флегмон, тромбофлебитом и даже сепсисом.
В результате закупорки и облитерации лимфатических сосудов возникает нарушение лимфооттока и, как следствие, лимфостаз. Разрастание соединительной ткани приводит к развитию лимфедемы лица (губы, щеки, подглазничной области и др.). Данное заболевание другими специалистами называется слоновостью. Термин “слоновость” впервые встречается у А. Цельса. В последние годы появились попытки заменить этот термин (в стоматологии) таким термином, как “лимфедема”, а в других областях медицины – “лимфостаз”. Хотя в литературе указывают, что использование последних терминов нельзя признать обоснованным, т.к. обозначаемые ими процессы являются лишь начальными звеньями этого заболевания. Считаю, что для челюстно- лицевой хирургии в большей степени применим термин “лимфедема”. Различают 3 формы лимфедемы: транзиторная (начальная, длится до 6 месяцев), лабильная (длится от 6 месяцев до 1 года), стабильная (постоянное увеличение).
По клинической симптоматике лимфедему подразделяют на 3 стадии, которые представляют последующие степени патологического процесса в зависимости от его продолжительности. Это мягкая, смешанная и твердая. В начальной стадии заболевания (мягкая форма) отмечается лимфостаз и разрастание соединительной ткани между жировыми дольками и внутри долек подкожного жирового слоя. Пораженные ткани приобретают тестоватую консистенцию. Отек тканей имеет преходящий характер. Кожа в цвете не изменена, подвижная, берется в складку. После надавливания на коже остаются углубления. В дальнейшем мягкие ткани приобретают плотность, т.е. характерно чередование мягких и твердых участков (смешанная форма). При развитии твердой формы кожа обычного цвета (может быть несколько бледной), утолщена, в складку собирается с трудом (малоподвижна), при надавливании на ней ямок не остается. Эта стадия характеризуется замещением подкожной жировой клетчатки фиброзной тканью (фибредема), утолщением и склерозированием.
Дифференциальная диагностикапроводится на основании данных анамнеза и результатов объективного исследования. Специфические лабораторные методы диагностики не разработаны.
Полиморфная экссудативная эритема сопровождается несколькими видами высыпаний первичных элементов: эритематозными пятнами, папулами и пузырями. Эритематозные пятна из-за периферического роста увеличиваются в диаметре, центральная часть их западает и приобретает темно- красный цвет с синюшным оттенком, а возвышающий периферический валик отличается более ярким розово- красным. Поэтому элементы сыпи приобретают двухконтурную окраску, а иногда и кольцевидную форму. В центре эритематозных пятен (напоминающих волдырь) могут образоваться пузыри, которые имеют полушаровидную форму, что зависит от небольшого количества экссудата. Сыпь имеет наклонность к симметричному расположению.
Опоясывающий лишай (herpes zoster) нередко сопровождается высокой лихорадкой, резко выраженным болевым синдромом, головной болью, болями по ходу нервных стволов. На эритематозном фоне (по ходу нервов) высыпают группами пузырьки с серозным содержимым Эритема и пузырьки напоминают рожу. Через 5-7 дней эритема бледнеет, на месте пузырьков образуются эрозии, которые покрываются корочкой. Последние отпадают через 2-4 недели, оставляя после себя гипер- или депигментированные пятна.
Простой пузырьковый лишай (herpes simplex) характеризуется высыпанием одного или группы пузырьков на эритематозном (гиперемированном) основании. Высыпанию предшествует покалывание, зуд, жжение. Содержимое пузырьков быстро мутнеет. Пузырьки ссыхаются в корочку, под которой медленно происходит эпителизация. Эволюция длится 5-7 дней, заболевание склонно к рецидивам, часто с одной и той же локализацией.
Красная волчанка, или эритематоз (lupus erythematodes). Выделяют несколько форм заболевания, которые необходимо дифференцировать с рожей. Это дискоидная, диссеменированная и симметричная формы. При первых двух формах заболевания появляются округлые эритематозные пятна, увеличивающиеся по периферии, сливающиеся между собой. Пятна обычно располагаются асимметрично. На поверхности пятен образуются сухие белые или серые чешуйки. Скопление их обычно находится в центральной части, а периферия представлена бледно- красной полоской, свободной от чешуек. По мере эксцентрического роста бляшки центральная ее часть западает и развивается депигментированная рубцовая атрофия серого цвета, а по периферии – зона гиперкератоза различной ширины, окруженная бледно- красным валиком папулезного инфильтрата. Валик покрыт чешуйками и окаймлен узким эритематозным венчиком.
При симметричной красной волчанке (стойкой центробежной эритеме) возможно расположение эритемы только на щеках или только на спинке носа (“бабочка без крыльев”). Пятна безболезненные, границы четкие, поверхность покрыта чешуйками. В центре пятен имеется атрофия, периферия эритемы не изменяется и на ней встречаются телеангиэктазии.
Кожная форма сибирской язвы напоминает рожу. Заболевание начинается с появления красной, слегка возвышающейся папулки, которая спустя несколько часов превращается в зудящий пузырек диаметром около 3 мм, который содержит прозрачную жидкость. При срывании пузырька обнажается темное дно, вытекает жидкость, образуется зона некроза, а далее струп. Кожа вокруг струпа отечная, появляются вторичные пузырьки, которые напоминают жемчужины. Часто пузырьки образуют венчик вокруг струпа, который становится черным, быстро чернеет, принимая цвет угля. Вокруг струпа большой отек тканей. Диагноз сибирской язвы подтверждается бактериологическим исследованием.
Сифилис во вторичном периоде характеризуется эритематозной ангиной. В отличие от рожи ангина при сифилисе не сопровождается токсикозом, субъективных симптомов нет, умеренное увеличение миндалин, одновременное высыпание розеол и папул на коже, положительные серологические реакции.
Микробная экзема характеризуется вторичной экзематизацией кожи, обусловленной стрептококковой и стафилококковой инфекцией. Сформировавшийся очаг микробной экземы представляет собой воспалительное эритематозно-сквамозное поражение кожи с выраженной экссудацией.
Дерматиты, которые возникают при укусах насекомых, воздействия токсических (химических) веществ и других факторов. На коже возникает эритема, на месте которой появляются зудящие волдыри, отечные папулы, а иногда пузырьки. При присоединении инфекции -пустулы.
Лечениезависит от формы заболевания, степени интоксикации и характера локальных проявлений.
В комплексе лечебных мероприятий ведущее место занимает антибиотикотерапия, а также гипосенсибилизирующее, общеукрепляющее дезинтоксикационное (по показаниям) и местное лечение (см. главу 11 данного руководства). Больных рожистым воспалением следует госпитализировать в стационар.
Прогнозпри роже благоприятный. У больных пожилого и старческого возраста возможно развитие осложнений (см. ранее), которые могут представить угрозу для жизни. Летальность составляет 0,2-0,5% (Э.А. Гальперин, P.P. Рыскинд, 1976).
Профилактикавключает мероприятия, направленные на предупреждение передачи инфекции от больного окружающим лицам. Заключается в ликвидации входных ворот инфекции -ссадин, эрозий и др., а также повышения резистентности кожи (при помощи физиотерапевтических методов, общеукрепляющей терапии и др.). При рецидивах эффективна бициллинопрофилактика. Рекомендуется диспансерное наблюдение за больными, которые перенесли рожистое воспаление и страдающими ее рецидивами.
Источник
