Седалищный нерв воспаление как долго

Седалищный нерв начинается от позвоночного столба в области крестца и состоит из сплетения множества нервных волокон. Боль при поражении этой структуры отличается в зависимости от места повреждения и типа заболевания. Она может быть слабовыраженной или крайне интенсивной, не позволяющей пациенту чем-либо заниматься. Ишиас – это патология, возникающая в результате защемления, которое также называют невропатией.
Ишиас: расшифровка понятия
 Патология бывает воспалительной и невоспалительной природы. Пациент при ишиасе всегда ощущает выраженную боль, отдающую в ногу, паховую зону, иногда – в область поясницы. Воспаление седалищного нерва всегда развивается на фоне других заболеваний в нижней части позвоночника. Провоцировать его могут травмы, инфекции, нарушения обменных процессов.
Патология бывает воспалительной и невоспалительной природы. Пациент при ишиасе всегда ощущает выраженную боль, отдающую в ногу, паховую зону, иногда – в область поясницы. Воспаление седалищного нерва всегда развивается на фоне других заболеваний в нижней части позвоночника. Провоцировать его могут травмы, инфекции, нарушения обменных процессов.
Отдельный вид ишиаса – люмбоишалгия, которая характеризуется постепенным развитием болезненных ощущений. У пациента сначала начинает болеть поясница, затем в процесс втягиваются ягодицы и бедра, задняя поверхность одной или обеих ног. Вызывают патологию деформационные процессы, повреждающие позвоночник.
Симптомы ишиаса
При первичном защемлении седалищного нерва возникают неприятные ощущения, отличающиеся от повторного появления патологии:
- у пациента растет температура до 38-38,5 градусов;
- при сгибании ноги симптомы усиливаются, как и при попытке повернуть ее внутрь;
- возникает неприятное ощущение во всей нижней части тела;
- боль усиливается по ходу ноги;
- иногда отмечается онемение конечностей;
- при постукивании по ахиллову сухожилию наблюдается сниженная реакция.
Хронический рецидивирующий ишиас приводит к тяжелым последствиям: пациент может лишиться чувствительности в области поврежденной ноги, нарушается осанка, снижается активность. Иногда конечность полностью утрачивает двигательную функцию.
Во время беременности повышается риск ущемления седалищного нерва из-за растущего живота и смещения внутренних органов.
Длительность периода обострения ишиаса
 Сколько времени может болеть седалищный нерв, зависит от множества факторов. Если патология переходит в хроническую форму, рецидивы случаются регулярно, сменяясь периодами облегчения. На длительность острого периода влияет:
Сколько времени может болеть седалищный нерв, зависит от множества факторов. Если патология переходит в хроническую форму, рецидивы случаются регулярно, сменяясь периодами облегчения. На длительность острого периода влияет:
- размер нервных корешков, расположенных в области защемления и по ходу позвоночного столба;
- количество волокон, вовлеченных в патологический процесс;
- размер суставной щели в зоне крестцового отдела;
- вид патологии, которая стала причиной защемления или воспаления нерва.
При периодическом течении болезни дискомфортные ощущения редко беспокоят более 3 недель. В этом случае воспаление не сопровождается защемлением. Если же происходит зажим нервного волокна, боль носит интенсивный характер, дает о себе знать 1-2 месяца и больше.
При нарушении мышечных тканей воспаленный нерв может заживать от 6 месяцев до 1 года, при этом у человека не обнаружены хронические болезни. Если есть патологии костных тканей, ишиас может перейти в постоянную форму, доставляя пациенту дискомфорт в течение всей жизни.
Сколько продлится воспаление седалищного нерва и когда начнется ремиссия, точно определить невозможно. Во многом длительность боли зависит от индивидуальных особенностей организма. У некоторых людей рецидивы случаются раз в несколько лет и быстро проходят. При наличии воспалений, инфекций и сопутствующих болезней ишиас может протекать в выраженной форме годами.
Сроки лечения защемления
Длительность лечения зависит от степени поражения, сопутствующих заболеваний, терапевтической тактики. Если ишиас начал беспокоить человека недавно, лечение вряд ли продлится долго. Ограничение двигательной активности, постельный режим и обращение к доктору в этом случае помогут решить проблему в течение нескольких дней. Тяжелые случаи, сопровождаемые острыми болями, могут потребовать терапии в течение 3-4 недель и больше.
Отдельного внимания заслуживает тактика лечения ишиаса народными средствами. Многие компрессы, растирки и продукты для приема внутрь требуют использования в течение 1-6 месяцев с небольшими промежутками. Эти рецепты можно применять только после снятия острых симптомов в качестве профилактики рецидивов. В рамках терапии обострения народные методы не имеют доказанной эффективности.
Первая помощь при болях
 Если приступ ишиаса настиг внезапно, человеку необходимо расслабиться, ограничить двигательную активность. Как минимум 1 сутки соблюдают постельный режим. Болезненные ощущения могут сохраняться на несколько часов или даже дней. В домашних условиях используют противовоспалительные средства для снятия болей в виде таблеток и мазей, если локализация неприятных ощущений точно определена: «Мовалис», «Деклофенак», «Найз», «Ибупрофен».
Если приступ ишиаса настиг внезапно, человеку необходимо расслабиться, ограничить двигательную активность. Как минимум 1 сутки соблюдают постельный режим. Болезненные ощущения могут сохраняться на несколько часов или даже дней. В домашних условиях используют противовоспалительные средства для снятия болей в виде таблеток и мазей, если локализация неприятных ощущений точно определена: «Мовалис», «Деклофенак», «Найз», «Ибупрофен».
Уколы НПВС или глюкокортикостероидов назначают в тяжелых случаях, но они обладают достаточно высокой эффективностью. Блокада анестетиками применяется в крайне тяжелых случаях, когда пациент находится в настоящей агонии. Проводят её либо при вызове специалиста на дом, либо в условиях медицинского кабинета.
Для блокады используют разное сочетание анестетиков и гидрокортизона, либо препаратов НПВС. Суть процедуры заключается во введении с помощью специальных шприцев растворов в поврежденную зону. Через несколько минут боль отступает. Сколько дней будет болеть защемление седалищного нерва в этом случае, также зависит от тяжести сопутствующих заболеваний.
Первая помощь при ишиасе сводится к устранению болезненных ощущений, которые могут вызывать шок и другие неприятные последствия. Пациент нуждается в полном расслаблении, поэтому при возникновении патологии можно получить больничный лист.
Методы лечения ишиаса
Чтобы вылечить ишиас, необходимо пройти курс медикаментозной терапии, физиопроцедур, ЛФК. Можно использовать народные средства параллельно с применением лекарств, назначенных доктором. После снятия острых симптомов рекомендуют делать гимнастику и проходить курсы массажа. Однако эти методы будут неэффективны, если не лечить сопутствующие расстройства.
Медикаменты
На помощь человеку с защемлением седалищного волокна приходит несколько групп лекарств:
- обезболивающие – назначаются в форме мазей и таблеток в первые дни лечения: «Темпалгин», «Седальгин», «Анальгин», «Баралгин», «Пенталгин», гель «Финалгон», мазь «Апизатрон», «Вирапин»;
- нестероидные противовоспалительные – в виде таблеток, мазей и инъекций: «Найз», «Мовалис», «Диклофенак», «Нимесулид»;
- гормональные – назначают при очень сильных болях, если другие медикаменты не помогают: средства на основе гидрокортизона;
- витамины, антидепрессанты – используются как вспомогательные препараты для профилактики депрессии и с целью общего укрепления организма.
Дополнительно подбирают средства для лечения сопутствующих расстройств.
Физиотерапия

Аппликатор Кузнецова улучшает кровообращение в проблемных зонах
Терапию с помощью физиопроцедур назначает врач. Часть из них можно использовать в период обострения, другие подходят для применения во время реабилитации. Наиболее распространенные методы: электрофорез, прогревание, УВЧ, парафиновые аппликации, лазерное воздействие.
Аппликатор Кузнецова – устройство, которое эффективно расслабляет мышцы, снимает воспаление и улучшает кровообращение. Использовать его можно в домашних условиях.
ЛФК и гимнастика
Заниматься физкультурой можно в специальном классе, либо дома. Комплекс упражнений обязательно подбирают вместе с доктором. Физическая активность по Бубновскому – распространенный способ борьбы с ишиасом. В условиях спортивного центра могут использоваться специальные тренажеры.
Народные средства при ишиасе
Терапия народными методами предполагает использование компрессов, растираний, самодельных мазей. Их применяют в течение 2-4 недель, затем делают перерыв, затем повторяют.
Эффективно работают средства на основе водки, спирта, камфары и скипидара. Применяют настойки красного перца, смеси из мёда, хрена, сырого картофеля. Многим пациентам помогают рецепты с воском и прополисом. Положительно влияют на организм компрессы с оливковым, облепиховым маслом.
Источник
Автор Клара Галиева На чтение 5 мин. Опубликовано 11.11.2020 16:56
Обновлено 11.11.2020 15:37
Ишиас (пояснично-крестцовый радикулит) — это тип нервной боли, которая распространяется вниз от поясницы в бедро и ногу. Ишиас проходит через несколько недель, но у некоторых это состояние является хроническим. Боль может ощущаться как интенсивная судорога или жгучие электрические ощущения. Если ишиас длится более 3 месяцев или проходит и возвращается, то это может быть хроническим ишиасом.
Хронический ишиас может вызывать постоянную боль. Его труднее лечить, чем острый пояснично-крестцовый радикулит, но некоторые средства могут принести облегчение.
Причины ишиаса
Грыжа межпозвоночного диска
Врачи не знают, почему некоторые случаи ишиаса становятся хроническими. Многие острые и хронические случаи ишиаса происходят вследствие грыжи межпозвоночного диска. В большинстве случаев грыжа межпозвоночных дисков проходит самостоятельно в течение нескольких недель. Если боль не проходит, это может вызвать хроническую боль.
Травма
Люди с грыжей межпозвоночных дисков часто помнят определенную травму, которая вызвала боль. Травма не означает, что боль будет хронической.
При грыжах межпозвоночного диска после травмы может появиться боль снова, особенно если человек продолжает повторять движения, которые привели к болевому синдрому.
Воспаление
Воспалительные заболевания могут сдавливать спинномозговые нервы, вызывая седалищную боль. Пациенты с хроническими воспалительными заболеваниями, такими как ревматоидный артрит, могут заметить, что ишиас вспыхивает при ухудшении состояния. Лечение основного заболевания может помочь в лечении ишиаса.
Инфекция
Инфекция в позвоночнике или вокруг него может вызвать абсцесс, который представляет собой инфицированную опухоль. Этот абсцесс может повреждать спинномозговые нервы, вызывая ишиас и иногда вызывает другие симптомы. У человека с абсцессом может развиться лихорадка, появиться боль в других областях тела.
Опухоль спинного мозга
Любой тип опухоли в позвоночнике или вблизи него может захватывать спинномозговые нервы, вызывая седалищную боль. Некоторые опухоли являются раковыми. В других случаях эпидуральная гематома, которая представляет собой опухоль вблизи позвоночника, может вызвать боль.
Важно, чтобы люди с ишиасом обратились к врачу, чтобы исключить потенциально опасные состояния, такие как рак.
Износ позвоночника
При старении нормальный износ позвоночника может привести к сужению позвоночного столба, что приводит к стенозу позвоночника. У некоторых людей стеноз позвоночника вызывает хроническую или усиливающуюся боль.
Образ жизни
Несколько факторов образа жизни могут увеличить риск ишиасной боли или продлить время восстановления. Люди с этими факторами риска могут обнаружить, что ишиас становится хроническим или рецидивирует. Факторы риска развития ишиаса включают в себя:
- небольшая физическая активность и длительное сидение
- наличие избыточного веса или ожирения
- курение
Поскольку ишиас часто следует за травмой, люди могут обнаружить, что симптомы не улучшаются, если они продолжают деятельность, которая вызвала первоначальную травму.
Туберкулез
Туберкулез крестцово-подвздошных суставов, который врачи называют туберкулезным сакроилеитом, является редкой формой туберкулеза, легочной инфекции. Это происходит при абсцессе, который распространяется на крестцово-подвздошный сустав в области таза и нижней части позвоночника. У человека также могут быть симптомы туберкулеза, такие как проблемы с дыханием или кашель.
Туберкулез является очень редкой причиной ишиаса, но если симптомы сохраняются и человек имеет историю воздействия туберкулеза, тестирование имеет важное значение.
Смещение позвонков
При смещении позвонков, например, если у человека сколиоз или другое хроническое заболевание, происходит сдавление пространств между позвонками. Это давление может вызвать грыжу межпозвоночных дисков. Смещение позвонков также может сжимать седалищный нерв, вызывая боль. В зависимости от причины, человеку может потребоваться хирургическое вмешательство, физиотерапия или другие методы лечения.
Может ли вернуться ишиас?
Ишиас может вернуться, особенно если у человека хроническое заболевание. Однако для большинства людей ишиас проходит сам по себе в течение месяца или двух.
Наиболее распространенные симптомы ишиаса включают в себя:
- электрические ощущения вдоль одной ноги
- боль, которая излучается от нижней части спины к бедру и вниз по ноге
- интенсивные судороги ног
- боль при ходьбе или движении
- онемение в ногах, бедрах и пояснице
- боль при чихании или кашле
Упражнения при пояснично-крестцовом радикулите
Физические упражнения могут облегчить боль в пояснице.
- Аэробные упражнения способствуют развитию физической формы и могут помочь человеку поддерживать умеренную массу тела. Попробуйте упражнения с низкой отдачей, такие как плавание или ходьба.
- Следующие упражнения могут помочь при ишиасе:
- Согните колено под углом 90 градусов и поставьте ногу на стул. Наклонитесь вперед, чтобы растянуться, задержитесь на 30 секунд.
- Встаньте на колени, упершись ягодицами в пятки, затем наклонитесь вперед, подняв руки прямо над головой и прижав их к полу. Задержитесь на 30 секунд.
- Лягте на спину и подтяните колени к груди. Задержитесь на 30 секунд. Некоторые люди находят облегчение, раскачиваясь из стороны в сторону в этом положении.
- Лягте на спину, согнув колени и поставив ступни на пол. Поднимайте попеременно ноги вверх, как бы маршируя, в течение 30-60 секунд.
Когда обратиться к врачу
Ишиас обычно проходит сам по себе, с лечением или без него.
Врач может диагностировать причину ишиаса и назначить лечение для ускорения выздоровления. Однако ишиас не является неотложной медицинской помощью, и хорошо бы подождать, чтобы увидеть, пройдут ли симптомы самостоятельно, прежде чем обратиться к врачу.
Желательно обратиться к врачу, если:
- боль мешает ежедневному функционированию
- ишиас длится дольше 3 месяцев
- ишиас проходит, а затем возвращается
- боль становится невыносимой или неуклонно усиливается
Прогноз
Хотя перспективы для большинства людей с ишиасом хорошие, те, кто страдает хроническим ишиасом, сталкиваются с более длительным и сложным восстановлением. Исследование 2020 года показало, что хирургическое вмешательство при грыже межпозвоночных дисков, вызывающей ишиас, дает лучшие результаты, чем консервативное лечение, такое как физические упражнения.
Заключение
Ишиас может быть очень болезненным, хотя у большинства людей он может длиться в течение нескольких недель. Однако если недели превращаются в месяцы, это может означать, что пришло время поставить диагноз и рассмотреть другие методы лечения.
Статья по теме: Боль в пояснице и запор, как они связаны?
Источник
Частая проблема у взрослого населения — защемление седалищного нерва или ишиас, требующий серьезного подхода к лечению. Иначе последствия для здоровья серьезные: ограничение подвижности или инвалидность.

Пик заболеваемости приходится на возраст — 30-35 лет. Бывает, что дегенеративные изменения в мягких тканях вокруг позвоночного столбца начинают проявляться уже в более молодом возрасте.
Анатомическое расположение седалищного нерва
Седалищный нерв — один из самых длинных, крупных стволов периферической нервной системы в организме взрослого человека. Берёт начало от пояснично-крестцового сплетения. Предназначение нерва — оснащение нервами органов и тканей, нижних конечностей.
Под воздействием ряда негативных факторов может быть защемлен, когда у пациентов возникает сильная жгучая боль, сковывающая движения.
Чаще всего диагностируется ишиас — воспаление нерва или синдром, способный привести к сбою функций многих систем и органов, дегенеративным процессам в позвоночнике, нарушению сгибательной функции в коленном суставе

Воспаление или защемление седалищного нерва
Защемление нерва нельзя считать отдельной патологией. Это – симптом, вызванный нарушением функций внутренних органов. Чаще всего наблюдается развитие болезни по типу люмбаго либо ишиаса с основным симптомом — боль в пояснице с отдачей в ногу.
Боль может возникнуть практически на любом участке в случае травмирования ноги, области таза, компрессии нерва, ущемления фиброзными тяжами. Провоцирующие факторы приводят к сдавливанию отдельного участка тканей.
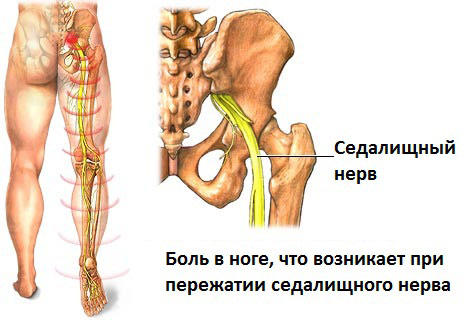
Невропатия — заболевание нервной системы на периферии. Это синоним ишиаса либо радикулита в случае воспаления, повреждения, защемления корешков спинномозговых нервов. При невропатии формируется корешковый синдром, начинают развитие невропатические боли с локализацией в ягодицах, постепенной миграцией в нижние конечности сзади.
[adinserter block=»1″]
[adinserter block=»9″]
Симптомы и характер болей
При защемлении нерва основной синдром – болезненность в пояснице с отдачей в ногу.
По интенсивности бывает разной:
- жгучая и нестерпимая с трансформацией в поясничный отдел позвоночника при ишиасе
- сильная в голени, подколенной ямке бедра при развитии невралгии
- по типу прострела с отдачей ягодичную область.
Основные симптомы при защемлении нерва:
- При защемлении нерва сгибательная способность ног в коленном суставе нарушается. Конечность начинает плохо гнуться при ходьбе и выносится вперёд. В стопах и пальцах ног явно утрачивается двигательная способность мышц. Боль усиливается при опускании ноги вниз.
- При ишиалгии боль режущая, колющая, жгучая, с внезапным возникновением в тазобедренной области. Чаще приступы начинают проявляться после физической (эмоциональной) нагрузки в случае переохлаждения, увеличения нагрузки на позвоночный столб.
- При ишиасе явно снижается чувствительность кожных покровов. Дополнительные признаки – онемение, чувство покалывания и мурашек по телу в случае нарушений со стороны вегетативной системы, тяжесть в икроножных мышцах, боль по всей длине нерва, начиная от поясницы и до пяток.
- При невропатии болевой синдром – острый, стреляющий с локализацией вверху ягодиц либо в нижней части с постепенным спуском по задней поверхности бедер под колено, голени.
Характерные симптомы в случае развития воспалительного процесса:
- парестезия, снижение чувствительности в ноге с появлением покалывания кожи в области задней части, чувства онемения;
- иннервация работы органов таза в случае сдавливания волокон нервной системы (симпатическая, парасимпатическая, вегетативная);
- сбой двигательных функций на фоне защемления двигательных нервных волокон с возникновением чувства слабости в мышцах, голени, бедрах, ягодицах;
- пациент начинает прихрамывать, видоизменяется походка.
Прогрессирование патологии неизбежно ведет к усилению неприятной симптоматики, повышению интенсивности болевого синдрома.
Другими признаками являются:
- покраснение, отечность кожи;
- повышение потливости ног;
- усиление боли при длительной ходьбе, пребывании в долгом положении сидя, лежа на жесткой поверхности, когда пациент начинает принимать вынужденное положение;
- уменьшение икроножной ягодичной либо бедренной мышцы в размере при тяжелом течении патологии;
- трудности при сгибании голени, пальцев ног;
- временная обездвиженность мышечных тканей в задней части бедер.
Причины воспаления или защемления седалищного нерва
Иногда банальное переохлаждение поясницы или простуда приводит к ишиасу, если человек застудил спину при низкой температуре.
Спровоцировать могут разные факторы:
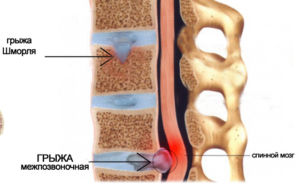
- опухоль позвоночника, сдавливание нервных волокон;
- остеохондроз поясничного отдела, межпозвоночная грыжа;
- травма позвонков со смещением позвонков либо подвывихом (вывихом);
- переохлаждение поясничной области или избыточный вес;
- опоясывающий герпес или алкоголизм;
- неврит на фоне воспалительного процесса в органах малого таза;
- сахарный диабет при нарушении нормальной подпитки нервных волокон;
- туберкулез позвоночника, рассеянный склероз.
Причины развития нейропатии — сахарный диабет, алкоголизм, т.е. метаболические нарушения под влиянием ряда токсических продуктов. Ишиас как раз и развивается на фоне нейропатии, поэтому перед лечением важно выяснять, какое именно заболевание привело к развитию патологии.
[adinserter block=»6″]
[adinserter block=»10″]
Диагностика
Прежде чем устранять защемление важно выявить провоцирующие факторы, этиологию развития болезни.
Лечит заболевание врач–невропатолог (невролог), к кому и нужно обратиться при подозрении на ишиас, появлении невыносимой боли. Для назначения эффективного лечения врач перенаправит на консультацию к нейрохирургу, физиотерапевту, вертебрологу, сосудистому хирургу.
В первую очередь врач проведет визуальный осмотр, проверит степень рефлексов на ногах постукиванием молоточка, выявить степень чувствительности кожи. Обследование – комплексное.
Основной метод диагностики — рентгенография с исследованием снимков для подтверждения (исключения) дегенеративных изменений костной ткани.
Дополнительные методы:
- радиоизотопное сканирование позвоночного столба при подозрении на онкологию;
- анализ крови, мочи;
- компьютерная томография;
- УЗИ.
Первая помощь при приступе в домашних условиях
В качестве оказания первой помощи при приступах ишиаса важно пациентам:

- устранить любые движения;
- лечь на жесткую поверхность;
- обездвижить полностью пораженную конечность;
- принять обезболивающий препарат (Спазмалгон, Но-шпа, Анальгин);
- соблюдать постельный режим, пока болевой синдром не пойдёт на спад.
ВАЖНО! Нельзя терпеть следующие симптомы: отечность кожи, жгучая и резкая боль с чувством онемения, скованности движений в ногах (бедрах, тазовой области), жжение при мочеиспускании, повышение температуры свыше 38 градусов.
Методы лечения
Только комплексная терапия позволит устранить неприятные проявления в седалищном нерве. Первичное лечение — медикаментозное для снятия воспалительного процесса, обезболивания.
Дополнительно показано физиолечение, электрофорез, аппликатор Кузнецова, фитотерапия, гирудотерапия и народные средства, мочегонные препараты при отечности пораженных участков.
Если лекарства становятся неэффективными, то ликвидировать защемления остается единственным вариантом – хирургией, проведением макродискэктомии, дискэктомии.
Препараты
В основе лечение – препараты группы НПВП для оказания противовоспалительного, анальгезирующего эффекта:
- Мелоксикам.
- Нимесулид.
- Мовалис.
- Напроксен.
- Диклофенак.
- Амелотекс.
Действие других препаратов направлено на снятие нейрогенного воспаления, нормализации местного кровообращения:
- кортикостероиды (Дексаметазон, Метипред) при невропатии с острым течением;
- противоотечные средства (Фуросемид, Сорбитол, Лазикс);
- миорелаксанты (Реланиум, Баклофен, Мидокалм, Фенибут);
- антиоксиданты ( Церебролизин, Актовегин) для нормализации реологических свойств крови;
- биогенные стимуляторы и вегетотропные средства(Плазмол, Пирогенал, Бийохинол, Эглонил, Платифиллин, Феназепам);
- мультивитаминные препараты с противовоспалительным эффектом (Тригамма, Нейровит, Мильгамма, Нейробион, Комбилипен).
При ишиасе для облегчения болей с разогревающим раздражающим эффектом помогают местные мази – Вольтарен, Эмульгель Апифор, Наятокс. Крема, гели с экстрактом стручкового перца, камфоры – Випросал, Капсикам, Финалгон, Нурофен.
Если беспокоят сильные боли, то назначаются отвлекающие противовоспалительные препараты – Эфкамон, Апизартрон, Меновазин, Димексид, Випраксин с местным применением.
При выраженных болях на фоне нейтропении, трофических нарушений в помощь – Пахикарпин, Бензогексоний для нормализации синаптической нейронной передачи. Если боль усиливается, то показаны гормональные стероидные средства.
[adinserter block=»2″]
Блокады
При невыносимых болях в суставах пациентам назначаются уколы анальгетиков (Трамадол, Ксефокам, Анальгин) с введением в виде уколов в инъекциях.
Если боли не купируются таблетками, то врач может принять решение о постановке блокад с курсом лечения в 3-4 дня, Это крайняя мера при приступообразных мучительных болях в ногах, после которой назначаются обезболивающие средства, но уже в таблетках.
Гормональные инъекции применяются в редких случаях при выраженном воспалении, отечности в области мягких тканей и малого таза. Возможно введение блокад из местных анестетиков (Ультракаин, Новокаин) в область пучка седалищного нерва либо в поясницу для полной блокировки нервных импульсов.
Лечебная физкультура и упражнения
ЛФК — незаменимая часть терапия при ишиасе, защемлении нерва. Проводится в период реабилитации, когда болевой синдром начинает идти на спад. Комплекс специальных упражнений разрабатывается лечащим врачом. Цель — распределение равномерной нагрузки на обе стороны тела.
Можно использовать авторские методики, направленные на решение конкретных задач. Доктором Бубновским разработан комплекс упражнений, который поможет избавиться от болей в пояснице.
Один из вариантов упражнением с выполнением до 10 раз, итак до 8-10 сеансов подряд с длительностью по 35 минут, постепенно увеличивая нагрузку:
- Подвести ноги к туловищу, обнять под коленями руками, прижав к себе. Зафиксировать положение на 35 секунд.
- Выровнять ноги по стойке смирно. Поднять носки вверх, руки по швам. Потянуться на пятках, покачаться в разные стороны, итак до 15 минут, Далее – расслабиться.
- Повернуться набок, притянуть ноги животу. Тянуть слегка носочки.
- Лежа на животе поднимать туловище с помощью рук, выполняя отжимания и не напрягая сильно ноги.
Неправильные манипуляции могут лишь ухудшить ситуацию, привести к усилению неприятных болевых симптомов.
Физиотерапия
Физиотерапия дает хороший эффект при ишиасе, основные разновидности:

- магнитотерапия и лазеротерапия;
- электрофорез с применением Диклофенака;
- ультразвук и ударно-волновая терапия;
- дарсонваль процедура и УВЧ;
- массаж и иглорефлексотерапия.
Цель физиопроцедур — устранить зажимы нервных корешков, восстановить чувствительность (подвижность) ног, предотвратить возможные рецидивы основного заболевания, поспособствовать расслаблению мышц.
При ишиасе хорошо помогает аппарат Алмаг. Если сочетать применение с массажем, то постепенно будут проходить боли, снижаться мышечный тонус, отечность и застойные проявления лимфы в области поражения.
Массаж и мануальная терапия
Массаж показан при ишиасе для ягодичной, поясничной части, голеней, стопы, бедер. Желательно провести 8-10 сеансов длительностью до 30 минут для достижения устойчивых результатов.
При проведении массажа можно обрабатывать участки поражения мазями или сочетать массаж с лечебной гимнастикой для нормализации кровообращения на пораженных местах. Рекомендуется массировать поясничную зону, бедра, голени и стопы.
В сочетании с лечебной гимнастикой и под руководством опытного инструктора массаж приносит вполне хорошие результаты.
Лечение народными средствами
При защемлении нерва поможет прикладывание сухого тепла в качестве отвлекающей процедуры. Тепло хорошо помогает устранить боль, снять спазмы мышц. Дополнительно желательно сочетать с рефлексотерапией, расслабляющим массажем.
В помощь при лечении в домашних условиях – компрессы, китайские средства, целебные растения:

- перцовый пластырь для приклеивания к пораженным участкам, оставляя на ночь;
- яблочный уксус для растираний;
- настойка восковой моли;
- солевые повязки;
- настой из корня лопуха, цветков календулы, конского щавеля, девясила.
Народные снадобья могут быть вполне эффективными для снятия боли.
Лечение при беременности
У женщин при беременности на поздних сроках часто случается ущемление (раздражение) нервного ствола. Причина — нагрузка возрастает на позвоночный столб.
Лечить беременную должен квалифицированный врач-невролог:

- Врач – вертебролог может назначить упражнения по растяжке позвоночника, расслабления мышц по окружности.
- Если боль вызваны невритом (ревматизм), то в помощь — лечебная гимнастика для укрепления мышц спины, травяные компрессы на спирту для нормализации кровотока, помогут ванны с растворением соли 12 кг на 135 л воды.
- Снять сильный болевой синдром поможет мануальная терапия, поскольку многие медикаменты для беременных женщин находятся под запретом. Терапия позволит улучшить микроциркуляцию тканей в пораженной области, снять спазм мышечный, нивелировать воспалительные проявления.
- В щадящем режиме, комфортных условиях назначаются физиопроцедуры (иглоукалывание, массаж).
Защемление нарушает связочные, мышечные костные структуры ног, но у будущих мам часто протекает в виде гриппа (туберкулёза, сифилиса, герпеса, опоясывающего лишая), что затрудняет постановку точного диагноза. Женщинам рекомендуется беречься, избегать физических нагрузок, при приступах воспаления нерва соблюдать постельный режим.
Лечение седалищного нерва по Неумывакину
По мнению доктора Неумывакина, лечить ишиас и сохранить при этом кислотно-щелочной баланс в организме аптечными препаратами практически невозможно. Шлаки, токсины в организме накапливаются годами, когда в итоге между кислотами и щелочами возникает особый дисбаланс.
В основе методики — перекись водорода и пищевая сода. Именно данное сочетание компонентов дает при ишиасе хорошие результаты. Неумывакин указывает, на то, что принимать перекись водорода нужно внутрь.Организм начнет получать изрядную порцию кислорода при разложении раствора H2O2 на отдельные элементы: свободный кислород и воду.
Методика проста в исполнении:
- Для поддержки иммунитета принимать перекись водорода внутрь необходимо натощак (за 1 час до еды).
- Начинать питье водного раствора перекись с 2 капель трижды в день, для чего 1 каплю перекиси развести в 350 мл теплой воды.
- Итак, постепенно увеличивать дозу до 10 капель, прибавляя по одной ежедневно.
- Через 10 дней сделать перерыв на 3 дня и продолжить прием, начиная уже с 10 капель и сводя до минимума, до 1 капли.
[adinserter block=»8″]
Осложнения и последствия болезни
Если начать лечение ишиаса вовремя, то прогноз – благоприятный.
Если бездействовать то воспалительный процесс при ишиасе продолжит свое пагубное действие и осложнения неизбежны:
- снижение подвижности, парапарез, паралич нижних конечностей;
- атрофия мышц;
- в итоге — инвалидизация.
Профилактика
Не допустить прогрессирования патологии, значит, соблюдать несложные правила:
- носить правильную удобную обувь;
- следить за осанкой, особенно при сидячей работе, долгом времяпрепровождении за компьютером;
- оснастить рацион витаминами, магнием, кальцием;
- укреплять мышечный корсет спины и корректировать с раннего детства, устраняя асимметрию.
Если дозировать физические нагрузки (поднятие тяжестей), то вряд ли неврит седалищного нерва начнет беспокоить уже в молодом возрасте.
Если появились первые звоночки защемления (воспаления) с болями в спине, то стоит пройти диагностику, лечение. Так развитие дегенеративных процессов в мягких тканях и снижение подвижности позвоночного столбца вполне можно будет избежать.
Отзыв о лечении воспаления седалищного нерва



Источник
