Щечной области и воспалением

Топографическая анатомия. Щечная область соответствует расположению щечной мышцы (m. buccinatorius), заполняющей пространство между верхней и нижней челюстью. Щечная область ограничена спереди m. risorius, сзади — передним краем жевательной мышцы (m. masseter), сверху — краем скуловой дуги, снизу — краем нижней челюсти. Щека состоит из:
- 1) кожи;
- 2) подкожножировой клетчатки с подкожной мышцей шеи в границах нижней челюсти и m. risorius на границе с подглазничной областью; в этом же слое проходит наружная челюстная артерия с передней лицевой веной;
- 3) апоневроза (fascia buccalis), являющегося продолжением околоушно-жевательной фасции;
- 4) рыхлой жировой клетчатки с жировым комком щеки, расположенным под апоневрозом, лимфатических узлов, нервов, протока околоушной слюнной железы (стенонов проток);
- 5) щечной мышцы;
- 6) под слизистой клетчатки;
- 7) слизистой оболочки полости рта.
Первичными очагами флегмонозного воспаления щеки могут явиться подкожножировая клетчатка, щечные и надчелюстные лимфатические узлы, клетчатка подслизистого слоя. Важное значение при этом имеет и жировой комок щеки (corpus adiposum buccae, s. bulba Bichati), который тесно связан с окружающими его тканями как непосредственно, так и через оплетающие его лимфатические и кровеносные сосуды. Воспаление его с последующим развитием флегмонозного процесса может протекать довольно бурно, так как этот жировой комок своими ответвлениями связан с подвисочной и височной ямкой и отчасти с крыловидночелюстным пространством.
Клиника. Возникающие в щеке воспалительные процессы наблюдаются в виде как ограниченных абсцессов, так и разлитых флегмон. Для флегмоны щеки характерна асимметрия лица в результате значительного опухания больной щеки. Кожа щеки напряжена, лоснится, гиперемирована, отечна (от давления пальцами остаются следы). Вследствие отека нижнего века глазная щель сужена, глаз полузакрыт. Носогубная бороздка сглажена, верхняя губа соответствующей стороны, так же как и при подглазничной флегмоне, отечна и производит впечатление полупарализованной. Открывание рта относительно свободно. Слизистая оболочка щеки в большей или меньшей степени отечна (рис. 118, 118а).

При развитии воспалительного процесса под слизистой оболочкой щеки описанные внешние явления выражены менее рельефно. Зато слизистая оболочка щеки и верхнего свода преддверия полости рта гиперемирована или даже синюшна, значительно отечна и выбухает в сторону полости рта; на ней имеются отпечатки зубов.

Вследствие обилия в щечной области рыхлой клетчатки, лимфатических и венозных сосудов, воспалительные процессы здесь сопровождаются значительной отечностью, что иногда затрудняет в начале заболевания определение очага флюктуации. В этих случаях следует пользоваться бимануальным ощупыванием. Оказывает помощь также пункция толстой иглой шприца. Но чаще наблюдаются отчетливо выраженные признаки скопления эксудата в определенном участке с явной флюктуацией.
Течение флегмон щеки зависит от локализации основного очага. Аденофлегмоны развиваются обычно вяло, постепенно, проходя через стадию аденита.
Воспаление собственно клетчатки щеки внешне хотя и выражается в образовании большой воспалительной опухоли половины лица, но часто протекает при умеренной температуре и удовлетворительном состоянии больного. Совсем иначе протекает флегмона при вовлечении в страдание жирового комка щеки. Общее состояние больных в этих случаях обычно тяжелое. Припухлость распространяется на висок и верхнее веко; глаз закрыт. Температура в пределах 39°.
Инфекция может проникнуть как через кожу при нарушении ее целости, так и со стороны полости рта. При фурункулах лица клетчатка щеки может вовлекаться в процесс по протяжению. Немало таких осложнений давали огнестрельные и другие ранения щек. Видное место занимает одонтогенная и вообще стоматогенная инфекция. Флегмона этой области может развиться вследствие ранения слизистой оболочки щеки острыми краями разрушенных зубов, случайного прикусывания слизистой оболочки во время еды, ранения зубными борами и другими инструментами при соскальзывании их во время операции во рту, ранения всякого рода инородными телами (костями, у детей игрушками и др.), как осложнение язвенного стоматита и пр.

Лечение. Хирургическое вмешательство состоит во вскрытии флегмоны с учетом анатомо-топографических особенностей щечной области — расположения сосудов, ветвей лицевого нерва, стенонова протока (рис. 119). Разрезы со стороны полости рта достигают цели лишь тогда, когда процесс сосредоточен непосредственно между слизистой оболочкой и мышцей. Разрезы дренируют.
После вскрытия гнилостных флегмон наблюдается отторжение значительных участков омертвевшей клетчатки.
Источник
Лимфоузлами в медицине называют скопления лимфатической ткани, которые расположены по всему телу человека. Воспаление лимфоузла на щеке или любом другом участке тела непременно должно насторожить человека и заставить его обратиться за консультацией к специалисту. Он в свою очередь должен дать направление пациенту на необходимые анализы и исследования, затем сделать назначения в виде лечения препаратами. В редких случаях могут потребоваться более серьезные меры.
Когда лимфоузел воспаляется
Клетки лимфатической ткани, образовывающие лимфоузел, начинают воспаляться, когда человеческий организм страдает от атаки патогенных клеток. К примеру, когда иммунная система ослабла, и человек подхватил простудное вирусное заболевание – это в лучшем из случаев. В худшем – это могут быть раковые клетки. Именно поэтому медики рекомендуют при малейших подозрениях на воспалительные процессы лимфатических тканей обращаться к квалифицированным врачам.
Места локации лимфоузлов
Лимфоузлы по-другому называют коллекторами. Поскольку они собирают со всего организма лимфу. Лимфатические узлы могут быть поверхностные и внутренностные. Воспалительные процессы последних из них без УЗИ обнаружить невозможно.
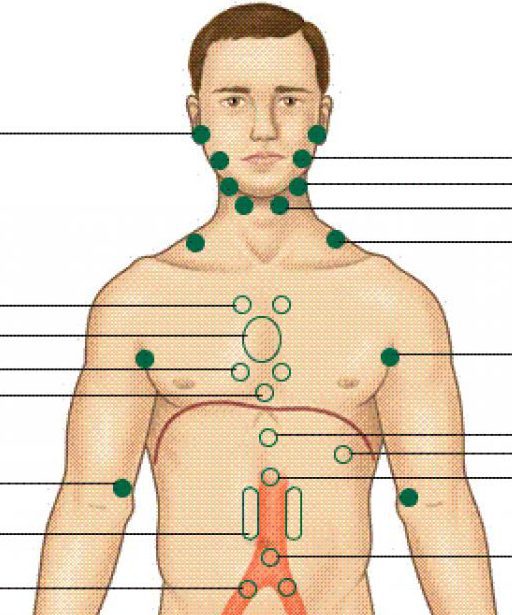
Чего нельзя сказать о наружных. Классифицируют лимфоузлы в зависимости от их расположения на теле:
- Затылочные. Располагаются на участке, где шея переходит в череп.
- Подколенные лимфоузлы находятся сзади, на поверхности коленного сустава.
- Паховые расположены в паховых складках.
- Лимфатические узлы средостения располагаются в области грудной полости. Такое их местонахождение считается одним из самых опасных, поскольку рядом находятся жизненно важные органы: сердце, легкие, трахея.
- Подмышечные лимфоузлы находятся в подмышечных впадинах. Их количество составляет достаточно мощную группу лимфатической ткани, которая фильтрует около 70% лимфы.
- Околоушные могут располагаться впереди и сзади от ушной раковины.
- Лицевые лимфатические узлы, как правило, располагаются на нижней челюсти, щеке и подбородке.
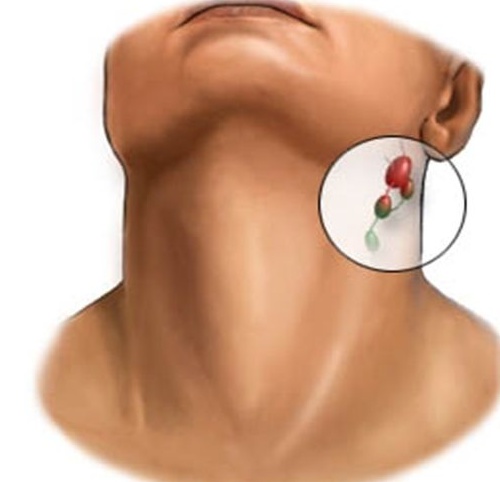
Также они находятся в области носогубных складок, глаз и мимических мышц.
Что делать если воспалился лимфоузел на щеке
Для начала нужно провести самодиагностику. Для этого необходимо прощупать образование на щеке, и проверить другие места, в которых расположены лимфатические узлы. Нужно оценить интенсивность увеличения узла и слегка прижать его. Если возникают болезненные ощущения при воспалении лимфоузла на щеке, и боль сопровождается повышением температуры. Это повод незамедлительно обратиться за консультацией к терапевту. Также при таких симптомах лимфоузел может иметь неоднородную консистенцию (в одном месте он твердый, в другом – мягкий). Это обязательно должно насторожить специалиста, и он, в свою очередь, назначит терапию антибиотиками.
Причины воспаления лимфоузлов на щеке
Опухший лимфоузел – скопление лимфатических тканей, которые наполняются гноем, и вызывают сильные болевые ощущения при нажатии, и без него.

Медики выделяют не одну причину, по которой в лимфатических тканях может происходить воспалительный процесс. Если воспален лимфоузел на щеке, это может быть свидетельством:
- кариеса,
- пародонтоза,
- наличия патогенных бактерий в организме (стафило-, стрептококки);
- ослабленной иммунной системы;
- инфекционного заболевания;
- опухолевого процесса,
- туберкулеза,
- сифилиса,
- ВИЧ-инфекции,
- аллергической реакции.
- нередко и различные грибковые заболевания могут быть причиной того, что болит лимфоузел на щеке, и он воспалился.
У женщин часто воспаляются лимфоузлы в области подмышечных впадин. Особенно это касается кормящих грудью мамочек. В таком случае необходимо провести обследование, чтобы исключить такие заболевания, как лактостаз, мастит и мастопатия.
Как может выглядеть воспаленная лимфатическая ткань
Вид лимфоузла, начавшего процесс воспаления может быть разным. Это зависит от того, по каким причинам возникла патология. Если из-за лимфоузла опухла щека, его структура при прощупывании может быть гладкой или неровной.
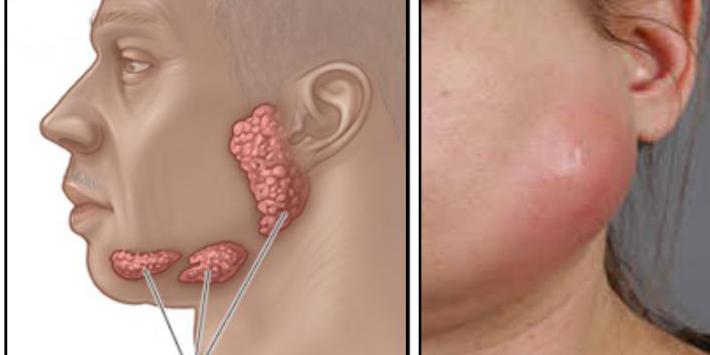
Также лимфоузлы (ЛУ – так их называют сокращенно) могут срастаться друг с другом при воспалении. При этом они будут подвижными при пальпации. По тактильным ощущениям ЛУ могут быть как мягкими, так и твердыми. А кожа сверху иногда может быть припухлой и покрасневшей.
Что такое лимфаденит
Лимфаденит – это и есть воспаление лимфоузла на щеке у ребенка или взрослого. Он сопровождается сильной болезненностью. ЛУ при этом твердые и неподвижные. При более тяжелых симптомах: повышенной температуре тела и ознобе появляется интоксикация. Лимфаденит могут спровоцировать:
- абсцесс;
- фурункул;
- рожа;
- карбункул;
- флегмона.
При таком течении обстоятельств инфекция из очага двигается по кровеносным сосудам, попадая в лимфатические ткани, и провоцируя в нем воспаление. Изначально ткани просто воспаляются, затем внутри образуется гной. Им пропитывается здоровая ткань и жировая клетчатка.
Диагностика лимфаденита
Как лечить лимфоузлы на щеке и как их диагностировать, зависит от их состояния, текстуры, причины и симптомов, их сопровождающих.
Для начала специалист предложить определить локализацию очага воспалительной реакции. Сделать это можно при помощи исследования крови. В крайней необходимости необходимо делать УЗИ и рентген. При малейших подозрениях специалиста на злокачественные образования нужно пройти термографическое исследование. Редко сильная боль при пальпации ЛУ может свидетельствовать об онкологии.

При таком подозрении врач должен взять пункцию (забор небольшого количества ткани для анализа) и отправить пациента на МРТ.
Лечение лимфаденита
Борьба с этой проблемой в обязательном порядке требует помощи квалифицированного специалиста. Началом лечения должна стать борьба с главной причиной воспаления ЛУ. Если врачу удалось установить диагноз, и это оказалась аллергическая реакция, им будет назначен антигистаминный препарат. В случае диагностирования инфекционного заболевания должно назначаться лечение противовирусными средствами. К заболеваниям инфекционного характера в данном случае относятся: гнойная ангина, корь и краснуха. Зачастую при диагностировании инфекции медики назначают антибактериальные препараты широкого спектра действия. Они помогут нормализовать температуру тела и уменьшить болезненность ЛУ. В качестве отдельных средств для снятия боли, как правило, назначают аспирин, парацетамол или ибупрофен.
Воспаление ЛУ при туберкулезе
Первым делом при туберкулезе воспалительные реакции начинаются во внутригрудных лимфатических тканях. Затем, если вовремя не начать лечение, они могут распространиться на поверхностные лимфоузлы по всему телу. В том числе и на щеках.
Легкие стадии сопровождаются небольшой припухлостью ЛУ и легкими болезненными ощущениями. Далее, если воспаление не вылечить, оно спровоцирует срастание узлов между собой, затем с окружающими тканями. Так может образоваться плотная опухоль с гноем внутри. Спустя некоторое время она превратится в свищ.
Воспаленные ЛУ при ВИЧ-инфекции
Эта опасное заболевание может отразиться на развитии лимфатических тканей по всему организму. Часто, именно этот симптом помогает врачу диагностировать ВИЧ. Он достаточно долгое время может проявлять себя только таким образом. Когда ВИЧ-инфекция перерастает в СПИД, лимфоузлы увеличиваются все чаще. Вылечить, как всем известно, ВИЧ-инфекцию еще никому не удавалось, и препаратов от нее на сегодняшний день пока не существует. Поэтому врачи вынуждены концентрировать свое внимание на подавлении вируса, в борьбе с которым используют специальные антиретровирусные препараты. Вместе с этим специалисты борются с параллельными инфекциями, которые зачастую провоцируют смерть человека, болеющего СПИДом.
Краснуха и воспаление лимфоузлов
При данном заболевании воспалительные процессы в лимфатических тканях – один из первых симптомов. При этом воспаляться ЛУ начинают немного ранее, чем на теле начнет появляться высыпания. Зачастую при краснухе воспаляются лицевые, шейные и затылочные узлы. Им не свойственно срастаться с окружающими тканями. Лечение ЛУ при краснухе, конечно же, должно начаться с изоляции пациента. Серьезные меры по лечение принимаются только в тяжелых случаях. К примеру, если поражены суставы. Краснуха относится к инфекциям доброкачественного характера, поэтому чаще всего ее, кроме изоляции ничем лечить не приходиться. Она проходит – ЛУ возвращаются в свое привычное состояние.
Источник

Флегмона щечной области
На сегодняшнее время воспалительные заболевания челюстно-лицевой области занимает одно из лидирующих мест по причинах обращения пациентов в стоматологические клиники. Большинство врачей также отмечают неуклонное увеличение количества больных с гнойно-воспалительными поражениями головы и шеи.
Подавляющее число воспалительных процессов в области лица имеют одонтологическое происхождение, которое связано с некачественно проведенным стоматологическим лечением кариеса, пульпита или периодонтита.
Виды воспалительных поражений головы и шеи
Классификация воспалительных заболеваний челюстно-лицевой области включает разделение болезней на три основные категории:
- Острые одонтогеные болезни. В эту группу патологий входят воспаления пульпы, связочного аппарата и мягких тканей ротовой полости.
- Гнойно-воспалительные поражения в виде абсцессов, флегмон, актиномикоза, фурункула и карбункула. В данных случаях у больного образовывается ограниченный или разлитой участок нагноения.
- Реактивно-дистрофические заболевания слюнных желез и тяжелые осложнения воспаления тканей челюстно-лицевой области (сепсис, тромбоз).
Этиология и особенности клинического течения и лечение одонтогенных заболеваний головы и шеи
Одонтогенные воспалительные заболевания челюстей и мягких тканей лица, как правило, развивается в результате инфицирования пациента патологическими микроорганизмами ротовой полости и кожного покрова. В эту группу болезней входят:
Острый и хронический периодонтит
Воспаление связочного аппарата зуба, который находится в периодонтальной щели, преимущественно имеет инфекционное происхождение. В таких случаях источником инфекции служит пульпа зуба.
Клиническая картина заболевания представлена следующими симптомами:
- тупая и ноющая боли в зоне пораженной челюсти;
- постепенное нарастание болевого синдрома, который также усиливается после постукивания по причинному зубу;
- незначительная подвижность зуба;
- пациент указывает на ощущение «выросшего зуба»;
- Нарушение сна, общая слабость и недомогание.
Лечение заболевания предвидит создание оттока гнойных масс через полость и последующее пломбирование корневых каналов.
Терапия периодонтитов преимущественно консервативная. Радикальное вмешательство врачи проводят только при наличии сопутствующей кисты корня или гнойного воспаления мягких тканей ротовой полости.

Периодонтит моляра нижней челюсти
Периостит челюсти
Специфические воспалительные процессы в челюстно-лицевой области, преимущественно, протекают в виде ограниченного гнойного поражения надкостницы в зоне 1-3 зубов. Одонтогенный периостит по сути является осложнением воспалительного поражения десен и зубов.
Заболевание проявляется следующим образом:
- покраснение десны в зоне воспаленного корня зуба;
- прогрессирующий отек мягких тканей;
- увеличение температуры тела;
- патологическая подвижность и болезненность причинного зуба.
Лечение периостита исключительно хирургическое. Хирург-стоматолог под местной анестезией выполняет разрез десен и дренирование гнойного очага.
Затем пациенту рекомендуют в домашних условиях регулярно полоскать полость рта солевыми растворами. Резиновую полоску (дренаж) специалист удаляет на 3-4 день.

Периостит верхней челюсти
Воспалительные процессы, вызванные затрудненным прорезыванием зубов
Иногда полностью сформированный зуб не прорезывается и остается в толще костной ткани. В таких случаях врачи их называют ретинированными.
Воспалительное поражение, как правило, вызывают полуретинированные зубы. Патологический процесс при этом развивается в инфицированной или травмированной слизистой оболочке, которая покрывает полупрорезанный зуб.
Лечение воспалительных заболеваний челюстно-лицевой области в таких случаях направлено на удаление причинного зуба. Радикальное вмешательство осуществляется в условиях стационара под местной проводниковой анестезией.

Ретинированный зуб мудрости нижней челюсти
Одонтогенный остеомиелит
Остеомиелитом в стоматологии принято называть гнойно-некротическое поражение костной ткани челюсти. Возникновение заболевания связано с инфицированием кости и системным снижением иммунитета.
К основным симптомам остеомиелита можно отнести:
- интоксикация организма, которая сопровождается значительным увеличением температуры тела, общим недомоганием и хронической усталостью;
- нагноение отдельных участков челюсти и выделение некротических масс из свищевых ходов;
- подвижность одного или нескольких зубов;
- периодические приступы интенсивной боли.
Лечение гнойно-воспалительных заболеваний челюстно-лицевой области осуществляется с помощью медикаментозного и хирургического воздействия.
Терапия остеомиелита начинается с устранения причины воспаления. В таких случаях причинный зуб подвергается удалению. Затем стоматолог назначает пациенту курс антибиотиков и проводит хирургическое очищение поврежденной костной ткани.

Однтогенный остеомиелит верхней челюсти
Одонтогенные синуситы
Воспалительное поражение верхнечелюстной пазухи, во многом, обусловлено ее строением и расположением. Одонтогенный синусит вызывают патологические микроорганизмы ротовой полости, которые проникают в полость через вросшие корни зубов.
Синусит проявляется следующей клинической картиной:
- чувство «распирания и давления» в области гайморовой пазухи;
- частая односторонняя заложенность носа;
- периодические приступы боли;
- выделение гноя из одного носового хода.
Лечение гнойных воспалительных заболеваний челюстно-лицевой области в таких случаях проводится двумя основными методиками: консервативное и хирургическое воздействие. Суть терапии заключается в ликвидации причины болезни, купирование воспалительного процесса и восстановления дренажной функции гайморовой полости.

Одонтогенный синусит верхней челюсти
Лимфадениты головы и шеи
Подчелюстные лимфатические узлы воспаляются при распространении гнойной инфекции из первичного очага воспаления. Заболевание начинается с постепенного увеличения и болезненности региональных лимфоузлов. Температура тела, как правило, находится в пределах субфебрильных показателей.

Острый лимфаденит
Поскольку воспаляются подчелюстные лимфатические узлы из-за проникновения в них патологической микрофлоры, то лечение направлено на устранение негативного воздействия первичного очага инфекции. Местная терапия лимфоузлов осуществляется в виде приема антибиотиков, дезинтоксикации организма и физпроцедур.
Абсцессы и флегмоны лица и шеи
Специфические воспалительные процессы челюстно-лицевой области в виде абсцессов и флегмон представляют собой участки разлитого или локального нагноения мягких тканей. Такие поражения проявляются резким отеком, гипертермией, ограниченным открыванием ротовой полости, нарушением глотания пищи и приступами интенсивной боли.
Такие заболевания требуют незамедлительного хирургического вмешательства, которое выполняется в такой последовательности:
- местная проводниковая анестезия;
- радикальное рассечение мягких тканей в зоне отека;
- вскрытие гнойника и дренирование его;
- фиксация специальной трубки для оттока гноя.
При лечении абсцессов и флегмон врач параллельно назначает больному антибиотикотерапию в течение 7-8 дней.
Основные методы диагностики воспалительных поражений головы и шеи
Стоматологическая инструкция оказания медицинской помощи населению включает следующий комплекс диагностических процедур:
- сбор анамнеза заболевания и составление истории болезни;
- визуальный и инструментальный осмотр лица и ротовой полости больного;
- лучевая диагностика воспалительных заболеваний челюсти и мягких тканей посредством рентгенографии, компьютерной и магнитно-резонансной томографии;
- ультразвуковое исследование;
- биопсия, которая выполняется при наличии у врача подозрений на онкологическое происхождение воспалительного отека;
- общий и развернутый анализ крови.

Рентгенографический снимок верхней и нижней челюсти
Цена диагностики при этом зависит от распространенности и сложности патологического процесса.
Негативные последствия воспалительных процессов мягких и твердых тканей головы
Осложнения воспалительных заболеваний челюстно-лицевой области протекают в таких основных формах:
- Сепсис – тяжелое генерализированное инфекционное поражение, которое сочетается с проникновением патологических микроорганизмов в кровеносную систему. Эта патология нередко становиться причиной летального исхода.
- Медиастенит – гнойное воспаление средостения, причина которого кроется в одонтогенном распространении инфекции.
- Тромбоз и тромбофлебит лицевых вен. Воспалительное поражение кровеносных сосудов является осложнением абсцессов и флегмон мягких тканей лица.
Прогноз воспалительных поражений преимущественно благоприятный. Исключение составляют запущенные случаи, когда у ациента наблюдаются признаки сепсиса или медиастенита.
Источник
