Симптомы у грудных детей при воспалении
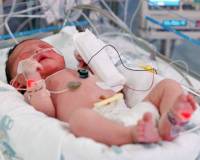
Воспаление легких или пневмония опасно в любом возрасте. Однако, чем младше ребенок, тем сильнее болезнь влияет на его самочувствие, развитие и может сопровождаться серьезными осложнениями. Почему у грудничков пневмонии диагностируются с более высокой частотой, чем у подросших детей и как распознать признаки этого заболевания, рассказывает MedMe.
Виды и формы пневмоний
Пневмония – это воспалительный процесс в легких. В зависимости от распространенности, локализации воспаления, времени и пути заражения грудничка выделяют несколько видов заболевания.
Если воспалительный процесс локализован очагом, говорят об очаговой пневмонии в любом возрасте. При охвате пневмонией целой доли легкого или нескольких его долей диагностируют долевое воспаление.
В зависимости от локализации выделяют одностороннее и двустороннее воспаление легких.
Новорожденный и грудничок отличается от детей более старшего возраста незначительным временным периодом существования, при котором можно выделить разные виды и пути заражения во время внутриутробного развития, в родовом процессе и уже после появления на свет. Вследствие этого фактора выделяют следующие разновидности пневмонии:
- врожденный вид с трансплацентарным путем инфицирования, если инфекционный агент попал из материнской крови к плоду через единую систему кровообращения;
- врожденную внутриутробную форму при инфицировании патогенными организмами, находившимися в амниотической жидкости;
- интранатальное воспаление легких, развившееся после инфицирования во время прохождения через родовые пути матери;
- постнатальная пневмония, при инфицировании ребенка после появления на свет.
Постнатальная форма подразделяется на домашнюю и госпитальную пневмонии. Госпитальная, или больничная пневмония определяется при контакте с возбудителем в больничных условиях. Так как штаммы патогенных микроорганизмов в клиниках могут отличаться большим разнообразием и устойчивостью к антибиотикотерапии, чем домашняя патогенная флора, данная форма считается более трудной в процессе излечения.
Среди классификации пневмоний по причинам возникновения выделяют первичную форму заболевания и вторичную, развивающуюся, как осложнение предшествующего заболевания (ОРВИ, гриппа, коклюша, кори и т. п.).
Причины воспаления легких у грудничков
Грудничок подвержен влиянию тех же патогенных микроорганизмов, вызывающих воспалительные процесс, что и взрослый. В патогенезе пневмонии у грудного ребенка могут выделять различных возбудителей. Отмечается корреляция между инфекционными агентами, спровоцировавшими воспаление легких и периодом заражения.
При трансплацентарном пути инфицирования причиной пневмонии новорожденного чаще всего становятся возбудители токсоплазмы, листериоза, герпеса человека, краснухи.
При прохождении через родовые пути, особенно, если беременная женщина не прошла этап санации, вероятно попадание таких микроорганизмов, как стрептококки, микоплазма, туберкулезная, гемофильная палочка, цитомегаловирус, хламидии, вирус герпеса, кандида, тоже способные спровоцировать развитие воспаления легких.
Пневмония, возникающая после рождения ребенка, может быть бактериальной, вирусной природы или быть следствие сочетания разных возбудителей. Чаще всего выделяются следующие инфекционные агенты: стафилококк, пневмококк, синегнойная палочка, клебсиелла, протей, кишечная палочка, выражено также влияние аденовируса на развитие пневмонии как осложнения заболевания в грудном возрасте.
Новорожденный ребенок и грудничок особенно предрасположены к развитию воспалительных процессов в органах дыхания из-за специфических промежуточных особенностей строения дыхательных путей.
Склонность к быстро развивающемуся отеку дыхательных путей, узкие, по сравнению с детьми старшего возраста, носовые ходы, гортань, трахея, бронхи. Высокая вероятность бронхоспазмов из-за несовершенства регуляторной функции, поверхностный тип дыхания, затрудняющий полноценную вентиляцию бронхов и легких и способствующий созданию микросреды для размножения патогенных организмов.
Значительно возрастает риск воспалительных процессов в легких при недоношенности ребенка, выраженном рахите, анемии, гипотрофии, патологиях сердечно-сосудистой системы, органов дыхания.
Повышает вероятность развития пневмонии в грудном возрасте неполноценное питание, несоблюдение температурного режима: переохлаждение, перегрев ребенка, несоответствие правилам гигиены, недостаточное пребывание на свежем воздухе. Самостоятельное лечение детей приводит к формированию устойчивых к медикаментам патогенных организмов, облегчает развитие инфекции и значительно осложняет терапию.
Симптомы воспаления легких у грудного ребенка
Маленькие дети не способны пожаловаться на плохое самочувствие, однако при развитии пневмонии его признаки невозможно не заметить.
Выраженными симптомами пневмонии являются:
- гипертермия тела, повышение температуры, причем возможны как субфебрильные, так и фебрильные показатели. Как правило, температура плохо поддается снижению при использовании обычных жаропонижающих, рекомендованных для грудных детей;
- частота дыхания нарастает до 40 вдохов в минуту и чаще, возникает одышка;
- кашель, в начальном периоде заболевания сухой, с переходом во влажную форму, сильный, глубокий, способный провоцировать рвоту;
- бледность и цианоз кожных покровов, слизистых, носогубного треугольника;
- общие признаки интоксикации: снижение или потеря аппетита, капризность, плач, повышенная сонливость или, наоборот, излишнее возбуждение, отсутствие длительных периодов сна, возможно разжижение стула.
Подобные симптомы у грудного ребенка требуют немедленного вызова педиатра или бригады неотложной детской помощи. Для точной диагностики необходима рентгенограмма для определения очага воспалительного процесса, посев мокроты на возбудителя для подбора оптимального препарата.
Лечение может проводиться как в клинических условиях, так и в стационаре или на дому под регулярным врачебным контролем и при условии полного соблюдения всех медицинских предписаний.
Источник
Пневмония относится к первому десятку опасных заболеваний, приводящих к летальному исходу. Воспаление легких у новорожденных протекает особо тяжело и опасно, потому что неокрепший детский иммунитет не в силах справиться с этим недугом. Пневмония является воспалением легочной ткани. Зачастую она носит инфекционный характер. При этом важны степень поражения и размер пораженного участка легкого – это могут быть небольшие очаги, целые доли или все легкое.
Воспаление легких у грудничка зачастую протекает в средней или тяжелой форме. Такая особенность обусловлена слабостью иммунной системы организма.
Самым опасным считается возраст ребенка до 5 лет, дети, переступив этот порог, начинают легче переносить заболевание. До наступления критического возраста велика вероятность смерти (до 40%) от пневмонии у новорожденных, невзирая на всеобщее распространение антибиотиков. В первый год жизни пневмония у грудного ребенка чаще случается с 3 месяцев и до 9 месяцев.
Причины заболевания
Пневмония у грудничка развивается под воздействием роста патогенной микрофлоры в организме грудного ребенка. Причины пневмонии у новорожденных носят инфекционный характер, она вызывается несколькими возбудителями:
- стафилококком, стрептококком, пневмококком;
- грибами кандиды;
- вирусом герпеса или цитамегаловируса;
- микоплазмой и хламидиями;
- кишечной или гемофильной палочкой.
Прежде чем ставить диагноз и назначать лечение, необходимо выяснить способ заражения:
- внутриутробная инфекция появляется в результате тяжелого течения беременности. Заражение происходит через плаценту. При этом необходимо оценить промежуток времени от заражения плода до родов. Чем он больше, тем сложнее лечение пневмонии у новорожденного ребенка. В этом случае первые симптомы пневмонии у грудничка видны сразу;
- прохождение через зараженные пути в момент рождения – в этом случае симптомы пневмонии у грудничка появляются через 2-3 дня. Проведение операции кесарева сечения не дает гарантии невозможности заражения;
- в первые дни своей жизни.
Причины пневмонии у новорожденных делятся на следующие группы:
- внешние – вирусы и бактерии, попавшие в дыхательные пути после рождения, неблагоприятные условия жизни, переохлаждение или перегрев;
- родовые травмы – удушье, попадание околоплодных вод в дыхательную систему;
- дефекты внутриутробного развития – недошенность, недоразвитость каких-либо органов или тканей;
- неправильное лечение респираторных заболеваний, приведшее к осложнениям.
Основные проявления
Признаки пневмонии у новорожденного:
- повышенная температура тела. Возможны два варианта течения болезни: очень высокая температура, не поддающаяся снижению, либо температура на отметке 37,5°С, держащаяся длительное время;
- сухой кашель может приступами мучить малыша либо держаться более 7 дней;
- тяжелое дыхание с признаками одышки – невозможно сделать глубокий вдох ввиду наличия болей в грудной клетке;
- бледность кожных покровов – синеющий носогубный треугольник или синевато-сероватый оттенок кожи на теле малыша;
- поведенческие особенности – вялость и слабость, длительный и частый сон или его отсутствие, капризы, потеря аппетита и мучительная жажда.
При воспалении легких у грудничка симптомы не всегда имеют выраженные черты, довольно часто первые моменты развития болезни происходят бессимптомно. Если причина воспаление легких у новорожденных кроется в недошенности, то это гарантирует протекание болезни в тяжелой форме.
При пневмонии у новорожденных особенно важно правильно и оперативно поставить диагноз, что позволит избежать тяжелых последствий после пневмонии у новорожденных.
Обращение к врачу
При малейших подозрениях на пневмонию надо обращаться к педиатру, чтобы поделиться своими наблюдениями. Наличие признаков пневмонии у новорожденных является показанием к госпитализации в стационар. Потому что провести полное обследование и поставить грамотный и оперативный диагноз возможно только в условиях стационара.
Лечение пневмонии у грудничка проводится только в круглосуточном стационаре под постоянным наблюдением врачей. В стационаре ребенок находится вместе с матерью.
В АО «Медицина» (клиника академика Ройтберга) ведут прием высококвалифицированные педиатры с опытом работы свыше 15 лет. Здесь к детскому здоровью относятся как к важнейшей миссии, поэтому прием ведут врачи высшей категории. Они знают практически все о детском здоровье и специфике заболеваний у детей. Наша клиника располагается в самом центре Москвы.
Диагностика
Правильную диагностику воспаления легких у новорожденных может провести только врач.
Диагностика пневмонии у грудничка производится следующими методами:
- осмотр слизистых оболочек и кожных покровов, замер температуры тела;
- прослушивание легких с целью наличия хрипов и жесткости дыхания;
- инструментальные исследования:
- общий анализ крови на предмет повышения показателей СОЭ и лейкоцитов, указывающих на наличие воспаления;
- биохимия крови проводится для определения возбудителя;
- посев мокроты проводится для определения чувствительности возбудителя к медикаментам;
- рентгенография показывает воспаленные участки и степень их поражения.
Разновидности заболевания
Выделяют несколько классификационных признаков пневмонии у грудного ребенка:
- по возбудителям заболевания бывает вирусная, грибковая и бактериальная пневмония, которая требует лечения антибиотиками;
- по степени поражения тканей в легких выделяют очаговую (небольшие участки), тотальную (одно целое легкое) и двустороннюю (сразу оба легких), при этом процесс от очаговой до двусторонней развивается очень быстро;
- по способу заражения выделяют внутриутробную, приобретенную, аспирационную (попадание околоплодных вод в дыхательную систему ребенка) и родовую (прохождение зараженных родовых путей).
Тип заболевания определяется с целью выбора соответствующего лечения.
Принципы лечения
При постановке диагноза пневмония у новорожденного лечение должно начаться как можно скорее. От того, насколько оперативно начать лечение, напрямую зависит прогноз выздоровления. Терапия пневмонии легких у новорожденных носит комплексный характер и включает следующие мероприятия:
- прием антибиотиков – на первый случай назначается препарат широкого спектра действия, после получения результатов биохимии крови антибиотик может быть заменен на другой. Внутримышечное введение лекарственного средства более эффективно. Отсутствие облегчения спустя 2 суток говорит о неверном выборе антибиотика. Для грудных детей предпочтение отдается препаратам пенициллиновой группы. Однако стоит отметить, что заражение пневмонией в условиях роддома труднее всего поддается лечению по причине крайней устойчивости возбудителя к лекарственным средствам;
- прием лекарственных средств, направленных на восстановление микрофлоры кишечника, с целью предотвращения развития дисбактериоза;
- иммуномодуляторы и витаминные комплексы назначаются в качестве поддерживающих препаратов после основного лечения;
- внутривенные вливания физраствора назначаются при тяжелых формах течения болезни для снижения интоксикации организма;
- муколитики для улучшения отхождения мокроты;
- жаропонижающие средства практически не приносят облегчения, принимаются с целью удерживания роста температуры тела;
- массаж грудной клетки вибрационным методом для лучшего отхождения мокроты;
- физиотерапия в основном представлена ингаляциями, начинает применяться после снятия острой формы болезни;
- в случаях тяжелого течения болезни могут быть назначены гормональные препараты;
- при кислородном голодании рекомендуется применение кислородной маски.
Лечение воспаления легких у малыша народными способами и рецептами недопустимо. При лечении важно полноценно и круглосуточно ухаживать за маленьким пациентом, как можно чаще поить, избегать перегревания и переохлаждения. В среднем лечение длится 10-15 дней.
Профилактика
Самым распространенным возбудителем пневмонии является пневмококк, поэтому в качестве профилактики выступает вакцинация. Она проводится в 2, 4 и 6 месяцев с последующей ревакцинацией в полтора года. Вакцинация на дает стопроцентной гарантии отсутствия воспаления легких у ребенка, но она позволяет протекать заболеванию в легкой форме. Попутно пневмококковая вакцина оберегает малыша от бактериального отита, менингита, тонзиллита. От остальных бактериальных и вирусных возбудителей детки первого года жизни тоже прививаются.
Прочие меры профилактики воспаления легких у младенцев:
- избегать заболевания гриппом и другими респираторными заболеваниями вирусной природы на протяжении первого года жизни;
- стараться сохранять лактацию для грудных деток хотя бы до 1 года;
- прогулки на свежем воздухе;
- гигиена помещения, в котором живет ребенок, ежедневные проветривания и регулярная влажная уборка помогают поддерживать оптимальный температурный режим и влажность воздуха;
- своевременное и полное лечение насморка и кашля у ребенка, а также регулярные визиты к педиатру;
- наблюдение беременной женщины в женской консультации сводит к минимуму риск развития внутриутробной пневмонии;
- тщательный уход за малышом, заболевшим ОРВИ, обильное теплое питье, покой и адекватная терапия.
Родители в состоянии оградить своего ребенка от заболевания пневмонией в грудном возрасте, находясь в домашних условиях.
Осложнения
Последствия пневмонии у новорожденных достаточно серьезные, так как отсутствие оперативно полученного лечения приводит к летальному исходу. При современном уровне развития медицины процент детской смертности от воспаления легких составляет 40%. При наличии своевременного лечения пневмонии у новорождённых прогноз благоприятный.
Последствия после пневмонии у новорожденных почти всегда выражаются в остаточных явлениях и патологиях. Среди осложнений от воспаления легких у малышей выделяют следующие:
- длительный затяжной кашель;
- отит;
- менингит обусловлен наличием возбудителя пневмококка;
- плеврит развивается от повреждения плевры;
- сепсис легких;
- хроническая пневмония – это недолеченная форма заболевания, при которой каждое простудное заболевание будет приводить к воспалению легких;
- спадение легкого;
- бронхолегочная дисплозия развивается у недошенных детей;
- полиорганная недостаточность;
- неврологические дефекты проявляются в случае наличия удушья (асфиксии).
При пневмонии у новорожденного последствия в виде осложнений чаще появляются в случаях запоздалого лечения, недошенности ребенка или его слабости.
Помните, любую болезнь легче предотвратить или начать вовремя лечить, чем потом бороться с осложнениями.
Как записаться к врачу
Чтобы вызвать педиатра на дом или записаться на прием, необходимо обратиться в клинику. Записаться можно через онлайн-форму на сайте, по телефону +7 (495) 995-00-33 или при личном визите в клинику по адресу: Москва, 2-й Тверской-Ямской переулок, д.10, станция метро Маяковская. Кроме того, в клинике работает круглосуточный стационар и скорая помощь.
Статьи

20 Окт 2020
В современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Источник
Пневмония у новорожденных – это острое инфекционно-воспалительное поражение респираторных отделов легких. Основные причины: возбудители TORCH-комплекса, стрептококки и стафилококки, хламидии, другие патогены, колонизирующие родовые пути матери. Заболевание проявляется синдромом дыхательных расстройств, инфекционным токсикозом, неврологическими нарушениями. Для диагностики неонатальных пневмоний проводят рентгенографию ОГК, бакпосев мокроты, серологические и общеклинические исследования крови. Лечение включает этиотропную антибиотикотерапию, кислородную поддержку, патогенетические медикаменты (иммуномодуляторы, инфузионные растворы).
Общие сведения
Пневмония – одна из основных проблем практической неонатологии. Заболеваемость составляет около 1% среди доношенных новорожденных и до 10% среди недоношенных. У младенцев, которые сразу после рождения находились на длительной ИВЛ, распространенность нозокомиальной пневмонии составляет до 40-45%. Воспаление легких рассматривается в качестве основной причины или сопутствующего фактора до 25% летальных исходов в период неонатальности. По данным Росстата, младенческая смертность от пневмонии достигает 7,5%.

Пневмония у новорожденных
Причины
У новорожденного собственный иммунитет крайне низкий, а все системы органов находятся в состоянии транзиторных приспособительных реакций и еще не адаптировались к смене условий после рождения. Поэтому младенцы очень чувствительны к любым видам инфекций, от которых преимущественно страдают кожа и респираторный тракт. Этиологическая структура неонатальных пневмоний отличается от таковой у старших детей и взрослых. Конкретные причины зависят от пути заражения:
- Трансплацентарный. В утробе матери ребенок чаще сталкивается с инфекциями TORCH-комплекса, которые имеют тропность к эпителию дыхательных путей, – с краснухой, токсоплазмозом, простым герпесом и цитомегаловирусом. В редких случаях происходит заражение сифилисом и туберкулезом.
- Интранатальный. Во время родов основной путь инфицирования – контактный, который реализуется при прохождении через материнские родовые пути. Если они не санированы, новорожденный может заразиться хламидиями, кишечной палочкой микоплазмой и уреаплазмой. Чаще других встречается хламидийная пневмония (33% случаев).
- Постнатальный. После рождения заражение младенца может произойти в стационаре, особенно, если ему проводят инвазивные манипуляции или кислородную поддержку. Здесь на первый план выходят золотистые стафилококки, синегнойная палочка, вирусы гриппа и парагриппа. Причины постнатальных пневмоний также включают грибы рода Кандида, аденовирусы, микобактерии туберкулеза.
Основной предрасполагающий фактор пневмонии у новорожденных – недоношенность, которая в 10 раз повышает риск заболевания. На втором месте стоят дыхательные нарушения, требующие интубации и применения ИВЛ. Частота пневмоний возрастает у детей с врожденными аномалиями дыхательных путей. Легочному воспалению способствует желудочно-пищеводный рефлюкс, при котором зачастую развивается аспирационный синдром и патогенные бактерии попадают в дыхательные пути.
Патогенез
В большинстве случаев при неонатальных пневмониях наблюдается двустороннее поражение интерстициальной ткани и альвеол, которое вызывает тяжелые гипоксические расстройства и связанный с ними ацидоз. Сочетание гипоксемии и нарушений кислотно-основного равновесия провоцирует полиорганную недостаточность. В первую очередь страдает сердечно-сосудистая система, а при тяжелом течении и другие органы – почки, печень, головной мозг.
Независимо от причины, пневмонии у новорожденных протекают в 3 стадии. Сначала происходит инфильтрация (первая неделя болезни), когда поражаются преимущественно периферические отделы легких. На второй неделе начинается стадия рассасывания, характеризующаяся уменьшением процента затемненных участков и повышением пневматизации. На третьей неделе наступает этап интерстициальных изменений и деформации легочного рисунка.
Классификация
В зависимости от причины, у новорожденных выделяют бактериальную, вирусную, грибковую или протозойную формы заболевания. Если патология возникла при отсутствии других очагов инфекции в организме, ее называют первичной. Вторичное воспаление легких формируется при аспирационном синдроме, сепсисе. В современной неонатологии важна классификация пневмоний по времени развития на 2 группы:
- Врожденные. Инфицирование в этом случае происходит анте- или интранатально, а первые клинические признаки определяются в течение 3 суток после родов. Частые причины врожденного воспаления – внутриутробные инфекции.
- Приобретенные (постнатальные). Заражение патогенными микробами происходит в роддоме (нозокомиальная форма) или после выписки младенца (внебольничная форма). Симптомы выявляются спустя 72 часа после рождения ребенка, но не позже 28 дня жизни.
Симптомы пневмонии у новорожденных
У новорожденных пневмонии преимущественно проявляются неспецифическими дыхательными расстройствами. Наблюдается частое и шумное дыхание, сопровождающееся «хрюкающими звуками». При этом крылья носа раздуваются, межреберные и надключичные промежутки втягиваются. Кожа вокруг рта и на кончиках пальцев синеет, при нарастании дыхательной недостаточности отмечается тотальный цианоз.
Кашель у новорожденного обычно отсутствует. Изо рта периодически выделяется слизь или пена с неприятным запахом. Симптоматика дополняется общими признаками: отказом от сосания груди, повышением температуры тела, патологической возбудимостью или угнетением ЦНС. В неонатальном периоде пневмониям сопутствует инфекционный токсикоз, для которого характерен серый оттенок кожи, геморрагическая сыпь, желтуха и гепатоспленомегалия.
Осложнения
Болезнь может приводить к отеку легких, гнойно-деструктивным процессам (абсцессам, буллам, гангрене), пиопневмотораксу. Продолжительные дыхательные расстройства у новорожденных провоцируют гипоксическую энцефалопатию, кардиопатию, нефропатию. Наиболее тяжело протекают пневмонии у недоношенных детей: они часто заканчиваются генерализацией инфекции и сепсисом, а в 40% вызывают летальный исход.
Диагностика
Неонатолог начинает обследование со сбора анамнеза матери (течение беременности и родов, экстрагенитальные патологии), чтобы предположить причины дыхательных нарушений у новорожденного. Физикальные данные малоинформативны, поскольку у младенцев намного труднее выявить хрипы и крепитацию при аускультации. Расстройства дыхания оценивают по шкале Сильвермана или Даунса. Основными диагностическими методами для верификации возможной пневмонии у новорожденных являются:
- Рентгенография ОГК. Основной метод, который показывает очаговые или тотальные затемнения в легких, состояние плевральных синусов, наличие признаков РДС по типу «матового стекла». На снимках врач может обнаружить врожденные пороки дыхательной системы, ставшие предрасполагающим фактором заболевания.
- Микробиологическое исследование. Для установления инфекционной причины пневмонии проводят бакпосев отделяемого из зева, мокроты или трахеобронхиального аспирата. Полученные микроорганизмы исследуют на чувствительность к антибиотикам. При подозрении на сепсис выполняется посев крови на стерильность.
- Серологические реакции. Определение антител к врожденным инфекциям (цитомегаловирус, краснуха) необходимо для выяснения характера пневмонии, если типичные возбудители исключены. При визуализации на рентгенографии признаков так называемой «белой» пневмонии назначают серологические тесты на сифилис (РСК, РИБТ).
- Анализы крови. Клиническое и биохимическое исследования рекомендованы для выявления маркеров воспалительной реакции, которые соотносятся с тяжестью и прогнозом болезни. Неблагоприятным считается высокий лейкоцитарный индекс интоксикации и возрастание уровня СРБ более 10 мг/л.
Лечение пневмонии у новорожденных
Консервативная терапия
Лечение младенцев с воспалением легких проводится только стационарно: в отделении патологии новорожденных или в блоке реанимации и интенсивной терапии. Основу лечения составляют антибиотики, которые сначала подбираются эмпирически, а затем корректируются после получения результатов бактериологической диагностики. В неонатологии в основном используют бета-лактамные препараты и макролиды. Как патогенетические методы применяются:
- Кислородная поддержка. Обеспечение нормальной сатурации – первостепенная задача врачей, поскольку это снижает риск метаболических и полиорганных нарушений. Рекомендована неинвазивная вентиляция (бифазик, CIPAP), в тяжелых случаях ребенка переводят на ИВЛ.
- Иммунотерапия. Для стимуляции собственных защитных сил организма новорожденного назначают иммуноглобулины II поколения, которые включают комплекс IgG, IgM, IgA (пентаглобин).
- Инфузионная терапия. Для восполнения ОЦК и коррекции электролитных показателей показано внутривенное вливание растворов. Базовым считается 10% раствор глюкозы, который обеспечивает организм энергией. При гипоксических нарушениях эффективно ведение неотона.
Прогноз и профилактика
Вероятность полного выздоровления высокая у доношенных новорожденных без врожденных пороков и иммунодефицитов. Менее благоприятнен прогноз у недоношенных младенцев, особенно когда они требуют кислородной поддержки на ИВЛ. Профилактика неонатальных пневмоний включает антенатальную охрану плода, своевременную диагностику и лечение инфекций у беременной, предотвращение РДС путем введения дексаметазона при высоком риске преждевременных родов.
Источник
