Симптомы воспаления желчного пузыря у женщин симптомы лечение

Патологии желчного пузыря занимают второе место после язвенных болезней среди заболеваний пищеварительной системы у взрослых людей. Симптомы холецистита у женщин начинают ярко проявляться уже к 40 годам. Своевременное лечение, профилактика и коррекция стиля жизни позволят избежать опасных осложнений и хронических форм болезни.

Виды патологий
В зависимости от связи холецистита с желчнокаменной болезнью(ЖКБ) выделяют две формы заболевания: калькулезную и некалькулезную.
Калькулезный холецистит чаще встречается у женщин, некалькулезный – у мужчин. Последняя форма холецистита более опасна. Некалькулезная разновидность патологии встречается как у взрослых, так и детей. В раннем возрасте встречается крайне редко. Обычно это связано с врожденными, наследственными заболеваниями, тяжелыми кишечными инфекциями.
В зависимости от характера патологии выделяют две формы болезни. Острая форма обычно проходит в виде приступа, который сопровождается нестерпимой болью, повышением температуры, иногда тошнотой и рвотой.
Хронический холецистит длится в течение долгого времени. Основные признаки: терпимая боль и тяжесть, нарушения работы пищеварения, непереносимость жирного, небольшое повышение температуры.
В зависимости от вовлеченности тканей и характера патологических изменений выделяют несколько форм холецистита:
| Название формы | Признаки |
| Катаральная | Воспаляется только слизистая, иногда поражается нижний слой ткани |
| Флегмонозная | Гнойное воспаление охватывает всю стенку , возможны изъязвления и попадание воспалительной жидкости в брюшную полость |
| Гангренозная | Омертвение части стенки органа или его всего, при прорыве стенки жидкость попадает в брюшную полость |
| Эмфизематозная | Воспаление приводит к образованию газов, которые наполняют орган, способствуют развитию бактерий |
Холецистит имеет серьезные осложнения:
- перитонит;
- холангит;
- механическая желтуха;
- перфорация пузыря;
- свищи пузыря;
- острый панкреатит.
Факторы риска
Среди пациентов среднего возраста большинство составляют женщины. В результате статистических исследований ВОЗ были выделены факторы, которые увеличивают риск возникновения холецистита у женщин:
- светлый цвет волос;
- многократные роды;
- прием гормональных контрацептивов;
- полнота;
- частые нарушения работы кишечника, метеоризм;
- возраст от 40 лет.
В комментарии к исследовательской статье Валерия Ивановича Подолужного, доктора медицинских наук, указано, что после 60 лет мужчины и женщины заболевают холециститом с одинаковой частотой. Вопрос, почему от ЖКБ и хронического холецистита чаще страдают блондинки, остается открытым.
Ожирение – один из факторов риска возникновения болезни. Это связано с повышенным содержанием холестерина в крови при избыточном весе и давлением на органы. Конкременты обнаруживают у 50% людей с излишней жировой массой.
Низкокалорийные диеты и быстрое похудание повышают риск изменения состава желчи и возникновения холецистита. В секрете увеличивается концентрация кальция и муцина, что может стать причиной возникновения пигментных камней. Наблюдение у терапевта позволит избежать риска возникновения ЖКБ. Врач назначит медикаментозное лечение для нормализации состава желчи.
Лекарства и ЖКБ
Пероральные контрацептивы изменяют состав желчи, повышают ее литогенные свойства, способствуют появлению сладжа, или замазки. При длительном приеме таблеток опасность развития болезни вырастает в два раза.
Препараты с эстрогеном увеличивают концентрацию холестерина в желчи и повышают риск возникновения ЖКБ в 2,5 раза. Обычно они рекомендуются женщинам в период постменопаузы. У мужчин, которым назначали лекарства с эстрогеном для лечения онкологии предстательной железы, часто выявляют проявления желчнокаменной болезни.

Холецистит и беременность
Многократная беременность – одна из причин холецистита. Во втором и третьем триместрах внутренние органы испытывают давление и меняют привычное местонахождение. В таких условиях пузырь перестает нормально функционировать. Из-за недостаточных сокращений секрет застаивается, появляется желчный сладж, который является предпосылкой развития ЖКБ.
Увеличенная матка повышает давление внутри пищеварительной системы. Нарушается отток физиологической жидкости. Иногда секрет попадает в желудок, вызывает изжогу и горький привкус во рту. При недостаточном опорожнении застоявшаяся физиологическая жидкость меняет состав и уровень кислотности, что негативно сказывается на слизистой.
Обычно после родов работа пищеварительной системы приходит в норму. Однако дисфункция пузыря иногда сохраняется. Это приведет к развитию желчнокаменной болезни и холециститу как осложнению. После беременности камни обнаруживают у 9-12% женщин. В 30% случаев мелкие конкременты исчезают самостоятельно.
Особенно опасна ситуация, когда беременная страдала от желчнокаменной болезни. В результате давления на билиарный тракт на последних сроках и во время родов камни могут начать двигаться, что приводит к возникновению осложнений.
Наличие заболевания у родственников повышает риск возникновения патологии билиарного тракта.
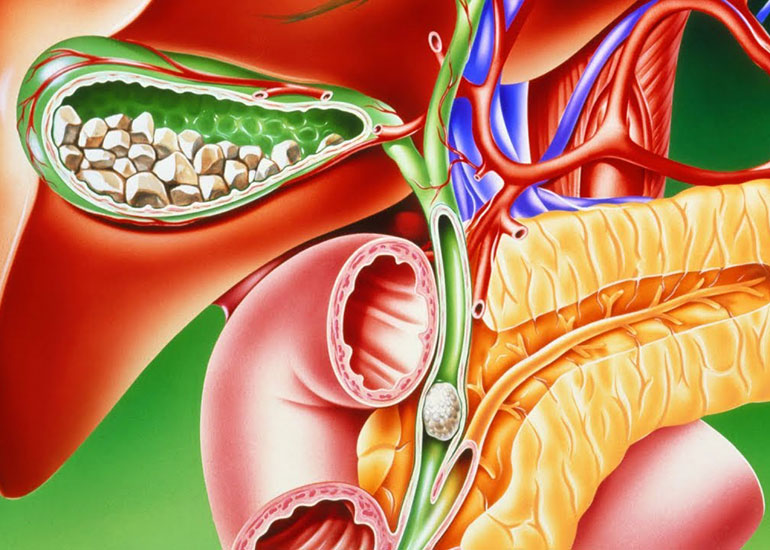
Причины холецистита
В 90% случаев воспаление желчного является стадией развития желчнокаменной болезни. Бескаменный холецистит встречается редко. Причины развития патологии без ЖКБ:
- инфекции;
- обширные операции;
- травмы, ранения, ожоги;
- недавние роды;
- искусственное питание с помощью капельниц в течение длительного времени.

Инфекция
Желчь здорового человека обладает бактерицидным свойством, защищает билиарный тракт и кишечник от бактерий. Однако сгущенный секрет не выполняет эту функцию.
Под воздействием бактерий в желчи образуется литохолиевая кислота, которая обладает повреждающим действием. Она травмирует стенки пузыря и вызывает воспаление.
Дискинезия
В норме сокращение желчного пузыря сопровождается расслаблением сфинктеров желчных протоков. Иногда возникает несогласованность действия органов, что приводит к накоплению и застою выделяемого секрета. Причиной этого являются заболевания пищеварительной системы, которые нарушают выработку гормонов двенадцатиперстной кишки. Секретин и холециститокинин регулируют работу желчного пузыря и сфинктеров, их недостаток приводит к дискинезии, нарушению согласованной моторики. Пузырь не опорожняется полностью, поэтому возникает риск образования камней и развития патологии.
Дисхолия
Изменение состава желчи приводит к желчнокаменной болезни. В нормальном секрете содержание желчных кислот и их солей (холатов) должно быть в два раза больше, чем холестерина. Они удерживают его в растворенном состоянии. Если концентрация холестерина возрастает, он начинает выпадать в осадок и образовывать конкременты. Жидкость становится литогенной, склонной к осадку и образованию камней.
В жизни факторы комбинируются и действуют одновременно. В результате изменения моторики билиарного тракта желчь меняет свой состав и свойства, что дает возможность развиваться бактериальным инфекциям. Холестерин и билирубин начинают выпадать в осадок, и это становится предпосылкой к образованию камней.
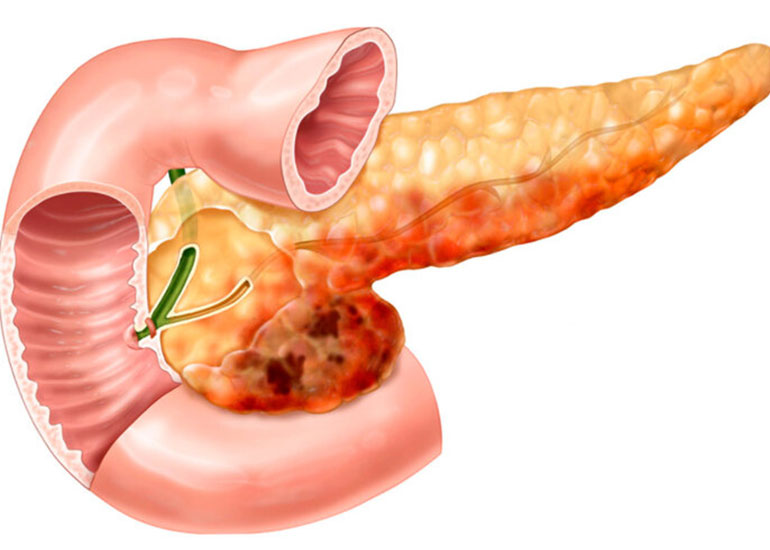
Симптомы холецистита
98% приступов острого воспаления связаны с образованием камней в желчном пузыре. Конкременты перекрывают желчевыводящие пути, осложняя выход секрета, повреждают слизистую. Повышается давление, повреждаются сосуды, что приводит к воспалительным процессам. Патологическому процессу способствует застой концентрированной желчи. При бескаменном холецистите воспаление обычно возникает из-за действия токсических желчных кислот, которые образовываются в секрете под влиянием бактериальной инфекции.
Под влиянием воспалительного процесса стенки органа претерпевают изменения:
- поражение слизистой, развитие язв;
- стенки утолщаются или истончаются, возможны спайки с другими органами или перфорация, отеки;
- меняется объем органа, желчный может быть как увеличенным, так и сдавленным.
Близкие лимфатические узлы увеличиваются. В полости пузыря образуется мутная жидкость, иногда с гноем. При хроническом калькулезном холецистите слизистая может быть полностью разрушена.
Обычно приступ является проявлением хронического холецистита. Чаще развивается ночью или рано утром, длится 40-60 минут.
Четыре признака холецистита:
- Болевые ощущения. Их характер зависит от вида патологии. При остром холецистите – это резкая, очень сильная, раздирающая колика, которую сложно терпеть. При хроническом холецистите – тупая, ноющая боль, которая усиливается после еды. В большинстве случаев точно указывается локализация симптома: в правом подреберье. Иногда пациент указывает, что болит лопатка, плечо, шея. Болевой синдром может имитировать приступ стенокардии, возникая в области сердца.
- Диспепсия или сбой в работе желудка из-за попадания в него желчи. Пациент ощущает вкус горечи. Иногда к этому состоянию присоединяются тошнота и рвота.
- Диспепсия кишечника: метеоризм, вздутие, диарея или запор, непереносимость молочного или жирного.
- Повышенная температура 37-38,5 градусов. Более сильный жар может свидетельствовать об опасных осложнениях. У ослабленных пациентов, пожилых людей температура может остаться нормальной.
Болевые ощущения проходят после приема спазмолитика. Для снятия приступа до приезда скорой помощи можно приложить холод к области правого подреберья. Если бок болит более четырех часов, воспалительный процесс вышел за пределы желчного пузыря.
Провоцирующие факторы:
- употребление жирной пищи, копченостей, молочных продуктов; холодных напитков, алкоголя;
- сильные эмоциональные и физические нагрузки, подъем тяжестей;
- тряская езда;
- пережатие области желчного пузыря одеждой или поясом;
- менструальные боли;
- кишечные инфекции.
На фоне ЖКБ и хронического холецистита обострение может возникнуть от незначительных факторов: неудачного движения или зевоты, после еды.
Чтобы избежать серьезных проблем со здоровьем, нужно знать симптомы холецистита и способы его лечения у женщин.

Сложности в постановке диагноза
Нередко холецистит путают с другими заболеваниями из-за схожести симптомов. Наиболее частые случаи ошибочного диагноза:
- Незначительное повышение температуры на протяжении долгого времени могут связывать с хроническими инфекциями: ревматизмом, туберкулезом, тонзиллитом и другими.
- Болевой синдром в области сердца. Пациент указывает одним пальцем на неприятные ощущения в верхней части сердца. При воспалении желчного пузыря этот симптом связан с приемами пищи. Иногда боль возникает сначала в правом боку под ребрами, потом переходит в область сердца.
- Пищевая аллергия. Холецистит приводит к непереносимости некоторых лекарств, молочных продуктов. Больной может связывать это с аллергией.
При остром холецистите исключают другие опасные заболевания, такие как аппендицит, кишечную непроходимость, острый панкреатит, перфорацию кишечника и другие.
Симптомы хронического холецистита иногда выражены слабо. Ее стертые симптомы совпадают с проявлениями многих патологий пищеварительной системы.
Диагностика
Важную роль в выявлении заболевания играет осмотр у терапевта. Врач опрашивает пациента, выясняет характер болевых ощущений, их периодичность, время появления и взаимосвязь с приемом пищи. Методом пальпации выделяет признаки патологии желчного пузыря. Осмотр слизистых позволяет выявить механическую желтуху при калькулезном холецистите. В этом случае склеры глаз и кожа имеют желтоватый цвет, а язык обложен бежевым или коричневатым налетом.
На приступ острого воспаления указывает внешний вид больного. Основные признаки холецистита у женщин: гримаса боли, стремление лечь в позу эмбриона с подогнутыми ногами. Пациент дышит поверхностно без участия живота. В этом случае помощь оказывают срочно.
Назначаются методы исследования:
- анализ крови;
- УЗИ;
- рентген;
- дуоденальное зонирование или получение секрета и анализ его состава.
УЗИ позволяет обнаружить конкременты и характер строения стенок самого пузыря, наличие жидкости в органе, выявить осложнения. При хроническом холецистите проводят анализ состава желчи, который дает представление о наличии в органе конкрементов, бактериальной инфекции, воспаленной жидкости.

Лечение
Острый приступ в 85% случаев переходит в стадию ремиссии, однако из-за желчнокаменной болезни и хронического воспаления в течение 3 месяцев 30% больных страдают от рецидива.
При выявлении симптомов острого холецистита лечение проводится в стационаре под наблюдением хирурга. Иногда назначают консультацию гинеколога, чтобы исключить заболевания мочеполовой системы.
Медикаментозное лечение
При лечении воспаления желчного пузыря назначают следующие группы препаратов:
- антибиотики для предупреждения развития перитонита, сепсиса, бактериальных кишечных инфекций;
- спазмолитики для снятия болевого синдрома: Но-шпа, Папаверин, Дротаверин;
- холекинетики, регулирующие моторику органа: Аллохол, Холензим;
- при ЖКБ назначают препараты с желчными кислотами;
- желчегонные средства.
Гастроэнтеролог подбирает схему лечения в каждом конкретном случае. Холецистит опасно лечить самостоятельно или игнорировать. Только специалист может составить может составить сложную тактику терапии.
Диетотерапия
При остром воспалении показан голод в первые двое суток. Можно пить небольшими порциями питьевую негазированную воду. Медикаментозное лечение билиарного тракта должно сопровождаться соблюдением лечебного рациона. В этом случае назначается стол №5.
Основные правила диеты:
- принимать пищу каждые два-три часа;
- порции должны быть равные;
- исключаются продукты с высоким содержанием холестерина;
- блюда варят или готовят на пару.
По содержанию диета близка нормам здорового питания – исключает вредные продукты, в том числе жареное, копченое, сладкие десерты. Нельзя употреблять алкоголь, курить. Для разжижения важно выпивать достаточное количество воды. В сутки норма составляет 1.5 – 2 литра свободной жидкости.
Энергетическая ценность питания должна соответствовать потребностям организма. Человек не должен испытывать чувства перенасыщения или голода.
Состав диеты:
| Вид продукта | Можно | Исключено |
| Хлебобулочные изделия | Вчерашний пшеничный хлеб, галетное печенье | Ржаной хлеб, сдоба, пирожные с кремом |
| Мясо | Постная говядина, крольчатина, свинина | Жиры, сало, печень, мозги, язык |
| Птица | Белое мясо куры, индейки | Красное мясо, субпродукты |
| Морепродукты | Постные сорта рыбы | Жирная рыба, креветки, икра, мидии |
| Крупы и паста | Гречневая, рисовая, овсяная каши, макароны из твердых сортов пшеницы | Пшено, горох, фасоль, кукурузная крупа |
| Молочные продукты | Молочные и кисломолочные продукты с низким показателям жира, сыр без острых специй | Цельное молоко и продукты с высокой жирностью |
| Овощи и фрукты | Сладкие ягоды, кабачок, тыква, цветная капуста, морковь, огурцы, помидоры, сладкие яблоки, бананы | Белокочанная капуста, щавель, шпинат, свежий лук и чеснок, редька, редис, репа, кислые фрукты и ягоды |
| Напитки | Разбавленные водой соки, некрепкий чай, компоты и кисели, отвар шиповника | Кофе, какао, газированные напитки, алкоголь, свежевыжатые неразбавленные соки |
При лечении ЖКБ и патологии желчного у взрослых пациентов используют магниевую диету. Она ограничивает потребление мяса, рыбы и мучных изделий. Большое количество продуктов с магнием уменьшают уровень литогенности, снижают риск образования новых камней. При хроническом холецистите возможно лечение минеральными водами.

Операция
По данным Института скорой помощи, 85% пациентов наблюдаются у терапевта и гастроэнтеролога и получают консервативное лечение, 15% больным выполняют хирургическую операцию. Холецистэктомия (удаление желчного пузыря) занимает второе место среди операций после удаления аппендицита.
Хирургическое вмешательство может быть двух видов: полостная операция и лапараскопическая процедура.
Второй вариант легче переносится, имеет меньший риск осложнений, восстановление происходит в течение 2-3 дней. Холецистэктомия может проводиться в первые дни после приступа или через 6-8 недель. Единой точки зрения на своевременность оперативного вмешательства нет. Однако 20% больных, испытавших приступ острого воспаления, госпитализируются снова в первые два месяца. В таких случаях может потребоваться экстренная операция, которая носит более рискованный характер.
Плановую операцию при хроническом холецистите назначают в следующих случаях:
- старческий возраст;
- сахарный диабет;
- предполагается нахождение в районе с дефицитом медицинской помощи;
- хронический калькулезный холецистит с повторяющимися приступами.
Разновидностью малоинвазивной операции является чрескожная холецистостомия. Через прокол в брюшной области в желчный пузырь устанавливают катетер. Это позволяет промыть орган, доставить лекарства непосредственно в область воспаления. Метод используют при подготовке к хирургической операции и в случаях, когда холецистэктомия противопоказана.
Постхолецистэктомический синдром
После удаления желчного адаптация организма проходит в течение двух лет. У трети пациентов отмечается осложнения в виде постхолецистэктомического синдрома. Пациент жалуется, что болит правый бок. Наблюдаются нарушения пищеварения, тошнота, горький привкус во рту. Причины такого состояния:
- осложнения после операции;
- повышенная литогенность секрета, камни могут образовываться в желчных протоках;
- нарушение режима питания;
- неправильно поставленный диагноз.
Заключение
Женщины больше подвержены образованию камней в желчном пузыре и холециститу, чем мужчины. Это связано с гормональными сбоями, беременностью, родами, приемом пероральных контрацептивов, которые неблагоприятно влияют на женское здоровье. Снизить риск возникновения патологии поможет контроль веса, соблюдение норм здорового питания и регулярная физическая нагрузка.
Постоянные сбои в работе кишечника, боли с правой стороны живота, непереносимость жирной или молочной пищи – симптомы холецистита, с которыми необходимо обратиться к врачу. Раннее выявление патологии позволяет выбрать щадящие методы лечения, снижает риск многих осложнений. После 40 лет необходимо проходить регулярное обследование для своевременного обнаружения ЖКБ.
В большинстве случаев холецистит успешно лечится под контролем гастроэнтеролога, терапевта, хирурга. Схема терапии включает прием медикаментов, соблюдение лечебной диеты. При определенных показаниях проводят холецистэктомию. Важно помнить, что даже при хронических формах заболевания или после удаления желчного пузыря возможна полноценная жизнь.
Источник
Воспаление желчного пузыря – одна из часто встречающихся патологий пищеварительных органов в медицине. Симптомы воспаления желчного пузыря разнообразны и зависят от вида заболевания и других факторов, поэтому лечение одной формы будет отличаться от терапии другой формы холецистита.
Что такое воспаление желчного пузыря
Это воспаление носит инфекционно-воспалительный характер, причины формирования часто скрыты в условно-патогенной флоре, которая оказывается в желчном пузыре. У женщин после сорока воспаление желчного пузыря встречается чаще в два раза, чем у мужчин.
Воспаление этого органа обычно сопровождается характерным признаком – болит в зоне правого подреберья. Боль может отдавать в область ключицы и правую руку.
Воспалительный процесс (холецистит) имеет два вида течения — острое и хроническое, но хроническое течение заболевания диагностируется чаще. Среди воспалений чаще встречается калькулезный тип. Эта разновидность связана с появлением конкрементов в пузыре и в желчных протоках. Есть также неосложненная форма аномалии — бескаменный холецистит.

Причины возникновения
Обычно воспаление желчного пузыря возникает из-за инфицирования органа патогенными микроорганизмами. Все это происходит на фоне ослабленного иммунитета и присутствия фоновых болезней. Немалую роль в этом играет наследственный фактор.
Причины появления воспаления таковы:
- инфицирование паразитами, глистные инвазии – описторхоз, лямблиоз;
- заражение вирусом гепатита;
- попадание в желчный пузырь бактерий стафилококка, стрептококка;
- грибковая инфекция;
- интоксикации;
- продолжительное воздействие аллергенов.
На начало активного воспалительного процесса влияют следующие факторы:
- застой желчи при дискинезии или закупорке желчевыводящих путей;
- эндокринные нарушения;
- острые инфекционные процессы;
- гиподинамия, ожирение;
- опущение органов пищеварительного тракта;
- беременность;
- неправильное питание;
- постоянное употребление алкогольных напитков, курение;
- регулярное влияние психотравмирующих ситуаций.
Если говорить о развитии холецистита у детей, то факторами, провоцирующими это состояние, могут быть:
- ожирение вследствие малоподвижного стиля жизни;
- наследственная предрасположенность;
- плохой иммунитет;
- травмы;
- аномалии развития.

Симптоматика при воспалении желчного пузыря
Воспаление в желчном пузыре возникает по нарастающей, постепенно, часто переходит в хроническую рецидивирующую форму. Симптомы холецистита различны в зависимости от разновидности аномалии.
Острый холецистит выражается следующими симптомами:
- боли имеют острый, тянущий характер, иногда бывают распирающие, с локализацией в подреберной области в правом боку. Боль может отдавать в ключицу, правое предплечье, лопатку. Болевые ощущения в виде приступов типичны для желчнокаменного холецистита, так как это обусловлено закупоркой камнем или сгустком желчного секрета желчевыводящего канала;
- потеря или ухудшение аппетита и снижение веса;
- механическая желтуха, при этом изменяется окрас глазных склер и кожи;
- высокая температура;
- тошнота и временами рвота с желчью в рвотных массах;
- вздутие живота и проблемы со стулом (запор).
Состояние больного может улучшаться спустя несколько дней, если отсутствуют сопутствующие заболевания.
Катаральная форма патологии – одна из острых форм холецистита. Ее появление обусловлено наличием в полости желчного пузыря конкрементов.
Симптомы при этой разновидности патологии таковы:
- непрекращающиеся интенсивные болевые ощущения в зоне правого подреберья и эпигастрии, боль может распространяться в область надплечья, поясницу, шею, лопатку;
- рвота, которая не приносит чувства облегчения, в ней могут присутствовать дуоденальное содержимое (частицы непереваренной пищи, желчь, слизь);
- повышенное давление и тахикардия;
- невысокая температура.
Также на развитие катаральной формы болезни может указывать симптом Ортнера – ощущение боли во время простукивания правой реберной дуги, усиление болевых ощущений при пальпации желчного пузыря на вдохе.
Флегмонозный холецистит имеет тяжелое течение. Его признаками считаются:
- сильная боль, которая возрастает при изменении положении тела или глубоком дыхании, как правило, боль ощущается в правом подреберье;
- общая слабость, озноб;
- высокая температура (до 39);
- потеря аппетита;
- тошнота и рвота, не приносящая облегчения, многократная;
- симптом Ортнера (как и при катаральной форме заболевания).

Гангренозный холецистит относится к осложнениям флегмонозного типа воспаления.
Симптоматика при этом осложнении будет такова:
- парез кишечника;
- учащенное дыхание поверхностного характера;
- вздутие живота;
- тахикардия;
- сухость во рту;
- общие симптомы интоксикации организма – повышение температуры, слабость, потливость.
Пальпация при этом определяет мышечное напряжение передней части брюшной стенки.
Признаки хронической формы воспаления менее выражены, могут появляться и исчезать.
При хроническом воспалении возникают следующие симптомы:
- несильные боли в правом боку, боль может усиливаться после потребления жирной пищи или избыточной физической активности. Боль может колебаться от колющей до сдавливающей и может отдаваться в область солнечного сплетения и крестец;
- тошнота на «голодный» желудок;
- отрыжка воздухом или пищей;
- привкус горечи во рту;
- соляной синдром;
- желтуха, причина которой в кратковременном повышении билирубина;
- кожный зуд;
- озноб, температура;
- тяжесть и дискомфорт в области эпигастрии;
- приступы тахикардии, нарушение сна, мигрень, учащение пульса (симптомы ВСД).

Симптомы воспаления желчного пузыря у женщин и детей
О присутствии воспаление у ребенка может свидетельствовать:
- отрыжка тухлым;
- неприятный запах изо рта;
- нарушение пищеварения (чередование запоров и диареи);
- потеря аппетита;
- урчание в животе;
- невысокая температура, которая может долго держаться.
Воспаление у женщин часто возникает в период беременности или при климаксе.
Кроме основных симптомов, могут возникать и специфические:
- часто меняющееся настроение;
- побледнение кожи ног и отечность;
- приступы головной боли, которая усиливается перед наступлением менструации;
- предменструальный синдром.
Диагностика
После личного осмотра, пальпирования и сбора анамнеза, врач назначает для точного диагностирования воспаления желчного следующие виды обследования:
- общий и расширенный анализ крови (выявляется ускорение СОЭ, высокий уровень нейтрофилов и белых кровяных телец, возрастание С-реактивного белка, билирубина);
- общий анализ мочи (он показывает присутствие желчных кислот);
- анализ желчи;
- выявление лямблиоза;
- эхография органов желчевыводящей системы (видны гипертрофированные, уплотненные, слоистые стенки органа, неправильная форма органа либо его сжатие);
- КТ, МРТ;
- дуоденальное зондирование. Этот вид обследования дает возможность установить сбои в процессе скапливания и выведения желчи.
Как лечить воспаление желчного пузыря
Лечение воспаленного желчного пузыря обычно комплексное.
Для лечения воспаления применяют следующие лекарства:
- антибиотики: «Азитромицин», «Офлоксацин», «Ципрофлоксацин», «Доксициклин», «Эритромицин», «Ампиокс»;
- комбинированные противомикробные средства (когда патогенные штаммы не чувствительны к антибиотикам): сульфаниламиды («Бисептол», «Бактрим»), нитрофураны («Фурадонин», «Фуразолидон»);
- спазмолитики – «Дротаверин», «Дюспаталин», «Папаверин», «Но-шпа», М-холиноблокаторы — «Метацин», анальгетики — «Баралгин», которые купируют боли и спазмы;
- прокинетики – «Мотилак», «Домперидон». Они нужны при пониженной сократительной способности желчного пузыря и его протоков;
- средства с литолитическим эффектом — «Урсосан». Назначают при наличии камней, для улучшения работы печени, укрепления иммунитета, для лучшего оттока желчи;
- препараты для стимуляции секреции желчи – таблетки «Аллохол», «Одестон», «Холагол», «Ксилит». Их не применяют при остром периоде, использовать их можно только при бескаменном холецистите;
- гепатопротекторы – «Хофитол», «Гепабене», «Карсил», «Эссенциале». Их применяют для нормализации оттока желчи и восстановления функций печени;
- средства для нормализации деятельности поджелудочной железы – «Креон», «Пангрол», «Мезим»;
- антагонисты кальция – «Дицетел», этот препарат служит для расслабления гладкой мускулатуры органов ЖКТ;
- препараты противопаразитарного направления – «Декарис», «Вормил», когда воспаление развивается на фоне заражения лямблиями;
- лекарства с седативным эффектом – «Новопассит», экстракт пустырника. Их назначают обычно женщинам перед началом менструации.

После периода обострения назначают физиопроцедуры. Их польза состоит в нормализации деятельности желчного пузыря, повышении тонуса желчных протоков. При холецистите во время ремиссии также нелишни грязевые или парафиновые аппликации на зону желчного, хорошо принимается организмом ультразвук, УВЧ. Эффект при снятии воспаления дают сероводородные и радоновые ванны, их принимают курсами.
Если в желчном пузыре при УЗИ обнаружены камни, желчегонные средства принимать нельзя!
Хирургическое вмешательство
Иногда развитие заболевания вынуждает прибегнуть к удалению желчного пузыря. После резекции органа у пациента может сформироваться постхолецистэктомический синдром. В течение нескольких месяцев после проведения операции возможен мягкий стул. Позже состояние нормализуется, но у 1% пациентов такая аномалия может сохраняться всю жизнь. Для предупреждения развития диареи требуется пересмотреть рацион питания и полностью исключить из него молочную продукцию и увеличить количество продуктов, содержащих клетчатку.
Диета
Избавиться от холецистита без диеты невозможно. Диета подбирается индивидуально с учетом формы воспаления. Во всех случаях из рациона убирают блюда с раздражающим влиянием на ЖКТ, это:
- острые, кислые блюда;
- слишком горячие или холодные;
- жареные, жирные, копченые продукты;
- кофе, горячий шоколад.
Диета должна включать продукты, приготовленные щадящими способами: тушеные, вареные, на пару, запеченные. Можно есть овощи без грубой клетчатки, крупы, паровые омлеты, нежирное мясо, пудинги, кисломолочную продукцию, но не жирную, злаковые хлебцы, сухарики из белого хлеба. Рекомендуется исключить из рациона свежую сдобную выпечку.
Хорошо пить много жидкости, лучше, если это будут: негазированная минеральная вода, отвар из шиповника, сладкие соки, разведенные водой.
При воспалении желчного пузыря необходимо питаться маленькими порциями не менее 5-6 раз в день. Переедание или нерегулярное питание провоцируют появление диспепсических расстройств и болевого синдрома.
Лечение народными средствами
Лечить воспаление желчного пузыря можно и народными способами. Фитотерапия может ускорить восстановление органа, избавить от боли и дискомфорта в проблемной области. Для лучшего эффекта лечение народными способами лучше сочетать с медикаментозным лечением.
Снять болезненные спазмы и улучшить секрецию желчи можно при помощи настоя из рылец кукурузы. Берут 10 г рылец (сухих), заваривают кипятком (250 мл) и настаивают час. Пьют по 50 мл до приема пищи.
Для женщин, страдающих воспалением желчного пузыря, полезен настой из перечной мяты, благодаря противовоспалительному и успокаивающему воздействию. Для этого берут 20 г листьев, заливают кипятком (1 стакан) и 25 минут выдерживают на водяной бане. Этот настой пьют трижды в день до еды.
Настой из петрушки способствует улучшению пищеварения и оказывает легкий желчегонный эффект. Петрушку (мелко порезанную) — 10 г залить кипятком (1 стакан), настоять и пить до приема пищи по 50 мл.
При остром холецистите помогает девясил. Для этого заливают его измельченные корни (10 г) 220 мл холодной воды, настаивают 8–10 часов. В настой добавляют 50 мл меда, можно прополиса. Эту смесь делят на 4 порции, которые выпивают в течение дня за три четверти часа до еды. Длительность курса – неделя.
В домашних условиях доступным методом терапии воспаления желчного пузыря считаются груши. Из них варят несладкий компот и пьют его ежедневно.
Хорошо в терапии против воспаления
