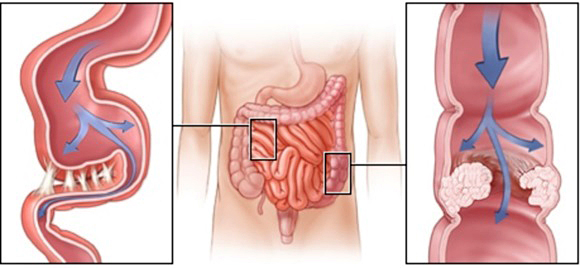
Слипчивое воспаление в брюшной полости это
Перивисцерит — это слипчивое воспаление серозных покровов внутренних органов, главным образом брюшной полости, часто ведущее к спаянию их между собой или с пристеночной брюшиной и сальником. Перивисцерит возникает вследствие заболеваний брюшных органов, травм или операций. Течение перивисцерита бессимптомное или с тянущими, тупыми, схваткообразными болями в животе, усиливающимися при физической нагрузке, вздутием живота, запорами, дизурическими явлениями. Диагностика перивисцерита часто возможна только при рентгенологическом обследовании. Лечение: грязевые аппликации, инъекции экстракта алоэ, минеральные воды, соответствующее трудоустройство. Иногда показана операция. При тяжелых формах перивисцерита могут возникать приступы острой непроходимости кишечника (см.).
Перивисцерит (perivisceritis; от греч. peri — вокруг, около и лат. viscera — внутренности, внутренние органы) — воспаление наружной поверхности внутреннего органа. В это понятие входят самые разнообразные формы (от периэзофагита до периметрита и т. п.). Термином «перивисцерит» чаще обозначают слипчивое воспаление серозного покрова брюшных органов. Всякое воздействие на серозный покров вызывает нарушение целости его мезотелия. Дефекты последнего покрываются фибрином, который очень скоро (в течение нескольких часов) склеивает прилегающие органы. Затем отложившийся фибрин может замещаться грануляционной тканью, а из нее путем рубцевания образуются спайки.
Этиология. Перивисцерит часто является следствием острого перитонита или травмы брюшных органов либо непосредственно сопутствует течению хронического (например, туберкулезного) перитонита. Перивисцерит может развиться и вследствие длительного патологического процесса в слизистом и подслизистом слоях полого органа или в ткани паренхиматозного органа. Этим путем нередко возникают перигастрит и перидуоденит, периспленит, перигепатит и пр. Слипчивое воспаление может распространяться далеко за пределы первоначальной области повреждения мезотелия брюшины.
В брюшной полости различают плоскостные, пленчатые, шнуровидные, тракционные и трансформативные (из сальника) спайки. Описаны врожденные спайки: например, «тяжи Лейна» — спайки в области илео-цекального угла, перекидывающиеся через слепую или терминальный отдел подвздошной кишки. Все виды спаек могут повести к тяжелым заболеваниям.
Клинически «спаечные расстройства» не всегда проявляются вскоре после развившегося перивисцерита. Нередко проходят годы, прежде чем появятся боли, задержка стула, симптомы острой или перемежающейся кишечной непроходимости и т. д.
Диагноз перивисцерита основывается преимущественно на данных контрастной рентгеноскопии и рентгенографии полых органов брюшной полости. В некоторых случаях наличие перивисцерита может быть установлено мануальным исследованием (например, в гинекологии). Перивисцерит является косвенным симптомом основного заболевания (например, язвенной, желчнокаменной болезни) или служит критерием для определения операбельности (перигастрит при раке желудка) и т. п. Еще более важно распознавание перивисцерита в тех случаях, когда имеющаяся клиническая картина обусловлена только спаечным процессом, особенно при явлениях относительной или перемежающейся непроходимости кишечника.
Лечение перивисцерита, осложняющих какое-либо заболевание органов брюшной полости или вызванных хронической инфекцией (туберкулез и др.), сводится к ликвидации основного страдания. В целях профилактики спаечного процесса после операций было предложено множество средств — медикаментозных и диетических; однако все они не гарантируют от образования спаек. Редко дает стойкий эффект и разделение их оперативным путем, чаще оно ведет к образованию новых спаек, нередко еще более обширных. Описаны случаи, когда больные подвергались операции по поводу спаечной кишечной непроходимости десятки раз и все же выздоровления не наступало.
Нобль (G. Noble) предложил операцию для профилактики и лечения наступившей уже спаечной непроходимости (см. Нобля операция).
Источник
Туберкулезный перитонит
В настоящее время встречается редко. Возникает большей частью вторично. Инфицирование брюшной полости происходит гематогенным путем из первичных внебрюшинных источников (легкие, перибронхиальные лимфатические узлы), а также переходом процесса из органов брюшной полости и мезентериальных лимфатических узлов, пораженных туберкулезом.
Клиническое течение туберкулезного перитонита хроническое, но может быть острым и подосгрым. Хроническая форма встречается наиболее часто. Чаще имеет место диффузный туберкулезный процесс на брюшине, специфические бугорки рассыпаны по париетальной и висцеральной брюшине. Вся брюшина гиперемирована, имеет отечный бархатный вид. Выделяют экссудативную, слипчивую, язвенно-казеозную и осумкованно-фиброзную формы туберкулезного перитонита, реже встречаются «сухие» формы туберкулезного перитонита.
При туберкулезном перитоните имеет место множественное воспаление туберкулезных бугорков на поверхности брюшины. В зависимости от того, какие процессы превалируют: экссудации или распада, развивается та или иная форма туберкулезного перитонита. Примерно2/3, всех случаев туберкулезного перитонита относится к экссудативной форме. Клиническая картина туберкулезного перитонита развивается исподволь, часто при наличии туберкулезного поражения и другой локализации.
Клиника экссудативного туберкулезного перитонита. Для этой формы перитонита характерно: увеличение живота (в результате накопления в брюшной полости экссудата), похудение, повышение температуры и выраженная чувствительность к туберкулину. Болезнь развивается постепенно. Боли носят разлитой приступообразный характер и часто сопровождаются диспепсическими явлениями (поносы). При значительном (несколько литров) скоплении жидкости в животе наблюдается одышка, что свидетельствует о нарушении гемодинамики. Перкуссия живота при этом выявляет притупление. Брюшная стенка несколько напряжена, болезненна. Экссудативный перитонит в подавляющем большинстве случаев протекает благоприятно.
Для слипчивой формы туберкулезного перитонита характерно волнообразное течение. При обострении состояние больного резко ухудшается, наблюдается выраженная лихорадка. Больные отмечают изжогу, тошноту, рвоту, общую слабость, неустойчивый стул. В отличие от болей при экссудативной форме туберкулезного перитонита, разлитые приступообразного характера боли здесь носят более постоянный и интенсивный характер.
Иногда может отмечаться частичная НК. При нерезко выраженном напряжении мышц брюшной стенки удается прощупать плотные инфильтраты различной формы и величины, не имеющие четких границ. При перкуссии определяется чередование тупости с тимпанитом (феномен «шахматной доски»).
При казеозной форме иногда внутрибрюшинные инфильтраты сливаются с брюшной стенкой в области пупка и при размягчении казеозных масс вскрываются наружу с образованием свища. Отмечаются симптомы НК. Для всех форм туберкулезного перитонита характерны неопределенные боли в животе в течение длительного времени, особенно в области пупка, картина туберкулезной интоксикации: субфебрильная температура, ночные поты, плохой аппетит, быстрая утомляемость, беспричинные поносы, постоянное вздутие живота.
Из осложнений часто встречается рубцовое сужение ТК, которое проявляется продолжительными болевыми схватками в животе и плохим опорожнением кишечника. Может развиваться и картина полной острой НК.
Лечение можно осуществить консервативным и оперативным способом. При консервативном лечении больному создают покой, назначают высококалорийную щадящую пищу, климатотерапию, физиотерапевтическое лечение, стрептомицин, фтивазид, тубазид, солюзид, ПАСК. Обычно такое лечение дает положительный эффект, за исключением тех случаев, когда процесс носит характер осумкованного фиброзного и ггрободного перитонита. В связи с широким применением противотуберкулезных препаратов, обладающих хорошим терапевтическим действием, хирургическое вмешательство применяется только при прободном перитоните и угрожающей НК.
Хронический неспецифический перитонит
Хронический неспецифический перитонит встречается реже туберкулезного перитонита. При этом перитоните больных беспокоят болевые схватки в животе после приема пищи, вздутие живота и задержка опорожнения кишечника. При операции выявляется конгломерат кишечных петель, беспорядочно сращенных друг с другом и заключенных в осумкованную фиброзно-рубцовую пластину. Такой «сросток» кишок почти не устраним и требует консервативное (физиотерапевтическое) лечение.
Адгезивный (слипчивый) перитонит
При этом нечетко отграниченном перитоните развивается спаечный (слипчивый) процесс в брюшной полости между соприкасающимися поверхностями брюшины. Слипчивые процессы — это остаточные явления воспалительных процессов различного происхождения. Эти спаечные процессы часто становятся причиной НК.
Внутрибрюшинные сращения по их виду делят на пять групп:
1) плоскостные;
2) пленчатые;
3) шнуровидные;
4) тракционные;
5) трансформативные (сальниковые).
Такое название последнего вида сращений обусловлены тем, что сальниковые спайки отличаются большим полиморфизмом — структура сальника под влиянием различных воздействий легко изменяется (трансформируется).
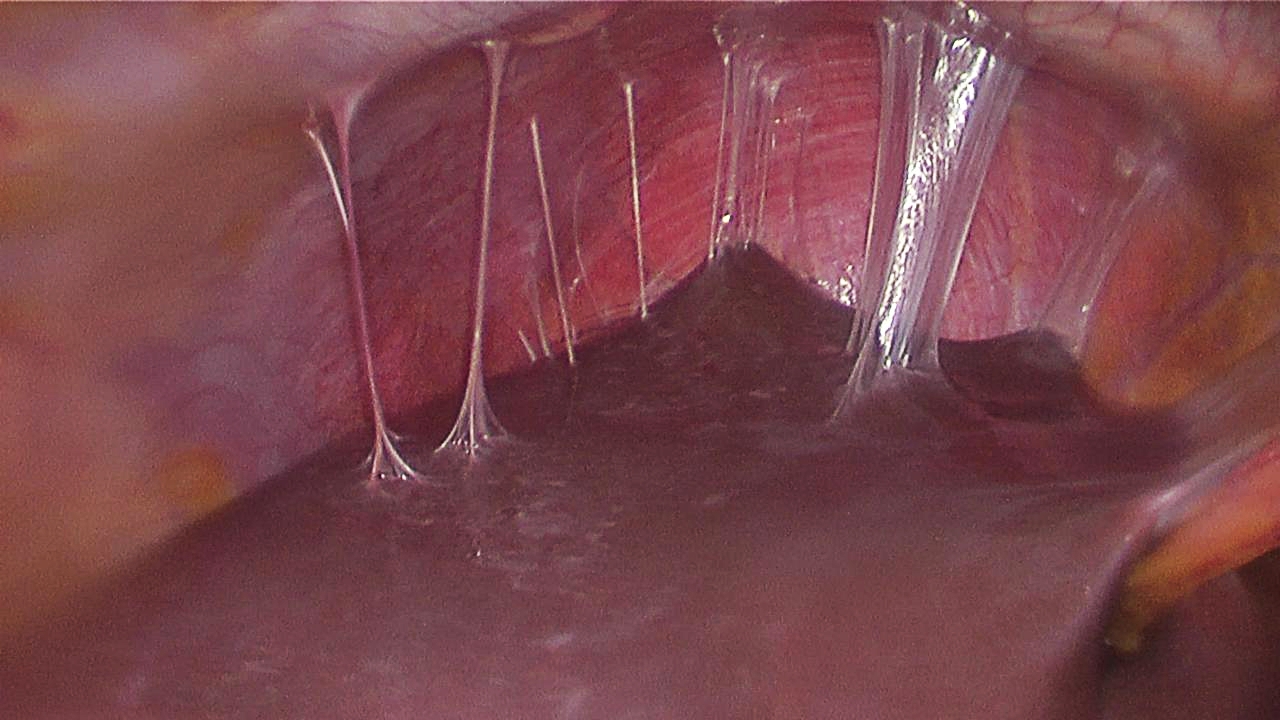
Необходимо отличать сращения воспалительного происхождения от врожденных сращений на почве аномалии развития брюшины. Врожденные сращения и складки брюшины имеют более нежный вид с блестящей поверхностью и четкие границы. Воспалительные сращения более грубые, иногда очень плотные. Они отличаются своим цветом: свежие — красновато-серые, старые — матово-серые. Наиболее частой причиной сращений являются воспалительные процессы (туберкулез, асептический воспалительный процесс при различного рода травмах, в том числе операционной).
У ряда больных такое слипчивое поражение брюшины может сопровождаться хроническим накоплением слизи между кишечными петлями. Клиническая картина такого слипчивого слизистого перитонита (mucoperitonitis adhesiva) весьма сходна с описанным перитонитом. При ограничении процесса большим сальником его пряди оказываются узловато-рубцово измененными [П.Н. Напалков и соавт, 1976]. В центре нередко выявляются участки жирового некроза.
Клиническая картина при адгезивных процессах может быть разнообразной. Иногда больные совсем не предъявляют жалоб. В ряде случаев наблюдаются различные нарушения функций ЖКТ от запоров до хронической НК. Иногда возникает картина острой НК.
Частым симптомом внутрибрюшинных сращений являются боли, которые могут носить разнообразный характер. Усиление болей наступает в зависимости от метеоризма, еды, мышечных напряжений и других факторов. Боли могут быть обусловлены растяжением сращений при усиленной кишечной перистальтике и т.д. При явлениях НК (обусловленных спаечным процессом) показано оперативное вмешательство по жизненным показаниям. В остальных случаях показания к операции ставятся осторожно, так как после разделения сращений через различные промежутки времени возникают новые, часто обусловливающие еще больше жалоб.
При разделении спаек требуется тщательная перитонизация и гемостаз. В ряде случаев приходится прибегать к наложению обходных анастомозов в местах сращений, препятствующих нормальному продвижению кишечного содержимого. При обширных спаечных процессах, нередко повторно возникающих явлениях спаечной НК рекомендуется применять операцию Нобля, которая дает хорошие результаты, особенно у тех больных, которые считались неизлечимыми и много раз подвергались оперативным вмешательствам.
При воспалении придатков матки процесс часто ограничивается малым тазом, но может распрсчлраняться на другие участки брюшины, и тогда возникает неспецифический и специфический перитонит гинекологического происхождения. Последний протекает так же, как и перитонит при других наиболее частых источниках инфекции.
Пельвиоперитонит протекает относительно благоприятно (доброкачественно). Наблюдающиеся в начале болезни тупые боли внизу живота, напряжение мышц передней брюшной стенки, высокая температура тела под влиянием антибиотикотерапии через некоторое время уменьшаются, экссудат рассасывается и наступает выздоровление. При прогрессировании пельвиоперитонита боли постепенно нарастают, появляются симптомы гнойной интоксикации, высокая температура, что требует оперативное вмешательство.
Специфический пельвиоперитонит чаще обусловлен гонококковой микрофлорой. Микробы при этом проникают в брюшную полость из пораженных гонореей придатков матки. Для гонококкового перитонита характерно внезапное начало с болями, которые быстро распространяются на весь живот.
Процесс, как правило, ограничивается полостью малого таза. Больные при этом отмечают интенсивные боли внизу живота, тенезмы, жидкий стул, повышение температуры тела. Живот вздут, при пальпации отмечается напряжение мышц передней брюшной стенки, выявляется симптом Блюмберга—Щеткина. При прямокишечном и влагалищном исследовании выявляют признаки воспаления тазовой брюшины. Из половой щели отмечают выделение серозно-гнойного характера. Диагноз подтверждается бактериологическим исследованием мазка из цервикального канала. Для диагностики важно выяснить тесную связь возникновения заболевания с менструальным периодом. Несмотря на бурное течение, обычно не наблюдается тяжелой интоксикации.
Лечение консервативное. Назначают холод на живот, антибактериальные лекарства, возвышенное положение туловища в кровати, детоксикацию организма. Исходы обычно хорошие. Прогноз всегда бывает благоприятным.
Послеродовые перитониты
В практике чаше всего послеродовый перитонит развивается на фоне вялой послеродовой инфекции. При таком перитоните температура тела повышается до 39 °С, появляются озноб, тошнота, редко рвота. Пульс учащается до 120-140 уд./мин. Язык становится сухим. При послеродовом перитоните напряжение брюшной стенки может отсутствовать.
Отмечаются вздутие живота и умеренная болезненность при пальпации. Симптом Блюмберга—Щеткина выражен слабо. Редко отмечается задержка стула и газов. Нередко появляется зловонный септический понос. При влагалищном исследовании выявляется болезненность матки и придатков. При скоплении гноя в дугласовом пространстве определяется болезненный инфильтрат.
Лечение оперативное.
Пневмококковый перитонит
Пневмококковый перитонит по своей этиологии и клиническому течению отличается от других видов острого перитонита. Это заболевание преимущественно детского возраста. Мальчики в пять раз чаще болеют пневмококковым перитонитом, чем девочки. Частота пневмококкового перитонита составляет 0,6% от всех поступивших в хирургический стационар детей по поводу острых заболеваний органов брюшной полости. Заболевание вызывается диплококком типа пневмококк. Инфекция внедряется гематогенным путем. Допускается возможность проникновения инфекции энтерогенным путем и через влагалище [СД. Терновский, 1979].
Для пневмококкового перитонита характерно острое начало с болями в животе и рвотой. Отмечается напряжение мышц брюшной стенки, однако не столь резко, как при перитонитах иной этиологии. Характерна высокая (до 40 °С) температура.
Частым и патогномоничным признаком считается наличие поноса. Как правило, имеется отчетливый цианоз губ и герпес. Наблюдается необычно высокий лейкоцитоз (40 тыс.). Часто имеет место бронхит.
При пневмококковом перитоните спустя 4-5 дней, в отличие от других перитонитов, может наступить медленное формирование ограниченного перитонита (гнойника). В тех случаях, когда никаких сомнений в диагнозе нет, можно от операции воздержаться и проводить консервативное антибактериальное лечение. В тех случаях, когда имеется хотя бы малейшее сомнение в этиологии перитонита, показано неотложное оперативное вмешательство.
Перейти к списку условных сокращений
Р.А. Григорян
Опубликовал Константин Моканов
Источник
Современная медицина обладает невероятно огромным арсеналом терапевтических, физиотерапевтических, хирургических методов для спасения человеческой жизни. Некоторые из них никогда не оставляют последствий, другие же приводят к каким-либо изменениям в организме почти в ста процентах случаев. Любое вмешательство в организм человека, к сожалению, имеет свои последствия, а любая инфекция, травма или хирургическая операция на органах брюшной полости – вмешательство серьёзное. Именно поэтому приходится так часто сталкиваться с таким заболеванием, как спаечная болезнь в брюшной полости.
Ряд учёных считает, что любая хирургия органов брюшной полости ведёт к образованию спаек, но, к счастью, большая часть из них со временем рассасывается и поэтому пациент не ощущает дискомфорта. Другим же пациентам, в силу определённого строения органов и тканей, везёт меньше, и даже небольшая хирургическая манипуляция или травма может привести к очень серьёзным последствиям.
Причины образования спаек в брюшной полости
Хорошо известно, что практически все органы брюшной полости покрыты нежной полупрозрачной оболочкой, которая называется – брюшина. Она имеет два листка – висцеральный и париетальный, переходящие друг в друга. Брюшина играет важную роль в сохранении гомеостаза организма, коррекции водно-солевого обмена. Кроме того, она выполняет и защитную функцию.
Продольный разрез брюшной полости
При поражении любого органа брюшной полости, в реакцию организма тут же вовлекается брюшина. В попытке отгородить поражённый очаг, брюшина прилипает к зоне воспаления, травмы либо месту операционной раны. В большинстве случаев, по выздоровлению брюшина “становится на место”. Но иногда, при хроническом воспалении, от брюшины к органу формируются белесоватого цвета плёнки – фиброзные тяжи, которые со временем уплотняются и прорастают соединительной тканью. Так проявляет себя спаечная болезнь.
Позднее ткань становится ещё плотнее, она может даже окостеневать и пропитываться солями кальция, а в её толщу могут прорастать сосудистые сплетения и нервные пучки. Спайки окружают внутренние органы подобно паутине, смещают их, иногда образуют перетяжки.

Процесс спаечной болезни
Причины формирования спаек самые разные. Это механические повреждения – удары, колото-резаные ранения, падения с высоты, хирургические операции и манипуляции. Нередко спайки возникают после тяжёлых химических повреждений, таких как ожоги кислотами и щелочами, при излитии желчи при разрыве желчного пузыря, либо желудочного содержимого при травме или прободной язве желудка. Из воспалительных заболеваний брюшной полости к появлению спаек могут привести острый аппендицит, перитонит, холецистит, энтериты различной этиологии.
Симптомы спаечной болезни в брюшной полости
Чаще всего, поражается кишечник. Спайки путаются между кишечными петлями, сдавливают нервы и сосуды, ухудшая кровоснабжение сдавленного участка. Организм борется с недугом, усиливая перистальтику. Появляются давящие переходящие боли, тошнота, рвота, запоры. Задерживающиеся в кишечнике каловые массы начинают бродить, что вызывает усиленное образование газов. Петли кишечника растягиваются всё больше, что вызывает дополнительные болевые ощущения.
Если процесс затрагивает толстую кишку, заболевание начинается с запоров. Если тонкую – с болей, тошноты и рвоты. Рвота при спайках тонкой кишки болезненная, не приносящая облегчения. Тошнота и боли постоянно нарастают. Подобные симптомы могут исчезать и снова повторяться довольно часто. Сдавление кишечника спайками может привести к некротическим процессам в стенке кишки и тогда, для спасения жизни пациента потребуется неотложная операция.
Спаечная болезнь очень разнообразна своей симптоматикой и обычно проявляется постепенно, прогрессивно нарастая. Иногда, заболевание может обратить на себя внимание спустя долгие годы после операции, а в ряде случаев и вовсе оказаться случайной находкой.
Диагностика спаечной болезни в брюшной полости
Поставить диагноз “спаечная болезнь” бывает довольно трудно. Для начала нужно вспомнить, не перенёс ли пациент в последнее время каких-либо травм, операций, воспалительных заболеваний органов брюшной полости. После сбора жалоб и анамнеза, пациент направляется на контрастное рентген-обследование. Если спаечный процесс зашёл далеко и сформировалась кишечная непроходимость, рентгенография покажет нам наличие специфических образований – чаш Клойбера.
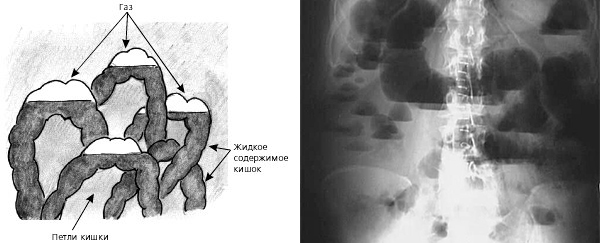
Чаши Клойбера
Современные методы диагностики, такие как УЗИ органов брюшной полости, магнитно-резонансная томография, электрогастроэнтерография значительно облегчают выявление данного заболевания. Они позволяют визуализировать положение внутренних органов и влияние на них спаечного процесса.
При малой информативности вышеуказанных способов, используется лапароскопическое обследование. Суть метода заключается в ведении миниатюрных видеокамер и манипуляторов в брюшную полость через небольшие разрезы передней брюшной стенки. Манипуляторы позволяют заглянуть за различные органы и достичь самых труднодоступных отелов брюшной полости. Метод лапароскопии позволяет сразу же перейти от обычного наблюдения к хирургическому лечению спаечной болезни. По сути, лапараскопия это та же операция, только куда менее травматичная.
Лечение
Лечение спаечной болезни в брюшной полости разделяется на консервативное, оперативное и превентивное.
Консервативное лечение назначается при лёгком хроническом течении болезни, которая даёт только периодические болевые приступы и запоры без серьёзного нарушения проходимости кишечника. В таких случаях пациенту назначается специальная диета, направленная на умеренное усиление перистальтики и уменьшение газообразования. Эффективно применение дробного питания – приём пищи небольшими порциями через короткие промежутки времени. Питаться следует в одинаковое время, ежедневно соблюдая режим питания.
Необходимо исключить такие продукты как газированные напитки, виноград, капусту, бобовые, молоко и его производные, острые блюда. Голодание при спаечной болезни категорически противопоказано! При частых и длительных запорах применяются слабительные средства. Вполне оправдан приём пробиотиков и ферментных препаратов, улучшающих процессы пищеварения.
Кроме особых диет, спаечная болезнь лечится физиотерапевтическими методами лечения: электрофорез с ферментами, растворяющими спайки, парафиновые, грязевые, озокеритовые аппликации. При лёгкой степени поражения внутренних органов эффективны курсы специальной лечебной физкультуры, позволяющей “растянуть” фиброзные тяжи. По согласованию с лечащим врачом, возможно проведение фитотерапии.
Оперативное лечение применяется при неэффективности консервативной терапии с длительным сохранением болей и нарушении стула, а так же в экстренных ситуациях в случае непроходимости кишечника.
Если кишечник проходим, проводится лапараскопическая операция. Посредством миниатюрных видеокамер и специальных манипуляторов производится выведение поражённых органов и рассечение спаек. В таких ситуациях могут использоваться также и методы лазеротерапии – рассечение спаек лазерным лучом, аквадиссекции – использование водной струи под высоким давлением, электрохирургии – иссечение фиброзных перетяжек электроножом.
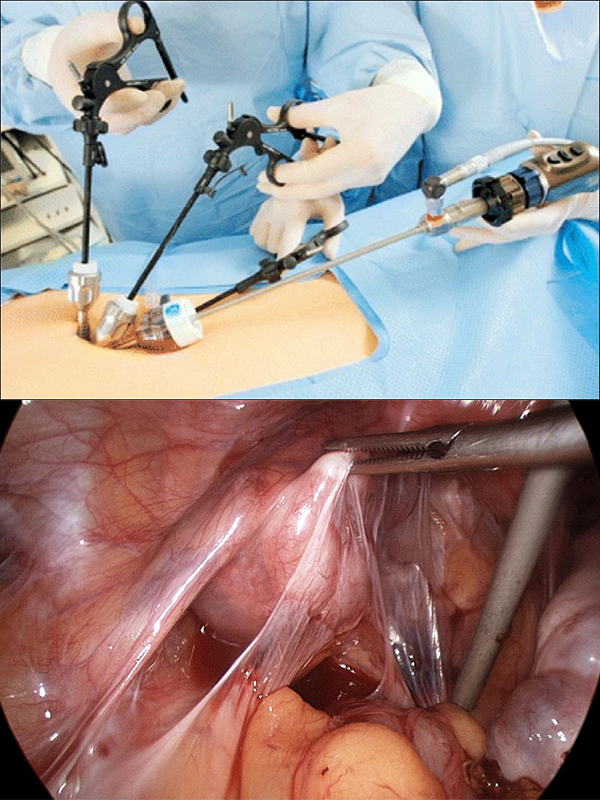
Метод лапароскопии
При непроходимости кишечника возможна лапаротомия – “классический” хирургический доступ, при котором производится не только иссечение спаек, но и резекция некротизированного участка защемлённой кишки. Кроме того, производится фиксация кишечных петель в функционально выгодном положении, для того, чтобы в случае повторного формирования кишечных спек избежать ущемления ими участка кишечной петли.
Превентивное лечение заключается в недопущении возникновения болезни у людей с риском её развития либо максимальном уменьшении её последствий. Для снижения риска возникновения спаечной болезни в хирургии органов брюшной полости активно используются фибринолитики – препараты разрушающие фибрин – основной компонент фиброзных спаечных тяжей, антикоагулянты – не позволяющие формироваться кровяным сгусткам, протеолитические ферменты – препараты, рассасывающие ткани спаек, а так же различные противовоспалительные средства и антибиотики.
Заключение
В заключении хотелось бы добавить, что никакое, даже самое современное лечение не сравнится с правильной профилактикой болезни. Чтобы лишний раз не попадать под нож хирурга, необходимо понять, что любая серьёзная болезнь внутренних органов, как холецистит, аппендицит, панкреатит, травмы органов брюшной полости не лечится дома. Нередко попытка лечения острых заболеваний брюшной полости “бабушкиными травками” или “газетными рецептами” приводят к недопустимой потере времени и могут закончиться фатально. В случае болей в животе, тошноты, рвоты, желтухи никогда не стесняйтесь обратиться в поликлинику или вызвать врача на дом. Иногда это обращение может спасти Ваши жизнь и здоровье.
Источник