Смерть от рожистого воспаления
Рожа- инфекционное заболевание слетальным исходом (клинический случай)
Федянина Виктория Валерьевна, студент;
Глушкова Екатерина Николаевна, старший лаборант
Южно-Уральский государственный медицинский университет (г. Челябинск)
Беспалова Марина Константиновна, врач-инфекционист, заведующая отделением
МБУЗ г. Челябинска городская клиническая больница № 8
Ратникова Людмила Ивановна, доктор медицинских наук, профессор, заведующая кафедрой;
Шип Степан Александрович, кандидат медицинских наук, доцент, ассистент
Южно-Уральский государственный медицинский университет (г. Челябинск)
В статье приводится клинический случай рожи с летальным исходом. Данный случай рожи отличает изначально тяжелое состояние пациентки: выраженная интоксикация, обширная площадь поражения, буллезно-геморрагический характер местного воспаления, некрозы. Отягощающими коморбидными факторами послужили: сердечно-сосудистая патология, ожирение, сахарный диабет, трофическая язва, микоз. Приведены иллюстрации (фотографии).
Ключевые слова: рожа, клинический случай, летальный исход, коморбидность, erysipelas, clinical case, the lethal outcome, comorbidity
Тяжелые патологические процессы в живом организме нередко приводят к декомпенсации имеющихся фоновых соматических заболеваний [1, 2, 3]. В клинической практике пусковым фактором декомпенсации неинфекционных заболеваний нередко служат инфекционные болезни [4, 5, 6, 7]. Рожа является инфекционным заболеванием преимущественно стрептококковой этиологии с выраженной гендерной специфичностью [8, 9, 10, 11, 12]. Инфекционный процесс при роже характеризуется значительной тяжестью течения, трудностью дифференциальной диагностики и высоким риском осложнений [13, 14, 15, 16, 17]. Проблема рожи как инфекционного заболевания поражающего преимущественно лиц старших возрастных групп определяется, кроме всего прочего, высокой частотой различной коморбидной патологии [18, 19, 20, 21, 22]. Кроме того, существуют значительные сложности в выборе оптимальной патогенетической терапии у больных с диагнозом «рожа» [23, 24, 25].
Между тем, выработка практических навыков очень важна для формирования профессиональных компетенций специалиста, проходящего обучение в вузе [26, 27, 28]. Особенно актуальны практические навыки в профессии врача [29, 30]. Обучение по дисциплине инфекционные болезни является обязательным для будущего медика [31, 32].
В статье приводится клинический случай рожи с летальным исходом, курацию которого проводил обучающийся медицинского университета, с целью повышения своих профессиональных компетенций по инфекционным болезням.
Случай из практики: Больная Ф., 63 года, поступила в отделение реанимации и интенсивной терапии инфекционного стационара 17 окт.
Жалобы при поступлении: отечность, гиперемия, болезненность правой нижней конечности, повышение температуры тела до 39,6оС, общая слабость, недомогание.
Анамнез заболевания: Считает себя больной с 15 окт., когда заметила гиперемию и отечность правой нижней конечности; 16 окт. местные проявления нарастали; 17 окт. на фоне увеличения площади воспалительного очага присоединилась лихорадка до 39,6ºС, вызвала бригаду СМП и была доставлена в приемный покой инфекционного стационара.
Эпидемиологический анамнез: Контакт с инфекционными больными отрицает, проживает в квартире (2 человека), за границу не выезжала. Рожа впервые. Провоцирующие факторы указать затрудняется.
Анамнез жизни: Сопутствующие заболевания: гипертоническая болезнь, ожирение, трофическая язва на правой голени. Операция по поводу внематочной беременности. Травма в анамнезе – резаная рана средней трети правого бедра. Вирусные гепатиты, ВИЧ – отрицает. Аллергоанамнез не отягощён.
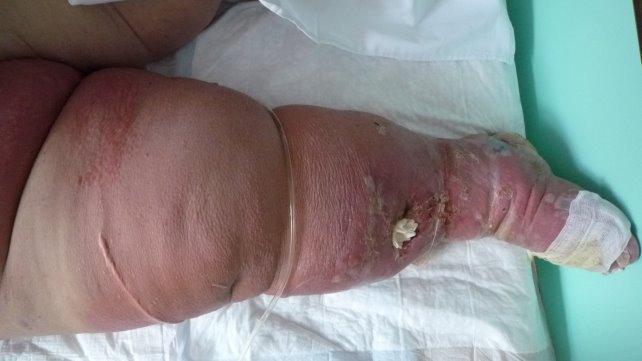
Локальный статус (см. рис. 1-3): В области правой нижней конечности (стопа, голень, бедро, область паха) наблюдается гиперемия с четкими границами, на фоне которой в области стопы и голени имеются буллы с серозным и серозно-геморрагическим содержимым. На внутренней поверхности правого голеностопного сустава – зона формирующегося некроза. На передней поверхности правой голени – трофическая язва размером 3 х 4 см с серозным отделяемым. Микоз кожи стоп, онихомикоз (клинически), гиперкератоз кожи стоп.

Рис. 1. Первичная распространённая рожа (правая нижняя конечность (стопа, голень, бедро), паховая область), буллезно-геморрагическая форма; 7 сутки от начала заболевания
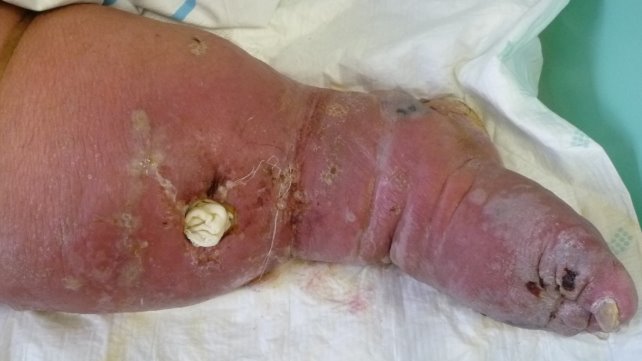
Рис. 2. Серозно-геморрагический характер воспаления; трофическая язва на передней поверхности голени; онихомикоз; 7 сутки от начала заболевания
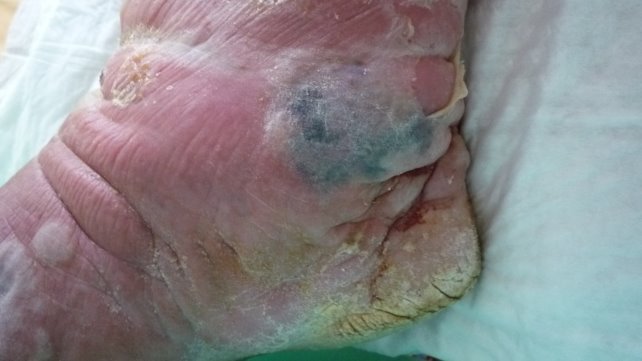
Рис. 3. Серозно-геморрагический характер воспаления; зона формирующегося некроза по внутренней поверхности голеностопного сустава; микоз кожи стоп (клинически); 7 сутки от начала заболевания
Динамика развития заболевания: 17 окт. (на момент поступления): Общее состояние тяжелое, сознание ясное, вялая, гиподинамичная, на вопросы отвечает. Кожные покровы бледноватые, сухие, тургор сохранен. Правая нижняя конечность отёчна, гиперемирована, болезненна при пальпации. На передней поверхности правой голени имеется трофическая язва с серозно-гнойным отделяемым. Дыхание самостоятельное, ЧДД 22-24 в мин., насыщение гемоглобина кислородом 95-97 % на воздухе. Тоны сердца приглушены, правильного ритма. ЧСС 120 в мин., АД 150 и 100 мм. рт. ст. Стула не было, моча выводится катетером, диурез 300 мл.
18 окт.: общее состояние без существенной положительной динамики, площадь гиперемии и болезненность в месте воспаления нарастает, насыщение гемоглобина кислородом 92-94 % на воздухе, ЧСС 100 в мин., стула нет, моча выводится катетером 1300 мл.
20 окт.: Состояние тяжёлое, к жалобам присоединилась одышка смешанного характера. В сознании, энцефалопатия. На тыльной поверхности правой стопы на фоне гиперемии идет формирование некрозов. Дыхание самостоятельное, одышка нарастает, ЧДД 26 в мин., насыщение гемоглобина кислородом 92-91 % на воздухе. ЧСС 85 в мин., АД 170 и 100 мм. рт. ст. Живот вздут, стула нет, диурез крайне снижен (50 мл.).
21 окт.: в связи с нарастающей дыхательной недостаточностью больная была переведена на ИВЛ.
22 окт.: на фоне нарастающей полиорганной недостаточности наступил летальный исход.
Заключительный клинический диагноз (основной): первичная распространённая рожа (правая нижняя конечность (стопа, голень, бедро), паховая область), буллезно-геморрагическая форма, тяжелое течение. Осложнение: сепсис, синдром полиорганной недостаточности, летальный исход.
Данные дообследования:
Общий анализ крови 17 окт.: RBC – 4,06 х 10^12/л; WBC – 22,8 х 10^9/л; PLT – 163 х 10^9/л, LYM – 1,0 х 10^9/л (4,6 %); GRAN – 21,4 х 10^9/л (93,8 %).
Общий анализ мочи 18 окт.: цвет желтый, мутная, реакция кислая, уд. вес – 1029, белок – 0,165 г/л, глюкоза – отрицат., ацетон – положит.; лейкоциты -5-6, эритроциты – 4-6, цилиндры зернистые – 3-4 в п. зр.
Коагулограмма 17 окт.: ПТИ-94 %, АЧТВ 25”
Коагулограмма 20 окт.: ПТИ 87 %, МНО 1,2, АЧТВ 45”
Иммунохимия 20 окт.: прокальцитонин – 18,050 нг/мл – высокий риск сепсиса (N 0,000-0,046).
Биохимическое исследование крови 18 окт.: К+ – 4,15 ммоль/л (N 3,3-5,5), Na+ – 139,5 ммоль/л (N 133-153), АЛАТ – 24 Ед/л (N 0-40), АСАТ – 59 Ед/л (N 0-40), билирубин общий – 15,1 мкмоль/л (N 1,7-21), билирубин прямой – 6,3 мкмоль/л (N 1,71-3,4), КФК – 1170 Ед/л (N 0-171), амилаза – 49 Ед/л (N 0-100), креатинин – 239 мкмоль/л (N 53-115), глюкоза – 8,5 ммоль/л (N 3,9-6,4), мочевина – 23,5 ммоль/л (N 2,8-8,1), щелочная фосфатаза – 180 Ед/л (N 3-258), общий белок – 61,1 г/л (N 66-88), КФК-МБ-33.3 Ед/л (N 0-24).
Биохимическое исследование крови 21 окт.: К+ – 4,9 ммоль/л (N 3,3-5,5), Na+ – 140 ммоль/л (N 133-153), АЛАТ – 24 Ед/л (N 0-40), АСАТ – 59 Ед/л (N 0-40), билирубин общий – 11,2 мкмоль/л(N 1,7-21), билирубин прямой – 7,5 мкмоль/л (N 1,71-3,4), амилаза – 70 Ед/л, креатинин – 265 мкмоль/л (N 53-115), мочевина – 29,4 ммоль/л (N 2,8-8,1), щелочная фосфатаза – 176 Ед/л (N 3-258), общий белок – 59,8 г/л (N 66-88).
Газово-электролитный состав крови 17 окт.: рН – 7,329, рСО2-42,8, рО2-23,9, ctHb – 147g/L, sO2-28 %, FO2Hb – 27,6 %, FCOHb – 0,7 %, К+ – 2,5 ммоль/л, Na+ – 137 ммоль/л, Са2+ – 0,37 ммоль/л, Cl- – 96 ммоль/л.
Рентгенография органов грудной клетки 17 окт.: легочные поля без видимых очаговых и инфильтративных теней, легочный рисунок диффузно усилен за счёт сосудистого компонента.
Маркёры вирусных гепатитов 19 окт.: HBsAg – не обнаруж., aнти-HCV-сум. – не обнаруж.
Осмотр гнойного хирурга 17 окт. – инфицированная трофическая язва правой голени.
Осмотр терапевта 18 окт. – гипертоническая болезнь III ст., АГ 2 ст. ИБС. Стенокардия III функциональный класс, ХСН IIБ. Хронический бронхит вне обострения.
Осмотр абдоминального хирурга 19 окт. – убедительных данных за острую хирургическую патологию органов брюшной полости нет.
Осмотр эндокринолога 21 окт.: – стрессовая гипергликемия, сахарный диабет?, экзогенно-конституциональное ожирение (ЭКО) 3 ст. по ВОЗ (морбидное).
УЗИ органов брюшной полости 21 окт.: – не исключается кишечная непроходимость.
Назначенная стартовая терапия: реамберин 1,5 % – 500 мл в/в кап.; магния сульфат 250 мг/мл на 400 мл ацесоль в/в кап.; цефтриаксон 2,0 х 2 р/сут. в/в стр. на 20,0-0,9 % раствора NaCl; пентоксифиллин 5 мл на 400 мл раствора NaCl; лефлобакт 500мг по 1 т 2 р/сут. per os; омепразол 20,0 per os; диклофенак 75 мг в/м; гепарин 2500 Ед п/к живота; лоратадин 0,01 по 1 т per os.
Последующая коррекция лечения: Смена этиотропной терапии: меронем 2,0 в/в линеомат 10 мл/час 2 р/сут; ротомокс 400 мг в/в. Коррекция инфузионной терапии, глюкокортикостероиды, коррекция АД, стимуляция диуреза.
Заключение куратора относительно пациента: Описанный клинический случай рожи отличает изначально тяжелое состояние пациентки: выраженная интоксикация, обширная площадь поражения, буллезно-геморрагический характер местного воспаления, некрозы. Отягощающими факторами послужили имеющиеся различные коморбидные состояния: сердечно-сосудистая патология, ожирение, сахарный диабет, трофическая язва, микоз. Всё вышеперечисленное негативно сказалось на течении основного заболевания, способствовало развитию синдрома полиорганной недостаточности, что, к сожалению, привело к летальному исходу, несмотря на проводимую интенсивную терапию в условиях ОРИТ.
Литература:
- Сафронова Э. А., Горфинкель А. Н., Запольских Л. Г., Давыдова Е. В., Соколова Т. А., Шадрина И. М., Глушкова Е. Н., Думин Н. М., Елисеев В. А. Морфологические особенности синоатриального узла у пациентов с ишемической болезнью сердца // Научный альманах. – 2016. – № 2-3 (16). – С. 141-146.
- Михеева Т. В., Ратникова Л. И., Шип С. А. Патогенетическое значение продукции оксида азота в развитии дегидратации при сальмонеллезе // Известия высших учебных заведений. Уральский регион. – 2015. – № 3. – С. 102-105.
- Сафронова Э. А., Давыдова Е. В., Соколова Т. А., Шадрина И. М., Глушкова Е. Н., Елисеев В. А. Влияние нитроглицерина на содержание активных форм кислорода у пациентов с нестабильной стенокардией // Научный альманах. – 2016. – № 4-3 (18). – С. 371-374.
- Шип С. А., Ратникова Л. И. Свободно-радикальные окислительные процессы в организме // Известия высших учебных заведений. Уральский регион. – 2015. – № 2. – С. 105-109.
- Леванович В. В., Тимченко В. Н. Эволюция стрептококковой инфекции: руководство для врачей. – СПб.: СпецЛит, 2015. – 495 с.
- Ратникова Л. И., Шип С. А. Клинические проявления, интенсивность процессов перекисного окисления липидов и особенности синтеза оксида азота у больных рожей // Журнал инфектологии. – 2011. – № 2. – С. 47-51.
- Шип С. А., Ратникова Л. И., Михеева Т. В. Продукция оксида азота при гастроинтестинальных формах сальмонеллеза // Инфекционные болезни. – 2016. – Т. 14. № 1. – С. 19-23.
- Ратникова Л. И., Шип С. А., Дубовикова Т. А. Современные аспекты рожи как первичной формы неинвазивной стрептококковой инфекции // Эволюция стрептококковой инфекции: руководство для врачей / Л. Н. Аббакумова, Ю. С. Александрович, Т. В. Антонова и др.; под ред. В. В. Левановича, В. Н. Тимченко. – СПб.: СпецЛит, 2015. – 495 с. – Гл. 20. – С. 337-377.
- Шип С. А., Ратникова Л. И. Рожа как вариант неинвазивной стрептококковой инфекции: клинические аспекты // Известия высших учебных заведений. Уральский регион. – 2014. – № 2. – С. 132-142.
- Шип С. А., Ратникова Л. И. Эпидемиология рожи как клинического варианта неинвазивного стрептококкоза // Эпидемиология и инфекционные болезни. Актуальные вопросы. – 2012. – № 1. – С. 34-37.
- Ратникова Л. И., Дубовикова Т. А., Шип С. А., Жамбурчинова А. Н. Гендерные особенности рожи // Эпидемиология и инфекционные болезни. – 2011. – № 4. – С. 36-40.
- Ратникова Л. И., Дубовикова Т. А., Шип С. А., Лаврентьева Н. Н. Гендерные особенности и современные аспекты в терапии рожи // Известия высших учебных заведений. Уральский регион. – 2010. – № 1. – С. 80-85.
- Ратникова Л. И., Шип С. А., Иванькова Г. И., Михеева Т. В., Мисюкевич Н. Д. Дифференциальная диагностика рожи с заболеваниями хирургического профиля // Журнал инфектологии. – 2016. – Т. 8. № S2. – С. 80-81.
- Ратникова Л. И., Шип С. А., Беспалова М. К., Гарифанова А. Р. Рожа как вариант неинвазивной стрептококковой инфекции и коморбидные кожные болезни // Universum: медицина и фармакология. – 2016. – № 6 (28). – С. 4.
- Шип С. А. Особенности синтеза оксида азота и состояние процессов свободнорадикального окисления у больных рожей. Автореф. дисс. канд. мед. наук. М., 2011.
- Шип С. А. Клиника и эпидемиологическая характеристика рожи на современном этапе // В книге: АСПИРАНТСКИЕ ЧТЕНИЯ – 2010 Материалы докладов Всероссийской конференции. ГОУ ВПО «СамГМУ Росздрава». – 2010. – С. 142-143.
- Ратникова Л. И., Шип С. А., Дубовикова Т. А., Жамбурчинова А. Н. Современные клинико-лабораторные и гендерные особенности рожи // Известия высших учебных заведений. Уральский регион. – 2011. – № 3. – С. 107-110.
- Ратникова Л. И., Шип С. А., Беспалова М. К., Гарифанова А. Р., Круглова М. А., Мининкова Н. С. Клинико-эпидемиологические особенности рожи как варианта неинвазивной стрептококковой инфекции в городе Челябинске // Журнал инфектологии. – 2016. – Т. 8. № S2. – С. 80.
- Шип С. А., Ратникова Л. И., Беспалова М. К., Гарифанова А. Р. Коморбидность рожи как варианта неинвазивной стрептококковой инфекции и хронической лимфовенозной недостаточности // Молодой ученый. – 2016. – № 10. – С. 555-559.
- Шип С. А., Ратникова Л. И., Беспалова М. К., Гарифанова А. Р. Рожа как вариант неинвазивной стрептококковой инфекции и коморбидные кожные болезни // Сборники конференций НИЦ Социосфера. – 2016. – № 35. – С. 34-36.
- Шип С. А., Ратникова Л. И. Рожа как разновидность стрептококковой инфекции и проблема коморбидных состояний // Вестник Совета молодых учёных и специалистов Челябинской области. – 2016. – Т. 2. № 3 (14). – С. 73-78.
- Ратникова Л. И., Шип С. А., Беспалова М. К., Гарифанова А. Р. Коморбидность рожи и эндокринных заболеваний // Научный альманах. – 2016. – № 5-3 (19). – С. 341-346.
- Шип С. А., Беспалова М. К. Значение процессов липопероксидации в развитии местных воспалительных изменений при роже // Известия высших учебных заведений. Уральский регион. – 2014. – № 3. – С. 121-127.
- Шип С. А. Новые аспекты патогенеза рожи и перспективные направления терапии // Известия высших учебных заведений. Уральский регион. – 2010. – № 4. – С. 98-100.
- Шип С. А. Изучение клинико-эпидемиологических особенностей рожи в г. Челябинске как основа создания единого электронного реестра данной категории больных с целью повышения эффективности диагностических и лечебно-профилактических мероприятий // В сборнике: Материалы VII международной (XIV итоговой) научно-практической конференции молодых ученых – 2016. – С. 102-103.
- Ратникова Л. И., Шип С. А., Мисюкевич Н. Д. Лекции в техническом вузе – нужны ли они студентам? // Образование и воспитание. – 2016. – № 2 (7). – С. 71-75.
- Шип С. А., Мисюкевич Н. Д., Ратникова Л. И. Лекция – основная форма учебного процесса в вузе, ее востребованность среди студентов гуманитарных специальностей // Известия высших учебных заведений. Уральский регион. – 2016. – № 1. – С. 97-102.
- Шип С. А., Ратникова Л. И. Расширенные видеолекции (РАВИЛ) -инновационный метод повышения качества образования // В сборнике: Оптимизация высшего медицинского и фармацевтического образования: менеджмент качества и инновации Материалы IV Всероссийской (VII внутривузовской) научно-практической конференции. – 2016. – С. 155-158.
- Ратникова Л. И., Шип С. А., Мисюкевич Н. Д. Лекции в медицинском вузе – нужны ли они студентам? // Педагогика высшей школы. – 2016. – № 1 (4). – С. 100-104.
- Шип С. А. Расширенные видеолекции (РАВИЛ) в учебном процессе кафедры инфекционных болезней ЮУГМУ как способ организации дистанционного образования // В сборнике: Материалы VII международной (XIV итоговой) научно-практической конференции молодых ученых – 2016. – С. 104-106.
- Ратникова Л. И., Шип С. А. Востребованность расширенных видеолекций в непрерывном медицинском образовании по специальности «инфекционные болезни» // Непрерывное медицинское образование и наука. – 2016. – Т. 11. № 2. – С. 17-20.
- Аклеев А. А., Аксенов А. В., Красильникова И. В., Пешиков О. В., Пешикова М. В., Ратникова Л. И., Тур Е. В., Шип С. А., Шлепотина Н. М. Преемственность в изучении ВИЧ-инфекции в Южно-Уральском государственном медицинском университете // Вестник Совета молодых учёных и специалистов Челябинской области. – 2016. – Т. 2. № 3 (14). – С. 4-11.
Основные термины (генерируются автоматически): летальный исход, правая нижняя конечность, трофическая язва, III, правая голень, инфекционное заболевание, насыщение гемоглобина, рожа, сахарный диабет, челябинск.
Источник
У этого термина существуют и другие значения, см. Рожа.
Ро́жа, ро́жистое воспаление (от польск. róża, лат. erysipelas, греч. ἐρυσίπελας означает «красная кожа») – острое, нередко рецидивирующее инфекционное заболевание, вызываемое бета-гемолитическим стрептококком группы A[3]. Проявляется покраснением участка кожи, обычно на голени или на лице, и сопровождается общей интоксикацией с повышением температуры. В большинстве случаев поддаётся излечению.
По распространенности в современной структуре инфекционной патологии рожа занимает 4-е место – после острых респираторных заболеваний, кишечных инфекций и вирусных гепатитов; особенно часто она регистрируется в старших возрастных группах. Примерно треть пациентов составляют больные рецидивирующей рожей, в основном женщины.
Внешние признаки[править | править код]
Инкубационный период длится от 3 до 5 дней. Начало болезни острое, внезапное. В первые сутки более выражены симптомы общей интоксикации (сильная головная боль, озноб, слабость, возможны тошнота, рвота, повышение температуры до 39-40 °C).
Эритематозная форма. Через 6-12 часов от начала заболевания появляется чувство жжения, боль распирающего характера, на коже – покраснение (эритема) и отёк в месте воспаления. Поражённый рожей участок чётко отделяется от здорового возвышенным резко болезненным валиком. Кожа в области очага горячая на ощупь, напряжена. Если есть мелкоточечные кровоизлияния, то говорят об эритематозно-геморрагической форме рожи.
При буллёзной роже на фоне эритемы в различные сроки после её появления образуются буллёзные элементы – пузыри, содержащие светлую прозрачную жидкость. Позднее они спадают, образуя плотные бурые корки, отторгающиеся через 2-3 недели. На месте пузырей могут образоваться эрозии и трофические язвы.
Все формы рожи сопровождаются поражением лимфатической системы – лимфаденитом, лимфангитом.
Первичная рожа чаще локализуется на лице, рецидивирующая – на нижних конечностях. Различают ранние (до 6 месяцев) и поздние (свыше 6 месяцев) рецидивы. Развитию их способствуют сопутствующие заболевания. Наибольшее значение имеют хронические воспалительные очаги, заболевания лимфатических и кровеносных сосудов нижних конечностей (флебит, тромбофлебит, варикозное расширение вен), заболевания с выраженным аллергическим компонентом (бронхиальная астма, аллергический ринит), заболевания кожи (микозы, периферические язвы). Рецидивы возникают и в результате действия неблагоприятных профессиональных факторов.
Длительность заболевания: местные проявления эритематозной рожи проходят к 5-му – 8-му дню болезни, при других формах могут держаться более 10-14 дней. Остаточные проявления рожи – пигментация, шелушение, пастозность кожи, наличие сухих плотных корок на месте буллёзных элементов. Возможно развитие лимфостаза, приводящее к слоновости конечностей.
Возбудители[править | править код]
Рожа – широко распространённая стрептококковая инфекция мягких тканей. Рожистое воспаление может вызвать любой серовар бета-гемолитического стрептококка группы A. Стрептококки относительно устойчивы к условиям внешней среды. Спорадический рост заболеваемости наблюдается в летне-осенний период, входными воротами инфекции служат мелкие травмы, ссадины, потёртости.
Источником инфекции является больной любой формой стрептококковой инфекции или стрептококконоситель. Отмечается особая избирательная восприимчивость или предрасположенность к роже. Некоторые люди болеют многократно, так как формирующийся иммунитет нестойкий. Проникают стрептококки в организм через небольшие повреждения кожи и слизистых. Возможно экзогенное инфицирование (загрязненные инструменты, перевязочный материал), а также из хронических стрептококковых очагов инфекции (например, у больных с хроническим тонзиллитом). При этом решающее значение имеет состояние реактивности организма, обусловливающее широкие колебания восприимчивости к инфекционным возбудителям, в частности к стрептококкам.
Стрептококки и их токсины, всасываясь, в месте внедрения вызывают развитие воспалительного процесса, который проявляется отёком, эритемой, клеточной инфильтрацией кожи и подкожной клетчатки. При этом часто отмечается ломкость сосудов, приводящая к точечным кровоизлияниям.
В возникновении рецидивов рожи на одном и том же месте имеют значение аллергическая перестройка и сенсибилизация кожи к гемолитическому стрептококку. Снижение общей резистентности организма способствует присоединению сопутствующей микробной флоры, прогрессированию процесса и осложнению рожи. Однако в последние годы выяснено, что важную роль в патогенезе рожи у перенесших первичную и особенно повторную и рецидивирующую рожу имеет стафилококковая флора, что необходимо учитывать при назначении лечения.
Воспалительный процесс может быть на любом участке тела, но чаще локализуется на коже лица и голенях. На слизистых оболочках рожистое воспаление бывает редко.
Классификация[править | править код]
Современная клиническая классификация рожи предусматривает выделение следующих форм болезни.
- По характеру местных поражений:
- эритематозная;
- эритематозно-буллёзная;
- эритематозно-геморрагическая;
- буллёзно-геморрагическая.
- По степени интоксикации (тяжести течения):
- лёгкая;
- средней тяжести;
- тяжёлая.
- По кратности течения:
- первичная;
- повторная;
- рецидивирующая (часто и редко, рано и поздно).
- По распространённости местных проявлений:
- локализованная;
- распространённая;
- блуждающая (ползучая, мигрирующая);
- метастатическая.
Дифференциальная диагностика[править | править код]
Рожу дифференцируют от многих инфекционных, хирургических, кожных и внутренних заболеваний: эризипелоида, сибирской язвы, абсцесса, флегмоны, панариция, флебитов и тромбофлебитов, облитерирующего эндартериита с трофическими нарушениями, экземы, дерматита, токсикодермии и других кожных заболеваний, системной красной волчанки, склеродермии, болезни Лайма (боррелиоз) и др.
При постановке клинического диагноза рожи принимают во внимание острое начало заболевания с лихорадкой и другими проявлениями интоксикации, чаще опережающими возникновение типичных местных явлений (в ряде случаев возникающими одновременно с ними), характерную локализацию местных воспалительных реакций (нижние конечности, лицо, реже – другие области кожных покровов), развитие регионарного лимфаденита, отсутствие выраженных болей в покое.
Клиническая картина[править | править код]
Инкубационный период может быть установлен лишь при посттравматической роже, в этих случаях он продолжается от нескольких часов до 3-5 дней. Более чем в 90 % случаев рожа начинается остро, больные указывают не только день, но и час её возникновения.
Общетоксический синдром предшествует локальным изменениям. Быстрый подъём температуры сопровождается ознобом, нередко сотрясающим. Выявляются выраженные признаки интоксикации – головные боли, головокружение, слабость, тошнота, возможна рвота. В тяжёлых случаях могут быть судороги и бред. Через 10-20 часов от начала болезни появляются местные симптомы.
Сначала больные испытывают на ограниченных участках зуд, чувство потения, стягивание кожи. Затем в этих местах появляются припухлость, боль, соответствующие развитию регионарного лимфаденита, иногда с лимфостазом (на внутренней стороне бедра). Боли больше всего выражены при роже волосистой части головы. Довольно часто возникают боли в области регионарных лимфатических узлов, усиливающиеся при движении. Затем появляется покраснение кожи (эритема) с отёком.
На поражённом участке формируется пятно яркой гиперемии с чёткими неровными границами в виде «языков пламени» или «географической карты», отёком, уплотнением кожи. Очаг горячий и слегка болезненный на ощупь. При расстройствах лимфообращения гиперемия имеет цианотичный оттенок, при трофических нарушениях дермы с лимфовенозной недостаточностью – буроватый. После надавливания пальцами на область эритемы краснота под ними исчезает на 1-2 с. Из-за растяжения эпидермиса эритема лоснится, по её краям кожа несколько приподнята в виде периферического инфильтрационного валика. Одновременно в большинстве случаев, особенно при первичной или повторной роже, наблюдают явления регионарного лимфаденита: уплотнение лимфатических узлов, их болезненность при пальпации, ограничение подвижности. У многих больных проявляется сопутствующий лимфангит в виде узкой бледно-розовой полоски на коже, соединяющей эритему с регионарной группой лимфатических узлов.
Со стороны внутренних органов можно наблюдать приглушённость сердечных тонов, тахикардию, артериальную гипотензию. В редких случаях появляются менингеальные симптомы.
После начала лечения, лихорадка, различная по высоте и характеру температурной кривой, и другие проявления токсикоза обычно сохраняются 5-7 дней, а иногда и несколько дольше. При снижении температуры тела наступает период реконвалесценции. Обратное развитие местных воспалительных реакций возникает после нормализации температуры тела: эритема бледнеет, её границы становятся нечёткими, исчезает краевой инфильтрационный валик. Спадает отёк, уменьшаются и проходят явления регионарного лимфаденита. После исчезновения гиперемии наблюдают мелкочешуйчатое шелушение кожи. Местные проявления рожи исчезают к 10-му – 14-му дню болезни, могут длительно сохраняться пастозность и пигментация кожи. В некоторых случаях регионарный лимфаденит и инфильтрация кожи сохраняются долго, что свидетельствует о риске раннего рецидива рожи. Длительное сохранение стойкого отёка – признак формирования лимфостаза. Приведённая клиническая характеристика свойственна эритематозной роже.
Без лечения процесс быстро прогрессирует, возникают так называемые ползучие или метастатические формы. При этом возникают осложнения септического характера. Появление на фоне бляшки пузырей, заполненных серозно-желтоватым содержимым, характеризует развитие эритематозно-буллёзной формы болезни. Размеры пузырей могут быть от очень мелких до крупных сливных. После подсыхания пузырей остаются плотные корки. Для эритематозно-геморрагической формы характерно появление точечных или более обширных кровоизлияний. Буллёзные и особенно геморрагические формы характеризуются преимущественной тяжестью течения, чаще приводят к стойкому лимфостазу.
Клиника ранних и поздних рецидивов рожи в основном та же, что и первичной. Особенностью часто рецидивирующей формы является слабая выраженность общетоксического синдрома: температура 37,5-38,5 °C в течение 1-2 дней с весьма умеренными симптомами интоксикации, жирная эритема без отёка, слабо отграниченная от окружающей кожи. Возникновению рецидивирующей формы болезни способствуют сопутствующие заболевания (хроническая венозная недостаточность, лимфостазы, сахарный диабет, хронические очаги стрептококковой инфекции), а также неблагоприятные профессиональные условия (необходимость многочасового стояния, переохлаждение) и пожилой возраст.
К наиболее частым осложнениям рожи относятся язвы, некрозы, абсцессы, флегмоны, а также нарушения лимфообращения, приводящие к лимфостазу, в редких случаях – пневмония и сепсис. Вследствие лимфовенозной недостаточности, прогрессирующей при каждом новом рецидиве заболевания (особенно у больных часто рецидивирующей рожей), в 10-15 % случаев формируются последствия рожи в виде лимфостаза (лимфедемы) и слоновости (фибредемы). При длительном течении слоновости развиваются гиперкератоз, пигментация кожи, папилломы, язвы, экзема, лимфорея.
Особый и очень тяжёлый случай представляет собой возникновение рожи у новорождённых и детей первого года жизни. У новорождённых рожа чаще локализуется в области пупка. Процесс в течение 1-2 суток распространяется на нижние конечности, ягодицы, спину и всё туловище. Быстро нарастают интоксикация и лихорадка, могут быть судороги. Нередко возникает сепсис. Летальность крайне высока.
Лечение[править | править код]
Медикаментозное лечение[править | править код]
Гемолитические стрептококки в настоящее время сохраняют высокую чувствительность к пенициллиновым антибиотикам, сульфаниламидам и нитрофуранам.
Наиболее эффективные антибиотики (внутрь, инъекции) – эритромицин, олеандомицин, пенициллины (например: «ампициллина тригидрат»), клиндамицин в обычных дозировках в течение 5-7 дней.
Очень эффективно назначение сочетания препаратов разных групп, например фуразолидона и феноксиметилпенициллина перорально.
После начала лечения быстро наступает улучшение, падает температура тела. Пограничный валик в зоне поражения бледнеет и исчезает через 1-3 дня.
Бисептол (сульфатон) назначают на 7-10 дней.
Местно, при поверхностных стрептококковых процессах, раневой или ожоговой инфекции назначают энтеросептол в виде присыпок, мази из измельчённых таблеток, мазь эритромициновую.
Одновременно назначают антигистаминные препараты, нестероидные противовоспалительные препараты, однако они могут несколько снижать эффективность лечения.
Химиотерапию тяжёлых форм заболевания дополняют витаминами и биостимуляторами (метилурацил, пентоксил, левамизол), в ряде случаев показаны плацентарный гамма-глобулин, переливание крови и плазмы.
При рецидивирующей роже в целях повышения неспецифической резистентности рекомендуется ретаболил в/м 2 раза по 50 мг через 2-3 недели, продигиозан. Из пероральных препаратов – метилурацил 2-3 г/сутки, пентоксил 0,8-0,9 г/сутки, витамины, общеукрепляющие средства.
Физиотерапия[править | править код]
При эритематозной роже могут назначаться физиотерапевтические процедуры, в частности ультрафиолетовое облучение (которое, однако, иногда нецелесообразно, так как возможно развитие осложнений и рецидивов[источник не указан 1190 дней]), действующее на бактерии бактериостатически.
В терапии рецидивирующей рожи рекомендуется физиолечение (местно УВЧ, кварц, лазер). При остром процессе хороший эффект получен при сочетании антибактериальной терапии с криотерапией (кратковременное замораживание поверхностных слоёв кожи струей хлорэтила до побеления).
Хирургическое лечение[править | править код]
Хирургическое вмешательство является основным методом лечения при буллёзной форме рожи, а также при гнойно-некротических осложнениях. Производится вскрытие булл с эвакуацией патологической жидкости и дренированием. При наличии гнойных очагов выполняется их радикальная хирургическая обработка с последующей кожной пластикой раневого дефекта. Больной подлежит госпитализации в гнойное хирургическое отделение.
При лечении пациентов с буллёзными формами рожи местно используют антисептические средства, например раствор фурацилина 1:5000. Повязки же с бальзамом А. В. Вишневского, ихтиоловой мазью, популярные в народе, в данном случае противопоказаны, так как усиливают экссудацию и замедляют процессы заживления.
При эритематозной роже нет необходимости хирургического вмешательства и во многих случаях лечение проводится амбулаторно.
Профилактика[править | править код]
Иммунотерапия при роже не разработана.
Необходимо следить за чистотой кожных покровов. Первичная обработка ран, трещин, лечение гнойничковых заболеваний, строгое соблюдение асептики при медицинских манипуляциях служат средствами предупреждения рожи.
Эмпирические и народные методы[править | править код]
В силу распространённости патологии, давней истории заболевания и относительной устойчивости рожи к традиционным методам терапии в доантибиотиковую эру в различные времена появлялось множество народных методов лечения рожи (обёртывание поражённого участка красной тканью) и эмпирических медицинских методов (обкалывание рожистого участка солями ртути)[4]. Эти методы не давали эффекта и обычно наносили большой вред здоровью пациента. В настоящее время, в связи со снижением общего уровня медико-санитарной грамотности, возможны случаи возвращения к подобным эмпирическим методам терапии рожистых больных до обращения к врачу, что следует учитывать в практике.
Прогноз[править | править код]
За исключением пациентов первого года жизни, прогноз заболевания условно благоприятный: при адекватном своевременном лечении высока вероятность полного излечения и восстановления трудоспособности. В ряде случаев (до трети) возможно формирование рецидивирующих форм заболевания, которые значительно хуже поддаются лечению.
См. также[править | править код]
- Рожа свиней
Примечания[править | править код]
Литература[править | править код]
- Черкасов В. Л. Рожа. – Л.: Медицина, 1986.
- Гальперин Э. А. и Рыскинд Р.Р. Рожа. – М., 1976.
- Кортев А. И., Расковалов М. Г., Дроздов В. Н. Рожа. – Кемерово, 1977.
- Фролов В. М. и Рычнев В. Е. Патогенез и диагностика рожистой инфекции. – Воронеж, 1986.
- В. И. Покровский. Инфекционные болезни и эпидемиология. – 2007.
Ссылки[править | править код]
- Клиника рожи Фото и описания случаев рожистого воспаления в «Буднях дерматолога».
- Опыт применения активной хирургической тактики при лечении тяжёлых форм рожи в Санкт-Петербургском Центре по лечению хирургических инфекций, 1994-1998.
- Erysipelas Overview Health in Plain English – with pictures.
Источник
