Виды воспаления оболочки глаза
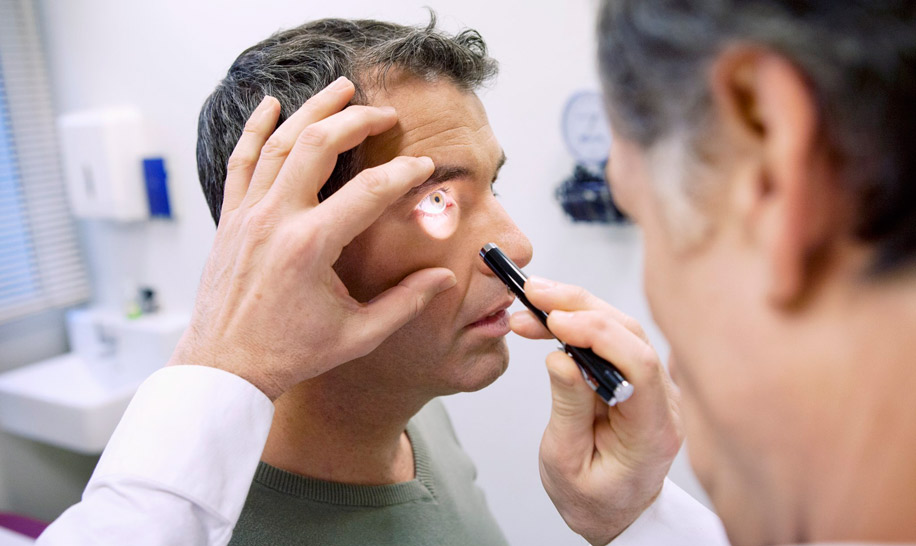
Заболевания глаз бактериальной, грибковой или вирусной инфекцией, называются инфекционными. Они могут иметь разную локализацию, причину возникновения и симптомы. Любые глазные инфекции глаз требуют обязательного лечения под контролем врача.
Основные инфекционные заболевания и расстройства глаз: причины и лечение
Основные виды глазных инфекционных заболеваний — это разные виды конъюнктивита, блефарит, воспаление зрительного нерва, дакриоцистит, кератит, гнойные поражения, ячмень. Их могут вызывать вирусы, грибковые патогены или бактерии, которые попадают внутрь глаза. Именно они являются возбудителями болезней и основной причиной их развития.
У человека существует естественный защитный механизм от проникновения инфекций к зрительным органам.
Веки играют роль природного барьера, рефлекс моргания обеспечивает увлажнение и очищение конъюнктивы, состав слезной жидкости нейтрализует многие патогены. И все же нередко у человека развиваются инфекционные заболевания глаз. Из-за чего это происходит?

Инфекция может легко попасть в глаза при наличии ряда факторов:
- плохая гигиена (рук, лица, контактных линз);
- травма глаза любого характера;
- патологические состояния, которые приводят к нарушению состава и целостности слезной пленки;
- плохой иммунитет, а также заболевания, ослабляющие функции иммунной системы.
Лечение инфекционных глазных заболеваний всегда назначается с учетом причины воспаления. Если инфекцию вызвали бактерии, то офтальмолог назначит антибактериальные капли, мази или гели.
При вирусной этиологии заболевания назначают, соответственно, противовирусные и иммуностимулирующие препараты. Также в зависимости от сопутствующих симптомов в лечении могут применяться противовоспалительные, ранозаживляющие и другие медикаментозные средства.
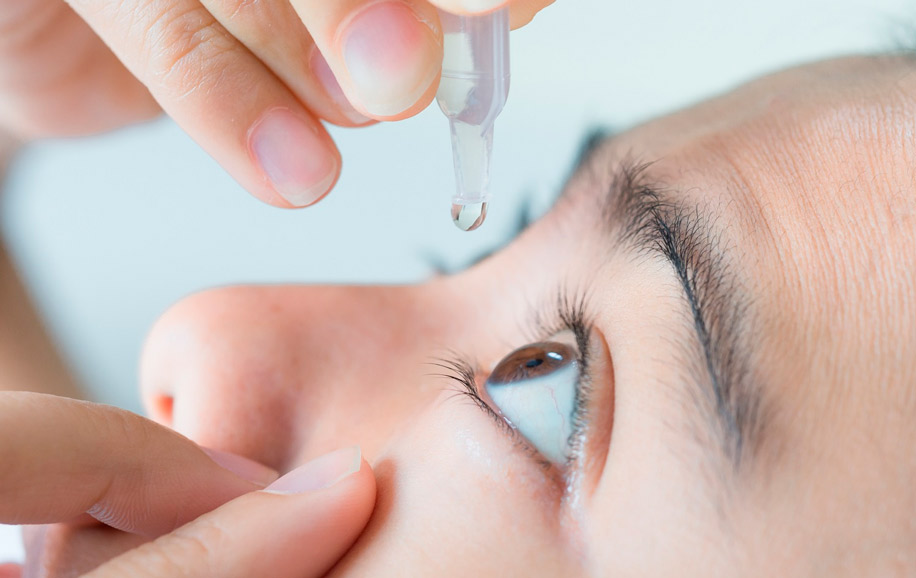
Инфекционные заболевания глаз в запущенной стадии лечить гораздо сложнее, чем на раннем этапе. Также во время терапии любой глазной инфекции важно строго придерживаться рекомендаций врача, не использовать контактные линзы и соблюдать гигиену.
Эффективность лечения практически всегда напрямую связана с ранней диагностикой.
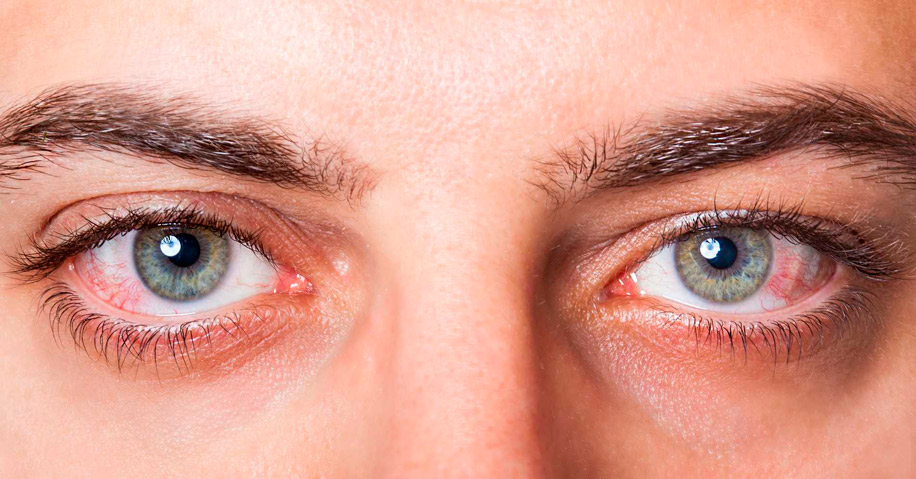
Характерные симптомы инфекционных глазных заболеваний
Существует много видов инфекционных заболеваний, и каждое имеет специфические симптомы, которые позволяют безошибочно диагностировать его.
Но можно выделить ряд общих признаков, которые чаще всего указывают на глазную инфекцию. К ним относятся:
- покраснение глаз;
- выделение гноя;
- сухие корочки в уголках глаз после пробуждения;
- ощущение «песка» или «соринки» в глазах;
- отек век и шелушение кожи в области глаз;
- боль и дискомфортные ощущения;
- повышенная восприимчивость к свету и светобоязнь;
- слезотечение;
- сниженная острота зрения.
Надо отметить, что эти признаки также могут сопутствовать и другим заболеваниям неинфекционного характера. Поэтому нельзя ставить себе диагноз по этим симптомам и заниматься самолечением. Если у Вас появилось покраснение, боль или гнойные выделения в глазах, первым делом обратитесь к офтальмологу и только затем начинайте лечение.
Инфекционные конъюнктивиты глаз: виды, симптомы, лечение
Инфекционный конъюнктивит — это патология, при которой воспаляется наружная оболочка глазного яблока. Он входит в число самых распространенных глазных заболеваний и может возникнуть у людей любого возраста — от новорожденных детей до стариков.
Выделяют два основных вида инфекционных конъюнктивитов — бактериальные и вирусные.
Бактериальную разновидность заболевания могут вызывать стрептококки, стафилококки, гонококки и другие виды бактерий. Характерными симптомами являются желтые или серые гнойные выделения из глаз по утрам, из-за которых могут слипаться веки, а также сухость глазного яблока и прилегающих тканей. Бактериальный конъюнктивит лечат при помощи антибиотиков в виде офтальмологических мазей или капель, кроме того, обязательно очищают глаза от гнойных накоплений.
При вирусном конъюнктивите отделяемое из глаз не содержит гной, поэтому является прозрачным и водянистым. Нередко заболевание сопровождается увеличением лимфатических узлов в районе ушей и болезненными ощущениями в этой зоне. Конъюнктивит вирусного типа зачастую развивается на фоне инфекций носоглотки и общего снижения иммунной защиты. В лечении могут применяться противовирусные капли на основе интерферона, противогерпетические препараты. Чтобы предотвратить присоединение бактериальной инфекции, врач может назначить антибактериальную мазь или капли.

Главная опасность нелеченного инфекционного конъюнктивита в большой вероятности развития осложнений, в частности появления рубцов на конъюнктиве и нарушения слезной пленки. Также нелеченная инфекция поражает глаза в области роговицы, что может закончится серьезным ухудшением зрения.
Виды блефарита — симптомы и особенности
К числу хронических инфекционных заболеваний глаз относится блефарит — воспалительный процесс, который сосредоточен на краю одного или обоих век. Чаще всего блефарит развивается после травм или в результате долгого воздействия едких веществ или газов.
Существуют разные виды блефарита, симптомы которых различаются.
Для простой формы заболевания характерно покраснение век, небольшая отечность, ощущение «соринки» в глазу, которое не проходит после умывания. При чешуйчатом блефарите отечность и покраснение края век более выражены. Кроме того, по краю ресничного роста появляются чешуйки серого или желтоватого оттенка. Пациента может беспокоить зуд и боль при моргании.
Самая тяжелая форма блефарита — язвенная. Для нее характерны те же признаки, только еще более выраженные. Характерным симптомом является образование болезненных язв по краю роста ресниц.

Лечение блефарита направлено на борьбу с симптомами и ликвидацию причины, вызвавшей воспаление. Также для успеха терапии важно тщательно соблюдать гигиену век.
Коротко о других инфекционных болезнях глаз
- Неврит глазного нерва.
Патология представляет собой внутриглазное воспаление и затрагивает зрительный нерв. Ее первыми симптомами являются снижение зрительной остроты без видимой причины, нарушение цветовосприятия и границ зрительного поля. Последствия заболевания при отсутствии адекватного лечения могут быть тяжелыми (вплоть до необратимого ухудшения зрения). Если терапия была начата вовремя, зрительный нерв обычно полностью восстанавливается.
- Гнойные инфекции.
Существует несколько видов гнойных глазных инфекций, в частности иридоциклит, эндофтальмит, панофтальмит. Они отличаются по тяжести протекания и клиническим симптомам, но все эти патологии обычно вызваны попаданием в глаза патогенов бактериального типа — стрептококков и стафилококков. Чаще всего гнойные инфекции развиваются в результате проникающей травмы глазного яблока.

- Склерит.
Воспалительное заболевание, очаг которого расположен в глазной склере. С учетом места локализации склериты делят на поверхностные и глубокие. Обычно болезнь развивается на фоне общей инфекции вирусного или бактериального типа.
- Инфекционный кератит.
Так называют воспаление роговой оболочки, которое зачастую провоцируют вирусы. На кератит могут указывать покрасневшие и помутневшие глаза, болезненность глазных яблок, слезотечение, высыпания в виде небольших пузырьков, язвы, резкое ухудшение остроты зрения и зуд. Отсутствие должного лечения при кератите может приводить к слепоте, поэтому к врачу надо обращаться при первых признаках инфекции.
- Ячмень.
Воспалительное глазное заболевание, которое многим знакомо с детства. При этой патологии воспаление локализуется в сальной железе или волосяном мешочке ресницы, куда попадают патогенные микроорганизмы. В области поражения сначала возникает краснота, затем отек и скопление инфильтрата. В результате образуется гнойник, похожий на ячменное зерно. При правильном лечении гнойник самостоятельно вскрывается через несколько дней, после чего боль, покраснение и другие симптомы постепенно исчезают.

- Дакриоцистит.
При данном заболевании воспаляется слезный мешок. Факторами риска являются врожденные особенности зрительного аппарата — сужение или полная непроходимость слезного канала, застой жидкости. Патология может возникать в острой форме или приобретать хроническое течение. Зачастую сопровождается гнойными выделениями, слезотечением, припухлостью в зоне наружного уголка глаза.
Общие правила профилактики инфекционных глазных заболеваний
Большинство инфекционных офтальмологических болезней может передаваться контактным путем. Максимально уменьшить риск заболевания помогут простые профилактические мероприятия:
- Тщательно соблюдайте гигиену лица и рук, никогда не трогайте глаза ладонями.
- Не носите линзы в период ОРВИ и других инфекционных болезней.
- Тщательно очищайте контактные линзы плановой замены, чтобы вместе с ними в глаза не попадали патогенные микроорганизмы.

- Не позволяйте другим людям пользоваться Вашей контактной оптикой.
- Старайтесь избегать контактов с инфицированными людьми, по возможности не посещайте места массового скопления народа в период простуд.
- Укрепляйте иммунитет при помощи закаливания, сбалансированного питания, физических нагрузок.
- После консультации с врачом пользуйтесь увлажняющими и очищающими глазными каплями.
В одной статье сложно охватить все инфекционные заболевания глаз, причины и лечение.
Главное, что необходимо помнить: любую инфекцию нужно обязательно лечить, иначе она может привести к осложнениям.
Поэтому, заметив у себя первые признаки инфекционного заболевания глаз, обратитесь сразу же за квалифицированной офтальмологической помощью.

Своевременная консультация и диагностика врача поможет избежать осложнений, вылечить инфекцию в короткие сроки и сохранить зрение.
Источник
Конъюнктивит острый.
Возбудители: палочка Коха-Уикса, пневмо-, гоно-.
стрепто- и стафилококки и др. Как правило, происходит экзогенное
заражение конъюнктивы. Возможна аутоинфекция. Предрасполагающие
факторы-охлаждение или перегревание организма, общее ослабление,
микротравмы конъюнктивы.
Конъюнктивит Коха-Уикса (острый эпидемический
конъюнктивит) передается через загрязненные руки больного
и инфицированные предметы, обусловливает эпидемические вспышки
и наблюдается в основном летом среди детей в странах жаркого
климата. Конъюнктивит бленнорейный, вызываемый гонококком,
возникает у новорожденных при прохождении головки через родовые
пути матери, страдающей гонореей.
Симптомы, течение. Острое начало: резь
в глазах, светобоязнь, слезотечение, отек век, отек и гиперемия
конъюнктивы, слизисто-гнойное или гнойное отделяемое. Для
бленнорейного конъюнктивита характерно вначале серозно-кровянистое,
а спустя 3-4 дня обильное гнойное отделяемое. Возможно образование
инфильтратов, язв роговицы.
При конъюнктивите Коха -Уикса часты множественные
мелкие кровоизлияния в конъюнктиве склеры и ее отек в виде
треугольных возвышений в пределах глазной щели. В отличие
от острых конъюнктивитов конъюнктивит, вызываемый палочкой
Моракса – Аксенфельда, отличается подострым или хроническим
течением и преимущественной локализацией в углах глазной щели.
Для выяснения этиологии заболевания необходимо бактериологическое
исследование конъюнктивального отделяемого.
Лечение. Частые промывания конъюнктивального
мешка раствором оксицианида ртути 1:3000-1:5000. Впускание
капель 30% раствора сульфацил-натрия, 10% раствора сульфапиридазина
натрия, раствора пенициллина или эритромицина (5000-10 000
ЕД/мл) через каждые 2-3 ч, закладывание за веки 30-50% этазоловой
мази или 30% мази сульфацил-натрия 4-6 раз в сутки. При тяжелых
формах заболевания прием сульфаниламидов внутрь. При конъюнктивите,
вызванном папочкой Моракса-Аксенфельда, 0,3-0,5-1% раствор
сульфата цинка в виде капель 4-6 раз в день в конъюнктивальный
мешок. В случае развития роговичных осложнений-лечение, как
при кератитах.
Прогноз при своевременном лечении благоприятный.
Профилактика. Для предупреждения эпидемических
вспышек конъюнктивита Коха -Уикса – борьба с бациллоносительством
путем санации конъюнктивы детей в детских учреждениях в апреле
– мае. Надежным методом предупреждения бленнореи у новорожденных
является закапывание в глаза по одной капле 2% раствора нитрата
серебра, у взрослых-соблюдение больными гонореей правил личной
гигиены.
Конъюнктивит хронический.
Этиология, патогенез: длительно действующие
раздражения конъюнктивы (пыль, дым, химические примеси в воздухе
и др. ), авитаминоз, расстройства обмена веществ, хронические
поражения носа и слезных пуей, аметропии.
Симптомы: зуд, жжение, ощущение “песка за веками”,
светобоязнь, усталость глаз. Разрыхленность, легкая отечность,
гиперемия конъюнктивы, скудное слизистое или слизисто-гнойное
отделяемое. Течение очень длительное.
Лечение. Устранение вредностей, которые могли
обусловить заболевание. Общеукрепляющее лечение. Местно- вяжущие
препараты в виде капель: 0,25-0,33% раствор сульфата цинка
с адреналином идикаином, 1% раствор резорцина. При обострении
процесса – 30% раствор сульфацил-натрия, 0,3% раствор синтомицина,
10% раствор сульфапиридазина натрия.
Конъюнктивит аденовирусный (фарингоконъюнктивальная
лихорадка).
Вирус передается воздушно-капельным путем. Заболевание
возникает спорадически и в виде эпидемических вспышек, преимущественно
в детских коллективах.
Симптомы. Начало заболевания острое. Поражению
глаз, как правило, предшествуют и сопутствуют поражения верхних
дыхательных путей, повышение температуры тела, увеличение
предушных лимфатических узлов (чаще у детей). Отмечаются слезотечение,
светобоязнь, отек и покраснение кожи век, умеренный блефароспазм,
гиперемия конъюнктивы, скудное негнойное отделяемое (катаральная
форма). Нередко заболевание сопровождается появлением фолликулов
(фолликулярная форма) или пленок.
Пленчатая форма наблюдается главным образом
у детей. Поражение роговицы встречается редко, в виде эпителиального
точечного кератита, который вскоре бесследно рассасывается.
Диагноз ставят на основании сочетания конъюнктивита с катаром
верхних дыхательных путей и регионарной аденопатией, а также
данных цитологических, серологических и вирусологических исследований.
Лечение. Гамма-глобулин в/м по 2-3 мл или под
конъюнктиву по 0,5 мл – 3-5 инъекций через 2- 3 дня, местно
инстилляции 0,1-0,5% раствора ДНК-азы, интерферона и его индуцентов,
0,1 % раствора амантадина по 4-6 раз в день, закладывание
за веки 0,5% теброфеновой мази 3-4 раза в день. Прогноз благоприятный:
через 2-4 нед наступает полное выздоровление.
Профилактика заключается в своевременном выявлении
и изоляции больных, тщательном соблюдении больными и окружающими
их лицами правил личной гигиены и асептики
Эндофтальмит
Эндофтальмит – гнойное воспаление внутренних
оболочек глаза с образованием абсцесса в стекловидном теле.
Этиология, патогенез: инфицирование внутриглазных
тканей после проникающего ранения глаза, полостных операций
на глазном яблоке, при прободных язвах роговицы или вследствие
метастазирования инфекта при гнойных септических процессах.
Симптомы. Боль в глазу, отек век и конъюнктивы,
выраженная смешанная инъекция глазного яблока, резкое понижение
остроты зрения. Роговица отечна. В передней камере нередко
экссудат. При исследовании в проходящем свете выявляется желто-серый
или желто-зеленоватый рефлекс либо его отсутствие.
Лечение. Инъекции бензилпенициллина под конъюнктиву
ежедневно по 300 000 ЕД, стрептомицина по 200 000 ЕД или мономицина
по 50 000 ЕД. Введение антибиотиков ретробульбарно (мономицин
по 25 000 ЕД в 0,5 мл 0,5% раствора новокаина). Инстилляции
трипсина 1:5000, ванночки с трипсином. В тяжелых случаях введение
бензилпенициллина в стекловидное тело по 1500-2000 ЕД или
трипсина по 0,2 мл в разведении 1:5000.
Общее – применение антибиотиков и сульфаниламидов.
При начальных признаках эндофтальмита – парацентез с промыванием
передней камеры растворами антибиотиков и трипсина. Прогноз
серьезный: только в части случаев удается сохранить глаз и
зрение.
Хориоидит
Хориоидит – воспаление сосудистой оболочки,
обычно в сочетании с воспалением сетчатки (хориоретинит).
Этиология: хронические и острые инфекционные
заболевания, травмы глаз, осложненная близорукость. Патогенез:
экзогенный (при травме) или эндогенный занос возбудителя в
сосуды сетчатки и затем в сосудистую оболочку; определенную
роль играют токсины микробов, аллергия, иммуноагрессия.
Симптомы. Понижение зрения, мерцание перед глазами
(фотопсия), искажение предметов (метаморфопсия), скотомы в
поле зрения, при периферической локализации процесса – гемералопия.
На глазном дне сероватые или желтоватые очаги с нечеткими
контурами, проминирующие в стекловидное тело. Сосуды сетчатой
оболочки проходят над ними не прерываясь. В исходе заболевания,
которое обычно отличается длительным рецидивирующим течением,
наступает атрофия сосудистой оболочки – очаг приобретает белый
или слегка желтоватый цвет, четкие контуры, в нем появляется
пигментация.
Лечение. При выраженной воспалительной реакции
– мидриатические средства (1% раствор атропина сульфата, 0,2%
раствор гидробромида скополамина и др. ). В остром периоде
– инстилляции 1 % эмульсии гидрокортизона 4-5 раз вдень, закладывание
0,5% гидрокортизоновой мази 3-4 раза в день, субконъюнктивальные
и ретробульбарные инъекции 0,2 мл 0,5-1% эмульсии кортизона
или гидрокортизона 1-2 раза в неделю.
Общая противоаллергическая и противовоспалительная
терапия-бутадион, салициламид, препараты кальция, димедрол,
дипразин (пипольфен), антибиотики и сульфаниламиды. Прогноз:
при центральных хориоретинитах и атрофических изменениях в
сетчатке острота зрения значительно снижается.
Панофтальмит
Панофтальмит – острое гнойное воспаление всех
тканей и оболочек глаза.
Этиология, патогенез. Экзогенное инфицирование
глаза стафило-, пневмо- и стрептококками и другими микробами
при проникающих ранениях глаза и при прободении язвы роговицы.
Крайне редко – занос инфекта в глаз при сепсисе и других инфекционных
заболеваниях. Может быть исходом эндофтальмита.
Симптомы. Сильная боль в глазу и в голове. Резкая
гиперемия, отек век и конъюнктивы глазного яблока. Роговица
отечная, мутная, в передней камере гной, частицы некротизированной
ткани. В стекловидном теле гнойный экссудат. Характерно быстрое
и значительное снижение зрения. При прогрессировании процесса
происходит перфорация склеры, обычно у лимба. Нередки явления
общей интоксикации, повышение температуры тела.
Лечение максимально интенсивное, принципы те
же, что при эндофтальмите (см. ). При раннем распознавании
заболевания и своевременном активном лечении иногда удается
сохранить глаз и остаточное зрение. Чаще, однако, приходится
прибегать к эвисцерации глаза, так как наступает его гибель
и последующая атрофия.
Профилактика: своевременное и правильное лечение
проникающих ранений глаза и других заболеваний, которые могут
вызвать панофтальмит.
Кератит
Кератит – воспаление роговой оболочки глаза.
Этиология, патогенез. Возникает под влиянием
экзогенных (пневмококк, гонококк, стафилококк, стрептококк,
вирус герпеса, аденовирус, грибы и др. ) или эндогенных (туберкулез,
сифилис и др. ) инфекционных факторов. Экзогенные кератиты
могут развиваться при конъюнктивитах вследствие нарушения
питания роговицы из-за сдавления краевой сосудистой сети отечной
конъюнктивой, токсического действия конъюнктивального секрета
на роговицу и проникновения в ее ткань возбудителя заболевания.
При мелких дефектах роговицы возбудителем кератита
могут быть микробы, выделяющиеся из слезного мешка при дакриоциститах,
или микробы нормальной конъюнктивы. Особую и редкую форму
экзогенного кератита представляет высыхание и вторичное инфицирование
роговицы в случае лагофтальма. Эндогенные кератиты обусловлены
попаданием в глаз гематогенным путем самого возбудителя, токсических
продуктов его жизнедеятельности и распада или возникают вследствие
аллергических реакций, нарушения обмена и трофики роговицы
при поражении тройничного (гассерова) узла или первой ветви
тройничного нерва и при авитаминозах.
Симптомы. Светобоязнь, слезотечение, блефароспазм,
выраженная перикорнеальная или смешанная инъекция, нарушение
прозрачности роговицы. В ней возникают инфильтраты: точечные,
узелковые, линейные, полиморфные, изолированные или слившиеся,
ограниченные или диффузные, поверхностные или глубокие. Роговица
становится тусклой, матовой, шероховатой. В ее ткани часто
развиваются сосуды – поверхностные, идущие из конъюнктивы,
и глубокие, эписклерального или склерального происхождения.
Чувствительность роговицы снижена либо отсутствует. Инфильтраты
бесследно рассасываются или на их месте формируются стойкие
помутнения различной интенсивности. Возможно образование язвы
роговицы.
При нейропаралитическом кератите раздражения
глаза нет, или оно слабо выражено. Отмечается резкое понижение,
иногда полная потеря тактильной чувствительности роговицы.
Нередко присоединяются невралгические боли. Туберкулезно-аллергическое
воспаление роговицы обычно протекает в виде фликтенулезного
кератита: у лимба появляются сероватые, полупрозрачные возвышения-фликтены,
к которым подходит пучок сосудов.
При диссеминации туберкулезной инфекции наблюдается
глубокий диффузный кератит- на фоне распространенного гомогенного
помутнения в глубоких слоях роговицы имеются желтовато-серые
небольшие очаги густой инфильтрации, глубокие сосуды. Часты
явления ирита. Клиническим многообразием отличаются герпетические
заболевания роговицы. Они разделяются на поверхностные и глубокие
и могут протекать в виде точечного, везикулезного, древовидного,
краевого, язвенного, дисковидного, буллезного и полиморфного
кератита.
Нередко процесс имеет вид тяжелого вялотекущего
кератоиридоциклита. Регенерация роговицы замедлена. При паренхиматозном
сифилитическом кератите на периферии роговой оболочки в средних
и глубоких слоях образуется серовато-белый диффузный инфильтрат,
который медленно распространяется и захватывает всю роговицу
или большую ее часть. В ткань роговицы врастают глубокие сосуды.
Лечение. При экзогенных кератитах – местное
применение сульфаниламидов и антибиотиков в виде капель и
мази (20-30% раствор или 10% мазь сульфацил-натрия: 0,25%
раствор, 1% эмульсия или 5% мазь синтомицина; 0,5% раствор
и 0,5% мазь левомицетина, раствор пенициллина 20 000 ЕД/мл
и др. ). При тяжелом течении процесса и отсутствии эффекта
– частые инстилляции 10-20% раствора сульфапиридазина натрия
и использование антибиотиков широкого спектра действия – 1
% мази или 1 % раствора тетрациклина, олететрина, неомицина,
эритромицина. Показано общее применение антибиотиков и сульфаниламидов.
При туберкулезных и сифилитических поражениях
роговицы – специфическая терапия. По показаниям -мидриатики,
миотики, в период заживления – рассасывающие препараты: 0,05-0,1
% раствор дексаметазона в виде капель 2-3 раза в день, кортизоновая
мазь, желтая ртутная мазь, раствор рибофлавина, физиотерапевтические
процедуры, ультразвуки др. , рентгенотерапия. Прогноз. При
своевременном и правильном лечении поверхностные инфильтраты,
как правило, рассасываются полностью или оставляют легкие
помутнения. Глубокие кератиты приводят к более или менее интенсивным
помутнениям роговицы и снижению зрения, особенно значительному
при центральном расположении очага.
Ирит
Ирит – воспаление радужной оболочки или радужной
оболочки и цилиарного тела (иридоциклит).
Этиология: туберкулез, токсоплазмоз, ревматизм,
грипп, сифилис, лептоспироз, бруцеллез, гонококковая инфекция,
болезни обмена веществ, фокальные инфекции, ранения глаз,
операции на глазном яблоке, гнойные процессы в роговой оболочке.
Патогенез: воздействие возбудителя или его токсинов
на передний отдел увеального тракта; реакция радужной оболочки
и цилиарного тела, находящихся в состоянии сенсибилизации,
на действие микробного или аутоиммунного антигена. Заболевание,
как правило, протекает в виде иридоциклита. Изолированное
поражение радужной оболочки встречается крайне редко.
Симптомы. Боль, усиливающаяся при пальпации
глаза; перикорнеальная или смешанная инъекция глазного яблока.
Радужная оболочка отечна, зеленоватого или ржавого цвета,
ее рисунок нечеткий. Зрачок сужен, реакция на свет замедлена.
На поверхности радужной оболочки и на задней поверхности роговицы
отложения экссудата – преципитаты. Влага передней камеры нередко
мутнеет, на ее дне образуется скопление гнойных клеток (гипопион-ирит).
Иногда бывают кровоизлияния на поверхности радужной оболочки
и осаждение крови на дно камеры в виде гифемы. Между зрачковым
краем радужной оболочки и передней капсулой хрусталика образуются
спайки – синехии.
Течение иридоциклита может быть острым и хроническим.
Продолжительность острых форм обычно 3-6 нед, хронических
– несколько месяцев со склонностью к рецидивам, особенно в
холодное время года. При изменениях в преломляющих средах
глаза острота зрения снижается. Дифференциальный диагноз.
Острый иридоцикпит отличается от острого конъюнктивита
отсутствием отделяемого, наличием перикорнеальной инъекции
глазного яблока, изменением радужной оболочки, зрачка. Важно
отличать острый иридоциклитот острого приступа глаукомы, при
котором внутриглазное давление повышено, роговица мутна, отечна,
имеется застойная, а не воспалительная, инъекция сосудов,
зрачок (до применения мистических средств) расширен, передняя
камера мелковата, боль локализуется не в самом глазу, а в
соответствующей половине головы.
Лечение направлено на основное заболевание,
вызвавшее иридоцикпит. Раннее назначение мидриатических средств
– инсталляции 1 % раствора сульфата атропина 4- 6 раз в день,
на ночь 1 % атропиновая мазь. Для лучшего расширения зрачка
за нижнее веко закладывают тампон, смоченный 0,1% раствором
адреналина гидрохлорида и 1% раствором кокаина гидрохлорида,
на 15-20 мин, 1-2 раза в день; применяют электрофорез атропина
или закладывают за нижнее веко 1-2 кристаллика(!) сухого атропина.
На глаз рекомендуется тепло, на кожу виска ставят пиявки.
В остром периоде – инстилляции 1 % эмульсии гидрокортизона
4-5 раз вдень, закладывание 0,5% гидрокортизоновой мази 3-4
раза в день, субконъюнктивальные инъекции 0,2 мл 0,5-1 % эмульсии
кортизона или гидрокортизона 1-2 раза в неделю.
Для уменьшения воспалительных явлений, рассасывания
экссудата, устранения свежих синехий – папаин в виде субконъкзнктивальных
инъекций (1-2 мг препарата в изотоническом растворе хлорида
натрия, от 2 до 15 инъекций) или электрофореза. Проводят общее
противоаллергическое и противовоспалительное лечение. Внутрь
бутадион по0,15 гили реопирин по 0,25 г 3 раза в день в течение
10 дней с исследованием крови через 5 дней, салициламид по
0,5-1 г 6-8 раз в день после еды; препараты кальция внутрь,
в/м и в/в; димедрол по 0,03 г 2-3 раза в день, пипольфен по
0,025 г 2-3 раза в день. При токсико-аллергических процессах
внутрь кортикостероиды.
В случаях острых гнойных иридоциклитов – антибиотики
и сульфаниламиды, витамины С, В1, В2, B6, PP. При иридоциклитах
туберкулезной, токсоплазмозной, сифилитической, ревматической
этиологии – специфическое лечение.
Прогноз. Острые формы заканчиваются обычно в
течение 3-6 нед, хронические продолжаются несколько месяцев,
склонны к рецидивам, особенно в холодное время года. Степень
понижения зрения зависит от тяжести процесса и изменений в
преломляющих средах глаза.
Ирина
Раско
Смотрите также:
У нас также читают:
Источник
