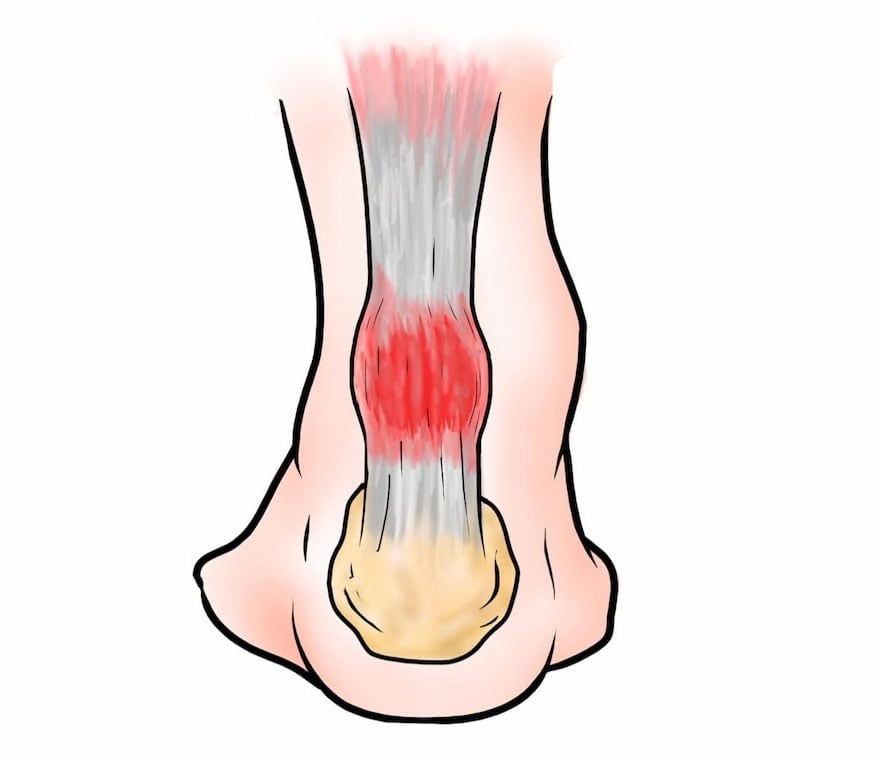
Воспаление ахиллесова сухожилия бурсит
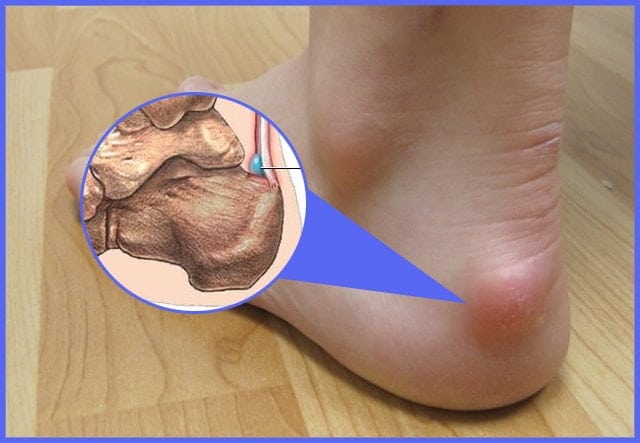
Бурсит ахиллова сухожилия – воспалительная патология, развивающаяся в синовиальной сумке ахиллова сухожилия. Прогрессирование заболевания становится причиной накопления экссудата и уплотнения соединительнотканных структур. Бурсит обычно развивается в результате избыточных нагрузок или деструктивно-дегенеративных изменений в тканях ахиллова сухожилия. Его основной симптом – болевой синдром в суставе различной интенсивности, возникающий при движении, а иногда и в состоянии покоя. Патология хорошо поддается консервативному лечению, при своевременном обращении к врачу не провоцирует развитие осложнений.
Причины
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Бурсит ахиллова сухожилия может развиваться под влиянием как внутренних, так и внешних негативных факторов. Но главная причина патологии – воздействие нагрузок, превышающих предел прочности голеностопного сустава. Нередко заболевание диагностируется у нетренированных людей после прогулок на большие расстояния, прыжков в длину и высоту. Воспалительный процесс, часто затрагивающий не только сухожилие, но и локализованные рядом ткани, возникает также в таких случаях:
- регулярное ношение обуви на высоком каблуке или чрезмерно сжимающей стопу;
- ожирение, вначале провоцирующее плоскостопие, а затем и бурсит;
- занятия видами спорта, связанными с поднятием тяжестей;
- выполнение работ по перемещению тяжестей.
Патология нередко развивается на фоне основного заболевания, при котором расстраиваются процессы метаболизма. Например, бурсит – частый спутник подагры, провоцирующей отложение в суставных полостях и сухожилиях химических соединений мочевой кислоты. Он возникает при тяжелых формах ревматоидного артрита, анкилозирующего спондилоартрита. Заболевания сопровождаются воспалительным процессом, распространяющимся и на ахиллово сухожилие.
Причиной бурсита становятся и микроорганизмы. Неспецифическую патологию вызывают стафилококки и стрептококки, специфическую – возбудители сифилиса, гонореи, туберкулеза, дизентерии, бруцеллеза. После проникновения в область сухожилия происходит их активное размножение, выделяются вещества, оказывающие токсичное воздействие на ткани и запускающие воспалительный процесс.
Избыточные физические нагрузки приводят к снижению «пружинной» функциональной активности стопы. Ахиллово сухожилие теряет эластичность, удлиняется и уплотняется. Структурные элементы сустава не справляются даже с незначительными нагрузками, и бурсит принимает хроническое рецидивирующее течение.
Симптомы
На острой стадии воспаления симптомы бурсита ахиллова сухожилия проявляются наиболее интенсивно. Тыльная сторона голени краснеет и опухает. Отек быстро распространяется на стопу, особенно при инфицировании синовиальной сумки болезнетворными бактериями. Скопление избыточного количества жидкости приводит к усилению болезненных ощущений из-за сдавливания чувствительных нервных окончаний.
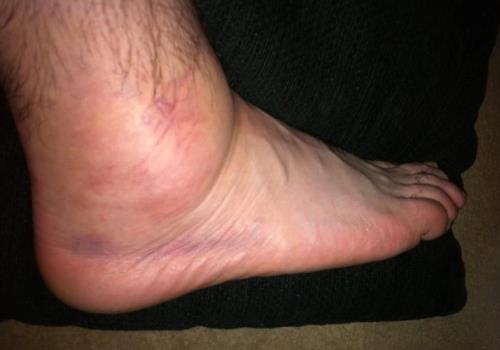
Боль в голеностопе возникает при ходьбе, ее выраженность возрастает при подъеме или спуске по лестнице. Если в экссудате появляются примеси гноя, то дискомфортные ощущения даже мешают заснуть. Человек просыпается от ноющей, дергающей боли, которая исчезает только после приема таблеток. При гнойном бурсите ахиллова сухожилия нередко возникают симптомы общей интоксикации организма:
- лихорадочное состояние, озноб, подъем температуры тела выше 38,5°C;
- обильное потоотделение, холодная испарина;
- диспепсические расстройства – приступы тошноты, рвоты, повышенное газообразование;
- неврологические нарушения в виде головокружений и головных болей.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Отек и боль негативно влияют на функционирование стопы. Объем движений снижается, при ходьбе человек начинает заметно прихрамывать. При гнойном бурсите болевой синдром настолько сильный, что упор на стопу невозможен.
Сильное воспаление можно определить, прикоснувшись к покрасневшей пятке и (или) голени. Температура тела на этих участках будет выше, чем на здоровой ноге, из-за переполнения кровью крупных и мелких сосудов.
Диагностика
Первоначальный диагноз ставится на основании жалоб пациента и внешнего осмотра. Врач также ориентируется на анамнез. При наличии в нем любого суставного заболевания, особенно подагры или ревматоидного артрита, сразу предполагается бурсит сочленения или ахиллова сухожилия. Наиболее информативная диагностическая методика – рентгенография. На снимках воспаление соединительных тканей не просматривается, но хорошо заметны сформировавшиеся кальцинаты, участки с обызвествлениями. Бурсит определяется по пяточной кости, утратившей свою изначальную конфигурацию. Для диагностики заболевания могут быть использованы и такие инструментальные методики:
- КТ, МРТ;
- ультразвуковое исследование.
Но они назначаются пациенту только при малой информативности рентгенографии. Обязательно проводятся лабораторные исследования. С помощью пункции из синовиальной сумки берется экссудат и высевается в питательные среды. По количеству образовавшихся колоний микроорганизмов можно определить степень воспалительного процесса. По результатам анализов устанавливается резистентность бактерий к определенным группам антибиотиков.
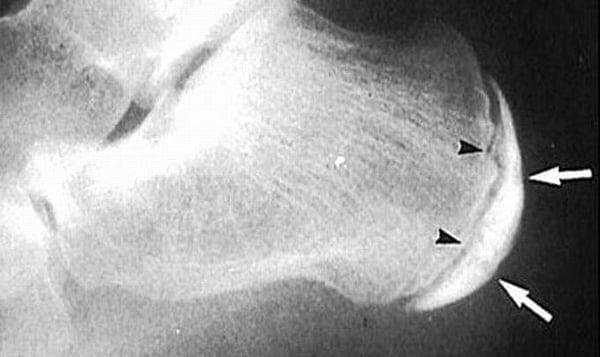
Пяточная форма.
УЗИ выявляет бурсит на начальной стадии, а компьютерная и магнитно-резонансная томография относятся к дорогим процедурам. Их информативность при выявлении бурсита даже уступает рентгенографии.
Основные методы лечения
Усиление воспалительного процесса происходит в результате повышенной выработки синовиальной жидкости. Поэтому лечение бурсита ахиллова сухожилия направлено на снижение количества экссудата. Для этого необходима иммобилизация голеностопа. Его фиксируют с помощью лангеты, жесткого ортеза с металлическими или пластиковыми вставками. В состоянии покоя синовиальная жидкость перестает вырабатываться, и воспаление стихает. Ревматологи и ортопеды рекомендуют ношение ортезов на протяжении всего лечения – от 10 дней до месяца. Постепенно степень фиксации уменьшается для профилактики мышечной атрофии.
На начальном этапе терапии из синовиальной оболочки откачивается экссудат, а ее стенки обрабатываются антисептиками. В лечении могут быть использованы такие фармакологические препараты:
- нестероидные противовоспалительные средства (НПВС). Назначаются пациентам для купирования воспаления, отека, устранения боли. Наибольшая терапевтическая эффективность характерна для таблеток Найз, Диклофенак, Мелоксикам, Ибупрофен. НПВС применяются только в комбинации с ингибиторами протонной помпы, например, с Омепразолом. Эти препараты предупреждают повреждение НПВС слизистой оболочки желудка. Нестероидные средства целесообразно использовать также в виде мазей, гелей, кремов – Вольтарен, Индометацин, Фастум;
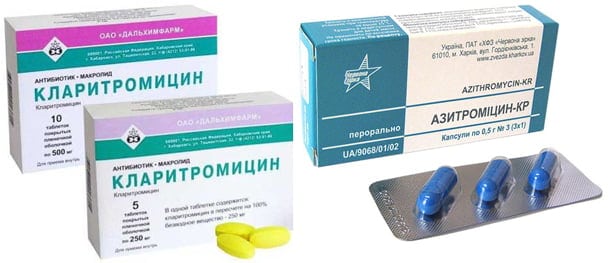
- антибиотики. При инфицировании суставной жидкости болезнетворными бактериями проводится антибиотикотерапия. Чаще всего используются препараты их группы макролидов (Азитромицин, Джозамицин, Кларитромицин), цефалоспоринов (Цефтриаксон, Цефотаксим, Цефазолин), защищенных клавулановой кислотой полусинтетических пенициллинов (Аугментин, Амоксиклав, Флемоклав);

- глюкокортикостероиды. Используются только при сильном воспалительном процессе, который не способны устранить НПВС. Практикуется введение в суставную полость гормональных препаратов – Кеналога, Дипроспана, Преднизолона, Гидрокортизона, Дексаметазона. Терапия глюкокортикостероидами не продолжается дольше недели из-за их выраженной побочной реакции – истончения костных тканей.
Для снижения температуры тела пациентам назначаются лекарственные средства с ибупрофеном или нимесулидом. С гипертермией хорошо справляется парацетамол в виде сиропов, таблеток, капсул, ректальных суппозиториев.
В начале терапии для снижения выраженности боли и отека можно использовать холодовые компрессы. Пакет, наполненный кубиками льда и завернутый в несколько слоев ткани, следует прикладывать к области воспаления на 10 минут, а затем делать получасовой перерыв.
После купирования воспаления ревматологи рекомендуют применять разогревающие мази, например, Капсикам или Финалгон. Они улучшают кровообращение в поврежденных тканях и ускоряют регенерацию.
Если при проведении лабораторных исследований в пунктате были обнаружены патогенные микроорганизмы или гной, то консервативное лечение может не помочь. Пациентам рекомендовано хирургическое вмешательство. Синовиальная сумка вскрывается, иссекаются пораженные воспалением ткани. При рецидивирующем течении бурсита ахиллова сухожилия сумка полностью удаляется.
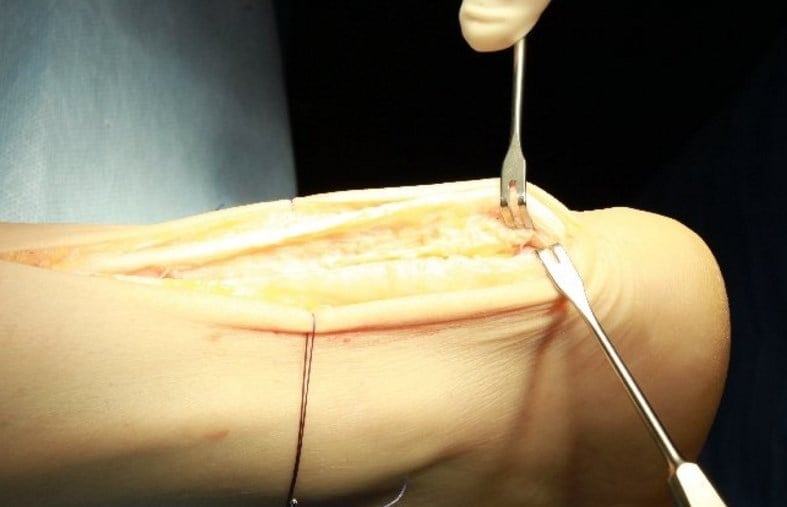
Хирургия.
| Группа препаратов для лечения бурсита ахиллова сухожилия | Наименование лекарственных средств |
| Нестероидные противовоспалительные средства | Найз, Нимесулид, Кеторол, Кеторолак, Диклофенак, Мелоксикам, Пироксикам |
| Глюкокортикостероиды | Преднизолон, Дексаметазон, Гидрокортизон, Триамцинолон, Кеналог |
| Антибиотики | Ампициллин, Амоксиклав, Флемоклав, Кларитромицин, Джозамицин, Цефотаксим |
| Жаропонижающие средства | Парацетамол, Ибуфен, Панадол, Солпадеин, Миг, Эффералган, Фервекс |
| Противовоспалительные мази | Индометацин, Артрозилен, Фастум, Вольтарен, Кеторол, Индовазин, Ибупрофен |
| Мази с разогревающим действием | Финалгон, Капсикам, Випросал, Апизартрон, Наятокс, Эфкамон, Ревмалгон |
Народные средства в виде примочек или компрессов применяются только на стадии реабилитации. Они помогают ускорить заживление тканей в послеоперационный период. Основное лечение проводится только с помощью препаратов под врачебным контролем.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Ахиллобурсит – это воспаление сумки, расположенной рядом с ахилловым сухожилием. Может быть острым или хроническим, одно- или двухсторонним. Проявляется отеком по ходу ахилла, гиперемией, локальной гипертермией и болями по задней поверхности голеностопа. При остром течении отмечаются общая гипертермия, слабость, разбитость. При хронической форме повышается вероятность разрыва сухожилия. Диагноз выставляется на основании жалоб и клинической симптоматики, для уточнения причин ахиллобурсита назначаются визуализирующие и лабораторные методики. Лечение – иммобилизация, медикаментозная терапия, частичное или полное иссечение бурсы.
Общие сведения
Ахиллобурсит – достаточно распространенная патология. По частоте встречаемости она занимает четвертое место среди воспалений околосуставных сумок после бурситов локтевого, коленного и плечевого суставов. Как правило, носит асептический характер, реже сопровождается накоплением гноя. Обычно поражает физически активных людей молодого и среднего возраста. Мужчины страдают чаще женщин. Острые бурситы поддаются лечению лучше хронических, редко осложняются разрывом сухожилия.

Ахиллобурсит
Причины ахиллобурсита
Основной причиной развития патологии является чрезмерная нагрузка на сухожилие. Реже воспаление возникает при заболеваниях суставов, экзогенном или эндогенном инфицировании. Выделяют следующие факторы, провоцирующие ахиллобурсит:
- Спортивные и танцевальные нагрузки. Болезнь часто диагностируется у легкоатлетов, футболистов, артистов балета, народных танцовщиков, представителей некоторых других профессий.
- Другие нагрузки. Определенную роль в возникновении ахиллобурсита играет длительное пребывание в положении стоя, например, у продавцов. У людей с излишним весом ноги постоянно страдают от перегрузок даже при умеренной физической активности.
- Ношение неудобной обуви. Из-за нефизиологического перераспределения нагрузки патология может возникать при использовании обуви на высоком каблуке. Обувь с твердым задником оказывает непосредственное травмирующее воздействие на околосухожильные сумки.
- Ревматические заболевания. Обычно в качестве первопричины выступает ревматоидный артрит. Реже бурсит выявляется при псориазе, подагре, болезни Бехтерева, реактивных артритах.
- Травматические повреждения. Развитие ахиллобурсита может быть обусловлено закрытыми повреждениями задней поверхности голеностопного сустава с кровоизлиянием в ткани или ссадинами и царапинами, через которые болезнетворные бактерии проникают в подлежащие ткани.
- Гнойные процессы. Гнойный ахиллобурсит иногда формируется при контактном или лимфогенном распространении инфекции из близлежащего очага при абсцессе, флегмоне, фурункуле, остеомиелите, иных гнойно-воспалительных процессах.
В литературе есть указания на возможность возникновения бурсита ахиллова сухожилия на фоне специфических инфекций (сифилиса, гонореи, туберкулеза и пр.), однако во врачебной практике такие случаи встречаются чрезвычайно редко. Предрасполагающими факторами, повышающими вероятность возникновения ахиллобурсита, считаются сахарный диабет, истощение, нарушения иммунитета, почечная недостаточность, алкоголизм, прием стероидных препаратов.
Патогенез
В зоне прикрепления ахилла к пяточной кости располагаются две слизистые сумки, облегчающие движения сухожилия – передняя и задняя. Передняя находится между сухожилием и костью, задняя (непостоянная) – под кожей. В норме в бурсах есть небольшое количество жидкости, обеспечивающее скольжение сухожилия при движениях. При развитии асептического воспаления количество жидкости увеличивается из-за скопления серозного отделяемого. Стенки сумки пропитываются серозной жидкостью.
При закрытой травме излишняя жидкость появляется вследствие разрыва сосудов и носит геморрагический характер. При открытых повреждениях и инфекционных очагах из-за инфицирования серозное воспаление быстро сменяется гнойным. В последующем в стенках сумки откладывается фибрин, образуются рубцовые сращения, что создает благоприятную почву для развития рецидивов.
Классификация
Заболевание классифицируется с учетом нескольких параметров:
- Расположение бурсы. Передний ахиллобурсит (болезнь Альберта) выявляется у танцовщиков и спортсменов, задний диагностируется при травмах, инфекциях, деформации Хаглунда.
- По особенностям течения. Болезнь имеет острое, подострое или хроническое (рецидивирующее) течение.
- По виду возбудителя. Неспецифическая форма развивается при инфицировании стафилококками, стрептококками и иными микроорганизмами, специфическая – при туберкулезе, сифилисе, гонорее, других специфических инфекциях. При отсутствии возбудителя говорят об асептическом бурсите.
- По составу экссудата. Ахиллобурсит может быть серозным, гнойным и геморрагическим. При хроническом процессе в стенках слизистой сумки иногда образуются участки обызвествления с развитием кальцинирующей формы заболевания.
Симптомы ахиллобурсита
Бурсит вследствие травмы или распространения инфекции развивается остро, поражается одна сторона. При ревматических заболеваниях начало постепенное, возможно двухстороннее поражение. При перегрузках вначале наблюдается острый эпизод, затем болезнь приобретает хроническое течение, иногда патология носит первично хронический характер. Пациенты предъявляют жалобы на боль в надпяточной области, усиливающуюся при движениях и давлении обуви.
При осмотре выявляется припухлость и локальная гиперемия. Вначале отек незначительный, ограниченный. В последующем его площадь увеличивается, в нижней трети голени определяется утолщение. При переднем ахиллобурсите обнаруживается припухлость веретенообразной формы с выпячиваниями по обеим сторонам ахилла. При поражении задней сумки определяется мягкое округлое или продолговатое образование над сухожилием.
При пальпации заднего ахиллобурсита резкая болезненность отмечается под сухожилием, переднего – в поверхностных тканях. Измененная область мягко-упругой консистенции, симптом флюктуации положительный. При асептическом воспалении температура кожи над пораженной зоной незначительно повышена. При инфицировании обнаруживается значительная локальная гипертермия на фоне повышения общей температуры тела, краснота распространяется на близлежащие ткани, боли усиливаются, становятся дергающими, лишающими ночного сна.
Осложнения
При хроническом течении существенно увеличивается вероятность разрыва ахиллова сухожилия. При инфекционных ахиллобурситах существует опасность распространения гнойного процесса на окружающие ткани с развитием абсцесса или флегмоны. Грозными осложнениями являются остеомиелит пяточной кости и гнойный артрит голеностопного сустава. В отдельных случаях возможна генерализация с развитием сепсиса.
Диагностика
Диагноз обычно устанавливается врачом-ортопедом. При наличии ранее выявленного ревматического заболевания диагностика осуществляется ревматологом, при признаках гнойного воспаления – хирургом. Для определения причин, вида и особенностей течения ахиллобурсита применяются следующие методики:
- Опрос. Врач выясняет динамику развития заболевания, обстоятельства, предшествующие появлению симптомов (травма, перегрузка), особенности профессиональной деятельности, наличие болезней суставов и околосуставных тканей.
- Осмотр. При объективном обследовании определяются боли, локальное утолщение в зоне бурсы, гиперемия, гипертермия. В пользу ахиллобурсита свидетельствуют максимальная болезненность при пальпации мягких тканей, а не костных структур, ограниченная припухлость типичной формы.
- УЗИ сухожилия. При исследовании сухожилия и окружающих тканей выявляются признаки воспаления. При хронических ахиллобурситах обнаруживаются участки фиброзного перерождения стенки бурсы, иногда – известковые включения, сухожилие дегенеративно изменено.
- МРТ голеностопного сустава. Послойные снимки пораженной зоны дают возможность точно определить локализацию воспалительного процесса, характер и выраженность изменений сухожилия и околосухожильных сумок.
- Рентгенография голеностопного сустава. При поражении мягких тканей методика малоинформативна, назначается для исключения травматического или воспалительного поражения голеностопа, уточнения причин развития ахиллобурсита.
- Лабораторные анализы. При гнойном процессе обнаруживаются маркеры воспаления – повышение СОЭ, лейкоцитоз со сдвигом влево. Исследование уровня мочевины, С-реактивного белка, ревматоидного фактора, антицитруллиновых антител и других показателей позволяет подтвердить или опровергнуть ревматическую этиологию ахиллобурсита.
Диагностика обычно не представляет затруднений из-за типичной картины заболевания и поверхностного расположения сумок. Важной частью обследования является исключение поражения твердых структур и дифференцировка разных форм ахиллобурсита для составления оптимального плана лечения.
Лечение ахиллобурсита
Тактика лечения определяется формой заболевания, может консервативной или хирургической. Пациенты с асептическим бурситом на фоне небольшой травмы или перегрузки наблюдаются амбулаторно. При гнойных формах и ревматических поражениях может потребоваться госпитализация в хирургическое или ревматологическое отделение.
Консервативная терапия
Конечности обеспечивают покой. При острой форме иногда осуществляют кратковременную иммобилизацию гипсовой лонгетой. Ноге рекомендуют придавать возвышенное положение. При асептических ахиллобурситах проводят следующие лечебные мероприятия:
- Тепловые процедуры. Включают грязевые, озокеритовые или парафиновые аппликации, использование полуспиртовых компрессов.
- Другие физиотерапевтические методы. Достаточно эффективен фонофорез гормональных препаратов. Может применяться лазеротерапия, магнитотерапия, ударно-волновая терапия.
- Медикаментозная терапия. Используют местные средства с противовоспалительным и отвлекающим действием. При ахиллобурситах ревматического генеза осуществляют этиопатогенетическое лечение.
- Блокады. Наиболее эффективным методом считаются инъекции гидрокортикостероидов в полость бурсы. Курс состоит из 3 инъекций с интервалом в 3 дня.
При неспецифических инфекционных поражениях используют антибактериальные препараты широкого спектра действия с последующей коррекцией антибиотикотерапии после определения чувствительности микроорганизмов. При специфических инфекциях проводят терапию согласно методическим рекомендациям.
Хирургическое лечение
Оперативные вмешательства показаны при гнойных ахиллобурситах, часто рецидивирующих хронических передних (глубоких) бурситах и поражениях задней (поверхностной) сумки, обусловленных деформацией Хаглунда. Выполняются:
- Вскрытие, дренирование. Производится при гнойных процессах. Включает широкие разрезы, удаление гноя, промывание полости асептическими растворами, установку дренажей.
- Иссечение передней бурсы. Для обеспечения доступа к сумке ахилл частично рассекают в продольном направлении, бурсу иссекают и удаляют, сухожилие ушивают, накладывают гипс на 3 недели.
- Коррекция деформации Хаглунда. Для устранения причины воспаления (излишнего давления на сумку) проводят краевую резекцию или клиновидную остеотомию пяточной кости.
В послеоперационном периоде назначаются антибиотики, выполняются перевязки, осуществляются реабилитационные мероприятия. Срок восстановления определяется видом ахиллобурсита и объемом вмешательства.
Прогноз
Прогноз в большинстве случаев благоприятный. Острые ахиллобурситы, как правило, полностью исчезают после блокад с гормональными препаратами, рецидивы наблюдаются редко. После оперативного лечения хронической патологии спортсмены и танцовщики возвращаются к своей профессиональной деятельности. Исход бурситов ревматической этиологии зависит от особенностей течения основного заболевания. После гнойных поражений возможно грубое рубцевание, ограничение функции.
Профилактика
Профилактические мероприятия включают ношение удобной обуви с мягким задником, своевременное лечение ревматических заболеваний, составление планов танцевальных нагрузок и персональных тренировок с учетом уровня подготовки танцовщиков или спортсменов. При травматических повреждениях, возникновении гнойных очагов необходимо как можно раньше обращаться за медицинской помощью.
Источник
