Воспаление анального отверстия фото

Перианальный дерматит – воспаление кожи вокруг ануса, проявляющееся краснотой, отечностью, болезненностью и зудом. Перианальный дерматит может иметь контактную, аллергическую, бактериальную или грибковую природу, возникать на фоне энтеробиоза, воспалительных заболеваний кишечника, геморроя, анальной трещины. В диагностике заболевания основное значение имеет определение его этиологии путем микроскопического исследования и бакпосева мазка или соскоба перианальной области. Лечение проводится в соответствии с установленной причиной перианального дерматита.
Общие сведения
Перианальный дерматит встречается у людей любого возраста от новорожденных до стариков. У детей грудного возраста он, подобно пеленочному дерматиту, часто связан с нарушением правил ухода за кожей младенца. У взрослых перианальный дерматит нередко возникает на фоне патологии толстого кишечника и прямой кишки, нарушения кишечной микрофлоры, других заболеваний анальной области. Так около 6,5% пациентов с кандидозным дисбактериозом кишечника страдают перианальным дерматитом кандидозной этиологии. В связи с эти диагностикой и лечением перианального дерматита занимается не только дерматология, но и проктология.

Перианальный дерматит
Причины развития перианального дерматита
Перианальный дерматит может быть вызван нарушением гигиены или раздражающим воздействием на анальную область. К появлению дерматита может привести длительная диарея, негативное действие на кожу синтетического нижнего белья или моющего средства, оставшегося на белье после стирки. Недержание кала при выпадении прямой кишки или ее опухолевом поражении также может стать причиной перианального дерматита.
При таких воспалительных заболеваниях, как язвенный колит, болезнь Крона, колит, проктит, парапроктит, воспалительный процесс из кишечника может распространиться на кожу перианальной области. Появление перианального дерматита возможно при энтеробиозе, дисбактериозе, геморрое. Повреждения кожи в области ануса (анальная трещина, расчесы при анальном зуде) способствуют ее инфицированию с развитием дерматита бактериальной или грибковой этиологии.
Существует абсцедирующая фистулезная форма перианального дерматита, которая развивается при долговременной езде на машине или верхом из-за внедрения обломанных волос в кожу перианальной области. Данная форма получила название «болезнь джипа».
В возникновении перианального дерматита не последнюю роль играет состояние макроорганизма. Склонность к аллергическим реакциям способствует развитию контактного дерматита анальной области. Снижение иммунитета и барьерной функции кожи приводит к легкому проникновению в нее инфекционных агентов с развитием дерматита стафило-, стрептококковой, кандидозной или другой природы. К такому механизму возникновения перианального дерматита склонны новорожденные и люди пожилого возраста, пациенты с различными иммунодефицитными состояниями, после длительной антибиотикотерапии, лечения кортикостероидами, ВИЧ-инфицированные.
Симптомы перианального дерматита
Основные проявления, общие для всех видов перианального дерматита, – это воспалительные изменения кожи анальной области: покраснение, болезненность, отечность. Часто выражен зуд, усугубляющий течение заболевания из-за постоянного травмирования кожи при расчесывании.
Перианальный дерматит бактериального генеза характеризуется появлением на фоне гиперемии пустул и пузырьков с гнойным содержимым. Такой дерматит может сопровождаться мокнутием, эрозированием и образованием корок. Для грибкового дерматита типичны фестончатые края области воспаления, белесоватый налет, шелушение, расположение пустул и пузырьков по периферии воспалительного очага. Аллергический дерматит сопровождается сильным зудом, образованием папул с серозным содержимым, при вскрытии которых возникают эрозии.
Абсцедирующая фистулезная форма перианального дерматита (болезнь джипа), проявляется мелкими рецидивирующими абсцессами с образованием в складках ануса коротких свищевых ходов. При заболеваниях кишечника проявления перианального дерматита сочетаются с нарушением стула (запоры, поносы), болями в животе или прямой кишке (прокталгия), выделениями из ануса слизистого, гнойного или кровянистого характера.
Диагностика перианального дерматита
Пациенты с воспалительными изменениями кожи перианальной области чаще всего приходят на консультацию дерматолога или проктолога. Врач проводит опрос, направленный на выявление симптомов и причин заболевания, а также сопутствующей патологии кишечника. Осмотр анальной области позволяет определить не только состояние кожи, но и обнаружить наличие трещин, геморроидальных узлов, выпадения прямой кишки.
Для определения этиологии перианального дерматита с кожи анальной области берется соскоб на патогенные грибы, производится бактериологическое исследование отделяемого кожных элементов и мазка из ануса, исследуется соскоб на энтеробиоз и анализ кала на дисбактериоз. Диагностика сопутствующих заболеваний кишечника проводится при помощи копрограммы, ректороманоскопии, УЗИ, ирригоскопии, рентгенографии с барием, колоноскопии.
Лечение перианального дерматита
Терапия перианального дерматита эффективна лишь в том случае, если она осуществляется в соответствии с его этиологией. Важное значение имеет соблюдение гигиены анальной области, ношение хлопчатобумажного мягкого белья, не вызывающего сдавления, трения или раздражения пораженной области. Для облегчения зуда назначают прием внутрь антигистаминных средств: лоратадина, хлоропирамина, клемастина, мебгидролина.
Местное лечение перианального дерматита проводится с применением декспантенола, мазей с цинком и антисептиками, ванночек с ромашкой, чередой, корой дуба. При бактериальном поражении гнойные пустулы вскрывают и обрабатывают растворами анилиновых красителей (синька, зеленка, фукарцин), назначают антибактериальные мази. Терапию грибкового дерматита проводят местными противогрибковыми мазями.
При выявлении энтеробиоза проводят лечение антигельминтными препаратами: пиперазином, пирантелом, мебендазолом, альбендазолом, орнидазолом. Наличие дисбактериоза и других заболеваний кишечника является показанием для лечения у гастроэнтеролога или проктолога.
Источник
Парапроктит – это воспаление ткани (жировой клетчатки), окружающей прямую кишку.
Парапроктит – одно из тех заболеваний, которые не поддаются лечению в домашних условиях. Можно снять остроту симптомов парапроктита, но проблемы останутся (в виде хронического парапроктита или его осложнений). Лечение парапроктита, как и других проктологических заболеваний, порою откладывают, стесняясь обращаться к врачу. Этого делать не следует. Своевременная врачебная помощь позволит Вам вернуть утраченное качество жизни.
Причины парапроктита
В большинстве случаев воспаление вызывают условно-патогенные бактерии и грибы, которые в норме присутствуют в кишечнике человека; однако, если им удаётся преодолеть слизистую оболочку и попасть в ткань, окружающую прямую кишку, в условиях отсутствия кислорода они начинают стремительно размножаться и вызывают острый воспалительный процесс. Как правило, парапроктит вызывается сразу комплексом возбудителей, в число которых может входить стрептококки, стафилококки, кишечная палочка.
Спусковым механизмом развития парапроктита может быть любое повреждение слизистой прямой кишки. Поэтому в число факторов риска парапроктита входят:
- анальные трещины;
- проктит (воспаление слизистой оболочки прямой кишки);
- запоры (плотные каловые массы могут травмировать слизистую);
- диарея (длительное расстройство стула приводит к повреждению слизистой оболочки);
- геморрой (лопнувшие геморроидальные узлы образуют открытые ранки).
Часто инфекция проникает через анальные железы. Данные железы предназначены для выделения ферментов, способствующих перевариванию пищи, и слизи, облегчающей прохождение каловых масс. Анальные железы выходят в прямую кишку в криптах – тканевых карманах, открытых навстречу движения каловых масс. В случае нарушения процесса опорожнения прямой кишки или при травме крипты (даже незначительной), крипта может закупориться. В результате в железе развивается воспалительный процесс, и инфекция по её протоку попадает в клетчаточные пространства.
Иногда инфекция может попасть в околопрямокишечные ткани с током крови. В этом случае источником инфекции могут быть воспалительные процессы в других органах.
Виды парапроктита
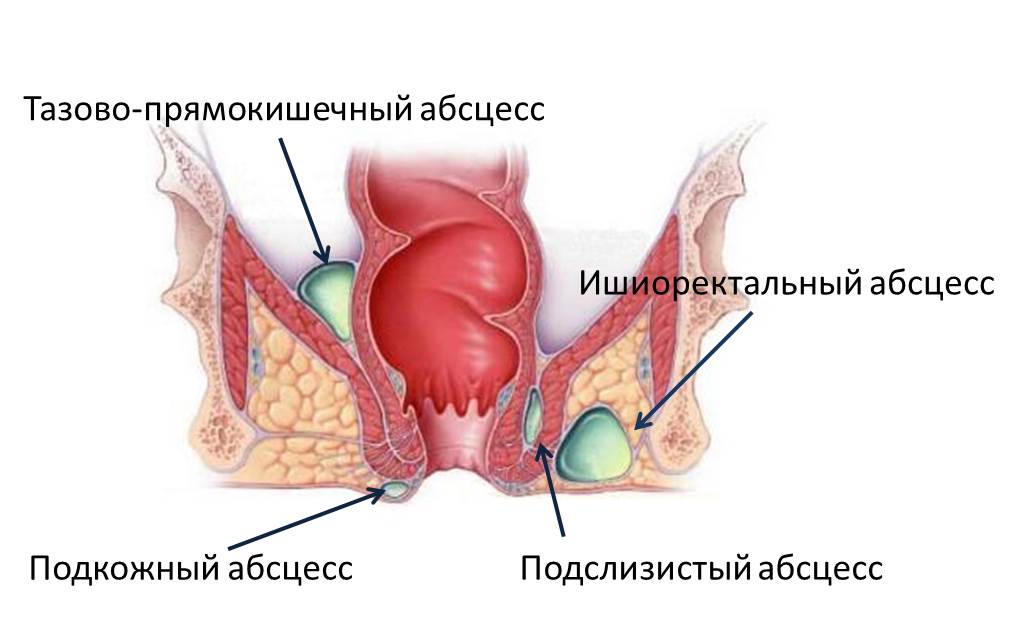
В области прямой кишки выделяют несколько клетчаточных пространств. Воспаление клетчатки, как правило, развивается изолированно в каком-либо одном пространстве, в зависимости от этого различают следующие виды парапроктита:
- подкожный (параректальный абсцесс);
- седалищно-прямокишечный (ишиоректальный абсцесс);
- тазово-прямокишечный (пельвиоректальный);
- подслизистый.
Подкожный парапроктит наиболее просто диагностируется и сравнительно легко лечится. Самой опасной формой является пельвиоректальный парапроктит (заболевание встречается редко) – его симптомы неспецифичны, а очаг воспаления располагается глубоко в области малого таза.
В зависимости от характера течения заболевания парапроктит может быть острым и хроническим.
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
- повышение температуры до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
Симптомы хронического парапроктита
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
Методы лечения парапроктита
Единственный метод лечения парапроктита – операция.
Квалифицированные хирурги-проктологи «Семейного доктора» имеют богатый опыт лечения парапроктита любой степени сложности и иссечения параректальных свищей различной локализации. Операции проводятся в операционном блоке на базе комфортабельного стационара под местной или общей анестезией.
Лечение острого парапроктита
При остром парапроктите обнаруживается и вскрывается скопление гноя.
Лечение хронического парапроктита
При хроническом парапроктите также вскрываются зона образования гноя, обеспечивается тщательный его отток и очищение раны. После чего осуществляется иссечение свища.
Очень важно, чтобы операцию проводил опытный и квалифицированный хирург, поскольку анальные свищи при хроническом парапроктите могут давать рецидивы, то есть возникать повторно. Это бывает, если воспалительный процесс полностью прекратить не удалось, например, по причине некачественного дренажа области воспаления.
При обнаружении свища не следует откладывать визит к врачу, поскольку в любой момент может случиться рецидив воспаления и нагноения с возвращением остроты симптомов. Самостоятельно свищ зажить не может.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник
Геморрой – это варикозное расширение вен в области анального канала. Бывает как самостоятельным заболеванием, так и вторичным проявлением какой-либо патологии.
У людей с внутренним геморроем увеличенные узлы находятся непосредственно в прямой кишке, с наружным – выступают наружу, напоминая узлы, шишки или даже целые гроздья.
Симптомы геморроя
К наиболее характерным симптомам данного заболевания относят:
- зуд;
- боль;
- жжение в заднем проходе;
- выпадение геморроидальных узлов;
- выделение крови из прямой кишки при дефекации.
Даже при невыраженных симптомах следует сразу же обратиться к врачу проктологу. Подробно про симптомы геморроя.
Диагностика геморроя
- Пальцевое исследование прямой кишки.
- Осмотр в зеркалах.
- Аноскопия.
- Ректороманоскопия.
Иногда требуются дополнительные исследования (колоноскопия, ирригоскопия, копрограмма, анализ кала на скрытую кровь и другие).
Геморрой – видео
Интервью с ведущим проктологом нашего центра Заводчиковым С.А. о современных методах лечения геморроя.
Геморрой фото
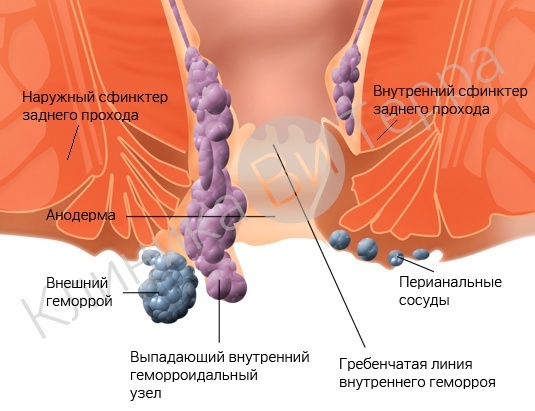
На картинке показаны различные типы геморроя: внешний геморрой, внутренний геморрой, выпадающий геморроидальный узел.
Термин геморрой – это слияние двух греческих слов, дословно переводимых, как истечение крови или кровотечение. Кровотечение – основной симптом этой болезни. К другим симптомам геморроя относят ощущение дискомфорта, наличия инородного тела, болезненности, отека и зуда, наличия или выпадения геморроидальных узлов. Кроме того, болезнь может сопровождаться выделением слизи и самопроизвольной дефекацией.
Основная причина варикозного расширение вен – изначальная слабость соединительной ткани, которая предопределена наследственно.
Этой болезни свойственно прогрессировать. Постепенно фиксирующий аппарат (мышцы и связки прямой кишки, а также области вокруг них) видоизменяется, обрастая рубцовой тканью. Геморроидальные узлы не удерживаются на месте, поэтому смещаются вниз. А при разрыве связок узлы выпадают наружу.
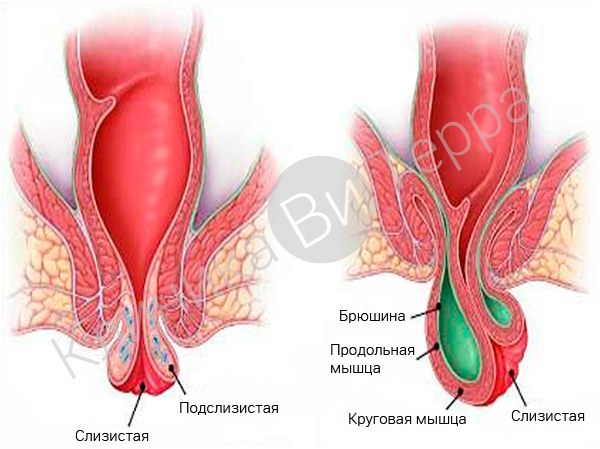
Выпадение геморроидального узла наружу
Стадии развития геморроя
- Стадии геморроя фото
- Геморрой 1 стадии
- 2 стадия
- 3 стадия
- 4 стадия
Стадии геморроя фото
Стадии геморроя – фото
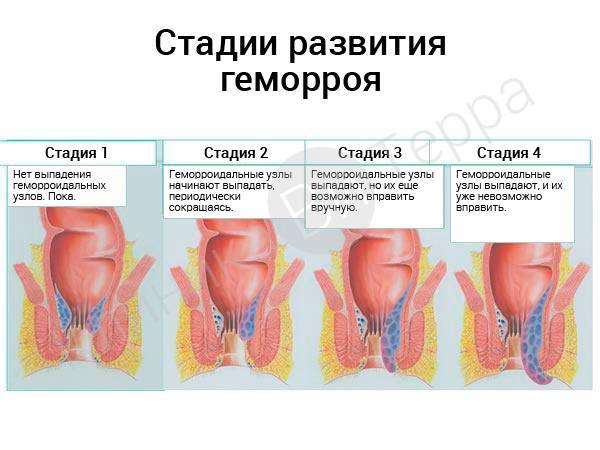
Геморрой 1 стадии
Геморрой 1 стадии
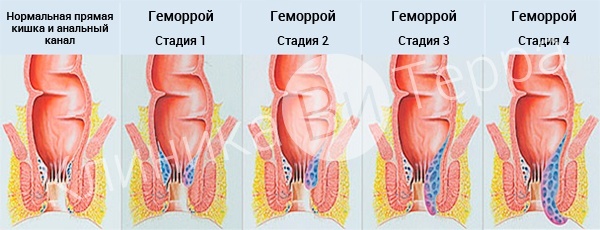
На первой стадии могут быть кровотечение и ощущение дискомфорта, незначительный зуд в области ануса. Внутренние геморроидальные узлы не выпадают.
2 стадия
Геморрой 2 стадии

На второй стадии геморроя бывают выпадения внутренних узлов, выделения крови, а также анальный зуд и выделение слизи. При выпадении внутренних геморроидальных узлов, они самостоятельно вправляются.
3 стадия
Геморрой 3 стадии

На третьей стадии геморроя отмечаются выраженные кровотечения, выпадение внутренних геморроидальных узлов и анальный зуд, выделения слизи из прямой кишки. На этой стадии геморроидальные узлы при выпадении самостоятельно не вправляются, их приходится вправлять вручную. В мышце вокруг ануса – выраженные дистрофические изменения.
4 стадия
Геморрой 4 стадии

Четвертая стадия геморроя характеризуется теми же симптомами, что и третья, но к ним еще добавляется недержание анального сфинктера, а также выраженные боли в области ануса. Геморроидальные узлы постоянно выпадают и вправить их вручную не получается, так как мышечно-фиброзный каркас анального канала очень слабый.
Причины геморроя
Различают внешние и внутренние причины возникновения геморроя. Первые вызваны неправильным образом жизни, вторые – некоторыми болезнями:
- Сидячий образ жизни.
- Неправильное питание. В том числе злоупотребление алкоголя.
- Чрезмерные физические нагрузки.
- Запоры.
- Злоупотребление клизмами и диарея.
- Беременность и роды.
- Осложнения других болезней, таких как: сердечные заболевания, цирроз печени, бронхо-легочная патология, сопровождающаяся продолжительным надсадным кашлем, ожирение.
Осложнения геморроя
Геморрой развивается постепенно. Многие пациенты начинают лечиться самостоятельно, без консультации врача. Это опасно, так как многие заболевания прямой кишки и анального канала имеют схожие симптомы (анальная трещина, хронический парапроктит, криптит, полипы и опухоли прямой кишки и др.). Неправильное лечение приводит к множеству осложнений, лечить которые иногда гораздо сложнее, чем основное заболевание. Своевременное обращение к врачу гарантирует быстрое и полное выздоровление.
Можно ли вылечить геморрой самостоятельно
Большинство пациентов обращаются к врачу только после безуспешной попытки самостоятельного лечения, часто – с осложнениями или ухудшением самочувствия. Даже разрекламированные и дорогие препараты не могут обеспечить полного выздоровления при геморрое. Это заболевание требует комплексного лечения (не всегда оперативного), включающего в себя местную терапию, диету, лечебную физкультуру, физиотерапевтическое лечение.
Источник
Статья проверена 30.03.2021. Статью проверил специалист: Вотяков Олег Николаевич, хирург, проктолог, флеболог, высшая категория, зам.главного врача, зав. стационаром.
Содержание
- Виды и различия анальных трещин
- Причины образования
- Анальная трещина: симптомы при острой и хронической форме
- Диагностика
- Лечение на разных стадиях
Трещина анального канала – распространенная патология, занимающая одно из первых мест в структуре проктологических заболеваний. Так называют дефект (рану) слизистой оболочки заднего прохода (ануса). При появлении незаживающей анальной трещины лечение лучше и правильнее начинать как можно скорее – это позволяет в 90% случаев обойтись без операции. Если меры не были приняты вовремя, и процесс перешел из острого в хронический, консервативное лечение не всегда приносит эффект.
Виды и различия анальных трещин
В зависимости от характера повреждений различают острую и хроническую анальную трещину. Острая трещина ануса может зажить самостоятельно после устранения причины ее появления. Хроническая анальная трещина самостоятельно не заживает. Разновидность хронического дефекта – каллезная трещина анального отверстия. Края такой раны уплотняются (омозоливаются), что свидетельствует о застарелом процессе и необходимости операции. По месту локализации трещины подразделяются на передние и задние, расположенные на соответствующих стенках анального канала. Если трещина образуется с двух сторон, ее называют зеркальной.
Причины образования
Появление анальной трещины может быть спровоцировано:
Генетической предрасположенностью.
Родами – разрывы промежности нередко захватывают анальную область, кроме того, появлению трещин способствует послеродовое ослабление мышц тазового дна. В том числе и поэтому проблема чаще встречается у женщин, чем у мужчин.
Хроническими запорами, поносами, а также их чередованием.
Излишне твердыми каловыми массами – следствием неправильного питания и/или нарушенного процесса пищеварения.
Сидячей работой и малоподвижным образом жизни, способствующими нарушению кровообращения и иннервации в тканях промежности.
Геморроем, глистными инвазиями, поднятием тяжестей, а также другими факторами, повышающими тонус мышц внутреннего сфинктера анального канала и вызывающими изменения и повреждения слизистой оболочки его стенок.
Анальная трещина: симптомы при острой и хронической форме
Течение болезни в острый период и при переходе в хроническую форму имеет свои отличия.
Образование трещины дает о себе знать крайне неприятными симптомами и проявлениями, на которые просто невозможно не обратить внимание:
сильнейшей, практически нестерпимой «кинжальной» болью во время дефекации, которая может сохраняться в течение длительного времени, а также появляться независимо от опорожнения кишечника, например, при длительном сидении в одной и тоже позе;
следами ярко-алой крови на туалетной бумаге, каловых массах, поверхности унитаза, нижнем белье;
чувством дискомфорта в анальной области во время гигиенических процедур.
Спазм внутреннего сфинктера – еще один типичный симптом анальной трещины. Чаще всего он выявляется во время осмотра проктолога при пальцевом ректальном исследовании.
Спазм провоцируется сильными болями, из-за которых мышцы ануса не могут расслабиться в течение длительного времени после дефекации. В результате трещина скрывается внутри складок слизистой, что затрудняет ее очищение и препятствует заживанию раны.
Психика отвечает на боль образованием устойчивого «страха дефекации», вследствие чего человек реже опорожняет кишечник, постоянно откладывая посещение туалета. Несвоевременное опорожнение прямой кишки приводит к тому, что каловые массы в ней уплотняются и отвердевают. В свою очередь, это еще больше усиливает боль во время дефекации, вызывает усиление спазма и ухудшение заживления раны.
После того, как дефект приобретает особенности, характерные для хронической анальной трещины, симптомы меняют свой характер:
Боль во время опорожнения ампулы прямой кишки становится менее выраженной, иногда полностью отсутствует.
Кровянистые выделения минимальны и появляются не всегда.
Застарелые хронические трещины могут нагнаиваться.
Постоянно спазмированные мышцы анальных сфинктеров приобретают ригидность. Это приводит к нарушению акта дефекации – для опорожнения кишечника требуется сильное натуживание даже в том случае, если консистенция кала нормальная. При этом каловые массы выходят наружу в виде тонкой ленты.
По мере прогрессирования процесса в прямой кишке могут образовываться гнойники (абсцессы) и свищи, нередко возникает воспаление ее жировой клетчатки (парапроктит). Пациент жалуется на постоянные запоры, невозможность опорожнить кишечник без клизмы либо слабительного. Также нужно помнить, что длительно незаживающие хронические язвы способны озлокачествляться.
Диагностика
Диагноз ставится на основании:
визуального осмотра и пальцевого исследования;
данных аноскопии или ректороманоскопии – при необходимости дифференцировки анальной трещины с другими патологиями (болезнью Крона, туберкулезом и др.).
При сильном болевом синдроме пальцевое и инструментальные исследования проводятся под местным обезболиванием (анестезией).
Если данные осмотра показывают наличие язвы с уплотненными краями (бугорками), значит процесс перешел в хроническую форму.
Анальная трещина: лечение заболевания на разных стадиях
В определенных ситуациях при образовании трещины ануса нет необходимости в каких-либо специальных медицинских манипуляциях. Достаточно правильно питаться, исключив из рациона острые, соленые, жареные, копченые и маринованные продукты, алкоголь, а также наладить регулярный стул и соблюдать элементарные правила личной гигиены.
Так, например, если к появлению анальной трещины привела кишечная инфекция с профузным поносом или запор, а впоследствии стул нормализовался, то не исключено, что рана в течение 1-3 недель заживет самостоятельно. Если этого не произошло или сохраняется причина, приведшая к образованию дефекта, с обращением к врачу лучше не тянуть. При условии начала лечения в течение первого месяца после появления первых симптомов, вероятность решения проблемы без хирургического вмешательства высока.
В острой стадии больному назначаются:
ранозаживляющие мази и свечи, одновременно оказывающие антибактериальное, обезболивающее действие и снимающие спазм;
ванночки с марганцовкой и травяными отварами, микроклизмы;
при сильных болях – прием или инъекции обезболивающих препаратов;
при запорах – лекарства, способствующие размягчению каловых масс.
Помимо медикаментов, в схему терапии входит специальная диета, физиопроцедуры, лечебная физкультура.
Очень важно, чтобы лечение назначал специалист, врач-проктолог, и он же его контролировал. Самолечение недопустимо не только потому, что оно может оказаться неэффективным. В данном случае высок риск, что симптомы заболевания под действием мазей или свечей исчезнут или станут менее интенсивными, в то время как трещина сохранится и процесс перейдет в хроническую форму.
К сожалению, когда проявления становятся не так заметны и мучительны, пациент зачастую откладывает посещение проктолога под любым благовидным предлогом. Такое поведение, в том числе, объясняется деликатностью проблемы.
Лечение хронической трещины ануса раньше проводилось только классическим хирургическим способом, который практикуется и сегодня. При этом перед операцией проводится подготовка, способствующая к устранению травмирующих факторов.
Операция выполняется различными способами, включая боковую сфинктеротомию, частичное рассечение внутреннего анального сфинктера с иссечением трещины. Выбор метода зависит от особенностей дефекта слизистой и состояния мышц ануса.
Заживление послеоперационной раны занимает около 2-х недель. В это время следует избегать поднятия тяжестей, занятий спортом. Также необходимо посещать перевязочный кабинет, соблюдать диету.
Появление современных малоинвазивных методов существенно облегчило задачи хирургов-проктологов, позволило значительно сократить реабилитационный период и снизить риск осложнений.
Сегодня врачи разрушают зарубцевавшиеся края и некротические ткани хронической анальной трещины с помощью радиоволнового воздействия или лазерного луча. Основные преимущества радикальных малоинвазивных методов по сравнению с традиционной операцией:
после выполнения процедуры нет необходимости оставаться в стационаре – лечение проводится амбулаторно;
отсутствует необходимость в перевязках – лучи не только разрушают рубцы и очищают трещину от слизи, но и «запаивают» сосуды, поэтому после манипуляции рана не кровит и не инфицируется;
полное восстановление наступает значительно быстрее, а риск опасных побочных эффектов практически отсутствует.
Консервативные способы лечения хронической анальной трещины также практикуются, если продолжительность заболевания не превышает 2-3 месяцев от момента появления первых признаков или есть противопоказания для хирургического вмешательства. Больному назначаются инъекции ботулотоксина в область промежности либо специальные мази и таблетки, снимающие спазм мышц анального канала. Эффективность терапии ботулотоксином выше. Показана физиотерапия, может выполняться растяжение анального сфинктера специальным баллончиком.
Во время терапевтического спазмолитического лечения возможно появление преходящих побочных эффектов в виде недержания кала и газов, также нельзя исключить вероятность рецидива болезни в течение года.

| Услуги | Цена | Запись на прием |
|---|---|---|
| Консервативное лечение анальных трещин у беременных | от 3000 руб. | |
| Удаление доброкачественных образований анальной зоны и промежности | от 8 000 руб. | |
| Радиоволновое лечение анальных трещин | от 30000 руб. | |
| Ультразвуковое лечение анальных трещин | от 45000 руб. | |
| Лазерное лечение анальных трещин | от 25000 руб. |

Источник
