Воспаление анальности у ребенка
Парапроктит у детей – это острое или хроническое воспаление клетчатки вокруг прямой кишки, возникающее в ответ на проникновение болезнетворных микроорганизмов. Заболевание проявляется интоксикационным синдромом, болью в тазу, прямой кишке, усиливающейся при дефекации. У младенцев преобладают неспецифические симптомы: вялость, отказ от кормления, постоянный монотонный крик. При осмотре выявляют покраснение и отечность зоны вокруг ануса. Диагностика включает физикальное обследование, сонографию перианальной области, лабораторные анализы. Для лечения парапроктита проводят хирургическое вскрытие и дренирование гнойника.
Общие сведения
Парапроктит встречается, по разным данным, у 1-7% детей, находящихся в хирургическом стационаре по поводу гнойных инфекций. Заболевание в 60% случаев поражает младенцев в возрасте до года, мальчики болеют чаще девочек. Актуальность проблемы обусловлена быстрым распространением воспаления из-за незрелости иммунных реакций в детском возрасте, что создает предпосылки для хронизации процесса и развития осложнений. Хотя детские хирурги часто сталкиваются с парапроктитом, его этиопатогенетические особенности недостаточно изучены.
Парапроктит у детей
Причины
Основной этиологический фактор парапроктита у детей – кишечная палочка, которая составляет до 49% случаев инфицирования. Частые возбудители воспаления – клебсиелла, протей, стафилококки и стрептококки. Иногда высеивается смешанная микрофлора. Для развития воспалительного процесса необходимо наличие предрасполагающих факторов, к которым относят:
- Дисбиоз кишечника. Преобладание патогенной микрофлоры (стафилококков, некоторых штаммов кишечной палочки) наблюдается у младенцев до 1 года, у которых пока не сформировалась нормальная микробиота. В толстой и прямой кишке усиленно размножаются болезнетворные бактерии, вызывающие тяжелое гнойное воспаление.
- Недостаточность иммунитета. У детей клеточные и гуморальные звенья иммунной системы работают не так активно, а местные защитные факторы кишечника еще не до конца сформированы. Это повышает риск распространения процесса из просвета и стенки кишечника в параректальную зону.
- Сопутствующие болезни. Наличие инфекционных или соматических патологий снижает защитные силы организма ребенка и делает его более уязвимым по отношению к бактериям. В такой ситуации вероятность развития парапроктита в 2,2 раза выше, если присутствуют другие факторы риска.
Патогенез
У детей инфицирование параректальной клетчатки в основном происходит через аномально глубокие крипты и синусы, в которых скапливаются бактерии. Реже микроорганизмы попадают в окружающие ткани через поврежденную слизистую прямой кишки или кожу вокруг анального отверстия. Иногда болезнь становится результатом генерализованного септического процесса, что больше характерно для новорожденных.
Острый парапроктит начинается с поражения анальных крипт и желез с дальнейшим распространением по жировой клетчатке. При взаимодействии бактерий с иммунными клетками развиваются альтерация и экссудация, в тканях накапливается гной, формируется абсцесс. В дополнение к местным изменениям возникает эндогенная интоксикация организма, которая усугубляет состояние ребенка.
Классификация
По течению выделяют острый парапроктит и его хроническую форму (свищи прямой кишки). В зависимости от расположения гнойного очага бывает подкожный и подслизистый вид заболевания – самые частые варианты у детей, реже встречается ишиоректальный и пельвиоректальный варианты. Большое практическое значение в детской хирургии имеет классификация парапроктита по этиопатогенезу, согласно которой выделяют 3 разновидности воспаления:
- Банальный (простой) парапроктит. Воспаление спровоцировано неспецифическими микроорганизмами, живущими в просвете толстого кишечника. Основной вариант патологии у детей.
- Специфический парапроктит. Он вызван клостридиями, актиномицетами или туберкулезной палочкой. В педиатрической практике встречается редко, составляет не более 1% от всех случаев болезни.
- Посттравматический парапроктит. Развивается при механическом повреждении перианальной зоны либо как осложнение инвазивных медицинских манипуляций и хирургических операций. Чаще диагностируется у детей старшего возраста.

Возможно, здесь скрыты откровенные изображения половых органов
Парапроктит у грудного ребенка
Симптомы
У новорожденных и детей раннего возраста вследствие отсутствия жалоб ориентируются на объективные признаки болезни. Родители замечают припухлость и сильное покраснение вокруг заднепроходного отверстия, кожа горячая на ощупь. При крупном очаге парапроктита отмечается деформация ануса, удается прощупать участки размягчения тканей. При этом ребенок становится вялым и сонливым, отказывается от груди или приема пищи, у него повышается температура.
В старшем возрасте характерны те же объективные симптомы, но они дополняются жалобами. Ребенок сообщает о боли внизу живота, в пояснице или области заднего прохода. Неприятные ощущения усиливаются при опорожнении кишечника, из-за чего дети могут подавлять позывы к дефекации. Возможны проявления интоксикационного синдрома: ломота в теле, головные боли, чувство жара или озноба. Температура повышается до фебрильных цифр.
Осложнения
Наиболее распространенное последствие вовремя не вылеченного парапроктита – хронизация процесса с образованием прямокишечных свищей, которые протекают с периодами обострения гнойного воспаления. Осложнение встречается в 8-20% случаев и выявляется у детей любого возраста. Реже наблюдается деформация прямой кишки и ануса, что затрудняет дефекацию, способствует хроническим запорам.
Гнойники при парапроктите расположены вблизи тазовой брюшины, поэтому при распространении инфекции развивается перитонит. Если гной прорывается в забрюшинное пространство, начинается флегмона. Самое опасное осложнение болезни – сепсис, обусловленный попаданием патогенных микроорганизмов в сосудистое русло. Генерализация воспаления возникает преимущественно у ослабленных детей.
Диагностика
При обследовании ребенка с предполагаемым парапроктитом не применяются типичные методы проктологии (пальцевое ректальное исследование и аноскопия) ввиду их болезненности. Врач проводит визуальный осмотр перианальной области, выполняет физикальную диагностику. Для выявления парапроктита зачастую достаточно клинических симптомов. Дополнительно назначается комплекс лабораторно-инструментальных исследований:
- УЗИ перианальной зоны. При сонографии более точно устанавливаются локализация гнойного воспаления и размеры пораженной области. На УЗИ очаг парапроктита визуализируется как округлое образование неоднородной структуры с пониженной эхогенностью, кровоток в нем не определяется.
- Гемограмма. В клиническом анализе крови обращает на себя внимание высокий лейкоцитоз со сдвигом влево и повышение СОЭ. Прогностически неблагоприятным признаком считается появление метамиелоцитов и других ранних форм лейкоцитов, что указывает на прогрессирование эндогенной интоксикации.
- Бактериологическое исследование. Необязательный компонент диагностического поиска, который необходим для уточнения причины парапроктита. Рекомендован посев кала на дисбактериоз, а для целенаправленного подбора антибиотикотерапии исследуют образец гноя, полученного из абсцесса.
Лечение
Хирургическое лечение
Парапроктит требует оперативного вмешательства, проводимого в кратчайшие сроки, чтобы не допустить осложненного течения. У детей применяется метод Габриэля, при котором не только дренируют гнойник в параректальной клетчатке, но и предупреждают развитие хронического парапроктита благодаря иссечению причинной анальной крипты. В течение 2-4 дней после вмешательства производится тампонада раны и накладываются лечебные повязки.
Перед хирургическим вмешательством и в послеоперационном периоде показана массивная антибиотикотерапия для профилактики генерализации инфекции. Важную роль в ведении ребенка после операции играет ликвидация дисбактериоза путем назначения пробиотиков и пребиотиков. Медикаментозные мероприятия нужны для предотвращения рецидива парапроктита.
Прогноз и профилактика
Острый воспалительный процесс хорошо поддается хирургическому лечению. При правильном выполнении операции рецидивы не возникают. Внушают опасения распространенные формы гнойного процесса, сопровождающиеся массивной интоксикацией и сепсисом. Профилактика парапроктита включает неспецифические мероприятия: повышение местного и общего иммунитета, санацию хронических очагов инфекции, устранение кишечного дисбиоза.
Литература 1. Парапроктит у детей старше 3 лет с позиции хирурга и гастроэнтеролога. С.В. Александров // Детская хирургия. – 2020 2. Анализ результатов и оптимизация лечения детей с парапроктитами. А.И. Кузьмин // Современные проблемы науки и образования. – 2016 3. Клинические рекомендации. Колопроктология / Шелыгин Ю.А. – 2015 4. Острый парапроктит у детей. А.А. Аржанников, Л.Ю. Черненко // Вестник УГМУ. – 2015 | Код МКБ-10 K61 |
Парапроктит у детей – лечение в Москве
Источник
БЕСПЛАТНЫЙ ПОДБОР ЧАСТНЫХ КЛИНИК И ВРАЧЕЙ В МОСКВЕ
Боль в заднем проходе у детей может появляться также как и взрослых людей. Вот только вызывают её совершенно другие заболевания, свойственные именно раннему возрасту. Так достаточно низка вероятность, что у ребенка появиться воспаление геморроидальных узлов или выпадение прямой кишки.
Тем ни менее, жалобы ребенка нельзя игнорировать, ведь они могут быть ранним признаком начала какого-то заболевания, игнорировать которое безответственно и даже опасно.
Причины боли в заднем проходе у детей
Существует ряд заболеваний, которые чаще всего приводят к этому неприятному симптому. В некоторых случаях боль незначительная и быстро проходит, она может быть связана с раздражением слизистой прямой кишки или же её повреждении каловыми массами.
Но в некоторых случаях они настолько сильные, что дети до года кричат при опорожнении кишечника, а более старшие оттягивают его, чтобы избавить себя от неприятных ощущений. И причина такого состояния может быть несколько:
- Трещинка анального сфинктера. Это заболевание чаще всего появляется на фоне запоров или же формирования плотных комков каловых масс. Иногда повредить слизистую может специально или случайно проглоченные небольшой предмет с острыми краями, к примеру, кость. Заболевание проявляет себя сильными болями при дефекации, а также появлением в кале или на туалетной бумаге небольших прожилок крови. Анальная трещина может осложниться попаданием инфекции под кожу, что приводит к бактериальному воспалению и развитию на месте трещины язвы. Стоит отметить, что часто анальные трещины появляются на фоне поносов, которые размягчают слизистую и делают её более восприимчивой к повреждениям.
- Острицы и другие кишечные паразиты. Различные формы глистных инвазий весьма распространены среди детей. Общие игрушки и вещи, нарушение банальных правил гигиены приводит к их простому распространению в коллективах. Характерный признак этого заболевания – сильный зуд, который может усилиться в вечернее время.
- Воспалительные заболевания. Помимо перечисленных факторов к болям в заднем проходе у ребенка может привести воспаление слизистой. При этом возле анального отверстия появляется красная сыпь, достаточно болезненная. Слизистая возле него покрасневшая, отечная и раздраженная.
- Наличие инородного предмета. В некоторых случаях дети сами вводят предметы в прямую кишку из любопытства. Если он имеет острые края или грани, вполне может повредить слизистую.
Подобные состояния требуют особого подхода к диагностике и лечению. Поэтому обращаться к врачу необходимо сразу же после появления дискомфорта. В первую очередь следует проконсультироваться с педиатром, который наблюдает ребенка, поскольку наиболее распространенные паразитарные инфекции должен лечить именно он.
Но в некоторых ситуациях он направляет к более узкому специалисту – проктологу.
Прием проктолога ведется в клинике, но сегодня многие компании предлагают также и выезд проктолога на дом.
Что делать при появлении болей при дефекации у ребенка?
Если процесс дефекации вызывает у ребенка неприятные ощущения, обращаться к врачу следует так ж провести достаточно полное обследование, включающее в себя проведение осмотра, инструментальной и лабораторной диагностики.
А помочь найти подходящую клинику в любой момент готов сайт «Ваш Доктор», на котором представлена информация о разных клиниках Москвы. Вы сможете подобрать подходящего под ваш конкретный случай специалиста, а также записаться к нему на прием через специально для этого разработанные формы.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Абаева Юлиана Генриховна
Акушер, Гинеколог
Лет стажа: 34
Стоимость приема – 2700 р.
Абдуллаева Ульвия Абдуллаевна
Акушер, Гинеколог
Лет стажа: 21
Стоимость приема – 13500 р.
Абдурахмонова Гульчехра Баротовна
Гинеколог
Лет стажа: 34
Стоимость приема – 1800 р.
Абрамян Рузанна Владимировна
Акушер, Гинеколог
Лет стажа: 29
Стоимость приема – 2000 р.
Аванесян Нарине Степановна
Акушер, Гинеколог
Лет стажа: 25
Стоимость приема – 5700 р.
Агафонова Эльвира Игоревна
Акушер, Гинеколог
Лет стажа: 7
Стоимость приема – 2890 р.
Агаян Лилит Генриевна
Акушер, Гинеколог
Лет стажа: 34
Стоимость приема – 2200 р.
Агрба Илона Беслановна
Акушер, Гинеколог
Лет стажа: 15
Стоимость приема – 2550 р.
Источник
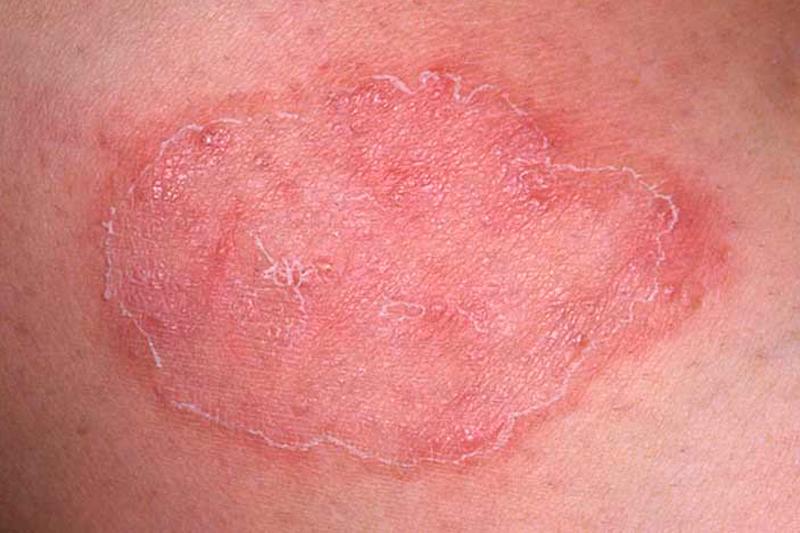
Перианальный дерматит – это болезненное воспаление кожи в области ануса. Этому заболеванию подвержены все возрастные категории. Этиология перианального дерматита имеет различную природу, подразделяется заболевание на следующие виды:
- Грибковый;
- Бактериальный;
- Аллергический;
- Контактный.
Содержание статьи:
- Причины развития перианального дерматита
- Симптомы перианального дерматита
- Диагностика перианального дерматита
- Лечение перианального дерматита

У детей воспаление в большинстве случаев возникает при несоблюдении гигиенических правил. У взрослых перианальный дерматит, как правило, связан с нарушением кишечной микрофлоры или появляется на фоне патологии прямой кишки и толстого кишечника. В связи со спецификой заболевания, лечением воспаленного участка занимается не только дерматолог, но и проктолог.
Причины развития перианального дерматита
Интенсивному развитию заболевания способствуют патогенные микроорганизмы, размножающиеся при благоприятных условиях. Источником воспалительного процесса могут стать такие провоцирующие факторы:
- Нарушение гигиенических правил;
- Систематическое раздражающее воздействие на область ануса;
- Длительная езда на велосипеде, машине, лошади (болезнь джипа), при которой обломанные волоски травмируют кожу;
- Аллергические реакции на моющие средства, синтетическое белье, лекарственные препараты;
- Повреждение кожи (расчесывание, трещины, геморрой) и ее инфицирование вызывают дерматит перианальной области бактериальной или грибковой этимологии;
- Пониженный иммунитет создает условия для проникновения стафилакокковой, стрептококковой и кандидозной инфекции;
- Длительный прием кортикостероидов и антибиотиков, нарушающих микрофлору кишечника;
- Заболевания, сопровождающиеся недержанием кала;
- Продолжительная диарея;
- Энтеробиоз, дисбактериоз;
- Ряд болезней, при которых воспаление кишечника может распространиться на кожу вокруг ануса (болезнь Крона, колит, язвенный колит, проктит, парапроктит).
Кроме того, возникновению перианальго дерматита подвержены люди с избыточной массой тела, страдающие потливостью и пациенты с хроническими инфекционными заболеваниями.
Симптомы перианального дерматита
Независимо от вида заболевания, перианальный дерматит имеет общие признаки проявления:
- Кожный зуд в зоне ануса и нижней части прямой кишки;
- Покраснение и ярко выраженная отечность тканей;
- Боль при дефекации;
- Болезненность перианальной области.
Необходимо отметить, что каждая форма перианального дерматита имеет симптомы, характерные только для данного вида. Так, при бактериальном генезе вокруг анального отверстия наблюдаются пузырьки и пустулы, наполненные гноем. Такой вид заболевания сопровождается мокнутием, разрушением кожного покрова и образованием корочек.
Грибковый дерматит отличается фестончатым контуром в области воспаления, который имеет светло-серый налет. Вокруг воспалительного очага образуются пузырьки и пустулы.
Аллергический перианальный дерматит сопровождается сильнейшим зудом, возникновением сыпи с серозным содержимым, вскрытие их приводит к эрозии кожи.
При болезни джипа начинается абсцедирующая фистулезная форма дерматита перианальной области. Этот вид заболевания характеризуется мелкими возобновляющимися абсцессами в складках ануса. Гнойнички имеют короткие свищевые ходы.
Раздражение кожи вокруг анального отверстия вызывается заболеваниями кишечника. На фоне основных симптомов наблюдаются еще расстройство стула (диарея или запоры), боли в прямой кишке или животе, выделения из заднего прохода гнойной, слизистой или водянистой природы.
Диагностика перианального дерматита
При первых проявлениях раздражения кожного покрова в области ануса необходимо обратиться к специалисту. Обследование обычно проводят проктолог или дерматолог. Диагностика начинается с визуального осмотра, позволяющего обнаружить папулы, трещины, выпадение прямой кишки, геморроидальные узлы. С целью выявления патогенеза врач проводит опрос пациента.
Заключительный диагноз перианального дерматита выносится только после соскоба, произведенного в зоне вокруг ануса, мазка из заднего прохода и анализа кала. Бактериологическое обследование позволяет выявить этиологию заболевания.
Для пациентов, страдающих заболеваниями кишечника, дополнительно назначают УЗИ, колоноскопию, ректороманоскопию, копрограмму, рентген с барием, ирригоскопию.
Только после окончательного определения вида заболевания и причин его вызвавшего, назначается терапия.
Лечение перианального дерматита
Несмотря на то, что лечение назначается исходя из этиологии болезни, существует ряд принципов, придерживаться которых должен каждый пациент:
- Соблюдение правил личной гигиены. При первых признаках воспаления в области ануса, подмываться необходимо после каждого акта дефекации. Для этих целей необходимо использовать слабый раствор марганцовки или отвары противовоспалительных трав, что не позволит развиться вторичной инфекции;
- При дерматите перианальной области необходимо носить только хлопчатобумажное белье;
- Исключить из питания копченые, перченные и острые блюда. Диетическое питание сделает основное лечение более эффективным.
Медикаментозная терапия перианального дерматита у взрослых предполагает использование мазей и направлена на снятие зуда, жжения и раздражения вокруг анального отверстия. Для местного лечения назначают:
- цинковую мазь;
- антисептические препараты;
- антигистаминные средства;
- декспантенол.
При грибковом поражении прописывают противогрибковые медикаменты:
- Микосептин;
- Тридерм;
- Канастен;
- Кандид и др.
Лечение бактериального дерматита перианальной области предполагает вскрытие гнойных пустул и дальнейшую обработку их зеленкой, синькой, фукарцином и нанесением антибактериальных мазей.
При обнаружении энтеробиоза лечение проводят противоглистными препаратами:
- Пирантелом;
- Вормилом;
- Медамином;
- Пиперазином;
- Вермоксом.
Терапия аллергического перианального дерматита заключается в приеме антигистаминных препаратов:
- Супрастин;
- Диазолин;
- Тавегила;
- Кларитин.
Вышеперечисленные препараты также могут назначаться для устранения болезненного жжения и зуда.
Наличие хронических заболеваний кишечника и дисбактериоз являются показанием для лечения первичного недуга у проктолога или гастроэнтеролога.
Физиотерапевтическое лечение перианального дерматита направлено на снятие воспаления и стабилизацию процесса заживления пораженных участков кожи вокруг ануса. Наиболее эффективны такие процедуры, как ванночки с добавлением лекарственных средств, лечение магнитным полем, лазерная терапия, ультразвук и т. д.
Источник
