Воспаление аппендицита после удаления
- Из-за чего происходит аппендицит?
- Как не допустить осложнений после аппендицита?
- Лечение аппендицита
- Швы после аппендицита
- Что зависит от профессионализма врача?
- Какие мероприятия рекомендованы после аппендицита?
- Диета после аппендицита
- Физическая активность после аппендицита
- Последствия удаления аппендикса для организма
Аппендицит – достаточно распространенное заболевание. Выявленное вовремя оно быстро излечивается, однако устраняется исключительно хирургическим путем. Вместе с тем операция по удалению аппендицита оценивается хирургами как наибольшей легкости. Развитие аппендицита обосновано определенными факторами, на ровном месте не возникает.
 | Профилактика аппендицита занимает не последнее место в формировании здорового образа жизни. Когда же заболевания избежать не удалось, имеет смысл откорректировать свой рацион питания и режим дня. Реабилитация после аппендицита не требует множества ограничений, однако для отменного самочувствия необходимо прислушиваться к рекомендациям врача. |
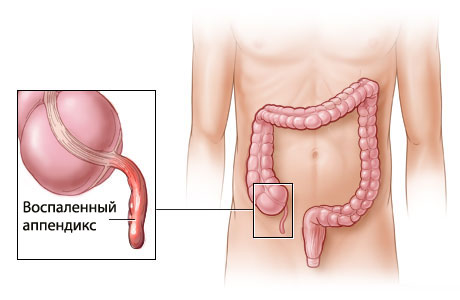
Из-за чего происходит аппендицит?
Аппендицитом называется воспаление червеобразного отростка слепой кишки, аппендикса. Функция аппендикса в организме до конца не установлена. Это скорее рудиментарный орган. Предполагается, что в ходе эволюции человека он утратил свою основную пищеварительную функцию и на сегодняшний день играет второстепенную роль:
- содержит большое количество лимфоидных образований, а значит, отчасти обеспечивает иммунитет;
- продуцирует амилазу и липазу, а значит, выполняет секреторную функцию;
- продуцирует обеспечивающие перистальтику гормоны, а значит, сродни гормональным железам.
Причины возникновения аппендицита описывают несколько теорий:
- механическая утверждает, что поводом к развитию аппендицита оказывается обтурация просвета отростка каловыми камнями или лимфоидными фолликулами на фоне активации кишечной флоры; как следствие в просвете скапливается слизь, размножаются микроорганизмы, воспаляется слизистая оболочка аппендикса, затем происходит тромбоз сосудов и некроз непосредственно стенок отростка;
- инфекционная теория отталкивается от того, что к воспалению аппендикса ведет агрессивное воздействие на отросток инфекционных агентов, локализирующихся здесь; обычно это брюшной тиф, иерсиниоз, туберкулёз, паразитарные инфекции, амёбиаз, однако до сих пор не выявлено специфической флоры;
- сосудистая теория объясняет развитие аппендицита расстройством кровоснабжения этого участка пищеварительного тракта, что возможно, например, на фоне системных васкулитов;
- эндокринная в основу возникновения аппендицита кладет воздействие серотонина, гормона, вырабатывающегося множественными расположенными в аппендиксе клетками диффузной эндокринной системы и выступающего медиатором воспаления.
Аппендицит нередко развивается на фоне других нарушений в работе желудочно-кишечного тракта. Высоко риск аппендицита оценивается для тех лиц, которым диагностированы:
- хронические формы:
- колита,
- холецистита,
- энтерита,
- аднексита
- перитифлит;
- спаечная болезнь брюшной полости;
- запоры и синдром “ленивого желудка”;
- гельминтоз.
Аппендицит чаще развивается в возрасте 20-40 лет; чаще болеют им женщины, нежели мужчины. Аппендицит занимает первое место среди хирургических заболеваний органов брюшной полости.
Профилактика аппендицита заключается в исключении негативных факторов, лечении хронических заболеваний органов брюшной полости, исключении запоров и в соблюдении здорового образа жизни. Рацион питания должен включать достаточное количество растительной клетчатки, поскольку именно она возбуждает перистальтику кишечника, оказывает слабительное действие и сокращает время пассажа кишечного содержимого.
Как не допустить осложнений после аппендицита?
Воспаление аппендикса вовремя не диагностированное и не устраненное способно обернуться серьезными патологиями. К числу последних относятся:
- аппендикулярный инфильтрат – развивающийся на 2-4 день после острого аппендицита конгломерат спаянных между собой воспаленных тканей аппендикса и прилегающих к нему органов (сальника, тонкой кишки, слепой кишки);
- абсцесс брюшной полости и периаппендикулярный абсцесс – могут развиваться и вокруг аппендикса, и в других местах брюшной полости вследствие оседания инфицированного выпота, внутрибрюшных гематом или некачественных швов культи аппендикса;
- перитонит (воспаление брюшины);
- флегмона забрюшинного пространства – острый процесс гнойно-воспалительного характера, развивающийся в ретроперитонеальной клетчатке, не отграничивающийся от здоровых тканей;
- тромбофлебит вен малого таза и пилефлебит (септический тромбофлебит воротной вены и ее ветвей, развивающийся обычно после аппендэктомии);
- сепсис (заражение крови).
Причина осложнений после аппендицита кроется в непрофессионально выполненном лечении либо слишком позднем обращении к врачу. Симптомы острого аппендицита ни в коем случае нельзя игнорировать и рассчитывать на то, что все само собой пройдет. Ощутимый дискомфорт в нижнем правом боку, сочетающийся с нарушениями стула, рвотой и температурой, должен быть поводом для незамедлительного обращения к профессиональному медику.
 Категорически воспрещается при развитии аппендицита принимать слабительное и обезболивающее, применять тепло на болезненную область. В догоспитальный период больному требуется покой и постельный режим, прикладывать к боку можно, наоборот, холод. Подтверждение подозрений на аппендицит является показанием для оперативного вмешательства, консервативные методики лечения не демонстрируют успеха.
Категорически воспрещается при развитии аппендицита принимать слабительное и обезболивающее, применять тепло на болезненную область. В догоспитальный период больному требуется покой и постельный режим, прикладывать к боку можно, наоборот, холод. Подтверждение подозрений на аппендицит является показанием для оперативного вмешательства, консервативные методики лечения не демонстрируют успеха.
Оперативное вмешательство, произведенное в первые сутки развития аппендицита, отличается простотой выполнения, осложнения маловероятны. Прогноз оценивается благоприятно. Обычно пациент уже на вторые сутки после операции может переворачиваться на койке, присаживаться, а вставать и ходить на 3-4-е сутки.
В последующие несколько недель пациент должен придерживаться щадящего режима, сниженных физических активностей, в противном случае возрастает риск неправильного зарастания шва после аппендицита, развития спаечной болезни, паховой грыжи. Вероятность таковых объясняется неравномерным срастанием мышечной ткани, когда сквозь не заращенные участки может выступать брыжейка или петли кишечника, а это будет препятствует окончательному сращению мышц. Это происходит обычно на фоне:
- неправильного питания больного в послеоперационный период;
- игнорирования необходимого ношения бандажа;
- слабости мышечного каркаса передней брюшной стенки;
- недопустимых физических нагрузок и поднятия тяжестей;
- воспалительных внутренних процессов.
Лечение аппендицита
На сегодняшний день медицина не предлагает никаких других методов лечения аппендицита, кроме как экстренное хирургическое вмешательство. Вопреки тому, что у многих пациентов сам факт операции может вызывать серьезную обеспокоенность, в такой стратегии лечения минимум опасностей. Если провести операцию качественно и незамедлительно, то уже на вторые сутки больной начинает прогрессивно восстанавливаться.
Доступ к аппендиксу осуществляется по методике Мак-Бурнея (или, как его называют в отечественной литературе, Волковича-Дьяконова), удаление аппендикса может быть типичным или ретроградным:
- типичный применяется, когда существует возможность вывести аппендикс в операционное рассечение, – брыжейка перевязывается, а затем отсекается, культя размещается в куполе слепой кишки;
- ретроградный уместен при невозможности провести отросток через операционную рану, например при наличии спаек или атипичном расположении аппендикса, – сначала отсекается отросток от купола слепой кишки, затем культя помещается в купол и лишь после этого проводится выделение отростка, перевязка брыжейки.
Вследствие произведения доступа к аппендиксу по методу Мак-Бурнея остается небольшой ровный шрам, для многих пациентов весьма нежелательный. Достижения современной медицины предлагают малоинвазивные операционные вмешательства для устранения аппендицита. Прежде всего, это лапароскопический метод – через небольшие проколы брюшной стенки (обычно три) специальными инструментами. Еще одним малоинвазивным прогрессивным методом удаления аппендикса является транслюминальный – гибкими инструментами, вводимыми в просвет полового органа и через разрез в стенке внутреннего органа (в стенке желудка или влагалища). Транслюминальное вмешательство характеризуется полным отсутствием визуально заметных дефектов и сокращением сроков постоперационной реабилитации.
Швы после аппендицита
При классическом варианте хирургического вмешательства в нижнем боку живота остается небольшой (в среднем трехсантиметровый) шов. Наложение и рассасывание швов после аппендицита требует профессионализма от врача и ответственности в выполнении его рекомендаций от пациента.
При отсутствии осложнений после аппендицита внешние швы снимаются на 10-12 день, а внутренние рассасываются в течение двух месяцев (выполняются кетгутовыми нитями). Таковы необходимые сроки для восстановления крепкого мышечного каркаса, кожные же покровы регенерируются еще быстрее. В среднем около 6 недель (не менее) пациенту будет рекомендован особый щадящий режим.
Что зависит от профессионализма врача?
Сотрудничество с квалифицированным медиком актуально еще на этапе диагностики аппендицита. В этом случае важно досконально изучить анамнез заболевания, оценить имеющеюся симптоматику и не проигнорировать, не оставить без внимания признаки, указывающие на остроту процесса.
Оперативное вмешательство при подтвержденном диагнозе проводится едва ли не в тот же день. Рецидивов аппендицит не дает, повторным он быть не может, но коварность его заключается в вероятности спаечной болезни. Она развивается при инфицировании брюшной полости, несоизмеримых физических нагрузках и чрезмерной подвижности в послеоперационный период, на фоне процессов брожения из-за несоблюдения диеты.
Вероятно и нагноение швов. Оно происходит из-за халатности медперсонала и недостаточной санитарной обработки инструментов. Еще одним поводом для нагноения швов оказывается неправильная обработка раневой поверхности и внутрибольничная инфекция. От безалаберности пациента зависит риск перенапряжения брюшной стенки, что нередко усугубляется еще и слабой иммунной защитой.
Распространенность последоперационных осложнений при аппендиците в последнее время имеет тенденцию к снижению в связи с тем, что больные обращаются к врачам на ранней стадии аппендицита, а современные достижения медицины делают возможными малоинвазивные вмешательства.
Какие мероприятия рекомендованы после аппендицита?
После аппендицита в течение 1-2 месяцев пациент должен придерживаться относительно простых и выполнимых ограничений. В выполнении они достаточно просты тем более, если учесть, что их игнорирование чревато достаточно неприятными и нежелательными последствиями.
Диета после аппендицита
После аппендицита самостоятельное потребление пищи разрешается с третьих суток от операции, но еда в этот период должна быть перетертой, кашеобразной. Разрешаются молоко и молочные кисели, жидкие каши (лучше на воде), куриный и овощной бульон, овощные пюре. Диетическое питание начинается с шестого дня. Некоторые особенности питания прописываются пациенту в первые 2-3 месяца после операции. Рацион питания влияет на состав микрофлоры кишечника и на активность его функций. Необходимо следовать таким принципам:
- дробное и частое питание, противопоказано одномоментное употребление крупных порций еды;
- пища не должна быть горячей или холодной, а лишь немного подогретой;
- полноценное питание, обеспечивающее организм всем спектром питательных веществ, витаминов и минералов, поскольку в восстановительном периоде требуется стимуляция и укрепление иммунитета;
- исключение продуктов, способствующих брожению и газообразованию в пищеварительном тракте; рацион питания не должен содержать бобовых, тяжелых животных жиров, любых сортов капусты, копченостей, маринадов и солений, не рекомендуется употребление алкогольных и газированных напитков.
При том что питание должно быть полноценным, с достаточным содержанием белков и исключением лишь тяжелых жиров, после аппендицита пациенту настоятельно рекомендуется следить за своим весом. Поскольку физическая активность в послеоперационный период существенно минимизируется, легко набрать лишний вес, что крайне нежелательно.
Для восстановления нормальной микрофлоры организму полезны молочные и кисломолочные продукты, обильный питьевой режим. Мясо и рыба в первые недели после аппендицита употребляться не должны, однако допустимы бульоны и перетерты мясные/рыбные фарши пюре. Если употребление клетчатки служит отличной профилактикой аппендицита, то в первую неделю после операции она наоборот нежелательна. Лучше отказаться от хлеба и хлебобулочных изделий, отличной их альтернативой могут быть хлебцы, где есть минимум клетчатки и углеводов. Благоприятно организмом воспринимаются овощи (морковь, свекла), бананы, от цитрусовых фруктов лучше отказаться. В тоже время для иммунизации организму необходим витамин С, который можно черпать из других продуктов питания или потреблять в таблетированном виде, равно как и другие витамины и витаминно-минеральные комплексы.
Окончание диеты после аппендицита не должно быть резким. Рекомендуется постепенно расширять рацион. Ни в коем случае не стоит резко срываться на ранее исключенные из рациона продукты. В целом послеоперационная диета не строга, а потому полезно будет следовать уже привычным за несколько месяцев правилам и в последующем. Это пойдет лишь на пользу организму.
Физическая активность после аппендицита
Минимальная физическая подвижность разрешается пациенту на следующий день после операции, но вставать с кровати рекомендуется лишь на третьи сутки.
В последующие 6 недель происходит сращение мышц, на фоне чего остается риск образования спаек и даже грыж. Категорически запрещается поднимание тяжестей и активные физические нагрузки. В то же время отмечается, что ежедневная ходьба небыстрым шагом по 2-3 километра в послеобеденное время способствует предотвращению спаек. Прописывается лечебная гимнастика. Примечательно, что наилучшее восстановление мышечной ткани происходит у тех лиц, кто до развития аппендицита вел активный образ жизни и поддерживал свое тело в тонусе.
Равно как и с диетой, наращивание физической активности после аппендицита не должны быть резким. Спустя несколько месяцев можно возвращаться к умеренным нагрузкам, постепенно дополняя лечебную гимнастику общими упражнениями.
Последствия удаления аппендикса для организма
Как уже отмечалось, аппендикс считается атавизмом. Для современного человека это рудиментарный орган, отсутствие которого существенным образом не отражается на функционировании организма и пищеварительной системы в частности. В то же время аппендиксом вырабатываются некоторые секреты и гормоны, здесь расположены лимфоидные образования.
Удаление аппендикса означает временное ослабление иммунитета и по причине устранения лимфоидных клеток, и по причине внешнего вмешательства, риска проникновения инфекции внутрь организма. Преодолеть данный риск можно посредством искусственной стимуляции иммунитета, полноценного питания, минимизации стрессов и активных физических нагрузок, создания в целом благоприятных условий для реабилитации.
Источник
Аппендиксом называют отросток слепой кишки. Длина отростка составляет 7-9 см, а при его воспалении развивается аппендицит – очень распространенное заболевание, которое обычно успешно лечат хирургическим путем. В брюшной полости аппендикс может располагаться по-разному: он может спускаться в малый таз, прятаться за слепой кишкой или подниматься наверх, к печени. Эти варианты положения весьма затрудняют диагностику и наряду с поздним обращением больных становятся причиной осложнений. Другими причинами осложнений считают нарушения в ходе операции, невыполнение назначений врача и непредвиденные случаи. Какие же осложнения может давать аппендицит?
Хронический аппендицит
Хронический аппендицит развивается в тех редких случаях, когда острый приступ болезни лечили консервативным путем, или он прошел без лечения. Последнее случается при первично-хроническом аппендиците, который дает неяркую симптоматику. Причем это состояние признается не всеми врачами. При хроническом аппендиците периодически возникают обострения со всеми признаками исходной болезни: болями в животе, тошнотой и рвотой, подъемом температуры.
Сам же по себе хронический аппендицит вызывает тупые или ноющие боли в правой нижней части живота, которые могут усиливаться при физическом перенапряжении, переедании, употреблении жирной, копченой или кислой пищи. Боль может отдаваться в мочеточники и мочевой пузырь, а у женщин – в область яичников и влагалища. Могут возникать тошнота и рвота, потеря аппетита, запор или понос. По вечерам может подниматься температура до 37°С. Хронический аппендицит может вызывать учащение и боли при мочеиспускании.
Аппендикулярный инфильтрат
Аппендикулярным инфильтратом называют образование, состоящее из воспаленных органов и тканей с измененным аппендиксом в центре. Это состояние развивается в 1-3% случаев аппендицита и возникает либо из-за позднего поступления больного, либо из-за ошибок при диагностике. Характерная для аппендикулярного инфильтратата симптоматика развивается обычно на 3-5 сутки болезни. Отмечается стихание болей, улучшение состояния больного, остается только температура в районе 37°С и небольшой лейкоцитоз (повышение количества лейкоцитов). При осмотре больного не находят никаких специфических признаков, указывающих на воспаление в брюшной полости, однако в правой нижней части живота прощупывается плотное малоподвижное и почти безболезненное образование.
Аппендикулярный абсцесс
Аппендикулярный абсцесс является продолжением аппендикулярного инфильтрата и возникает при нагноении последнего. Это происходит обычно через 8-12 суток от начала заболевания. Самочувствие больного заметно ухудшается, повышается температура, может отмечаться озноб, количество лейкоцитов растет. При осмотре становятся очевидны признаки раздражения брюшины и прощупывается болезненное образование без четких границ. Размер его постепенно увеличивается.
Перфорация аппендикса и перитонит
Перфорация, или разрыв аппендикса приводит к попаданию его содержимого вместе с множеством бактерий в брюшную полость и развитию местного или разлитого перитонита (воспаления всей или части брюшной полости). Разлитой перитонит – грозное осложнение аппендицита, которое даже сегодня нередко приводит к гибели больного. Перфорация аппендикса может наступать уже на 2-3 сутки заболевания.
Развитие перитонита характеризуется резким усилением боли, распространением ее на все отделы живота, увеличением количества лейкоцитов, повышением температуры до 39°С, рвотой, задержкой газов и стула, вздутием живота, напряжением мышц передней брюшной стенки, учащенным сердцебиением. Лицо больного приобретает землистый цвет, черты заостряются.
Причинами развития перитонита являются не только позднее попадание к врачу, но и атипичное положение отростка или нехарактерное, стертое, течение аппендицита. В свою очередь, перитонит может осложняться сепсисом, то есть заражением крови, или шоком, которые могут стать причиной летального исхода. При перитоните в больницу пациент прибывает, как правило, на скорой помощи. Идти сам он, конечно, не может.
Осложнения после операции: нагноение и кровотечение
К поздним осложнениям аппендицита следует также отнести послеоперационные осложнения, такие как нагноение операционной раны, расхождение швов, иногда при этом края раны выворачиваются наружу. При включении в воспалительный процесс слепой кишки может образоваться свищ, то есть воспаленный ход от кишки наружу, на кожу. Еще в ходе операции может начаться кровотечение в брюшную полость, вызванное недостаточно прочной перевязкой сосудов.
Лечение аппендицита при осложнениях: антибиотики и операции
Лечение хронического аппендицита происходит так же, как и острого, путем удаления отростка. Однако в ряде случаев врачи принимают решение о безоперационном лечении аппендицита. Назначаются спазмолитики, физиотерапия, симптоматическое лечение расстройств кишечника, в основе которого лежит полноценное питание с исключением всего острого, жареного, копченого и жирного, газированных напитков, консервов и приправ.
Аппендикулярный инфильтрат либо рассасывается сам, либо переходит в аппендикулярный абсцесс. Лечение аппендицита, осложненного аппендикулярным инфильтратом, как правило, консервативное. Показана антибактериальная терапия, прикладывание холода. По мере стихания воспалительных явлений назначают физиотерапию. Если не происходит нагноения, то через три-пять недель инфильтрат рассасывается самостоятельно. Через 2-3 месяца после этого больным выполняют операцию по удалению аппендикса.
Аппендикулярный абсцесс вскрывают по всем правилам хирургии, стараясь, чтобы гной не попал в брюшную полость. Гной удаляют, оставляя трубку для его оттока. Если в ходе операции обнаруживается сам отросток, его удаляют, но чаще аппендикс оказывается расплавленным. Иногда абсцессы образуются в так называемом дугласовом пространстве – углублении между прямой кишкой и мочевым пузырем у мужчин и маткой – у женщин. Такие абсцессы вскрывают не снаружи, а изнутри, путем проникновения в дугласово пространство через прямую кишку у мужчин и через влагалище у женщин. Возможны также абсцессы между петлями кишечника и под диафрагмой.
Лечение аппендицита, осложнившегося перитонитом – только оперативное. Операцию проводят в экстренном порядке. Во время операции брюшную полость промывают растворами антибиотиков, а по завершении ее назначают антибактериальную терапию. Операция занимает намного больше времени и является более сложной, чем при простом аппендиците, тяжелее происходит и восстановительный период.
Нагноение операционной раны лечат снятием швов и очисткой раны. После процедуры накладывают повязку с дренажом и назначают антибактериальную и противовоспалтельную терапию. Снимают наложенные швы и при внутреннем кровотечении. Найдя и устранив источник кровотечения, их накладывают вновь, а излившуюся кровь удаляют.
Профилактика осложнений аппендицита
В основе предупреждения осложнений аппендицита, в первую очередь, лежит своевременное обращение к врачу при появлении первых симптомов нездоровья. Со стороны врачей важен тщательный осмотр поступившего пациента, внимательное наблюдение за развитием болезни, применение различных методов диагностики до тех пор, пока картина не станет полностью ясной. После операции необходимо соблюдать назначения врача: не трогать руками повязку и шов, соблюдать назначенную диету, вставать с постели, только получив на это разрешение врача.
Источник
