Воспаление большого пальца при сахарном диабете
Большинство больных сахарным диабетом 1 и 2-го типа сталкиваются с осложнениями. Самым серьезным из них считается диабетическая стопа.
Развитие этого заболевания приводит к ампутации конечности и глубокой инвалидности. Избежать ампутации можно, если своевременно начать профилактику и лечение диабетической стопы.
Проявление диабета на ногах часто выражается в покраснении и болях в области пальцев стопы. Почему болят пальцы ног, и как проводится лечение? Расскажем в этой статье.
Почему болят пальцы ног при диабете: топ-10 причин
Причин, почему опухают ноги при диабете и болят пальцы, очень много.
Самыми распространенными являются:
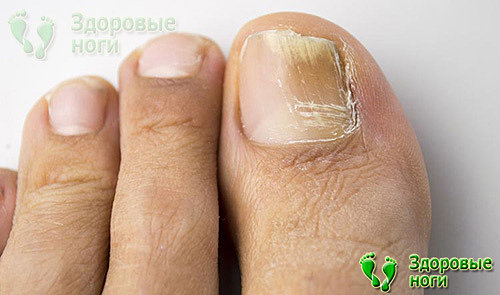
1. Грибковое поражение ногтей.

Заболевание проявляется в виде желто-коричневого налета на ногтевом ложе. Если грибок не лечить, то он распространится на всю стопу, вызывая нестерпимый зуд и боль.
Для профилактики появления грибковых инфекцией на ногах при диабете применяется крем “Защитный” серии Диадерм.
Кликните по картинке ниже, чтобы узнать подробнее о мазях для диабетиков и заказать их с доставкой на дом или по почте.

2. Натоптыши, мозоли и волдыри.
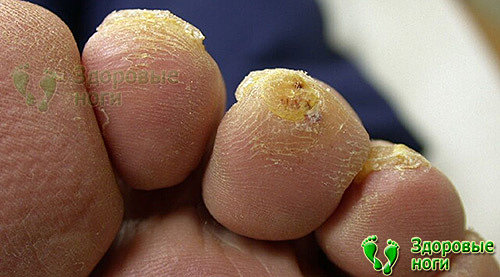
Образуются по причине трения и давления на определенные участки стопы при ходьбе. Появлению мозолей и натоптышей способствует повышенная отечность и тесная обувь. Мозоли и волдыри часто воспаляются и вызывают сильную боль.
Средства для лечения и профилактики натоптышей и мозолей находятся в данной категории нашего интернет-магазина.
3. Деформации первого пальца ступни.
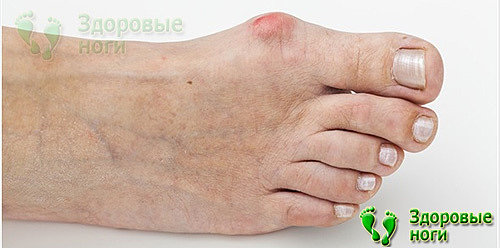
Если болит большой палец на ноге (сахарный диабет существенно усугубляет патологии стопы), появилось покраснение и мозоли на внешней стороне сустава, то речь идет о вальгусной деформации.
Ослабление мышц стопы, ношение обуви на каблуке приводят к молоткообразной деформации. Болезнь проявляется в виде ноющих и тянущих болей, возникающих преимущественно при ходьбе и в ночное время.
Самые современные и эффективные средства для лечения вальгусной деформации вы можете купить в нашем интернет-магазине по этой ссылке.
4. Вросший ноготь.
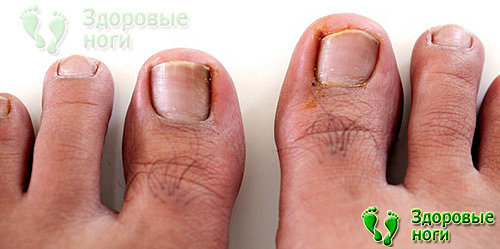
Края ногтевой пластины вросли в кожу, и являются причиной боли и нагноения. Профилактика вросшего ногтя очень проста: необходимо правильно стричь ногти, не закругляя их. Острые кромки подпиливаются пилочкой.
Хорошие средства по уходу за ногтями находятся в этом разделе нашего сайта.
5. Язвы на пальцах.
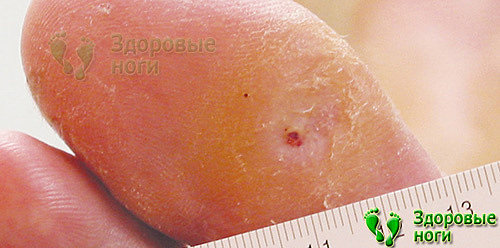
Очень часто болит большой палец на ноге (диабет в 60% случаев осложняется появлением язв) по причине развития симптомов диабетической стопы, а именно трофических язв.
Причины появления язв носят сочетанный характер – нейропатия + нарушение кровоснабжения ступней. В этом случае боль доставляют не только сами изъязвления, но и атрофированные вследствие нейропатии нервные окончания.
6. Травмы пальцев.
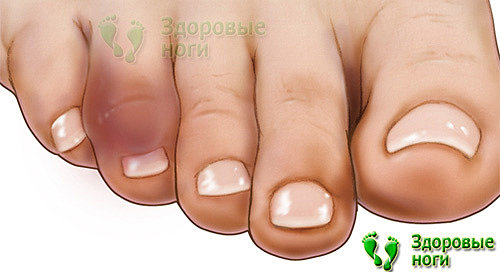
Как правило, травмы у диабетиков возникают вследствие утраты или снижения чувствительности. К таким травмам относят: ушибы, растяжения, ожоги, обморожения и пр. Важно своевременно обнаружить и принять меры по лечению травмы, иначе могут возникнуть тяжелые последствия в виде воспаления и отмирания тканей.
7. Диабетический полиневрит.
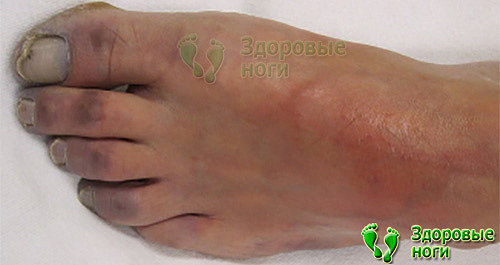
Проявляется в виде воспаления нервных окончаний. При этом больной ощущает спазмы и дискомфортные ощущения в области пальцев, а также потерю чувствительности. Пальцы имеют синюшный цвет и нетипичную скрюченную форму.
8. Тромбоэмболия пальцевых сосудов.
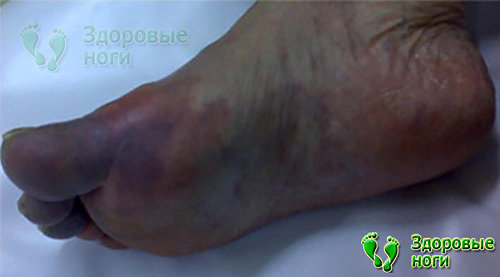
Это грозное осложнение ишемической формы диабетической стопы, вызванное закупоркой артерий тромбом. Если своевременно не устранить тромб, то возникнет некрозное поражение тканей и гангрена, которая может распространиться на все пальцы и стопу.
9. Падагра.
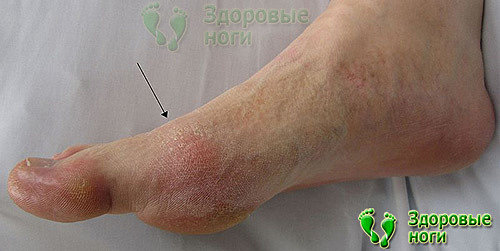
Воспаление суставов плюсны происходит у диабетиков в 3 раза чаще, чем у пациентов с нормальным уровнем глюкозы. Этому способствует нарушение метаболизма.
Обычно обострение заболевания связано с неправильным питанием. Соблюдение диеты снижает риск развития подагры, а значит и устраняет сопровождающие ее боли.
10. Дефекты кожи.
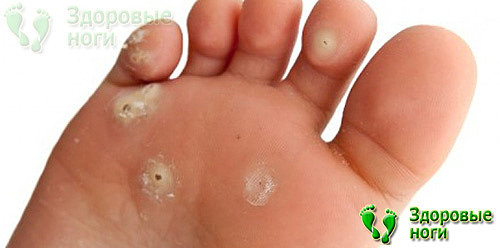
К таким дефектам относят подошвенные бородавки, возникающие в межпальцевых зонах, а также чрезмерная сухость, ороговение кожных покровов. Кожа шелушиться, становится красной и горячей. В некоторых случаях присоединяется инфекция.
Для предотвращения сухости кожи необходимо использовать специальный крем для диабетиков, в составе которого есть природный увлажнитель – мочевина. Такими свойствами обладает крем “Смягчающий” линейки “ДиаДерм”.
Кликните по картинке ниже, чтобы узнать подробнее о мазях для диабетиков и заказать их с доставкой на дом или по почте.

Первые признаки заболевания ног при сахарном диабете
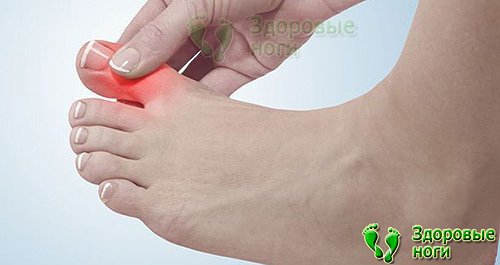
Первые признаки поражения пальцев помогут вовремя начать лечение, избежать боли и серьезных последствий.
К таким признакам относят:
- повышенная сухость кожи ступней, ощущение стянутости;
- трещина, натертости;
- неправильное положение большого пальца, он может быть неестественно вывернут;
- скрученность остальных пальцев ноги;
- любое изменения цвета кожных покровов;
- ощущение жжения, покалывания в области стоп;
- кровотечения из ранок, ссадин.
Сильные боли в ногах при сахарном диабете часто локализуются в районе пальцев и плюсны. Даже без видимых симптомов и при отсутствии кожных повреждений болевой синдром говорит о начале такого заболевания, как диабетическая стопа. Визит к врачу в этом случае жизненно необходим.
Лечение пальцев ног при сахарном диабете
Лечение болей в области пальцев может проводиться врачами следующих специализаций:
- травматолог;
- ревматолог;
- хирург;
- подиатр;
- физиотерапевт;
- инфекционист.
Выбор специалиста зависит от причины, вызывавших боль в пальцах ног. При нейропатии и полиневрите лечение будет проводить невролог. Курс включает в себя прием обезболивающих препаратов и процедуры, направленные на нормализацию функции вегетативной нервной системы.
Кожные поражения в виде грибка, изъязвлений, мокрых мозолей лечит, как правило, врач инфекционист. Для подавления роста патологических микроорганизмов применяют антибиотики и противогрибковые препараты.
Вросшие ногти и травмы пальцев требуют лечения у врача хирургического профиля. Специалист внимательно осматривает стопу и рекомендует курс консервативного лечения или хирургическую операцию.
Лечение диабетической стопы в домашних условиях

Для облегчения болей можно использовать следующие методы:
1. Теплая ванночка с морской солью. Теплая вода снимает спазмы, а морская соль дезинфицирует и размягчает кожу. После ванночки необходимо нанести защитный или увлажняющий крем. Противопоказание: наличие открытых ран и мокрых мозолей.
2. Легкий массаж и гимнастика. Массировать можно чистые ступни ног, воздействуя легкими массажными движениями. Важно, чтобы массаж не причинял еще большей боли. Нельзя делать массаж при подозрении на травму пальцев или ступни.
3. При подагре и нейропатии хороший обезболивающий эффект дает костровое масло. Его нужно нанести на кожу ступней, а после впитывания надеть х/б носки.
4. Хорошо снимает спазмы сырой картофель, который необходимо натереть на мелкой терке, завернуть в марлю и наложить в виде примочки на область пальцев на 30-50 мин.
Все эти средства оказывают лишь обезболивающий и спазмолитический эффект, но не устраняют причину болей. Поэтому если у вас болит или покраснел большой палец на ноге при диабете, то необходимо обратится к лечащему врачу.
Также прочитайте статью про народные методы лечения диабетической стопы.
Профилактика болей в ногах при сахарном диабете
При наличии диагноза сахарный диабет большой палец ноги, лечение которого начинается с правильной диагностики, а также остальные пальцы должны ежедневно осматриваться на предмет появления первых признаков болезни.
Важное значение имеет также личная гигиена, направленная на защиту ступней от инфицирования и травмирования, и правильная разгрузка ног при ходьбе.
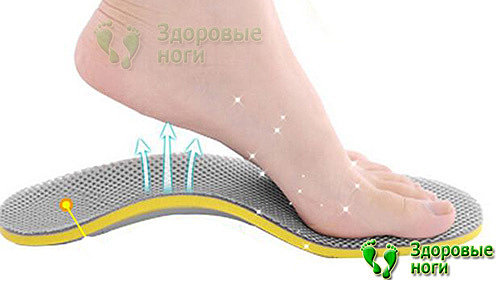
Разгрузка стоп заключается в равномерном распределении веса тела на стопу. Для этого необходимо использовать специальные диабетические стельки, предотвращающие деформации и воспаление ног при сахарном диабете.
Покупать все товары для ног при диабете рекомендуется в нашем специализированном магазине, который занимается продажей сертифицированных товаров для диабетиков.
В нашем интернет-магазине собраны самые эффективные и современные средства для ног при диабете. Мы осуществляем доставку по всей России курьером на дом, в пункты выдачи заказов и почтой. Кликните на картинку ниже и узнайте подробнее.

Источник
Сахарный диабет – заболевание хроническое и при отсутствии должного контроля грозящее тяжёлыми последствиями. Одним из самых опасных осложнений сахарного диабета является синдром диабетической стопы (СДС), который может привести к ампутации конечности. Но внимание к себе и простые правила ухода, считает хирург высшей категории, более 20 лет занимающийся лечением СДС, профессор ЮУГМУ Юрий ПАВЛОВ, вполне могут спасти от ампутации.
Тревожные симптомы
Синдром диабетической стопы – это заболевание, которое может проявляться в различных формах.
Основных форм – три. Ишемическая форма, когда страдают артерии, причем при диабете это, как правило, мелкие сосуды, расположенные ниже колена. И нейропатическая форма, когда страдают в первую очередь периферические нервы. Бывает и смешанная форма.
При нейропатии пациенты ощущают онемение конечностей, чувство ползания «мурашек», снижение болевой и тактильной чувствительности. Не чувствуют вибраций. Стопа не ощущает опорную поверхность. Нередко отмечается снижение проприоцептивной чувствительности, пациент, например, при обследовании не чувствует, куда врач смещает его палец вверх или вниз. Однако в некоторых случая можно наблюдать патологическое усиление чувствительности, при любом даже легком прикосновении к коже стоп больные чувствуют сильные боли. Несмотря на онемение, при нейропатии стопы тёплые, розовые.
При ишемии -стопы холодные, бледно-синюшные, пациенты жалуются на зябкость в конечностях. При обследовании у любого врача обнаруживается снижение или отсутствие пульсация на стопах. Это подтверждает УЗИ сосудов.
Больные с сахарным диабетом второго типа это, как правило, пациенты в возрасте и у них уже наблюдаются признаки атеросклероза артерий нижних конечностей, обусловленного возрастным фактором. Поэтому если УЗИ показало атеросклероз, это не обязательно синдром диабетической стопы. Кровоток обычно компенсируется за счет развития дополнительных артерий, особенно у женщин. У них может полностью отсутствовать пульсация в паховой и подколенной области, а стопы теплые, розовые, без признаков ишемии. Это нужно учитывать.
Смешанный тип синдрома диабетической стопы соответственно предполагает проявления любых из вышеперечисленных симптомов.
Спаси себя сам
Одним из самых важных мероприятий для больных сахарным диабетом и СДС, независимо от формы, является самонаблюдение и самоуход. Соблюдение несложных мер по контролю уровня гликемии и педантичному уходу за стопами, согласно мировой статистике, позволяют уменьшить количество ампутаций в 2 раза.
Вы должны ежедневно осматривать ноги, тыльную и подошвенную поверхности. Не появились ли синие пятна, участки белого цвета (обескровленные), некротические проявления, язвы. При малейших подозрениях необходимо срочно обращаться к хирургу.
Ноги нужно мыть ежедневно в теплой воде, не парить! После этого ноги осушивать, не растирая, а промакивая. После смазывать специальным кремом для диабетиков, таких в аптеках множество.
Нельзя ходить босиком, даже дома, чтобы случайно не повредить кожу. Любое повреждение у диабетика чревато нагноением ранки.
Нужно уделить внимание подбору обуви, лучше всего покупать обувь вечером, когда ноги опухают. Как ни странно для диабетиков наиболее оптимальная обувь – это кроссовки, желательно кожаные, дышащие.
Наблюдение больных должны осуществлять врачи разного профиля, поскольку при сахарном диабете могут поражаться не только стопы, но и почки, глаза и другие органы. Поэтому необходимо консультироваться не реже 1 раза в год у различных специалистов: эндокринолога, сосудистого хирурга, окулиста, хирурга-подолога (специалиста по заболеваниям стоп), невролога.
Основная проблема пациентов в СДС то, что они не контролируют своё состояние, уровень гликемии (уровень сахара в крови), состояние конечностей. Это может привести к развитию некроза, гангрены и закончиться ампутацией.
Профилактика и лечение
Больные сахарным диабетом обязательно должны читать книги и специальную литературу, журналы, интернет-сайты для пациентов, написанную, как правило доходчивым ясным языком.
Там пишут и обучают диабетиков, как ухаживать за стопами и как обнаружить первые признаки поражения. Поскольку причиной СДС является сахарный диабет, нужно постоянно наблюдаться у эндокринолога или терапевта. Для исключения синдрома диабетической стопы и других осложнений сахарного диабета необходимы периодические консультации хирурга-подолога, сосудистого хирурга, окулиста.
Диабет во всем мире лечат одинаково, есть повышение сахара – назначают сахароснижающие препараты. Надо сказать, за рубежом более развита система обучения и мотивации пациентов, которые дают очень хорошие результаты. Система амбулаторного контроля более структурирована и этих пациентов наблюдают в комплексе междисциплинарные бригады врачей. Что касается высокотехнологичных методов лечения, допустим, когда происходит сужение сосудов, то ангиохирурги выполняют сложные шунтирования. Этот раздел работы в России развит обычно в крупных многопрофильных центрах. Количество ампутаций снижается там, где этим активно занимаются.
3 вопроса о Синдроме диабетической стопы
15 лет болею диабетом, чувствую онемение в пятке на левой ноге. Является ли это симптомом диабетической стопы?
Это один из признаков нейропатического поражения, которые часто встречаются при диабете. Диабетическую нейропатию нужно лечить, назначения дают неврологи и эндокринологи, применяют обычно витаминные комплексы. Если же появились признаки воспаления, растрескивания кожи, гиперкератоз, язва либо деформация стопы и пальцев нужно обязательно показаться хирургу-подологу.
И еще по поводу потери чувствительности. Нужно помнить, что в этом случае возрастает риск повреждений (порезов), а любое поражение кожи при сахарном диабете может развиться в гнойный процесс.
Мне 68 лет, диабет 2 типа уже 10 лет. У меня язва на одном и пальце на ноге, уже корочка образовалась, мешает ходить. Как их вылечить. С этой проблемой я уже 2 года, мне предлагали ампутацию пальца, но я отказалась (уровень глюкозы до 10), без носок не сплю, пальцы немного деформированы, они не распрямляются полностью?
Скорее всего, речь опять-таки идёт о нейро-ишемической форме СДС.
Необходимо всё время контролировать уровень сахара. Смотреть динамику развития язвы. Если нет гнойного процесса, ваша основная задача – следить, чтобы не возникло воспаление. Для этого использовать обычные жидкие антисептики, которые продаются в аптеках (хлоргексидин, мирамистин), ваша задача не размачивать язвочку мазями, а сушить.
К сожалению, в домашних условиях вылечить синдром диабетической стопы без контроля врачей невозможно. Ваша задача, выявить первые признаки этого осложнения. Поэтому как только вы заметили оттёк, покраснение этого пальца, необходимо срочно идти на приём к врачу-хирургу либо к гнойному, либо к сосудистому. Это тревожные симптомы, их надо контролировать.
Корочку на язве ни в коем случае отрывать нельзя, она работает как биологическая повязка.
Что касается ампутации на уровне пальца, которую вам рекомендовали врачи, я бы не игнорировал их рекомендации. Дело в том, что если процесс прогрессирует – площадь ишемии (корочка) увеличивается, это может довольно быстро перейти на стопу или голень и тогда можно потерять не только палец, но и ногу. Чтобы не упустить время нужно показаться сосудистому хирургу в областной больнице.
Что вы скажете о лечении диабетической стопы методом фонирования. Аппарат предлагается в интернете, стоит ли его попробовать?
Ультразвуковые и различные вибрационные физиотерапевтические технологии так или иначе улучшают нервную трофику и кровоснабжение. Вреда от этого не будет, но только если нет острого гнойного процесса. В первую очередь они улучшают микроциркулярный кровоток, подключаются «спящие» капилляры. А без кровотока невозможно заживление. Целесообразно проконсультироваться у хирурга-подолога.
Источник
Содержание:
- Синдром диабетической стопы
- Классификация форм диабетической стопы
- Ишемическая форма диабетической стопы
- 4 стадии течения ишемической формы диабетической стопы
- Нейропатическая форма диабетической стопы
- Смешанная-нейроишемическая форма диабетической стопы
- Диагностика диабетической стопы
Сахарный диабет – хроническая болезнь, которая сопровождается высоким уровнем глюкозы в крови, серьезным нарушением многих обменных процессов в организме. Им страдает от 4 до 7 % населения в разных странах мира. С каждым годом процент заболеваемости стремительно растет. Сейчас количество больных превышает 420 миллионов человек.
Синдром диабетической стопы
Синдро́м диабети́ческой стопы́ – комплекс анатомо-функциональных изменений, развивающихся на фоне диабетической нейропатии, микро- и макроангиопатии, остеоартропатии, способствующих повышенной травматизации и инфицированию мягких тканей стопы, развитию гнойно-некротического процесса и в запущенных случаях приводящей к ампутации конечности. Длительная некорригируемая гипергликемия при сахарном диабете вызывает специфические изменения сосудов (диабетическую макроангиопатию и микроангиопатию), а также периферических нервов (диабетическую нейропатию). Ангиопатии приводят к снижению эластичности и проходимости кровеносных сосудов, повышению вязкости крови, что сопровождается нарушением иннервации и нормальной трофики тканей, потерей чувствительности нервных окончаний.
Синдром диабетической стопы является основной причиной ампутаций конечностей при сахарном диабете. Поражены синдромом диабетической стопы около 8-10 % больных сахарным диабетом, а 40-50 % из них могут быть отнесены в группы риска. В 10 раз чаще синдром диабетической стопы развивается у лиц со вторым типом сахарного диабета. У большинства больных сахарным диабетом 1 типа синдром диабетической стопы развивается через 7-10 лет от начала болезни. Результатом являются ампутации конечностей, увеличивающие смертность больных в 2 раза и повышающие дальнейшую стоимость лечения и реабилитации больных в 3 раза.
Несмотря на то, что потенциальная опасность развития диабетической стопы существует у всех пациентов с сахарным диабетом, к группе повышенного риска относятся лица с периферической полинейропатией, атеросклерозом сосудов, гиперлипидемией, ИБС, артериальной гипертензией, злоупотребляющие алкоголем и курением.
Классификация форм диабетической стопы
- ишемическую ( 10-15 %)
- нейропатическую (60-75%)
- смешанную-нейроишемическую (20-30%) форму диабетической стопы.
Ишемическая форма диабетической стопы
При ишемической форме диабетической стопы преобладающим является нарушение кровоснабжения конечности за счет поражения крупных и мелких сосудов. Ишемический синдром протекает с выраженным стойким отеком, перемежающейся хромотой , болями в ногах, быстрой утомляемостью ног, пигментацией кожи и т. д В дебюте ишемическая форма синдрома диабетической стопы проявляется болью в ногах при ходьбе, быстрой утомляемостью ног, перемежающейся хромотой, вслед за которыми развивается стойкий отек стопы. Стопа бледная и холодная на ощупь, пульсация на артериях стопы ослаблена или отсутствует. На фоне бледной кожи нередко видны участки гиперпигментации. Типично наличие мозолей, длительно не заживающих трещин на пальцах, пятках, боковой поверхности I и V плюснефаланговых суставов, лодыжке. В дальнейшем на их месте развиваются болезненные язвы, дно которых покрыто струпом черно-коричневого цвета. Обильная экссудация нетипична (сухой некроз кожи).
4 стадии течения ишемической формы диабетической стопы
В течении ишемической формы диабетической стопы различают 4 стадии:
- 1 стадия – пациент с первой стадией может безболезненно пройти пешком около 1 км;
- 2 стадия – пациент может безболезненно пройти пешком около около 200м;
- 3 стадия – пациент может пройти пешком около менее 200м, в некоторых случаях боль возникает в покое;
- 4 стадия – характеризуется критической ишемией и некрозом пальцев стоп, приводящим к гангрене стопы или голени.
Нейропатическая форма диабетической стопы
Нейропатическая диабетическая стопа развивается при поражении нервного аппарата дистальных отделов конечностей. Признаками нейропатической стопы служат сухость кожи, гиперкератозы, снижение различных видов чувствительности (тепловой, болевой, тактильной и т. д.), деформации костей стопы, плоскостопие, спонтанные переломы. Нейропатическая форма диабетической стопы может протекать по типу нейропатической язвы, остеоартропатии и нейропатического отека. Нейропатическое поражение развивается на участках стопы, подверженных наибольшему давлению – между фалангами пальцев, на большом пальце и др. Здесь образуются мозоли, плотные участки гиперкератоза, под которыми формируется язва. Остеоартропатия или сустав Шарко, как форма диабетической стопы, характеризуется деструкцией костно-суставного аппарата и проявляется остеопорозом, спонтанными переломами, опуханием и деформацией суставов (чаще коленного). При нейропатическом отеке происходит скопление интерстициальной жидкости в подкожных тканях, что еще более усугубляет патологические изменения стоп.
Для различных видов нейропатической формы диабетической стопы типично сохранение пульсации на артериях, снижение рефлексов и чувствительности, специфические деформации стопы (крючкообразные, молоткообразные пальцы, выступающие головки костей).
Смешанная-нейроишемическая форма диабетической стопы
При смешанной форме диабетической стопы в равной степени выражены ишемический и нейропатический факторы.
В зависимости от тяжести проявлений в течении синдрома диабетической стопы выделяют стадии:
- 0 – высокий риск развития диабетической стопы: имеется деформация стопы, мозоли, гиперкератоз, однако язвенные дефекты отсутствуют
- 1 – стадия поверхностной язвы, ограниченной пределами кожи
- 2 – стадия глубокой язвы с вовлечением кожи, подкожно-жировой клетчатки, мышечной ткани, сухожилий, однако без поражения костей
- 3 – стадия глубокой язвы с поражением костей
- 4 – стадия ограниченной гангрены
- 5 – стадия обширной гангрены.
Диагностика диабетической стопы
Пациенты с высоким риском развития диабетической стопы должны наблюдаться у эндокринолога-диабетолога, сосудистого хирурга, ортопеда.
Совершенствование тактики диагностики, диспансеризации, лечения больных позволяют снизить частоту ампутаций у больных на 43-85 %.
Диагноз «Синдром диабетической стопы» устанавливается при первом хирургическом осмотре. Обязательно проводится дифференциальная диагностика между нейропатической и ишемической стопой.
Диагностика диабетической стопы предполагает сбор анамнеза с уточнением длительности течения сахарного диабета, осмотр стоп с определением лодыжечно-плечевого индекса и рефлексов, оценку тактильной, вибрационной и температурной чувствительности. Особое внимание при синдроме диабетической стопы уделяется данным лабораторной диагностики – показателям уровня глюкозы крови, гликозилированного гемоглобина, холестерина, липопротеидов; наличию в моче сахара и кетоновых тел.
При ишемической форме диабетической стопы проводится комплексное обследование больных, включающее выполнение:
- УЗДГ сосудов нижних конечностей, метод, позволяющий выявить утолщение и кальциноз периферических артерий, изменение скорости кровотока;
- рентгеноконтрастной ангиографии и периферической КТ-артериографии – это методы точной топической диагностики сужения сосудов, позволяющие выбрать правильную тактику лечения у каждого конкретного больного
- рентгенография стопы в 2-х проекциях выполняется при подозрении на остеоартропатию,
- выполнение бактериологического посева для уточнения характера микрофлоры и подбора соответствующей антибактериальной терапии у больных с язвенными дефектами на стопе.
Лечение синдрома диабетической стопы
Людям с «диабетической стопой» нужно минимум раз в год проходить полное обследование, которое включает оценку состояния ног. Ранняя диагностика очень важна для своевременного лечения выявленных проблем. Выполнение рекомендаций, постоянное наблюдение сосудистого хирурга, эндокринолога, невролога помогут предупредить синдром диабетической стопы, не допустить развитие осложнений.
Для профилактики осложнений диабетической стопы важно поддерживать хорошее кровообращение в конечностях. Если лечение начато вовремя, то возможна не хирургическая, а лекарственная реваскуляризация.
Для лечения используются препараты – ангиопротекторы, антиоксиданты, антиагреганты. Это препараты, направленные на коррекцию свойств крови, укрепление сосудистых стенок, повышение их эластичности и регенерацию тканей. Обладают общей спазмолитической активностью, вызывают расширение сосудов, улучшают микроциркуляцию, нормализуют реологические свойства крови и проницаемость сосудов (увеличивают резистентность капилляров), уменьшают отёчность тканей и активируют метаболические процессы в стенках кровеносных сосудов. К группе ангиопротекторов и антиоксидантов относится много препаратов, которые по-разному оказывают свое терапевтическое воздействие: пентоксифиллин, солкосерил, актовегин.
Одним из оптимальных препаратов для улучшения кровообращения в нижних конечностях при диабетической ангиопатии является препарат Вазапростан. Курсовой прием «Вазапростана» способствует улучшению состояния сосудистого русла – улучшает микроциркуляцию и периферическое кровообращение.
Антиагреганты -эти препараты ингибируют агрегацию тромбоцитов и эритроцитов, уменьшают их способность к склеиванию и прилипанию (адгезии) к эндотелию кровеносных сосудов. Снижая поверхностное натяжение мембран эритроцитов, они облегчают их деформирование при прохождении через капилляры и улучшают текучесть крови. Антиагреганты способны не только предупреждать агрегацию, но и вызывать дезагрегацию уже агрегированных кровяных пластинок.
К данной группе относятся ацетилсалициловая кислота («Аспирин», «Тромбо АСС», «КардиАСК», «Тромбопол») – подавляют активность циклооксигеназы, фермента, усиливающего реакции синтеза тромбоксана (фактора склеивания тромбоцитов);
Препараты, влияющие на обмен веществ – тиоктовая кислота и комплекс витаминов. Они ускоряют распространение импульсов по нервным волокнам; нормализуют кровообращение в тканях; избавляют от дефицита клеточных ферментов; выводят токсины из организма.
К современным методам лечения относится применение препарата «Неоваскулген», введение которого стимулирует рост сосудов микроциркуляторного русла без оперативного лечения.
Применяются физиотерапевтические методы лечения. К методам физиотерапии относятся: магнитотерапия – непосредственно влияет на обмен веществ при нейропатической форме диабетической стопы, так как магнитное поле обладает иммуно-стимулирующим, трофико-регуляторным и анестезирующим действием, укрепляя сосудистую стенку. Применяется УВЧ, теплотерапия, СМТ-терапия, фонофорез.
Так же в клинике имеется локальная барокамера для конечностей для проведения оксигенобаротерапии, способствующей улучшению насыщения тканей кислородом.
В многопрофильной клинике «Союз» проводится консультация больных с сахарным диабетом, осложненным развитием синдрома диабетической стопы различными специалистами: эндокринологом, сосудистым хирургом, неврологом, ортопедом и другими. Так же выполняется полный комплекс обследований, исходя из индивидуальных потребностей каждого пациента клиники : общий анализ крови , коагулограмма , биохимическое исследование крови с определением липопротеидов высокой и низкой плотности, глюкозы. Производится индивидуальный подбор схемы лечения и профилактики выявленной патологии. Выполнение рекомендаций, постоянное наблюдение сосудистого хирурга, эндокринолога, невролога помогут предупредить синдром диабетической стопы, не допустить развитие осложнений.

Источник
