Воспаление центрального нерва симптомы и лечение

Невритом называют воспалительное заболевание периферического нерва (межреберного, затылочного, лицевого или нервов конечностей), проявляющееся болью по ходу нерва, нарушением чувствительности и мышечной слабостью в иннервируемой им области. Поражение нескольких нервов носит название полиневрит.Диагностика неврита осуществляется неврологом в ходе осмотра и проведения специфических функциональных проб. Дополнительно проводится электромиография, электронейрография и исследование ВП. Лечение неврита включает этиотропную терапию (антибиотики, противовирусные, сосудистые препараты), применение противовоспалительных и противоотечных средств, терапию неостигмином, физиопроцедуры, массаж и ЛФК.
Общие сведения
Невритом называют воспалительное заболевание периферического нерва (межреберного, затылочного, лицевого или нервов конечностей), проявляющееся болью по ходу нерва, нарушением чувствительности и мышечной слабостью в иннервируемой им области. Поражение нескольких нервов носит название полиневрит.
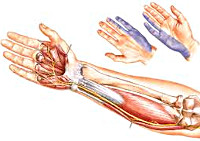
Неврит
Причины
Неврит может возникнуть в результате переохлаждения, инфекций (корь, герпес, грипп, дифтерия, малярия, бруцеллез), травм, сосудистых нарушений, гиповитаминозов. Экзогенные (мышьяк, свинец, ртуть, алкоголь) и эндогенные (тиреотоксикоз, сахарный диабет) интоксикации также могут привести к развитию неврита. Наиболее часто периферические нервы поражаются в костно-мышечных каналах и анатомическая узость такого канала может предрасполагать к возникновению неврита и развитию туннельного синдрома. Довольно часто невриты возникают в результате сдавления ствола периферического нерва. Это может произойти во сне, при работе в неудобной позе, во время проведения операции и т. п. Так у людей, длительно передвигающихся при помощи костылей может возникнуть неврит подмышечного нерва, долго сидящих на корточках – неврит малоберцового нерва, постоянно в процессе профессиональной деятельности сгибающих и разгибающих кисть (пианисты, виолончелисты) – неврит срединного нерва. Может произойти сдавление корешка периферического нерва на месте его выхода из позвоночника, что наблюдается при грыжах межпозвонковых дисков, остеохондрозе.
Симптомы неврита
Клиническая картина неврита определяется функциями нерва, степенью его поражения и областью иннервации. Большинство периферических нервов состоит из нервных волокон разного типа: чувствительных, двигательных и вегетативных. Поражение волокон каждого типа дает следующие симптомы, характерные для любого неврита:
- расстройства чувствительности – онемение, парестезии (ощущение покалывания, «ползанья мурашек»), снижение или выпадение чувствительности в зоне иннервации;
- нарушение активных движений – полное (паралич) или частичное (парез) снижение силы в иннервируемых мышцах, развитие их атрофии, снижение или выпадение сухожильных рефлексов;
- вегетативные и трофические нарушения – отечность, синюшность кожных покровов, местное выпадение волос и депигментация, потливость, истончение и сухость кожи, ломкость ногтей, появление трофических язв и др.
Как правило, первыми проявлениями поражения нерва являются боль и онемение. В клинической картине некоторых невритов могут отмечаться специфические проявления, связанные с иннервируемой данным нервом областью.
Неврит подкрыльцового нерва проявляется невозможностью поднять в сторону руку, снижением чувствительности в верхней 1/3 плеча, атрофией дельтовидной мышцы плеча и повышенной подвижностью плечевого сустава.
Неврит лучевого нерва может иметь разные симптомы, в зависимости от локализации поражения. Так процесс на уровне верхней 1/3 плеча или в подмышечной ямке характеризуется невозможностью разгибания кисти и предплечья и отведения большого пальца, затруднением сгибания руки в локтевом суставе, парестезиями и снижением чувствительности кожи I, II и частично III пальцев. При вытянутых вперед руках на стороне поражения кисть свисает, большой палец приведен к указательному и пациент не может повернуть эту руку ладонью вверх. При неврологическом обследовании выявляется отсутствие разгибательного локтевого рефлекса и снижение карпорадиального. При локализации воспаления в средней 1/3 плеча разгибание предплечья и разгибательный локтевой рефлекс не нарушены. Если неврит развивается в нижней 1/3 плеча или верхней части предплечья, то невозможно разгибание кисти и пальцев, чувствительность страдает только на тыльной стороне кисти.
Неврит локтевого нерва проявляется парестезиями и снижением чувствительности на ладонной поверхности кисти в области половины IV и полностью V пальца, на тыле кисти – в области половины III и полностью IV-V пальцев. Характерна мышечная слабость в приводящих и отводящих мышцах IV-V пальцев, гипотрофии и атрофии мышц возвышения мизинца и большого пальца, межкостных и червеобразных мышц кисти. В связи с мышечными атрофиями ладонь выглядит уплощенной. Кисть при локтевом неврите похожа на «когтистую лапу»: средние фаланги пальцев согнуты, а основные – разогнуты. Существует несколько анатомических участков локтевого нерва, в которых возможно развитие неврита по типу туннельного синдрома (сдавление или ишемия нерва в костно-мышечном канале).
Неврит срединного нерва начинается с интенсивной боли на внутренней поверхности предплечья и в пальцах кисти. Нарушается чувствительность на половине ладони, соответствующей I-III пальцам, на ладонной поверхности I-III и половине IV пальцев, на тыльной поверхности конечных фаланг II-IV пальцев. Пациент не может повернуть руку ладонью вниз, согнуть кисть в лучезапястном суставе, согнуть I-III пальцы. При неврите срединного нерва ярко выражена мышечная атрофия возвышения большого пальца, сам палец становится в одну плоскость с остальными пальцами кисти и кисть становится похожа на «обезьянью лапу».
Синдром запястного канала – сдавление серединного нерва в запястном канале и развитие неврита по типу туннельного синдрома. Заболевание начинается с периодического онемения I-III пальцев, затем появляются парестезии и онемение принимает постоянный характер. Пациенты отмечают боли в I-III пальцах и соответствующей им части ладони, проходящие после движений кистью. Боль возникает чаще ночью, она может распространяться на предплечье и доходить до локтевого сустава. Температурная и болевая чувствительность I-III пальцев умеренно снижена, атрофия возвышения большого пальца наблюдается не всегда. Отмечается слабость противопоставления большого пальца и возникновение парестезий при постукивании в области запястного канала. Характерен признак Фалена – усиление парестезий при двухминутном сгибании кисти.
Пояснично-крестцовая плексопатия (плексит) проявляется слабостью мышц таза и нижних конечностей, снижением чувствительности ног и выпадением сухожильных рефлексов на ногах (коленный, ахиллов). Характерны боли в ногах, тазобедренных суставах и пояснице. При поражении в большей мере поясничного сплетения на первый план выходит неврит бедренного и запирательного нервов, а также поражение бокового кожного нерва бедра. Патология крестцового сплетения проявляется невритом седалищного нерва.
Неврит седалищного нерва характеризуется тупыми или стреляющими болями в ягодице, распространяющимися по задней поверхности бедра и голени. Чувствительность стопы и голени снижена, отмечается гипотония ягодичных и икроножных мышц, снижение ахиллова рефлекса. Для неврита седалищного нерва характерны симптомы натяжения нерва: возникновение или усиление боли при растяжении нерва во время подъема прямой ноги в положении лежа на спине (симптом Ласега) или при приседании. Отмечается болезненность в точке выхода седалищного нерва на ягодице.
Неврит бедренного нерва проявляется затруднением разгибания ноги в коленном суставе и сгибания бедра, понижением чувствительности в нижних 2/3 передней поверхности бедра и по всей передне-внутренней поверхности голени, атрофией мышц передней поверхности бедра и выпадением коленного рефлекса. Характерна болезненность при надавливании под паховой связкой в точке выхода нерва на бедро.
Осложнения
В результате неврита могут развиться стойкие нарушения движений в виде парезов или параличей. Нарушения иннервации мышц при неврите может привести их их атрофии и возникновению контрактур в результате замены мышечной ткани на соединительную.
Диагностика невритов
При подозрении на неврит в ходе осмотра невролог проводит функциональные пробы, направленные на выявление двигательных нарушений.
Пробы, подтверждающие неврит лучевого нерва:
- кисти пациента лежат ладонями на столе и он не может положить III палец на соседние;
- кисти пациента лежат тылом на столе и он не может отвести большой палец;
- попытки развести пальцы прижатых друг к другу кистей приводят к тому, что на стороне неврита происходит сгибание пальцев и они скользят по ладони здоровой руки;
- пациент стоит с опущенными вдоль туловища руками, в таком положении ему не удается повернуть пораженную кисть ладонью вперед и отвести большой палец.
Пробы, подтверждающие неврит локтевого нерва:
- кисть прижата ладонной поверхностью к столу и пациент не может сделать царапающие движения мизинцем по столу;
- кисти пациента лежат ладонями на столе и ему не удается развести пальцы, особенно IV и V;
- пораженная кисть не сжимается в кулак полностью, особенно затруднено сгибание IV и V пальцев;
- пациент не может удержать полоску бумаги между большим и указательным пальцами, так как концевая фаланга большого пальца сгибается.
Пробы, подтверждающие неврит срединного нерва:
- кисть прижата ладонной поверхностью к столу и пациенту не удается сделать царапающие движения II пальцем по столу;
- кисть на стороне поражения не сжимается в кулак полностью за счет затрудненного сгибания I, II и частично III пальцев;
- пациенту не удается противопоставить большой палец и мизинец.
Для определения уровня и степени повреждения нерва, его восстановления в процессе лечения используют электрофизиологические методы исследования (электронейрография, электромиография, вызванные потенциалы).
Лечение неврита
Терапия неврита в первую очередь направлена на причину, его вызвавшую. При инфекционных невритах назначают антибактериальную терапию (сульфаниламиды, антибиотики), противовирусные препараты (производные интерферона, гамма-глобулин). При невритах, возникших в результате ишемии, применяют сосудорасширяющие препараты (папаверин, эуфиллин, ксантинола никотинат), при травматических невритах производят иммобилизацию конечности. Применяют противовоспалительные средства (индометацин, ибупрофен, диклофенак), анальгетики, витамины группы В и проводят противоотечную терапию (фуросемид, ацетазоламид). В конце второй недели к лечению подключают антихолинэстеразные препараты (неостигмин) и биогенные стимуляторы (алоэ, гиалуронидаза).
Физиотерапевтические процедуры начинают в конце первой недели неврита. Применяют ультрафонофорез с гидрокортизоном, УВЧ, импульсные токи, электрофорез новокаина, неостигмина, гиалуронидазы. Показаны массаж и специальная лечебная физкультура, направленная на восстановление пораженных мышечных групп. При необходимости проводят электростимуляцию пораженных мышц.
В терапии туннельных синдромом производят локальное введение лекарственных препаратов (гидрокортизон, новокаин) непосредственно в пораженный канал.
Хирургическое лечение неврита относится к периферической нейрохирургии и проводится нейрохирургом. В остром периоде неврита при выраженном сдавлении нерва операция необходима для его декомпрессии. При отсутствии признаков восстановления нерва или появлении признаков его перерождения также показано оперативное лечение, которое заключается в сшивании нерва, в некоторых случаях может потребоваться пластика нерва.
Прогноз и профилактика
Невриты у лиц молодого возраста с высокой способностью тканей к регенерации хорошо поддаются терапии. У пожилых, пациентов с сопутствующими заболеваниями (например, сахарный диабет), при отсутствии адекватного лечения неврита возможно развитие паралича пораженных мышц и образование контрактур.
Предупредить невриты можно избегая травмы, инфекции и переохлаждения.
Источник

Неврологические заболевания – это патологии органов центральной и периферической нервной системы. Часто являются причиной инвалидности и смерти. Неврология объединяет различные направления по изучению нормальных и патологических состояний нервной системы, она анализирует механизмы возникновения, причины, симптоматику, методы терапии, меры профилактики. Диагностикой и лечением пациентов с неврологическими заболеваниями занимается врач узкой специализации – невролог.
Общие сведения, классификация
Центральная нервная система включает головной и спинной мозг, периферическая – систему иннервации тканей, органов систем. Различают:
- Инфекционные неврологические заболевания – развиваются на фоне патогенного влияния вирусов, бактерий, грибков, глистных инвазий. Симптомы связаны с поражением ЦНС (головного и спинного мозга). Характерные примеры: энцефалит, менингит, малярия.
- Генные и хромосомные патологии – являются следствием повреждения генетического материала при мутациях отдельных генов (болезни аминокислотного, липидного обмена) или хромосомных аномалиях (синдромы Дауна, Эдвардса). Наследственная предрасположенность характерна для эпилепсии, болезни Альцгеймера, рассеянного склероза.
- Травматические неврологические нарушения связаны с повреждением центрального или периферического отделов. Характерные примеры: сотрясение головного мозга, травмы с повреждением спинного мозга, компрессия седалищного нерва (ишиалгия).
- Опухолевые заболевания ЦНС – являются частным случаем травматических патологий. Доброкачественные или злокачественные структуры при разрастании давят на нервные ткани, вызывая их повреждения.
- Сосудистые неврологические патологии связаны с нарушением кровоснабжения и питания нервных структур, преимущественно головного мозга. Со временем могут стать причиной инсультов и параличей.
На заметку! Согласно статистике, с неврологией сталкивается 10% населения страны. Из них наибольший процент приходится на неврозы, черепно-мозговые травмы и инсульты. Чуть реже встречаются эпилепсии, невралгии, дегенеративные и опухолевые процессы головного мозга. Неврологические патологии являются главной причиной инвалидизации населения как детском (19% случаев), так и во взрослом (25-27% случаев) возрасте.
Причины развития
Список факторов, провоцирующих развитие неврологических отклонений, обширен. Базовые причины:
- длительная гипоксия;
- опухолевый процесс;
- прием определенных лекарств;
- гормональные отклонения;
- отравления токсинами;
- генные и хромосомные мутации;
- инфекции;
- травмы (в том числе электротравмы);
- радиоактивное облучение;
- нарушение обмена веществ.
Также на состояние нервной системы влияет экология, качество питания, состояние иммунной системы, уровень стресса, степень физической и умственной активности.
Симптомы

Каждое заболевание имеет свой набор симптомов. Он определяется этиологией, локализацией неврологических патологий, общим состоянием пациента (наличие/отсутствие сопутствующих хронических болезней, возраст). Условно можно выделить отдельные типы синдромов – общий, двигательный, вегетативный, болевой.
Признаки общего синдрома выявляют наличие неспецифических неполадок в организме человека. Они характерны не только для списка заболеваний нервной системы, но и для ряда других проблем – сердечно-сосудистых, эндокринных, опорно-двигательных. Их наличие – сигнал для проведения полного чек-апа организма. Характерный набор признаков:
- хроническая усталость, низкая работоспособность;
- фобии, страхи;
- бессонница;
- расстройства речи (заикание, дислексия и т.п.);
- мышечная слабость, быстрая утомляемость;
- частые приступы головной боли, головокружения;
- изменения эмоционального фона, раздражительность.
Двигательный синдром связан с нарушением моторных функций организма. Различают:
- параличи (полная утрата моторной функции);
- парезы (частичная утрата моторной функции);
- судороги;
- тремор;
- тики;
- онемение отдельных участков.
Вегетативный синдром способен создать угрозу жизни за счет воздействия на жизненно важные функции и показатели организма:
- нарушается дыхание;
- появляются приступы головокружения;
- «скачет» артериальное давление;
- неоправданно возрастает ЧСС (частота сердечных сокращений);
- регулярно появляются кишечные расстройства («медвежья болезнь»).
Болевой синдром – неотъемлемое следствие воздействия на нервные отростки или болевые рецепторы тканей. Проявляется в виде:
- невралгий различной локализации;
- головной боли;
- миалгий (в том числе в области глаз – офтальмалгии);
- болезненных ощущений в области сердца.
Кроме того, при поражениях различных нервных структур головного мозга возникают специфические неврологические симптомы. Основные примеры при поражении головного отдела ЦНС:
- повреждения коры больших полушарий: нарушение слуха, речи, проблемы с памятью, постоянная или периодическая головная боль, спутанность сознания, частые обмороки;
- травмы подкорковых структур: сбои или полное отключение зрительной функции, нетерпимость к яркому свету, замедление скорости реакции;
- нарушение работы варолиева моста: сложности с концентрацией, невозможность сосредоточиться, проблемы с координацией движений;
- повреждения мозжечковых структур: проблемы с координацией, парезы, параличи;
- отклонения в структуре продолговатого мозга: нарушения дыхательной функции, гипоксия тканей, проблемы с координацией движений.
Спинной отдел ЦНС отвечает за проведение импульсов от головного мозга к органам и тканям, отвечая за моторную и сенсорную функцию организма. Поражение спинного мозга провоцирует симптомы:
- снижение подвижности конечности, вплоть до паралича;
- гипоксия (кислородное голодание) тканей вследствие нарушения работы дыхательной мускулатуры;
- общая мышечная слабость;
- онемение и потеря кожной чувствительности.
Поражение периферических участков нервной системы сопровождается функциональным сбоем в ниже расположенных нервных структурах. В зависимости от тяжести повреждений, возможны следующие явления:
- потеря чувствительности;
- мускульная атрофия;
- повреждение двигательной функции – парезы, параличи;
- тремор и тики;
- сбой вегетативных функций – повышение сухости кожных покровов конечностей вследствие нарушения работы сальных и потовых желез.
Окончательный диагноз может вынести только врач-невролог после тщательного обследования со сбором анамнеза и консультации смежных специалистов (при необходимости). Рассмотрим симптомы наиболее характерных неврологических заболеваний.
Болезнь Альцгеймера
Развивается как следствие патологически ускоренной дегенерации нервных клеток головного мозга. Заболевание необратимое, прогрессирующее, с невыясненной этиологией. Возможные причины: нарушения структуры белковых молекул ЦНС, недостаток ацетилхолина и отложение бета-амилоида. Прогноз неблагоприятный: при условии своевременной диагностики и качественной терапии остаточная продолжительность жизни не превышает 14 лет. При этом качество жизни сильно снижают симптомы заболевания:
- скачки настроения;
- нарушение когнитивных функций;
- визуальные, слуховые, тактильные галлюцинации;
- снижение мышечной массы.
Со временем пациент полностью теряет способность к самообслуживанию и личностную самоидентификацию. Ему требуется специальный уход и постоянный контроль со стороны родственников или опекунов.
Эпилепсия
В основе лежит аномальная активность нервных клеток головного мозга. Проявляется в виде повторяющихся эпилептических припадков, часто имеет скрытое течение. Прогноз благоприятный: правильно подобранное медикаментозное лечение способно полностью избавить пациента от признаков заболевания. Однако в отсутствие терапии или в особо сложных случаях идиопатической формы с выраженными соматомоторными или соматосенсорными припадками может стать причиной нарушения умственного развития и даже смерти. Явный специфический симптом эпилепсии – судорожные припадки. В скрытом течении стоит обратить внимание на следующую совокупность признаков:
- повышенная раздражительность;
- беспричинные беспокойство, страх, тоска;
- нарушения координации движений;
- слуховые, обонятельные, зрительные галлюцинации различной степени выраженности.
Энцефаломиелит
Заболевание связано с повреждением миелиновой оболочки нервных отростков. Развивается вследствие инфекционной, аутоиммунной или генетической патологии. Проявляется нарастающим комплексом неврологических реакций:
- слабый мышечный тонус;
- нистагмы (непроизвольные движения) глаз;
- тремор конечностей;
- парезы, параличи;
- проблемы с памятью.
Заболевание имеет прогрессирующую неврологическую симптоматику. Благоприятный прогноз жизни сохраняется только при условии своевременного лечения – в 60% случаев возможно полное выздоровление с восстановлением всех функций. В противном случае сохраняются пожизненные симптомы в виде парезов, параличей, зрительных и слуховых отклонений различной степени тяжести.
Невралгия
Связана с поражением периферических нервов различной локализации. Проявляется внезапно, приступообразно по ходу расположения основного нервного ствола. Развивается вследствие сдавления или ущемления окружающими тканями. Основной симптом – выраженный болевой синдром. Дополнительно могут развиваться зуд и жжение, тики, судороги, покраснение кожных покровов.
Важно! Следует отличать невралгию от неврита. Последний представляет собой воспалительное заболевание периферических нервов с нарушением проводимости нерва и связанной с этим утратой двигательной и сенсорной функции (слабость мышц, парез, паралич, онемение). При невралгиях подвижность мускулатуры полностью сохраняется.
Диагностика
Обследование у невролога начинается тщательным внешним осмотром с проверкой психофизического состояния и сбором анамнеза. После вынесения предварительного диагноза назначают дополнительное инструментальные и лабораторные тесты. Для выявления структурных изменений нервной ткани используют:
- ангиографию;
- доплерографию сосудов;
- КТ и МРТ;
- ЭКГ;
- энцефалографию;
- нейросонографию;
- полисомнографию и др.
Для комплексной диагностики может потребоваться участие других узких специалистов – кардиолога, ангиолога, эндокринолога, онколога, офтальмолога, гастроэнтеролога, ортопеда, хирурга.
Лечение неврологических заболеваний
Успех лечения во многом зависит от своевременной диагностики и незамедлительно принятых мер. Упустив заболевание на начальной стадии, можно потерять шанс обратить патологические изменения вспять. В зависимости от тяжести повреждений, лечение проводят амбулаторно или в стационаре с применением медикаментозных, физиотерапевтических, хирургических мер.
Медикаментозное лечение:
- противовирусные, антибактериальные, антигрибковые препараты – для подавления активности патогенных микроорганизмов в нервных структурах;
- анестезирующие и обезболивающие препараты – купируют болевой синдром;
- противосудорожные препараты – ослабляют процессы возбуждения и усиливают процессы торможения в структурах ЦНС;
- антидепрессанты – повышают содержание моноаминов (серотонина, адреналина, дофамина) и тем самым улучшают настроение, снимают тревожность;
- ноотропы – для стимуляции мозговой активности, памяти, внимания, концентрации и когнитивных функций в целом;
- психостимуляторы – стимулируют высвобождение дофаминов, активизруют физическую и психическую работоспособность за счет внутренних резервов;
- аналептики – стимулируют работу дыхательного и сосудодвигательного центров продолговатого мозга;
- НПВС и кортикостероиды – для устранения воспалительного процесса;
- блокаторы холинорецепторов – для снижения АД;
- витаминные препараты, иммуностимуляторы – для общего укрепления организма.
Потребность в медикаментозном лечении возникает при выраженной неврологической симптоматике. Физиотерапевтическое лечение используют в качестве самостоятельной профилактической меры, а также в комплексе с лекарственными препаратами для усиления общего воздействия:
- электрофорез – при воспалительных процессах и для повышения доступности лекарственных средств;
- УВЧ-терапия – стимулирует кровообращение, питание тканей при дистрофических процессах;
- магнитотерапия – усиливает регенеративные функции организма при травмах;
- лазеротерапия – снимает воспаление, усиливает регенерацию и питание;
- рефлексотерапия – воздействует на организм через биологически активные точки;
- массаж – снимает мышечные зажимы, улучшает кровообращение, лимфоток, регенерацию тканей.
Хирургическое лечение является крайней мерой воздействия и применяется для устранения провоцирующей причины или коррекции исходного состояния. Основные показания:
- злокачественные и доброкачественные опухоли;
- последствия травм (осколки, инородные тела, кровоизлияния в мозг и т.п.);
- врожденные аномалии;
- сосудистые патологии (врожденные и приобретенные);
- тяжелые, не поддающиеся лечению формы эпилепсии, паркинсонизма;
- спинальные нарушения с высоким риском утраты двигательной активности.
Лечение неврологических болезней требует точной своевременной диагностики и последовательной терапии. Невыполнение медицинских рекомендаций, непоследовательность лечения и попытки самостоятельного решения проблемы могут закончиться неблагоприятным исходом и стать причиной тяжелой инвалидизации и даже смерти.
Источник
