Воспаление червеобразного отростка в грыже
Острое воспаление червеобразного отростка в грыжевом мешке паховой грыжи впервые описано Клавдием Амиандом в 1735 г. [7]. Подобные наблюдения встречаются редко и описываются в литературе как единичные случаи [2, 8-10, 12-14]. При этом интраоперационно локализация червеобразного отростка в грыжевом мешке встречается у 2-4% больных паховой грыжей [1, 3, 4-6, 11]. По данным литературы, дооперационный диагноз острого аппендицита в грыжевом мешке не был установлен ни разу. Во всех опубликованных наблюдениях диагноз был поставлен интраоперационно [8, 9]. Мы представляем клиническое наблюдение деструктивного аппендицита в невправимой паховой грыже у пациента 85 лет.
Больной П., 85 лет, поступил в экстренном порядке с жалобами на колющую боль в области грыжевого выпячивания справа, повышение температуры тела до 38,5 °С.
Со слов пациента, за 17 сут до поступления отметил повышение температуры тела до 39 °C. Амбулаторно терапевтом поликлиники назначена антибиотикотерапия, противовоспалительная терапия. За 7 сут до поступления появилась боль в области грыжевого выпячивания справа, с течением времени интенсивность боли нарастала, сохранялась субфебрильная температура, в связи с этим пациент обратился за медицинской помощью в стационар и был госпитализирован. Грыжа наблюдается в течение 3 лет. В течение последнего года грыжевое выпячивание увеличилось в размерах, стало плотным, перестало вправляться в брюшную полость. Состояние при поступлении средней тяжести, температура тела 38,5 °С. Дыхание жесткое, проводится во все отделы, хрипов нет. Пульс 80 в 1 мин, АД 130/80 мм рт.ст. Язык суховат, обложен белым налетом. Живот при пальпации мягкий во всех отделах, несколько болезненный в подвздошно-паховой области справа, перитонеальной симптоматики нет, перистальтика сохранена, стул регулярный. Дизурии нет, симптом поколачивания по поясничной области отрицательный с обеих сторон. В правой пахово-мошоночной области определяется грыжевое выпячивание размером 12×8×8 см, плотноэластической консистенции, болезненное при пальпации, не вправимое в брюшную полость, кожные покровы над выпячиванием не изменены, симптом кашлевого толчка положительный. Наружное паховое кольцо не определяется. В левой паховой области также имеется грыжевое выпячивание размером 5×3 см, мягкоэластической консистенции, свободно вправимое в брюшную полость. Диаметр наружного пахового кольца расширен до 2 см. При поступлении лейкоциты 18,4·109/л, палочкоядерные нейтрофилы 26%, лимфоциты 4%; СОЭ 72 мм/ч.
При УЗИ эхо-признаков свободной жидкости в брюшной полости не выявлено, в полости малого таза отмечено наличие объемного жидкостного образования размером 5,1×3,1 см. При исследовании области грыжевого выпячивания справа отмечены наличие жидкости со взвесью до 2,0 см, фрагменты жировой ткани (рис. 1). При рентгенографии брюшной полости выявлены единичные пневматизированные тонкокишечные петли в мезогастральной области слева на уровне LII-IV с нечеткими уровнями в просвете, газ и плотное содержимое по ходу толстой кишки в умеренном количестве на всем протяжении. Установлен диагноз: невправимая правосторонняя пахово-мошоночная грыжа, инфильтрат брюшной полости. Показаний к экстренному оперативному вмешательству нет. Больной госпитализирован в хирургическое отделение для динамического наблюдения и дообследования. Через 12 ч после поступления у пациента сохранялись боль в правой подвздошно-паховой области, температура 38 °C, грыжевое выпячивание не вправлялось. В анализе крови сохранялся лейкоцитоз и умеренный палочкоядерный сдвиг. При контрольном УЗИ свободной жидкости в брюшной полости не выявлено, в правой подвздошной области по-прежнему определяется отграниченное жидкостное скопление размером 5,5×3,7 см, исходящее из слепой кишки и переходящее в паховый канал справа. В полости малого таза лоцируется мочевой пузырь, оттесненный и деформированный влево описанным инфильтратом. Установлен диагноз: абсцедирующий инфильтрат брюшной полости. В связи с наличием невправимой паховой грыжи выполнение пункции абсцесса под ультразвуковым контролем невозможно. Пациенту показана лапаротомия.
Рис. 1. Объемное жидкостное образование в полости малого таза размером 5,1�3,1 см.
28.03.15, через 13 ч после поступления, произведена нижнесрединная лапаротомия. В брюшной полости патологического выпота нет. Петли кишечника активно перистальтируют, их серозная оболочка блестящая. В правой пахово-подвздошной области определяется рыхлый инфильтрат размером 15×10×7 см, включающий купол слепой кишки, петлю подвздошной кишки, брюшную стенку. Тупым путем произведено разделение сращений, при этом вскрылся абсцесс, содержащий 30 мл гноя. При ревизии выявлено, что в куполе слепой кишки, на месте основания червеобразного отростка, имеется перфоративное отверстие диаметром 2-3 мм с инфильтрированными краями. Инфильтрация распространяется на купол слепой кишки. Выделить червеобразный отросток из инфильтрата, уходящего в полость пахового канала, из абдоминального доступа не представляется возможным (рис. 2 и далее). Перфоративное отверстие в слепой кишке ушито отдельными узловыми швами и погружено в стенку слепой кишки вторым рядом серо-серозных швов. Инфильтрированая брюшина в области внутреннего пахового канала ушита отдельными узловыми швами (рис. 3). К области вскрывшегося абсцесса и зоне ушитого отверстия в стенке слепой кишки установлен двухпросветный дренаж, выведенный через контрапертуру в правой подвздошной области. Второй двухпросветный дренаж установлен через контрапертуру в полость малого таза. Лапаротомная рана послойно ушита наглухо.
Рис. 2. Вскрывшаяся полость абсцесса. а – стенка слепой кишки; б – париетальная брюшина; в – внутреннее кольцо пахового канала с основанием самоампутировавшегося червеобразного отростка. Рис. 3. Ушитая стенка слепой кишки (а) и внутреннее паховое кольцо (б).
Произведен разрез кожи над грыжевым выпячиванием параллельно правой паховой складке. Рассечен апоневроз наружной косой мышцы живота. В паховом канале обнаружен инфильтрат размером 8×6×7 см, состоящий из грыжевого мешка, элементов семенного канатика и деструктивно измененного червеобразного отростка (рис. 4). Выделен семенной канатик, а инфильтрат, состоящий из грыжевого мешка и червеобразного отростка, удален. Зона инфильтрата дренирована двухпросветным дренажем, выведенным через контрапертуру в правой паховой области. Произведена пластика передней стенки пахового канала дубликатурой апоневроза наружной косой мышцы живота. Наложены редкие швы на кожу.
Рис. 4. Расплавившийся червеобразный отросток (а) в грыжевом мешке (б).
Послеоперационный период протекал без осложнений. В послеоперационном периоде в течение 10 дней проводилась антибактериальная терапия (метрогил 1,5 г/сут, ципрофлоксацин 1,5 г/сут). Дренажи удалены поэтапно на 5-7-е сутки. Раны зажили первичным натяжением. Гистологическое исследование: стенка грыжевого мешка с признаками расстройства кровообращения, флегмонозный аппендицит, периаппендикулярный инфильтрат.
Через полгода после оперативного вмешательства рецидива правосторонней паховой грыжи у пациента не выявлено.
Таким образом, развитие аппендикулярного инфильтрата в паховой грыже, ампутацию червеобразного отростка с формированием парацекального периаппендикулярного абсцесса брюшной полости следует отнести к редким наблюдениям.
Комбинированное оперативное вмешательство с абдоминальным и герниатомическим доступом позволило выполнить радикальную операцию и избежать тяжелых послеоперационных осложнений. Диагноз был установлен на основании клинического наблюдения и динамического ультразвукового мониторинга.
Источник
Ущемление только отростка или со слепой кишкой может произойти как при правосторонних, так и при левосторонних косых паховых грыжах. Червеобразный отросток может ущемиться с петлями тонкой кишки или другими органами.
Расположение червеобразного отростка в грыжевом мешке косой паховой грыжи встречается в 2-4% случаев (И. М. Деревянко, 1954; Н. И. Краковский, 1955; И. Ю. Ибадов, 1961, и др.). Находят червеобразный отросток в паховой грыже чаще у детей (до 40-60% всех случаев) ввиду низкого расположения и большой подвижности слепой кишки, гораздо чаще справа. Например, по С. Я. Долецкому, па 32 случая ущемленных паховых грыж у детей червеобразный отросток располагался в 2/3 случаев справа и в V3 слева.
А. А. Бочаров и Л. С. Островская на 472 оперированные ущемленные паховые грыжи (в историях болезни отмечено содержимое грыжевого мешка) обнаружили справа: в 13 случаях – слепую кишку и отросток, в 8 – только слепую кишку, в 13 – тонкую и слепую кишки; слева: в 2 случаях – только слепую, в 13 – тонкую и слепую кишки. На 211 ущемленных паховых грыж И. Ю. Ибадов наблюдал ущемления червеобразного отростка в 20 из 32 случаев грыжевого аппендицита справа, в 11 из 12 слева. Н. Г. Кривопуск (1938) собрал в литературе 83 случая
362
ущемлений червеобразного отростка у взрослых в левосторонней косой паховой грыже. Таким образом, ущемления слепой кишки и отростка чаще встречаются в правосторонней паховой грыже, но и в левосторонней они бывают не так уже редко.
Воспаления червеобразного отростка могут наблюдаться как в ущемленной, так и в неущемленной грыже. Ущемления могут наблюдаться как при неизмененных, так и при воспаленных отростках. Червеобразный отросток, находящийся в грыжевом мешке свободно, при воспалительном процессе может ущемиться. Ущемления могут наблюдаться как в узкой шейке грыжевого мешка, так и внутри его среди спаек и в дивертикуле. Нахождение ущемленного червеобразного отростка в грыжевом мешке может быть в виде обычной нескользящей или редко в виде скользящей грыжи отростка.
По Н. И. Краковскому, возможны следующие варианты расположения червеобразного отростка (со слепой кишкой) в ущемленной косой паховой грыже: а) ущемленный червеобразный отросток весь лежит в грыжевом мешке; б) слепой конец ущемленного отростка оказывается ниже кольца ущемления, а остальная часть – выше его (в брюшной полости); в) слепой конец ущемленного отростка (перегнутого и сложенного вдвое) располагается выше кольца ущемления (эта форма может дать ретроградное ущемление) (рис. 143 и 144).
Условия возникновения воспаления в отростке при ущемлениях точно не установлены. По Н. И. Краковскому, воспаление червеобразного отростка скорее вызывается сжатием спастически сокращенными мышцами брюшной стенки в глубоком отверстии пахового канала. Н. Н. Гольдбурт (1959) отмечает, что только в V3 случаев обнаруживаются воспалительные изменения при ущемленных грыжах отростка. И. Ю. Ибадов утверждает, что острый аппендицит при ущемленных грыжах отростка встречается чаще, чем при неущемленных.
Клиническая картина острого аппендицита в грыжевом мешке без ущемления может дать повод к смешению с ущемленной грыжей отростка. При ущемлениях червеобразного отростка со слепой кишкой чаще развиваются сильные боли в области пахового канала

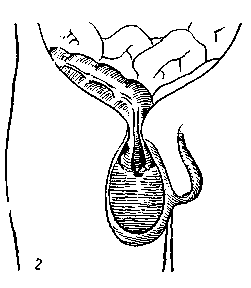

Рис. 143. Возможные варианты расположения слепой кишки и червеобразного отростка в ущемленной косой паховой грыже (по Н. И. Краковскому с небольшими изменениями).
1 – ущемление слепой кишки в глл’боком паховом кольце; воспаленный червеобразный отросток лежит целиком в мошонке: 2 – только слепой конец отростка лежит в мошонке; 3 – слепой конеп отростка лежит в брюшной полости.
и выше, в области ущемляющего кольца,
а при остром аппендиците без ущемления боль сосредоточивается ниже
в грыжевом мешке и бывает иногда настолько сильной, что больной
363
не дает дотронуться до мошонки. При ущемлениях отростка быстро развивается картина непроходимости; при остром воспалительном процессе в отростке без ущемления эти явления если и развиваются, то намного позже. При остром аппендиците довольно часто может развиться отек мошонки, а при ущемлении и одновременном остром аппендиците наряду с отеком отмечаются воспалительные явления и напряжение’ мошонки (Н. И. Краковский). К. Т. Овнатанян отмечает, что при остром аппендиците, возникшем в грыжевом мешке, чаще наблюдается повышение температуры тела (при ущемлениях отростка без острого аппендици-
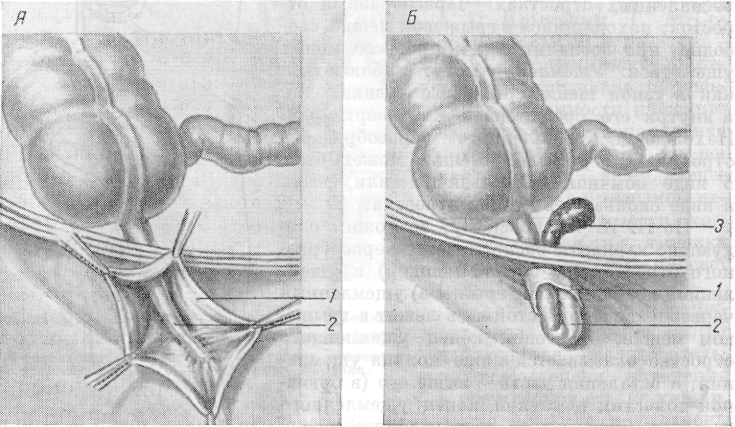
Рис. 144. Расположение червеобразного отростка в грыжевом мешке •- А и ретроградное ущемление отростка – Б (по Watson). J – грыжевой мешок; 2 – червеобразный отросток; з – ретроградное ущемление отростка.
та – гораздо реже), напряжение брюшных мышц больше выражено,. нет кишечной непроходимости и бывает заметное повышение числа лейкоцитов в крови со сдвигом лейкоцитарной формулы влево.
Особенности клинической картины острого аппендицита соответственно с расположением отростка при ущемлении, по Н. И. Краковскому, следующие: а) если отросток расположен весь в грыжевом мешке, то отсутствует картина раздражения брюшины, обычно живот мягкий, не вздутый, не болезненный, участвует в акте дыхания, все явления сосредоточиваются в мошонке; при деструктивном процессе гнойный выпот скопляется в мошонке; б) если при ущемлении отросток располагается частью в мошонке, а частью в брюшной полости, то наряду с местными явлениями развивается более или менее выраженная картина раздражения и воспаления брюшины, а при деструктивном процессе в отростке – скопление гноя в грыжевом мешке и в брюшной полости; в) если при ущемлениях слепой конец воспаленного отростка находится в брюшной полости, может возникнуть бурная картина перитонита иногда с омертвением и отторжением отростка.
Оперативное лечение, по Н. И. Краковскому и др., при первых двух вариантах расположения ничем особенным не отличается от грыжесечения при обычной ущемленной грыже с удалением воспаленного”
364
«тростка. При третьем варианте (ретроградного ущемления) приходится производить нижне-срединную лапаротомию с аппендэктомией и дренированием брюшной полости по показаниям, а в некоторых случаях удаление отростка может потребовать комбинированного подхода. Если встречаются большие трудности при удалении отростка, чтобы не вызвать явления разлитого перитонита, приходится ограничиваться вскрытием абсцесса, а в случае разлитого перитонита проводят лечение по общим правилам; в этих случаях к радикальной операции грыжесечения прибегают позже, когда все явления ликвидируются.
Ущемление сальника
Довольно часто ущемляется сальник с развитием в нем воспалительных изменений. Ущемления сальника могут быть изолированные или комбинированные вместе с другими органами. М. Н. Конашинский (1909) собрал в отечественной литературе 16 случаев изолированных ущемлений сальника из 135 ущемленных паховых грыж (на 1011 всех паховых грыж), что составляет 12,3%. По материалам А. А. Бочарова и Л. С. Островской, на 472 оперированные ущемленные паховые грыжи изолированные ущемленные сальники были обнаружены в 64 случаях (13,5%), а вместе с тонкой кишкой – в 37 случаях (7,9%). По данным С. В. Ло-бачева и О. И. Виноградовой, на 2000 операций по поводу всех видов ущемленных грыж отмечалось 167 ущемлений сальника (8,3%), потребовавших его резекции. По Н. Г. Соснякову, на 113 ущемленных паховых грыж было 17 ущемлений сальника (15%), подозрительных на гангрену и требовавших его резекции. При очень сильных и длительных сдавлениях сальника с нарушением кровообращения ущемление может закончиться омертвением и даже самоампутацией его.
При ущемлении сальника вместе с кишечными петлями преобладают симптомы ущемления кишечника, при ущемлениях же только сальника симптомы бывают выражены гораздо слабее. В этих случаях грыжевое выпячивание в паховом канале и в мошонке имеет почти одинаковую равномерную толщину, довольно плотную консистенцию и мало болезненно; сравнительно часто удается прощупать сальниковые узелки, при перкуссии получается тупой звук. Общее состояние больного в большинстве случаев удовлетворительное, хотя вначале может быть тошнота, а иногда рвота. Признаков кишечной непроходимости обычно не наблюдается.
Если ущемляющее кольцо очень узкое, то после ущемления сальника наступает воспаление и может образоваться «грыжевая вода». Грыжевое выпячивание становится более болезненным, постепенно состояние больного ухудшается, снова появляются тошнота и рвота, особенно если наступает омертвение сальника.
В тех же случаях, когда ущемляющее кольцо не столь узко и поддается расширению, степень ущемления может уменьшиться и постепенно перейти в хроническую форму. Сальник в этих случаях срастается с грыжевым мешком, иногда гипертрофируется или в редких случаях кистозно перерождается, превращаясь в так называемую сальниковую грыжу, а иногда вследствие сращений – в невправимую грыжу.
Тяжелым и редким осложнением является проникновение инфекции гематогенным или лимфогенным путем в область ущемленного воспаленного сальника с последующим образованием гнойника и прорывом его в грыжевой мешок.
В редких случаях при ущемлениях сальника могут появиться симптомы непроходимости, что большинство авторов объясняет стягиванием и перегибом ущемленным сальником поперечноободочной кишки. Иногда эти
365
явления могут быть в результате спазма кишки рефлекторного характера.
При ущемленных грыжах наблюдаются также случаи заворота сальника, до 6-10 раз и больше. Перекручивание сальника может быть внутри мешка и внутри брюшной полости. Ущемленный и перекрученный резко измененный сальник бывает черно-багрового цвета, отечный, иногда с тромбированными сосудами и некротическими участками. Ущемления перекрученного сальника были описаны Maketti (1851), Oberst (1882), Riedel (1904) и др. Tevanard (1911) отмечал, что перекручивание происходит на почве воспалительного процесса в сальнике, и если воспаления нет, перекручивания не бывает. Чаще они наблюдаются при правосторонних грыжах. Завороты сальника с ущемлением его могут дать различные серьезные осложнения и даже со смертельными исходами. А. М. Тедеев (1961) приводит 3 наблюдения ущемленных паховых грыж с перекрученным сальником со смертельным исходом в одном случае после операции на почве тромбоза левой подвздошной вены, вен левой нижней конечности и геморрагического инфаркта легких. Чаще всего перекручивание сальника происходит на почве насильственных вправлений, прямой травмы в области грыжевого выпячивания, очень сильных напряжений с травматизацией и последующим воспалительным процессом. По классификации Aimes (1919), перекручивания сальника могут быть: 1) частичные: а) внутрибрюшные, б) внутримешковые; 2) полные: а) внутрибрюшные, б) внутримешковые; 3) сложные: а) связанные с опухолью сальника (кисты, саркомы), б) связанные с воспалительным процессом (острый аппендицит, воспалительная киста яичника и др.), в) связанные с вправлением en bloc и другими более редкими причинами.
Соседние файлы в предмете Частная хирургия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
