Воспаление десны при гриппе
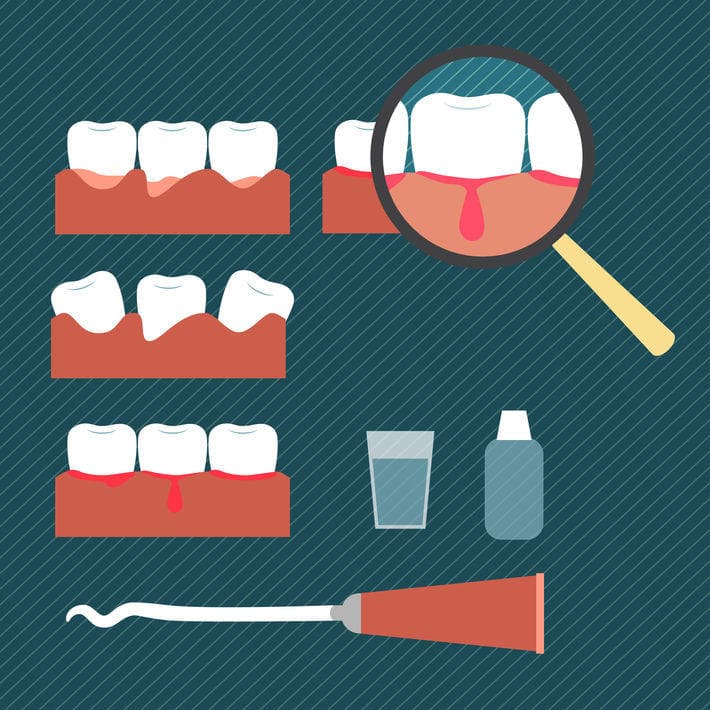
Воспаление десен – общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной – все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений – зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен – гингивит и пародонтит. Гингивит – поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны – она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором – охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее – с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.

Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется – каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин – антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого – при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением – обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход – важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.
Источник
Редактор: Копылов Иван Павлович
стоматолог-хирург, стоматолог-имплантолог
Стоматология инновационных технологий SMILE-AT-ONCE
Состояние человеческого организма нередко находит отражение на ротовой полости взрослых людей. На слизистых оболочках могут проявляться системные и патологические явления, протекающие в организме пациента. Они дают представление об устойчивости иммунной системы и текущем состоянии здоровья внутренних органов. По словам специалистов, болезни полости рта взрослых людей делятся на три вида: болезни зубов, слизистой оболочки и десен.
Содержание:
- Факторы, влияющие на состояние слизистой оболочки ротовой полости
- Вирусные заболевания
- Инфекционно-воспалительные заболевания
- Грибковые заболевания
- Другие заболевания
- Лечение болезней полости рта лазером
- Профилактика болезней полости рта
- Часто задаваемые вопросы о заболеваниях полости рта
Факторы, влияющие на состояние слизистой оболочки ротовой полости
- Наличие вредных привычек (курение, алкоголизм)
- Нарушения гормонального фона
- Общее обезвоживание
- Ослабление иммунитета, СПИД, ВИЧ-инфицирование
- Воспалительные процессы десен и зубов
- Генетическая предрасположенность
- Авитаминозы
- Воздействие резких температурных перепадов
- Наличие инфекций или воспалительных процессов
- Несбалансированный рацион питания
- Прием антибиотических и сильнодействующих препаратов без врачебного контроля
- Поражение внутренних органов или систем, их дисфункция
В здоровой ротовой полости взрослых содержатся условно-патогенные микроорганизмы, под воздействием неблагоприятных факторов способные вызвать вирусные, инфекционные, лишайные, воспалительные и грибковые болезни слизистой оболочки, а также дисбактериоз.
Вирусные заболевания
Вирусные болезни полости рта провоцируются вирусами человеческой папилломы и герпеса.
Герпес
Герпес – один из наиболее распространенных недугов. По словам некоторых специалистов, вирусом герпеса заражено 90% всех людей в мире.
Герпес
Часто вирус герпеса присутствует в организме пациента в скрытой форме. У людей с крепким иммунитетом он может проявляться прыщиком на губе, самостоятельно отмирающим через 1-2 недели. У людей с ослабленной иммунной системой герпес может проявляться более серьезно.
Скрытая форма вируса герпеса может активизироваться из-за недосыпания, менструального цикла, хирургического вмешательства, стрессовых состояний, простуд.
В начале развития герпеса пациент ощущает зуд и покалывание губ, тканей около них. Вскоре губы краснеют и опухают, начинают болеть, что осложняет общение и потребление еды. После этого начинают появляться единичные пузырьки и их группы. Через время пузырьки лопаются и становятся мелкими язвочками, которые покрываются корочками. В итоге язвы медленно исчезают, покраснение спадает, боль проходит.
При появлении первичных симптомов герпеса следует прикладывать к губам лед и использовать увлажняющий бальзам. Для обработки пузырьков назначаются мази (Пенцикловир).
ВАЖНО: Частые рецидивы герпеса требуют назначения противовирусных препаратов.
Папиллома
Вирус папилломы человека появляется на различных зонах тела, но один из видов вируса вызывает возникновение папиллом в полости рта. Во рту эти образования похожи на цветную капусту, имеются беловатые бляшки. Наиболее неблагоприятные последствия данного недуга (изменение голоса, затрудненное дыхание) возможны, если поражение достигнет горла.
Папиллома
Специалисты утверждают, что полное излечение папилломы невозможно, можно лишь ликвидировать симптомы. Вирус папилломы лечат иммунотерапией, химическим, хирургическим или цитостатическим методом, либо сочетанием этих методов.
Инфекционно-воспалительные заболевания
Инфекционные заболевания полости рта включают в себя гингивит, глоссит, стоматит и фарингит.
Фарингит
Фарингит – это воспаление слизистых оболочек глотки, сопровождающийся дискомфортом, болью и першением в горле, общим недомоганием, повышением температуры тела.
Фарингит может быть вызван вдыханием химических загрязнителей, табачного дыма, холодного воздуха либо инфекционным процессом (пневмококк).
Фарингит
Диагностика недуга состоит в осмотре горла и взятии мазка. Прием антибиотиков назначается в сложных ситуациях, в основном достаточно горячих ножных ванн, диетического питания, согревающих шейных компрессов, ингаляций, полосканий.
Глоссит
Глоссит – это воспаление, изменяющее оттенок и структуру языка. Глоссит нередко вызван инфицированием полости рта при злоупотреблении горячими или спиртными напитками, острой пищей, при ожогах и травмах языка и рта, при отказе от гигиены ротовой полости.
Первичными симптомами недуга является дискомфорт и жжение. Вскоре появляется сильное покраснение языка, усиление слюноотделения, притупление (отсутствие) вкусовых ощущений.
Глоссит
При отсутствии лечения глоссит приводит к сильной отечности языка, что создает помехи для общения и потребления пищи. Нередко на поверхности языка появляются наросты.
Лечением глоссита включает в себя прием медикаментов и особое питание (полужидкие блюда).
Гингивит
Гингивит – это воспаление десенной слизистой оболочки. В группе риска находятся беременные женщины и подростки. Специалисты выделяют 4 разновидности недуга:
- Язвенно-некротический гингивит. Характеризуется появлением язв и некроза, неприятным запахом изо рта, общей слабостью, повышенной температурой тела, увеличением лимфатических узлов, сильной болезненностью;
- Катаральный гингивит. Характеризуется появлением отека, зуда, кровоточивости десен;
- Атрофический гингивит. Характеризуется появлением острой реакции зубов на горячее и холодное, оголением зуба, снижением уровня десны;
- Гипертрофический гингивит. Характеризуется увеличением десенных сосочков, легкой болезненностью и кровоточивостью десен.
Быстрое излечение данного недуга возможно лишь при своевременном начале лечения. Главное здесь – устранить зубной налет и снять воспаление при помощи полосканий и специальных препаратов.
Гингивит
Стоматит
При стоматите инфицирование организма может происходить разными способами, например, в ходе механической травмы. После этого начинается образование язв, характерных для данного недуга и локализованных на внутренней стороне губ и щек, под языком и в его корне. Язвы имеют круглую форму, пленку в центре и ровные края, они неглубокие, но довольно болезненные.
Стоматит
В ходе лечения стоматита стоит отказаться от зубных паст и средств для полоскания ротовой полости с содержанием лаурилсульфата натрия. Для снятия боли используются анестезирующие средства, для удаления пленки – обеззараживающие и противовоспалительные препараты.
Отличия герпеса и стоматита
Специалисты перечисляют три важных отличия между двумя недугами со схожими симптомами:
- Герпес поражает прилегающие к костям ткани, стоматит – мягкие ткани
- При герпесе язвы образуются из лопнувших пузырьков, при стоматите язвы есть изначально
- Герпес всегда возникает на одних и тех же местах, стоматит охватывает новые области
Грибковые заболевания
Около 50% населения мира – неактивные носители грибка Candida, который активизируется при ослаблении иммунитета и вызывает кандидоз. Специалисты выделяют несколько типов недуга.
Молочница, к примеру, проявляется белым налетом и сухостью внутренней стороны губ и щек, неба и спинки языка, сильным дискомфортом, жжением. Детьми болезнь переносится легче. Атрофический кандидоз – наиболее болезненный тип недуга, проявляется сильным покраснением и сухостью слизистой оболочки полости рта, неба, уголков рта. Гиперпластический кандидоз проявляется толстым налетом, при попытке удаления которого ткани кровоточат.
Молочница
ВАЖНО: Лечение кандидоза требует правильной диагностики типа недуга и врачебного наблюдения.
Другим видом грибкового заболевания является красный плоский лишай, вызывающий появление язв, покраснения, пузырьков и бляшек в полости рта пациента. Данная болезнь нередко протекает в сочетании с болезнями печени и желудочно-кишечного тракта, диабетом.
Другие заболевания
Среди недугов, не поддающихся классифицированию, стоит выделить дисбактериоз полости рта. Он может быть спровоцирован приемом антибиотических и антисептических препаратов. Симптоматика болезни сначала проявляется трещинками в уголках рта, неприятным запахом изо рта, но вскоре может привести к повреждению эмали зубов и их расшатыванию. Для устранения болезни необходима нормализация микрофлоры слизистой оболочки полости рта.
Лечение болезней полости рта лазером
Сегодня в стоматологии активно применяется лечение лазером. Им можно не только лечить кариес и пульпит, но и заниматься терапией мягких тканей полости рта. Лазер позволяет:
- Устранить кровоточивость десен путем обеззараживания зубодесневых карманов
- Эффективно удалить зубной налет для профилактики заболеваний полости рта
- Обеззараживать области, пораженные стоматитом и другими заболеваниями
- Иссекать разросшиеся мягкие ткани
Как правило, все это осуществляется одним лазером, работающим в разных режимах и с разной интенсивностью. Лазер хорош тем, что действует быстро, а отсутствие прямого контакта инструмента с полостью рта делает процедуры полностью стерильными. Лазер ускоряет заживление тканей за счет активизации кровотока и эффективно справляется с уничтожением вредоносных бактерий и налета. Единственный недостаток лазера – в дороговизне аппаратуры, поэтому цены на лазерное лечение обычно высокие, и лазер себе может позволить далеко не любая клиника.
Профилактика болезней полости рта
- Своевременное посещение стоматолога
- Особый рацион питания (больше нежирного мяса и рыбы, овощей и фруктов (особенно твердых), витаминов, меньше кислой, соленой, жареной и острой пищи)
- Регулярное полоскание полости рта специальными составами
- При проявлениях болезни – посещение специалиста и прием назначенных препаратов для остановки воспаления и снятия боли
- Ежедневная гигиена ротовой полости, аккуратность при уходе за зубами
- Комплексное укрепление иммунитета, профилактика ОРВИ и гриппа
- При наличии сопутствующих недугов – их диагностика, определение основного заболевания, начало его лечения и коррекции состояния организма пациента
Часто задаваемые вопросы о заболеваниях полости рта
Вопрос: Существует ли универсальное средство от заболеваний полости рта?
Ответ: Его нет, так как заболевания могут иметь разную природу. От вирусных потребуется один препарат, а от грибковых – другой. Поэтому лекарство должен назначать врач.
Вопрос: Можно ли лечить болезни полости рта дома, народными средствами?
Ответ: Народные средства неэффективны, и их лучше применять в комплексе с полноценной терапией, назначенной стоматологом.
Вопрос: Какие заболевания полости рта чаще всего встречаются у детей?
Ответ: Особенно часто у детей возникает стоматит. Также ребенок легко заражается кандидозом от матери. Нередко у детей возникает герпес. Другие заболевание распространены не так широко.
Вопрос: Можно ли при повторном возникновении заболевания полости рта принимать те же лекарства, что прописал стоматолог раньше?
Ответ: Как уже было сказано, болезни полости рта могут возникать по разным причинам. И если раньше заболевание было спровоцировано вирусом, то сейчас оно может иметь грибковую природу, и лучше все-таки посетить врача для консультации и назначения адекватного лечения.
Вопрос: Что делать, если во рту постоянно появляются язвочки?
Ответ: Стоит пересмотреть свой образ жизни, заняться укреплением иммунитета. Если вы курите, то желательно минимизировать количество сигарет или полностью их исключить. Также не лишним будет вылечить все зубы и провериться на наличие системных заболеваний.
Полезная статья?
Сохрани, чтобы не потерять!
Отказ от ответственности: Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Стоматологии Санкт-Петербурга
Посмотрите стоматологии Санкт-Петербурга с услугой “Лечение стоматита”
Источник
