Воспаление глаз при ревматизме
Ревматоидный артрит – это системное заболевание, поражающее соединительную ткань. Патология начинается с воспаления суставов, но со временем переходит на внутренние органы. Достаточно часто отмечается поражение глаз при ревматоидном артрите. Это опасное осложнение, которое может привести к потере зрения.
Осложнения на глаза при артрите
При артрите поражение глаз может возникать в юном возрасте
С поражением глаз при ревматоидном артрите можно столкнуться на любой стадии развития заболевания. Ухудшение зрения может возникать уже при первом эпизоде воспаления суставов.
Артрит и глаза связаны, так как аутоиммунное заболевание влияет на работу всего организма в целом. При артрите поражение глаз может возникать в юном возрасте, что опасно ранней потерей зрения и развития инвалидности.
Сухой кератит
Сухим кератитом называется нарушение выработки слезной жидкости. Из-за этого возникает так называемый синдром сухого глаза. Патология развивается достаточно часто. Характерные симптомы:
- сухость глаз;
- покраснение роговицы;
- ощущение соринки в глазу;
- ухудшение четкости зрения.
В лечении этой патологии практикуется комплексный подход. В первую очередь назначаются увлажняющие капли и витамины для глаз. Дополнительно могут быть назначены общеукрепляющие витаминные препараты и специальная диета.
Увеит
При увеите поражаются сосуды органа зрения
Еще одно осложнение, которое дает ревматоидный артрит на глаза – это увеит. Данное воспалительное заболевание поражает сосудистую оболочку глаза, которая расположена между склерой и сетчаткой.
Увеит вызывает преимущественно юношеский или ювенильный ревматоидный артрит с поражением глаз. Болезнь характеризуется следующей симптоматикой:
- дискомфорт в глазах;
- чувство жжения;
- покраснение склер;
- светобоязнь;
- ухудшение зрения.
Патология особенно опасна в детском возрасте, так как может привести к потере зрения.
В терапии применяют препараты из группы кортикостероидов и антибиотиков, так как воспалительный процесс нередко отягощается присоединением инфекции.
Катаракта
У больных ревматизмом артрит и глаза тесно связаны, особенно в старшем возрасте, когда на фоне ревматоидного заболевания существует риск развития катаракты. Это заболевание характеризуется помутнением хрусталика глаза и опасно слепотой.
Симптомами заболевания является ослабление зрения и частичная слепота в ночное время суток. Медикаментозное лечение катаракты эффективно лишь на начальных стадиях развития болезни. При помутнении хрусталика необходима операция по его замене, иначе зрение будет безвозвратно потеряно.
Глаукома
Артрит может оказывать негативное влияние на глаза, одна из наиболее опасных болезней, возникающих как осложнение артрита – это глаукома. Патология связана с повышением внутриглазного давления. В результате нарушается питание сетчатки и поражается зрительный нерв.
Опасность патологи заключается в отсутствии специфических симптомах на ранних стадиях развития. При глаукоме чувствует боль и давление в глазах, затем появляются слепые пятна, а со временем начинается быстропрогрессирующая слепота.
Лечение болезни на ранних стадиях осуществляется с помощью сосудорасширяющих офтальмологических капель, которые снижают глазное давление. При прогрессирующей глаукоме практикуется хирургическое лечение.
Окклюзия сосудов сетчатки
Еще одно опасное осложнение – это окклюзия сосудов сетчатки глаза. Патология характеризуется блокированием сосудов и внезапным прекращением кровоснабжения сетчатки. Симптомы этого нарушения проявляются спонтанной слепотой, которая достаточно быстро проходит.
Медикаментозного лечения этого осложнения нет, для нормализации кровоснабжение применяется хирургическое лечение.
Воспаление конъюнктивы
При инфекционных артритах часто развивается воспаление конъюнктивы глаза. Конъюнктивит достаточно часто возникает у детей на фоне реактивного артрита. Это заболевание является частью синдрома Рейно, развивающегося при тяжелых формах артрита.
Конъюнктивит характеризуется следующими симптомами:
- покраснение глаз;
- зуд и жжение в глазах;
- наличие гнойного отделяемого;
- закисание глаз.
Для лечения используют антибактериальные глазные капли. Если конъюнктивит часто рецидивирует, офтальмолог может подобрать витаминные капли для глаз, повышающие местный иммунитет.
Диагностика
Диагноз ставится на основании осмотра офтальмологом и сбора анамнеза. Дополнительно назначается исследование сосудов глаз и измерение глазного давления. Как правило, диагноз ставится без каких-либо трудностей, терапия подбирается достаточно просто.
Медикаментозное лечение
Антигистаминные средства могут назначаться для устранения сухости и раздражения глаз
При поражении глаз на фоне артрита могут применяться следующие препараты:
- кортикостероиды;
- антигистаминные средства;
- витаминные капли;
- антибактериальные препараты.
Кортикостероиды в каплях применяются при сильном воспалительном процессе. Наиболее распространенные офтальмологические препараты – это капли Софрадекс, Нормакс, Дексаметазон. Эти препараты применяют коротким курсом, из-за риска развития побочных эффектов.
Антигистаминные средства могут назначаться для устранения сухости и раздражения глаз. Наиболее распространенные препараты этой группы – капли Аллергодил, Кромогексал, Алломид. Они также применяются при неинфекционном конъюнктивите.
Витаминные капли назначаются при прогрессирующей катаракте. В терапии этого заболевания используют препараты Квинакс и Катахром. Эти капли уменьшают скорость прогрессирования болезни и позволяют отсрочить проведение операции по замене хрусталика.
Антибактериальные препараты применяют в терапии конъюнктивита. Для устранения бактериального воспаления назначают препараты Флоксал, Окомистин, Норфлоксацин.
При глаукоме необходимо использовать средства, которые снижают глазное давление. По назначению врача может применяться препарат Арутимол или Глаупрост.
Хирургическое лечение
Хирургическое лечение – единственно эффективный метод при некоторых поражениях глаз
Оперативные методы лечения применяются при глаукоме, катаракте и нарушении кровоснабжения сетчатки. При глаукоме операция направлена на снижение глазного давления посредством расслабления сосудов. В терапии катаракты практикуется полная замена хрусталика.
Народные средства не могут восстановить зрения при поражении глаз на фоне артрита. Применять их можно только как симптоматическую терапию при конъюнктивите или синдроме сухого глаза. С этой целью рекомендуется прикладывать к глазам ватные диски, смоченные в зеленом чае или отваре ромашки.
Увлажнить глаза при синдроме сухого глаза поможет сок алоэ. Его закапывают в каждый глаз, предварительно смешав с чистой водой в пропорциях 1 к 5.
Прогноз
При своевременной диагностике осложнений на глаза при артрите, прогноз на выздоровление, как правило, благоприятный. Медикаментозная терапия позволяет остановить прогрессирование заболевания, а хирургическое лечение эффективно восстанавливает зрение. Особую опасность представляет глаукома. В запущенных формах болезнь не лечится даже посредством операции, и может приводить к полной утрате зрения.
Чтобы не допустить развития осложнений на глаза при артрите, необходимо соблюдать рекомендации врача и не запускать болезнь.
Источник
К числу ревматических относят патологии, для которых характерно поражение соединительной ткани (местное или системное). Существует связь между заболеваниями глаз и ревматизмом – у людей, которые страдают ревматическими патологиями, могут отмечаться те или иные проблемы с органами зрения, являющиеся следствием основного заболевания или обусловленные применением определенных лекарственных средств. Человеку, страдающему ревматизмом, необходимо регулярно посещать офтальмолога.
Сухость глаз при ревматизме
Многие ревматики страдают периодически возникающей (а иногда постоянной) ксерофтальмией, то есть сухостью глаз. Данное патологическое состояние также называют синдромом «сухого глаза». Для ксерофтальмии характерно снижение продукции слезной жидкости, снижение качества слезы и воспалительные явления. Сухость глаз обычно сопровождается чувством жжения, зуда, рези в глазах, а также покраснением склеры. При ветре и сильном свете может отмечаться повышенная слезоточивость.
Лечение сухости глаз при ревматизме должно заключаться прежде всего в лечении основного заболевания. Чтобы облегчить симптомы, назначаются заменители слезной жидкости (искусственная слеза); подобные препараты образуют на поверхности внешних оболочек глаза жидкую пленку, предохраняющую ткани от пересыхания. Искусственную слезу необходимо использовать регулярно. На ночь могут наноситься специальные гели, которые сохраняются на поверхности глаза дольше, чем жидкие средства.
Когда в результате ксерофтальмии, обусловленной ревматизмом, повреждается роговица глаза, назначаются лечебные глазные капли. При воспалении краев век необходимо регулярно очищать воспаленные области от выделений и применять назначенные врачом мази или кремы.
Ревматические поражения сетчатки и сосудистой оболочки
При ревматических патологиях глаз нередко возникает острый либо хронический воспалительный процесс, затрагивающий сосудистую и сетчатую оболочку. Как правило, воспаление возникает на обоих глазах, но это происходит не одновременно.
При воспалении хориоидеи (сосудистой оболочки), имеющем ревматический характер, на глазном дне возникают очаги поражения, имеющие различные размеры. Воспаление сосудов глазного дна приводит к их склерозу. В области поражения могут отмечаться мелкие кровоизлияния. Если патология протекает тяжело, нарушается кровоток и повреждается зрительный нерв.
Лечение ревматических патологий хориоидеи и сетчатки должно проводиться комплексно и с участием терапевта. Основой такого лечения является медикаментозная терапия противовоспалительными средствами (в том числе кортикостероидами), антибиотиками, рассасывающими препаратами. Применяются также лекарства, способствующие улучшению питания тканей глаза и их регенерации. Если возникают осложнения (катаракта, глаукома, фиброз стекловидного тела), может потребоваться хирургическое лечение.
Воспаление радужной оболочки глаза
Воспалительные патологии радужки глаза (ирит, иридоциклит) типичны для болезни Бехтерева (спондилоартрита) и детского ревматизма. Механизм развития воспалительных явлений в области радужной оболочки при ревматических патологиях изучен не до конца, есть мнение, что существенную роль в данном случае играет наследственный фактор.
Симптомы ревматического поражения радужной оболочки:
- покраснение глаз;
- повышенная чувствительность к свету;
- слезоточивость;
- нечеткое зрение;
- боль, возникающая при переводе взгляда на удаленные предметы.
Отметим, что при детском ревматизме ирит может протекать без выраженных симптомов.
Лечение в данном случае начинают с местного применения кортизона, после чего при добавляются противоревматические средства.
Противоревматические препараты и патологии глаз
Некоторые противоревматические препараты способны вызывать определенные негативные изменения в глазах. Так, местное применение кортизона иногда приводит к помутнению хрусталика – катаракте. Может негативно повлиять на состояние глаз и такой препарат, как плаквенил (гидроксихлороквин). Больные, которым назначен данный препарат, должны ежегодно проходить осмотр у офтальмолога.
При возникновении проблем с глазами рекомендуем как можно скорее обратиться к врачу-офтальмологу, поскольку причиной негативной симптоматики может являться ревматическая патология или лекарственные препараты.
Источник
Ревматический увеит – это аутоиммунное поражение структур увеального тракта глазного яблока. Общими симптомами для всех форм являются гиперемия, конъюнктивальная инъекция, боли, фотофобия и слезотечение. Диагностика ревматического увеита включает в себя наружный осмотр, визометрию, тонометрию, биомикроскопию, офтальмоскопию, гониоскопию. При переднем увеите показано местное применение мидриатиков, НПВС, глюкокортикостероидов (ГК). Препаратами второй линии являются производные аминосалициловой кислоты. При поражении задних отделов используются системные ГК и иммуносупрессоры. Анти-ФНО терапия рекомендована при отсутствии эффекта от базовой терапии.
Общие сведения
Ревматический увеит – это острое или хроническое заболевание в офтальмологии, характеризующееся воспалением увеального тракта у пациентов с активными аутоиммунным процессом в анамнезе. В 20% случаев увеит развивается в возрасте 25-35 лет на фоне ревматизма. У детей патологию зачастую диагностируют после достижения 3 лет, при этом серозно-пластический увеит чаще развивается в раннем и дошкольном возрасте. Болеют преимущественно лица женского пола. Для заболевания характерно рецидивирующее течение. Рецидивы возникают в весенне-осенний период. Ревматический увеит представляет собой важную медико-социальную проблему, т. к. поражает молодое трудоспособное население и в 30% случаев приводит к снижению остроты зрения с последующей инвалидизацией.
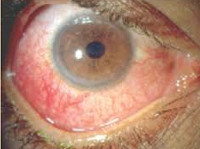
Ревматический увеит
Причины ревматического увеита
Причиной ревматического увеита является иммуновоспалительное поражение сосудов глазного яблока стрептококкового генеза. Заболевание возникает чаще на фоне хронического, реже острого течения болезни Соколовского-Буйо. При этом поражаются передние отделы увеального тракта, цилиарное тело или сосудистая оболочка. Возможно одновременное вовлечение в патологический процесс всех вышеуказанных структур. Повышают риск развития данной патологии снижение реактивности и резистентности организма, переохлаждение. Провоцирующими факторами рецидивов заболевания могут быть частые ангины. Узелковая форма ревматического увеита, как правило, встречается у пациентов с артритом аутоиммунного происхождения. Также данная патология может быть одним из проявлений таких системных заболеваний, как серонегативный спондилоартрит, ювенильный хронический артрит, болезнь Бехчета.
Симптомы ревматического увеита
В зависимости от поражения того или иного отдела глазного яблока различают передний, задний, периферический увеит и панувеит. Ревматический увеит протекает остро или хронически. Как правило, воспалительный процесс характеризуется преобладанием экссудативного или транссудативного типа секреции. Ревматический пластический увеит развивается остро, часто ему предшествует конъюнктивит. Пациент предъявляет жалобы на ощущение инородного тела в глазу, жжение, повышенное отделение серозного содержимого, мидриаз. Через 3-4 дня присоединяется цилиарная инъекция. При этом расширение зрачков сменяется их сужением. Спустя 2-3 дня после развития первых симптомов нарастает болевой синдром в области глазницы, слезотечение и фотофобия. Больные отмечают изменения в окраске радужки, что вызвано отеком, гиперемией и секрецией экссудата. В результате образования синехий существует высокий риск развития вторичной катаракты или глаукомы.
Клинические проявления серозно-пластического переднего ревматического увеита сохраняются длительное время, но для этой формы характерно более легкое течение. Пациенты отмечают у себя незначительную болезненность и светобоязнь, реже инъекцию сосудов у края радужки. Наиболее частое осложнение – отслойка стекловидного тела. При серозном варианте заболевание имеет латентное течение без внешних проявлений воспалительного процесса. Как правило, хронический серозный увеит трансформируется в серозно-пластический и осложняется вторичной глаукомой или катарактой. Особенностью геморрагической формы ревматического увеита является преобладание экссудативного типа секреции над транссудатом. При этом в экссудате наблюдается примесь крови. В свою очередь при панувеите в патологический процесс вовлекается еще и сосудистая оболочка. Клинические симптомы периферического ревматического увеита представлены появлением «тумана» или «мушек» перед глазами.
Диагностика ревматического увеита
Диагностика ревматического увеита основывается на анамнестических данных, результатах наружного осмотра, визометрии, тонометрии, биомикроскопии, офтальмоскопии, гониоскопии. При наружном осмотре пациента с ревматическим пластическим увеитом определяется покраснение и инъекция сосудов конъюнктивы, незначительное расширение зрачка, отечность век. Методом биомикроскопии визуализируются пигментные и конусовидные синехии по краю зрачка, отек роговицы и исчерченность ее заднего отдела. Специфическим является симптом «решетки», образованной складками десцеметовой оболочки. В передних отделах радужки выявляются расширенные сосуды. С помощью щелевой лампы можно обнаружить сужение пространства позади хрусталика, ярко выраженный феномен Тиндаля. При серозно-пластической форме ревматического увеита визуализируются небольшие округлые преципитаты серого цвета. На длительное течение указывает изменение их контура с ровного на фестончатый.
При гониоскопии определяется опалесцирующая влага передней камеры глаза, желто-серый экссудат. Проведение офтальмоскопии указывает на незначительную гиперемию в зоне диска зрительного нерва. Макроскопическое исследование оптического среза позволяет выявить скопление патологических взвесей в ретролентальном пространстве и витреальные отслойки. При узелковой форме ревматического увеита методом биомикроскопии можно диагностировать розово-серые узелки, диаметр которых составляет 1-3 мм. После их исчезновения на зрачковом поясе радужки образуются участки атрофии, которые сменяются задними синехиями.
При геморрагической форме ревматического увеита методом гониоскопии выявляются скопления экссудата темно-красного цвета. Жидкость также накапливается в углу передней камеры, в области радужки и зрачка. После рассасывания экссудата при биомикроскопии визуализируются задние синехии. Очаги помутнения при вовлечении в патологический процесс сосудистой оболочки определяются в ходе офтальмоскопии. Они представляют собой желтоватые образования с нечетким контуром. Старые очаги имеют белую окраску. Данный метод позволяет выявить гиперемию диска зрительного нерва. При периферическом ревматическом увеите в ходе проведения биомикроскопии можно обнаружить воспалительные взвеси в стекловидном теле и цилиарную отслойку. Дополнительными методами исследования являются визометрия, позволяющая определить степень снижения остроты зрения, и тонометрия, проводимая для измерения ВГД у пациентов с подозрением на вторичную глаукому.
Лечение ревматического увеита
Тактика лечения ревматического увеита зависит от выраженности клинических проявлений и локализации патологического процесса. Основной метод консервативной терапии острого переднего ревматического увеита – местное использование глюкокортикоидов в каплях и инъекциях с циклоплегическими агентами. Также при данной форме показано закапывание мидриатиков. При рецидивирующем течении (больше 3 рецидивов в год или 2 за последние 3 месяца) рекомендовано назначение лекарственных средств из группы производных аминосалициловой кислоты.
Локальное применение глюкокортикостероидов в форме капель при заднем ревматическом увеите и панувеите малоэффективно. При монокулярном поражении гормональные средства следует вводить в виде ретро- или парабульбарных инъекций. Данный способ введения обеспечивает достаточную концентрацию препарата в зоне воспаления. При бинокулярном ревматическом увеите задних отделов проводится системная терапия иммуносупрессорами, цитостатиками и глюкокортикоидами. Анти-ФНО терапия показана при отсутствии эффекта от всех вышеперечисленных методов лечения. Применяемые препараты относятся к биологическим агентам, которые действуют на фактор некроза опухоли α (ФНО α).
Прогноз и профилактика ревматического увеита
Специфических мер по профилактике ревматического увеита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению системных аутоиммунных заболеваний в анамнезе, нормализации режима сна и бодрствования, коррекции рациона. Всем пациентам следует 2 раза в год проходить обследование у офтальмолога с обязательным проведением тонометрии, визометрии и биомикроскопии. Прогноз для жизни и трудоспособности при своевременной диагностике и лечении благоприятный. Прогрессирование ревматического увеита, образование большого количества синехий и развитие вторичных осложнений (катаракта, глаукома) может привести к полной потере зрения и дальнейшей инвалидизации пациента.
Источник
