Воспаление груди при беременности

Мастит – воспаление тканей молочной железы, возникающее вследствие бактериального инфицирования. Чаще заболевание диагностируется у женщин в период грудного вскармливания, реже развивается мастит во время беременности. Патологические процессы крайне опасны для женщины и будущего ребенка, требуют своевременной диагностики и адекватной терапии.
Причины
Основная причина мастита – распространение и развитие бактериальной инфекции в тканях молочной железы. Такая ситуация может возникнуть после перенесенного острого инфекционного заболевания или при наличии в организме женщины хронических очагов инфекции (болезни органов дыхания, ротовой полости, мочеполовой системы).
Чаще возбудителем мастита выступает золотистый стафилококк, реже – стрептококки, синегнойная и кишечная палочка, протеи. Бактерии попадают в ткани молочной железы по кровеносному руслу и млечным протокам, через механические повреждения кожного покрова (трещины на сосках, царапины и ссадины на коже груди). Вероятность развития воспалительного процесса в груди повышают:
-
 врожденные или приобретенные структурные аномалии молочных желез;
врожденные или приобретенные структурные аномалии молочных желез; - мастопатия, возникшая до беременности;
- полученная травма молочной железы;
- переохлаждение;
- ослабленная иммунная система;
- тяжело протекающая беременность, развитие осложнений;
- возраст женщины старше 35-40 лет.
Симптомы
Мастит во время беременности проявляется:
- болью в груди;
- отечностью молочной железы;
- покраснением кожи;
- чешется грудь;
- формированием болезненного уплотнения, которое выявляется при пальпации;
- увеличением подмышечных лимфатических узлов;
- повышением температуры до 38-40 °С ( в зависимости от тяжести воспаления);
- признаками интоксикации (головная боль, озноб, отсутствие аппетита, недомогание).
Воспалительный процесс может быть односторонним или двусторонним, а выраженность клинических проявлений зависит от формы и стадии течения заболевания.
Виды
По характеру течения патологических процессов выделяют серозный, инфильтративный и гнойный мастит. По сути, это 3 последовательных стадии воспалительного процесса:
-
 Серозное воспаление. Начальная стадия, сопровождающаяся умеренными симптомами. У женщины отмечается болезненность, отечность и покраснение молочной железы, повышается температура, в груди появляются небольшие уплотнения.
Серозное воспаление. Начальная стадия, сопровождающаяся умеренными симптомами. У женщины отмечается болезненность, отечность и покраснение молочной железы, повышается температура, в груди появляются небольшие уплотнения. - Стадия инфильтрации. Воспаленные участки сливаются в крупные очаги. Симптомы воспаления усиливаются: температура еще больше повышается, в груди формируется малоподвижное болезненное уплотнение, молочная железа твердеет, воспаляются и увеличиваются близлежащие лимфатические узлы.
- Гнойный мастит. Сопровождается образованием гноя в тканях молочной железы, резким изменением ее формы (из-за отека), сильной пульсирующей болью в груди, повышением температуры тела до 40 °С, выраженными признаками интоксикации.
Выделяют 3 формы гнойного мастита: абсцедирующий (гнойный очаг имеет четкую локализацию и ограниченные контуры), флегмозный (патология распространяется по тканям молочной железы), гангренозный (развивается некроз, пораженные ткани отмирают).
Гнойный мастит во время беременности является самым опасным как для женщины, так и для будущего ребенка. Среди возможных осложнений – рубцовая деформация тканей молочной железы и невозможность в дальнейшем кормить ребенка грудью, флегмона, гангрена, сепсис, инфицирование плода.
Лечение
При выявлении мастита на стадии серозного воспаления или инфильтрации проводится консервативное лечение, включающее:
-
 Применение разрешенных системных антибиотиков, жаропонижающих, противовоспалительных и обезболивающих препаратов.
Применение разрешенных системных антибиотиков, жаропонижающих, противовоспалительных и обезболивающих препаратов. - Дезинтоксикационную терапию, направленную на нейтрализацию токсичного воздействия и выведение из организма продуктов жизнедеятельности бактерий.
- Обработку сосков раствором перманганата калия, мазью с календулой, линиментом синтомицина.
- Обильное питье, употребление противовоспалительных и успокаивающих отваров, травяных чаев (липа, мелиса, мята).
- Проведение физиотерапевтических процедур (ультразвуковое воздействие, контрастный душ).
При своевременном выявлении серозное воспаление удается купировать за 2-3 дня, а на лечение стадии инфильтрации уходит около недели. При развитии гнойного мастита проводится оперативное вмешательство.
Особенно тяжело лечить мастит на раннем сроке беременности – в этот период происходит закладка внутренних органов, формирование основных систем жизнедеятельности будущего ребенка, поэтому большинство фармакологических препаратов женщине применять противопоказано. Чем раньше обратиться к врачу, тем легче избежать тяжелых, опасных последствий. При малейшем подозрении на развитие воспаления нужно посетить маммолога.
Профилактика
Предотвратить развитие мастита во время беременности помогут соблюдение гигиены, исключение переохлаждения, укрепление иммунитета, своевременная терапия острых инфекционных заболеваний, контрастный душ и массаж груди.
Чтобы вовремя заметить нарушения, важно регулярно посещать акушера-гинеколога: в первом триместре – ежемесячно, во втором – раз в 2-3 недели, а затем каждые 7-10 дней. При появлении малейших тревожных симптомов, таких как боль в груди, отечность, покраснение, нужно сразу обращаться к специалисту и проходить внеплановое медицинское обследование.
Использовать не более 4 списков (2 маркированных и 2 цифровых). Стараться не использовать одно и то же слово чаще 10-12 раз на весь текст. Спасибо, жду интересные статьи.
Источник
Мастит – патологический воспалительный процесс, протекающий в тканях молочных желез. В 9 из 10 случаев наблюдается в процессе грудного вскармливания. Однако патология не всегда связана с периодом лактации и может развиваться как у беременных, так и у новорожденных. Нелактационные маститы могут развиваться в одной или сразу в обеих молочных железах.
Причины возникновения мастита у беременных женщин
 В связи с повышенной нагрузкой, обусловленной вынашиванием, иммунитет беременных существенно ослаблен. Когда иммунная защита снижена, микробы и бактерии беспрепятственно проникают в организм и становятся возбудителями воспаления. Молочная железа при этом подвергается опасности как извне, так и изнутри. Микробы и болезнетворные бактерии устремляются в ткани сквозь трещины и микроранки на сосках, воспаленные участки кожного покрова.
В связи с повышенной нагрузкой, обусловленной вынашиванием, иммунитет беременных существенно ослаблен. Когда иммунная защита снижена, микробы и бактерии беспрепятственно проникают в организм и становятся возбудителями воспаления. Молочная железа при этом подвергается опасности как извне, так и изнутри. Микробы и болезнетворные бактерии устремляются в ткани сквозь трещины и микроранки на сосках, воспаленные участки кожного покрова.
Другой путь инфицирования – через кровь, когда микроорганизмы активно внедряются в ткани молочной железы по сосудам из других воспаленных участков организма. Источником инфекции в этом случае могут быть кариозные зубы, воспаленные лимфатические узлы или миндалины, болезни женской половой сферы и другие заболевания.
Самые распространенные возбудители нелактационного мастита:
- стафилококки, в том числе золотистый (80% пациенток);
- кишечная и синегнойная палочки;
- протейная и стрептококковая инфекция;
- палочки туберкулеза.
Попадая в ткани, бактерии начинают разрушать ее клетки, изменяя естественный баланс микроэлементов. Это приводит к изменению нормальной проницаемости сосудистой стенки, в результате чего происходит скапливание жидкости. Железистая структура органа не способна сдерживать воспаление, поэтому инфекция беспрепятственно распространяется на другие участки молочных желез.
Кроме бактерий появлению нелактационного мастита способствуют:
- Низкий социальный уровень.
- Переохлаждение.
- Нарушения гормонального фона.
- Ушибы молочных желез (сдавливание, прочие механические воздействия и травмы).
К группе риска относятся беременные женщины, длительное время принимавшие гормональные препараты, перенесшие операции на груди (в том числе пластику), подвергавшиеся ранее лучевой терапии молочных желез. Увеличивают вероятность возникновения мастита беременных ревматоидный артрит и сахарный диабет.
После назначенного врачом курса лечения антибиотиками в результате ослабленного иммунитета у беременных женщин может начаться кандидозный мастит (грибковый).
Читайте также: симптомы и лечение мастопатии у женщин
Какие бывают маститы у беременных
Нелактационные маститы беременных различают по степени тяжести воспалительного процесса, виду поражаемых структур молочной железы и локализации воспаления в молочной железе. По клинической картине заболевания маститы бывают:
- Острый мастит беременных. По характеру развития процесса воспаления их различают:
— серозной, для которого характерно воспаление протоков молочной железы и паренхимы;
— инфильтрационный (с образованием уплотнения – инфильтрата);
— абсцедирующий (с образованием полостей, заполненных гноем);
— флегмонозный (с тотальным отеком, распространившимся по всей груди);
— гангренозный (запущенная форма с некрозом тканей). - Хронический мастит беременных (гнойная или негнойная формы).
Локализация мастита может охватывать только сосок и ареолу, верхнюю или нижнюю часть молочной железы, а также все ткани с захватом области подмышечных лимфатических узлов.
Читайте также: ранняя диагностика и профилактика рака молочной желез
Первые признаки мастита
О развитии заболевания свидетельствуют:
- отечность и болезненные уплотнения молочной железы;
- покраснение кожи и ощущение боли в груди;
- температура от 38°С;
- асимметрия в размерах левой и правой груди;
- ослабленность, отсутствие сил;
- головная боль.
 На начальной стадии серозного мастита отмечают повышение температуры тела до 38,5ºС, снижение аппетита, появление головных болей и слабости. При визуальном осмотре груди отмечаются покраснения кожного покрова. При ощупывании молочных желез обнаруживаются уплотнения тканей.
На начальной стадии серозного мастита отмечают повышение температуры тела до 38,5ºС, снижение аппетита, появление головных болей и слабости. При визуальном осмотре груди отмечаются покраснения кожного покрова. При ощупывании молочных желез обнаруживаются уплотнения тканей.
При инфильтративном мастите на фоне высокой температуры наблюдается усиление болевых ощущений в молочных железах, прощупываются малоподвижные уплотнения. В подмышечной области со стороны воспаленной груди увеличиваются лимфатические узлы.
При гнойной форме мастита беременных температура поднимается до 40ºС, появляется озноб, ощущается болезненное пульсирование в воспаленной груди. При визуальном осмотре можно обнаружить, что пораженная грудь изменила привычную форму, появился ярко выраженный отек. Кожный покров имеет сильные покраснения.
Это самая опасная форма, результатом которой могут быть гангрена или рожистое воспаление. Инфекция может попасть в кровь и стать причиной сепсиса, опасного как для самой беременной женщины, так и вынашиваемого ею в утробе младенца.
Последствием гнойного мастита часто становится образование рубцов и невозможность процесса естественного вскармливания. Это обусловлено произошедшими в железистой ткани изменениями и утратой способности производить молоко.
Для постановки точного диагноза изучается анамнез заболевания, тщательно анализируются сопровождающие его симптомы. Общий осмотр пациентки включает измерение температуры тела, частоты пульса, а также осмотр молочных желез. Кроме этого беременной назначаются лабораторные обследования – общий анализ крови и микробиологическая диагностика выделений, взятых из воспаленных молочных желез для определения возбудителя инфекции. Более точно определить место локализации воспаления и его форму позволяет ультразвуковая диагностика. Дополнительно беременной женщине могут быть назначены консультации врача–маммолога и хирурга.
Читайте также: диагностика рака шейки матки — симптомы и прогноз
Терапия мастита при беременности
Лечение мастита медикаментозными средствами возможно только после консультации с наблюдающим врачом–гинекологом. При назначении лекарственных препаратов важен срок беременности. Так, на сроке до 12 недель рекомендуют отказаться от приема медикаментозных препаратов. По истечению этого времени назначают медикаменты, безопасные для здоровья беременной и вынашиваемого ею плода.
Самые популярные сегодня методы терапевтического лечения (их выбор зависит от характера, запущенности, распространенности и локализации воспалительного процесса):
- Лечение антибиотиками. Применимо в случаях, когда заболевание носит инфекционный характер.
- Лечение с назначением противовоспалительных средств и допустимых при беременности обезболивающих лекарств. Данный медикаментозный курс направлен на снижение температуры, уменьшение воспалительного процесса, снятие болевых ощущений и отека.
- Оперативное вмешательство. Неизбежно при маститах гнойной формы. Во время хирургического вмешательства вскрывается полость, заполненная гноем. Гнойное содержимое удаляют, затем полость промывают антисептиками.
Большое значение при лечении мастита имеет своевременность обращения к врачу. Чем раньше выявлено заболевание, тем проще с ним справиться.
Вынашивание после болезни
 Женщина, перенесшая нелактационный мастит, должна быть более внимательна к своему здоровью. После излечения ей необходимо беречь себя от сквозняков и замерзания. Для улучшения циркуляции крови и препятствования образованию застойных процессов рекомендуется ношение особого бюстгальтера, поддерживающего грудь и позволяющего молочным железам правильно сформировать протоки, которые в дальнейшем участвуют в транспортировке молока.
Женщина, перенесшая нелактационный мастит, должна быть более внимательна к своему здоровью. После излечения ей необходимо беречь себя от сквозняков и замерзания. Для улучшения циркуляции крови и препятствования образованию застойных процессов рекомендуется ношение особого бюстгальтера, поддерживающего грудь и позволяющего молочным железам правильно сформировать протоки, которые в дальнейшем участвуют в транспортировке молока.
Во время грудного кормления женщине следует быть внимательной к своему здоровью и наблюдать за процессом образования молозива и молока, избегать застойных процессов при помощи сцеживания и кормления ребенка по его требованию. Это поможет избежать развития лактационного мастита.
Если беременная женщина перенесла операцию по поводу мастита, то врачом ей назначается дополнительный курс медикаментозного лечения, который облегчит ее состояние и позволит выносить плод до нужного срока. С учетом срока беременности, текущего состояния женщины и наличия осложнений протекания беременности ей назначают препараты, облегчающие боль, снимающие воспалительный процесс и способствующие заживлению послеоперационных ран.
Мастит после родов
 Мастит, образовавшийся после родов и обнаруженный в процессе вскармливания младенца, называют лактационным. Его основная причина кроется в застойных процессах в протоках, по которым проходят молоко и молозиво. Реже диагностируется инфекционная форма, связанная с ослабленным иммунитетом. Чаще всего встречается у первородящих женщин.
Мастит, образовавшийся после родов и обнаруженный в процессе вскармливания младенца, называют лактационным. Его основная причина кроется в застойных процессах в протоках, по которым проходят молоко и молозиво. Реже диагностируется инфекционная форма, связанная с ослабленным иммунитетом. Чаще всего встречается у первородящих женщин.
При первых признаках заболевания кормящей женщине следует посетить врача, который назначит обследование крови и молока, а затем лечение. На время приема антибактериальных средств процесс лактации останавливают, ребенка переводят на искусственное вскармливание (детские смеси в соответствии с возрастом новорожденного). Возвращаться к грудному вскармливанию можно только после полного излечения матери.
Для сохранения лактации во время лечения рекомендуется систематическое сцеживание, для уменьшения количества вырабатываемого молока могут быть назначены специальные препараты. Во избежание инфицирования грудничка по окончанию лечения врачом назначается повторный анализ молока на наличие в нем бактерий.
Врачи рекомендуют беременным и кормящим мамам быть более внимательными к своему здоровью и вовремя замечать изменения, происходящие в тканях грудных желез. При появлении первых тревожных симптомов следует обратиться к врачу и не экспериментировать с самолечением.
Народная медицина при мастите у беременных женщин
Существуют народные средства лечения нелактационного мастита, но пользоваться ими рекомендуется лишь в качестве временной меры до посещения врача.
Контрастный душ, способствующий улучшению циркуляции в молочных железах. Главное – не перестараться с разницей в температурах и не подвергать организм дополнительному стрессу за счет обливания ледяной водой.
При первых признаках мастита соски обтирают слабым розовым раствором марганцовки.
Больную грудь растирают ихтиоловой мазью.
На воспаленные участки накладывают компресс, сделанный на свежевыжатом соке алоэ, свежей моркови и листьях каланхоэ.
Рекомендовано больше пить, желательно – отвары седативных и снимающих воспаление трав.
Следует учесть, что с народными советами нужно быть аккуратными: их используют лишь как экстренное средство до визита к врачу, но ни в коем случае ни как волшебную панацею от болезни.
Меры профилактики
Одна из важных мер профилактики — систематическое посещение врача – гинеколога с самых ранних сроков беременности и до наступления родов. Кроме этого комплекс профилактических мер включает:
- соблюдение личной гигиены;
- своевременное лечение инфекционных заболеваний;
- соответствие одежды сезону;
- ведение здорового и активного образа жизни;
- забота об иммунитете;
- сбалансированное питание;
- исключение из рациона кофе и жирной пищи;
- прием витаминов и минеральных комплексов;
- проведение самодиагностики методом осмотра и проверки молочных желез на наличие уплотнений, симметричность, состояние кожных покровов;
- прохождение обследования при наличии жалоб на состояние здоровья;
- подготовка груди к процессу кормления (самомассажи, растирания).
- регулярно посещать маммолога и делать маммографию.
Будьте здоровы!
Источник
Мастит, или грудница – это воспаление тканей молочной железы, которое наблюдается преимущественно у женщин репродуктивного возраста в послеродовой период. Реже его диагностируют у некормящих женщин, а также у мужчин и детей. Болезнь носит инфекционный характер, но может проявляться как результат мультифакторного воздействия внешних и внутренних стимулов. Требует безотлагательного лечения.
Острый и хронический мастит: причины патологии
Основная причина заболевания – инфекционный процесс. Главным виновником выступает золотистый стафилококк, реже – другие виды бактерий (эпидермальный стафилококк, стрептококки, энтерококки, кишечная палочка). Инфекция активизируется под влиянием неблагоприятных факторов – как внешних, так и внутренних. Среди них:
- Гормональный сбой в половой системе – ослабляет защитные силы организма. Причина: длительное психическое и физическое перенапряжение, лечение гормональными препаратами, прием стероидов (в частности, у спортсменов), хронические эндокринные заболевания.
- Снижение иммунитета – дает «зеленый свет» разнообразным инфекциям, в том числе условно-патогенным микроорганизмам. Причина: переохлаждение, неправильное питание, стрессы, недостаток витаминов, микроэлементов, свежего воздуха.
- Застойные явления (лактостаз у кормящих женщин) – нарушение оттока молока формирует благоприятную среду для развития бактерий. Причина: неумелое сцеживание молока, неправильное прикладывание ребенка к груди, тесный бюстгальтер, обтягивающая одежда, резкий недостаток двигательной активности.
- Различные патологии молочных желез (фиброзно-кистозная мастопатия, осложнения после пластических операций и т.п.).
Среди общих провоцирующих факторов можно выделить плохую экологию, стрессы, резкую смену климата, несоблюдение правил гигиены. У нерожавших женщин причиной патологии может стать неудачный пирсинг и слишком активные сексуальные игры с травмированием сосков.
Виды и формы мастита
Различают острую и хроническую форму заболевания. К первой относится лактационный, или послеродовой мастит с ярко выраженными симптомами. Примером второго является нелактационная разновидность патологии, которая не связана с периодом грудного вскармливания и не имеет четкой привязки к полу и возрасту.
На заметку! Согласно статистике лактационый мастит наблюдается в среднем у 5% кормящих женщин. В неблагоприятных регионах этот показатель может вырастать до 15%. При этом 85% всех случаев заболевания приходится на первородящих матерей. Нелактационный мастит встречается реже (не более 10% от общего количества всех проявлений мастита) и может поражать женщин различного возраста, мужчин, детей.
Выделяют 3 клинические формы заболевания:
- Острая послеродовая – развивается на фоне застойных явлений у кормящих женщин.
- Плазмоклеточная – более характерна для многорожавших женщин в период после окончания лактации, а также при гормональных перестройках в климактерическом периоде. Заболевание протекает в умеренно острой форме, со слабо выраженными симптомами, что делает его похожим на опухолевые патологии молочной железы
- Мастит новорожденных – наблюдается у младенцев обоего пола в результате остаточного воздействия материнских гормонов (является осложнением физиологической мастопатии новорожденных).
На заметку! Отдельно стоит упомянуть случаи мастита у мужчин, которые считают прямым следствием хронических эндокринных заболеваний и дисбаланса гормонов. Патология проявляет себя при наличии сахарного диабета, гинекомастии, опухолей половых органов, а также при длительном приеме стероидов у бодибилдеров.
По характеру воспаления различают несколько вариантов мастита:
- серозный;
- инфильтрационный;
- гнойный.
Вместе они формируют 3 последовательные стадии развития воспалительного процесса – от появления первых симптомов в виде серозного экссудата до активного нагноения области воспаления с истечением гноя. По типу локализации гнойных структур можно выделить еще две формы:
- флегмонозную – с разлитием гноя по всему объему пораженной ткани;
- абсцедирующую – с четкой локализацией и отграничением гнойного содержимого от прилегающих тканей.
В запущенных случаях возможно развитие гангренозной формы с некрозом тканей и септическими осложнениями, что создает высокий риск для жизни пациента. Единственный выход в такой ситуации – полное удаление молочной железы и прилегающих лимфоидных узлов.
Мастит: симптомы
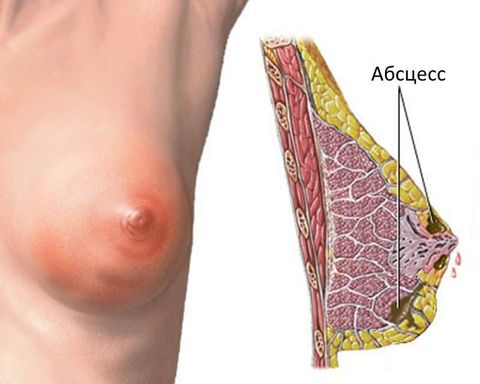
Состав симптомокомплекса зависит от стадии заболевания:
- 1 стадия – серозная: небольшая гиперемия и отек железистой ткани, болезненность при пальпации (может отдавать в область подмышечных лимфоузлов).
- 2 стадия – инфильтрационная: отек и болезненность нарастают, в железистой ткани четко прощупывается уплотнение, резко повышается температура, увеличиваются регионарные лимфоузлы, появляются признаки интоксикации, ухудшается общее самочувствие.
- 3 стадия – гнойная: выраженность симптомов достигает своего пика, появляется гнойный экссудат. При лактационной форме гнойно-кровянистые выделения можно заметить в молоке (в таком случае кормление грудью необходимо прекратить).
В тяжелых случаях мастита признаки могут усложняться – возможны общее повышение температуры, лихорадка, интоксикация, увеличение подмышечных лимфоузлов. В отсутствии лечения развивается гангренозная форма с септическим поражением организма.
Диагностика заболевания
Острый мастит диагностируется при врачебном осмотре с пальпаций тканей. Процедура позволяет выяснить локализацию воспалительного процесса, проверить наличие симптомов, собрать информацию по анамнезу. Хроническая форма требует дифференциальной диагностики с опухолевым процессом, мастопатией и другими заболеваниями молочных желез. По итогам предварительного диагноза врач направляет на дополнительное обследование с использованием инструментальных и лабораторных методов.
Основные приемы:
- УЗИ молочных желез – выявляет характерное утолщение подкожной клетчатки, расширение млечных протоков, показывает расположение зон инфильтрации, абсцессов и некротических участков;
- аспирационная биопсия груди с исследованием воспалительного инфильтрата на гистологию;
- забор молока для проведения бактериологического исследования (при лактационном мастите);
- маммография (назначается редко, лишь в спорных случаях хронической формы заболевания).
Устранение симптомов и лечение мастита
Лечением мастита занимаются гинеколог и маммолог. В ряде случаев потребуется помощь эндокринолога и хирурга. Большое значение имеет своевременное обращение к врачу, так как при переходе мастита в гнойную абсцедирующую форму хирургическое вмешательство становится неотвратимым. В этом случае назначают вскрытие гнойного очага с последующим дренированием тканей. Серозный и инфильтрационный маститы излечиваются с применением консервативных методик.
Внимание! На время терапии лактационного мастита следует отказаться от грудного вскармливания. Причина: грудное молоко содержит бактериальные токсины и антибиотики, что может навредить малышу.
Основные группы лекарственных средств при медикаментозном лечении:
- антибиотики – для подавления и/или полного устранения инфекционного возбудителя;
- обезболивающие и жаропонижающие средства в качестве симптоматического лечения;
- препараты, подавляющие лактацию (при переходе патологии в гнойную форму);
- иммуностимуляторы и витамины – для поддержания организма и улучшения сопротивляемости инфекциям;
- средства детоксикации.
В качестве физиопроцедур применяют ультразвук, магнитотерапию, фонофорез, дарсонваль. В домашних условиях для облегчения боли и уменьшения воспаления активно используют прохладные компрессы, в том числе на основе трав с противовоспалительным эффектом.
Внимание! Самолечение мастита недопустимо – любой просчет способен привести к серьезным осложнениям вплоть до сепсиса и некроза. Запущенные формы могут требовать полного удаления железы и прилегающих лимфатических узлов. Домашние методы терапии могут применяться только после консультации с врачом в качестве сопроводительного лечения.
Профилактика
Меры предупреждения лактационного мастита у женщин:
- Предотвращайте застой грудного молока. Проконсультируйтесь насчет грудного вскармливания и, при необходимости, сцеживания с использованием специальных молокоотсосов.
- Правильно прикладывайте ребенка к груди. Следите, чтобы он полностью охватывал сосок с ареолой. Не позволяйте сосать грудь «впустую», без высасывания молока.
- Соблюдайте гигиену молочных желез. Тщательно подготавливайте соски к кормлению – это предотвратит появление микротрещин и их последующее инфицирование.
- Старайтесь регулярно посещать маммолога – опытный врач сможет определить наступление заболевания прежде чем появятся первые неприятные симптомы. Это значительно упростит лечение.
Для предупреждения нелактационного мастита следует внимательно следить за общим состоянием организма. Спусковым крючком для запуска патологии могут стать постоянные стрессы, переохлаждения, плохая экология, слишком низкая физическая активность. Важной частью профилактики воспаления молочных желез (в том числе для мужчин и детей) является своевременная диагностика и своевременное устранение дисбаланса гормонов.
Цены на лечение
Стоимость лечения напрямую зависит от формы и стадии заболевания. Своевременное обращение к врачу способно не только сохранить женские здоровье и красоту, но и значительно сэкономить время и деньги. Если для лечения серозной формы достаточно 2—3-х дней, то для устранения последствий инфильтрационной стадии потребуется не менее 2-х недель.
Источник
