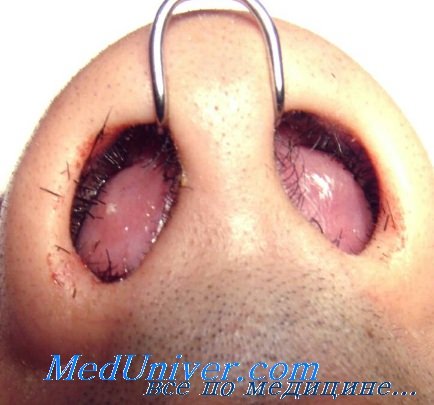
Воспаление хряща в носу


Рецидивирующий полихондрит – редкое воспалительное заболевание, поражающее хрящевые структуры и соединительную ткань различных органов и систем. Предположительно имеет аутоиммунную природу. Самым распространенным симптомом является поражение ушных раковин, далее, в порядке убывания – артрит, хондрит носовой перегородки, разнообразные поражения глаз, поражение дыхательной системы (трахеи, гортани и бронхов), воспалительные процессы в сердечно-сосудистой системе. Вначале протекает волнообразно. Со временем периоды обострений и ремиссий часто сменяются постепенно прогрессирующим течением. Лечение рецидивирующего полихондрита обычно консервативное, с использованием глюкокортикоидов. При тяжелом поражении трахеи, гортани и сердечных клапанов требуется оперативное вмешательство.
Общие сведения
Рецидивирующий полихондрит – болезнь воспалительного характера, поражающая хрящи и соединительную ткань. Могут страдать уши, суставы, носовая перегородка, трахея, гортань, сердечные клапаны, глаза, кровеносные сосуды и почки. В начальный период обычно наблюдается серия обострений и ремиссий. В последующем течение ревматического полихондрита часто становится прогредиентным. Лечение, в основном, консервативное. В ряде случаев приходится проводить операции, чтобы восстановить функции поврежденных в результате воспаления жизненно важных органов.
Болезнь может развиться в любом возрасте, однако пик заболеваемости приходится на период от 40 до 50 лет. Женщины и мужчины болеют одинаково часто. Рецидивирующий остеохондрит относится к числу очень редких заболеваний – к настоящему моменту во всем мире зарегистрировано всего около 800 случаев. Причины, провоцирующие факторы и механизмы развития пока неизвестны, однако, характерные изменения уровня антител в крови позволяют предположить, что болезнь имеет аутоиммунный характер.
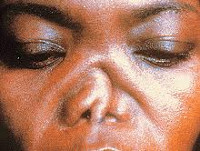
Рецидивирующий полихондрит
Симптомы
Клинические проявления рецидивирующего полихондрита разнообразны по месту поражения, продолжительности и выраженности. В первые годы болезни течение обычно рецидивирующее, волнообразное, в последующем может сменяться прогрессирующим. Рецидивы могут наблюдаться как в одной и той же области, так и в разных. Дебют болезни может напоминать лихорадку неясного генеза и сопровождаться повышением температуры, слабостью и болью в мышцах. В последующем к общим симптомам присоединяются локальные воспалительные процессы.
Первое место по частоте поражения занимают ушные раковины (от 85 до 95% случаев). Ухо становится болезненным, отечным, уплотненным и приобретает фиолетово-багровый оттенок. Мочка при этом остается интактной. Воспаление обычно двухстороннее: во время первой атаки поражается одно ухо, во время последующих – другое или оба. Атака длится от нескольких дней до нескольких недель, затем симптомы исчезают. В результате повторных воспалительных процессов количество хрящевой ткани уменьшается, и ухо деформируется, становится бесформенным, отвисшим и дряблым. Если воспаление распространяется на среднее и внутреннее ухо, возможны слуховые и вестибулярные расстройства.
На втором месте по распространенности – артропатии (от 52 до 85% случаев). Могут проявляться в виде артралгий, моно- или полиартритов и захватывать крупные и мелкие суставы, а также грудино-реберные сочленения. В последнем случае возможны боли и ограничение дыхательных экскурсий легких. Деформации в результате воспаления не возникает. Симптомы проходят самостоятельно или на фоне приема НПВП. Чуть реже наблюдается хондрит носовой перегородки (от 48 до 72% случаев), сопровождающийся ринореей, заложенностью, неприятным чувством распирания и носовыми кровотечениями. При длительном воспалении или повторных атаках хрящ сморщивается, в результате чего спинка носа спадается и развивается седловидная деформация.
Поражение глаз отмечается в 50% случаев. Возможна офтальмоплегия, периорбитальный отек, проптоз с хемозом (выпячивание глазного яблока, сопровождающееся отеком конъюнктивы), реже – склерит, эписклерит, конъюнктивит и сухой кератоконъюнктивит, увеит, ретинопатия, ишемическая нейропатия глазного нерва, артериальные и венозные тромбозы сетчатки. Примерно в четверти случаев при рецидивирующем полихондрите возникает поражение дыхательных путей. В некоторых случаях ограниченное воспаление может протекать бессимптомно и не оказывать влияния на состояние пациента. Однако в целом это – наиболее тяжелое проявление рецидивирующего полихондрита, занимающее первое место в числе причин смерти пациентов.
При поражении трахеи и гортани появляется одышка, непродуктивный кашель, затруднения дыхания, боли, осиплость голоса и дисфония. При воспалении в области бронхов развивается клиническая картина, напоминающая бронхиальную астму. На ранних стадиях воспаления затруднения дыхания обусловлены отеком соединительной ткани. В последующем, вследствие разрушения хрящей возможно спадение пораженных участков дыхательных путей при глубоком, резком вдохе и выдохе.
Слуховые и вестибулярные нарушения наблюдаются у каждого четвертого больного рецидивирующим полихондритом. Возможен шум в ушах, снижение слуха, ощущение заложенности уха и головокружения. Еще одна группа симптомов, выявляемая в каждом четвертом случае рецидивирующего полихондрита и, как и поражение дыхательных путей, нередко становящаяся причиной смерти больных, – поражение сердечно-сосудистой системы. Чаще всего при рецидивирующем полихондрите наблюдается аортальная недостаточность, реже развиваются аритмии, перикардиты и нарушения проводимости.
Диагностика
Редкость заболевания и разнообразие клинической симптоматики создают немалые трудности при диагностике. Симптомы рецидивирующего остеохондрита могут напоминать проявления бронхолегочных инфекций, травматических повреждений, аллергии, опухолей и различных ревматических заболеваний. В среднем диагноз «рецидивирующий полихондрит» выставляется спустя год или более после появления первых симптомов. Большинство пациентов проходит обследование у нескольких узких специалистов. Ситуацию осложняет отсутствие патогномоничных инструментальных и лабораторных тестов, применяемых для выявления рецидивирующего полихондрита.
В настоящее время при постановке диагноза рецидивирующий полихондрит чаще всего применяют критерии McAdam, основывающиеся на клинических симптомах болезни. Диагноз считается достоверным при выявлении трех из шести признаков:
- Двусторонний воспалительный процесс в области ушных раковин.
- Наличие неэрозивного серонегативного артрита.
- Воспаление в области носовой перегородки.
- Поражение глаз.
- Воспаление хрящевых структур трахеи, гортани и бронхов.
- Вестибулярные нарушения.
В анализах крови определяются изменения, характерные для воспалительного процесса: лейкоцитоз, повышение СОЭ, анемия, увеличение количества альфа- и гамма-глобулинов. При поражении дыхательной системы на рентгенограммах выявляется стеноз трахеи. Для уточнения степени стеноза, оценки изменений в подсвязочном пространстве и окружающих тканях выполняется компьютерная томография и магнитно-ядерная томография. При поражении суставов на рентгеновских снимках наблюдается картина, характерная для ревматоидного артрита: эрозии, сужение суставной щели, периартикулярный остеопороз.
Дифференциальную диагностику необходимо проводить с ревматоидным артритом, гранулематозом Вегенера, системной красной волчанкой и артериитом Такаясу. При этом следует учитывать, что в 25-35% случаев рецидивирующий полихондрит наблюдается в сочетании с другими аутоиммунными заболеваниями.
Лечение
При легких поражениях и воспалительных процессах средней тяжести применяются невысокие дозы глюкокортикоидов (15-20 мг). В тяжелых случаях (поражение аорты, сердца, сосудов, дыхательных путей, почек, глаз и внутреннего уха) дозу глюкокортикоидов увеличивают до 40-60 мг. Возможна пульс-терапия, а также комбинация с цитостатическими иммунодепрессантами. При тяжелых поражениях бронхов, трахеомаляции, стенозах гортани и трахеи необходимы хирургические вмешательства: трахеоборонхиальное стентирование, сегментарная резекция бронхов или трахеостомия. Развитие аортальной недостаточности является показанием для протезирования клапана либо участка аорты.
Прогноз при рецидивирующем полихондрите зависит от локализации, тяжести поражения и частоты рецидивов. Продолжительность жизни пациентов после появления первых симптомов рецидивирующего полихондрита колеблется от 10 месяцев до 20 лет.
Источник
Боли в хряще носа – один из распространенных симптомов, с которым приходят на прием к отоларингологу и травматологу. Ведь самые распространенные причины боли в хряще носа – травмы и гайморит. Однако проблемы могут быть намного глубже, серьезнее. При несвоевременном обращении к врачу может развиться осложнение или начнутся воспалительные процессы. Сегодня мы расскажем о возможных причинах и лечении боли в хрящике носа.

Боли в хряще носа в большинстве случаев сопровождаются дополнительными симптомами. Не забудьте рассказать о них на приеме врача, это поможет специалисту при постановке точного диагноза и выяснении, почему болит хрящ носа.
Один из основных симптомов – кровотечение из носа. Особенно часто оно появляется у людей, страдающих гипертонией, заболеваниями крови, печени и перенесшими различные травмы носа.
Часто человек, который жалуется на то, что болит хрящик носа, также отмечает повышение температуры, головные боли, появление гематомы. Синяк в таком случае образуется из-за накапливания крови в перегородке носа. Это может привести к полному разрушению хряща.
Также болит хрящ носа при прикосновении, дотрагивании, отекают мягкие ткани, нарушается дыхательная функция из-за перекрывания проходов поврежденными тканями и скопившейся кровью. Некоторые пострадавшие замечают, что носовая спинка смещается.
Причины боли в хряще носа
Травмы – самая распространенная причина того, что болит хрящ кончика носа. Они нарушают естественное функционирование дыхательной системы, так как костно-хрящевая пластика смещается, повреждается, разделяется на 2 части.
Перелом или ушиб носовых хрящиков и перегородки становятся причинами неприятных ощущений в области хряща носа. В результате образуется припухлость, затрудняется дыхание, может пойти кровь, а также развивается нагноение. В таком случае следует незамедлительно обратиться к травматологу. В противном случае могут возникнуть осложнения, часто образуется абсцесс при искривлении перегородки носа.
Боль в хрящике носа может спровоцировать также просто повреждение мягких тканей носа. Причиной этого может стать ДТП, драка, падение. Также часто подобные травмы получают спортсмены во время тренировок и соревнований.
Однако часто боли в хряще носа появляются не из-за механического повреждения, а в результате развития гайморита, ринита и других подобных заболеваний.

Гайморит представляет собой скопление гноя в гайморовой пазухе, которое и становится причиной того, что болит хрящ носа. Неприятные ощущения также появляются в области лба, зубов, головы, чувствуется общее недомогание.
Ринит характеризуется воспалением слизистой носа. Он сопровождается следующими симптомами: заложенность и выделения из носа, высокая температура, покраснение и слезоточивость глаз.
Опухоли – еще одна причина боли в хряще носа. Однако их интенсивность не выражена, в запущенных случаях нос начинает изменять свою форму. На начальных стадиях люди ощущают затруднение дыхания, кровотечение и выделения гноя.
Образование фурункулов, угрей, акне также может спровоцировать появление боли в хрящике носа. Это происходит потому, что мягкие ткани носа покрыты большим количеством нервных окончаний.
Видео
Болит хрящ носа: лечение
Если вы только что получили травму, которая стала причиной повреждения носовой перегородки, то в качестве оказания первой помощи приложите холодный компресс к пораженному месту. Используйте бутылку с холодной водой, лед или любой холодный предмет. Вставьте ватные тампоны в пазухи при сильном кровотечении. Ни в коем случае не трогайте нос, если получили сильный удар. В противном случае раздробленные твердые ткани носа могут сместиться, что портит внешний вид.
Как можно скорее обратитесь в травмпункт или к хирургу. Врач должен исправить носовую перегородку, проводя операцию под местным или общим наркозом. Если вы не получите своевременную профессиональную помощь, то у вас могут развиться осложнения (хронический ринит, гайморит), также может нарушиться дыхательная функция или носовая перегородка сместится.
Если у вас болит хрящ носа, то рекомендуем обратиться к специалисту. Только он сможет точно ответить на вопрос о том, почему болит хрящ носа, после проведения диагностических процедур. Нос – жизненно важный орган дыхания, поэтому мы советуем вам следить за ним и при появлении любых изменений обращаться к врачу.
Источник
Перихондрит носовой перегородки. Прободающая язва носовой перегородкиВоспаление надхрящницы, независимо от места поражения, вызывает расстройство питания хряща, вследствие чего может произойти более или менее распространенный некроз. Нарушение целости хрящевого скелета в носу ведет к значительной его деформации. Омертвение хрящей гортани и трахеи, нарушая просвет дыхательных путей, дает тяжелые явления затруднения дыхания, а иногда и смерть от асфиксии. Во всех случаях причиной перихондрита является инфекция, которая внедряется на месте нарушения целости слизистой оболочки или распространяется из расположенного по соседству очага. Наконец, не исключается возможность развития перихондрита гематогенным путем. Кроме травматических повреждений слизистой дыхательных путей, куда относятся всевозможные ранения бытового характера, огнестрельные раны и оперативные вмешательства, путь гнойной инфекции открывают также и различные язвенные процессы (сифилис, туберкулез, рак, брюшной тиф). В начале заболевания имеет место серозное пропитывание и мелкоклеточная инфильтрация надхрящницы, в дальнейшем образуется гнойный экссудат, который, скопляясь между надхрящницей и хрящом, вызывает расстройство питания его и последующее омертвение. Перихондрит отличается обычно ползучим характером, развивается очень медленно и в большинстве случаев имеет хроническое течение. В результате прорыва гноя сквозь толщу слизистой оболочки может образоваться стойкий свищ, через который в некоторых случаях происходит самопроизвольное выделение хрящевых секвестров. Дальнейшая судьба больного зависит от степени вызываемого перихондритом некроза хрящей, а также от значения для жизни пораженного органа. Перихондрит носовой перегородки чаще всего является результатом прямой травмы носа. Известно, что нередко небольшой ушиб носа дает кровоизлияние под слизистую оболочку носовой перегородки. Эта гематома, в случае попадания инфекции, переходит в гнойный процесс со всеми последствиями для хрящевого скелета носа. Перихондрит носовой перегородки, кроме того, может развиваться при переходе рожистого воспаления лица или распространении остеомиэлитического очага верхней челюсти при костоеде резцов. Наконец, в редких случаях перихондрит носовой перегородки образуется метастатическим путем во время заболевания острыми инфекциями.
Жалобы больного сводятся к ощущению тяжести, болезненности и закладыванию носа. В некоторых случаях наблюдается умеренное повышение температуры. При риноскопическом исследовании видна флюктуирующая опухоль резко красного цвета, выполняющая обе половины носа. Пробная пункция правацевским шприцом подтверждает присутствие гноя. В дальнейшем, в связи с расплавлением хряща, образуется значительная деформация носа в виде опускания его кончика и уплощения спинки. Прободающая язва носовой перегородкиПрободающая язва перегородки локализуется в ее переднем отделе и образуется в результате инфицирования слизистой с последующим развитием ограниченного перихондрита. Прободающая язва иногда встречается у рабочих пыльных и химических производств (цементное производство, обработка меди, производство мышьяка и сулемы). Особенно известны язвы у рабочих на фабриках хромовых солей. Кроме того, такие перфорации наблюдаются у лиц, имеющих привычку сдирать образующиеся на носовой перегородке корочки, что влечет за собою инфицирование небольших ссадин слизистой. Развивающееся в результате воспалительного процесса изъязвление, распространяясь на надхрящницу, может в конце концов привести к образованию перфорации. В основу борьбы с прободающими язвами носовой перегородки должны быть положены профилактические мероприятия, в смысле ограждения от вредного действия пыли и химических веществ. Надо также опасаться занесения инфекции в нос пальцами. Лечение в случае наличия язвы сводится к применению антисептических средств, при помощи которых стараются вызвать заживление язвенного процесса. При имеющемся прободении надо позаботиться о прекращении воспалительных явлений и добиться рубцевания краев отверстия. – Также рекомендуем “Перихондрит гортани – диагностика и лечение” Оглавление темы “Диагностика и лечение воспаления околоносовых пазух”:
|
Источник
Хондрит — это воспаление хрящевой ткани. Обычно заболевание локализуется в области носовой перегородки, наружного уха, гортани и коленного сустава. Однако чаще всего выявляется реберный хондрит. Заболевание протекает медленно, но иногда очаг поражения разрастается до огромных размеров, требуя оперативного хирургического вмешательства.
Причины появления
Основной причиной хондрита, как считается, могут стать осложнения инфекционных заболеваний. Возбудителями хондрита являются золотистый стафилококк, синегнойная палочка, пневмококк и прочие болезнетворные микроорганизмы и вирусы. Они проникают извне через различные порезы и ранки или попадают в надхрящницу с потоком крови из очага инфекции, находящегося в организме. Но есть и другие причины развития хондрита. К ним относятся:
- травмы хряща, причем от глубоких порезов до мелких царапин (например, повреждение в области уха может вызвать хондрит ушной раковины);
- наличие фурункулов, экзем и прочих воспалительных процессов;
- ожоги и обморожения;
- бесконтрольное применение медикаментов;
- осложнения при таких заболеваниях, как сахарный диабет, бронхиальная астма, туберкулез, ревматоидный артрит и др.;
- укусы пчел, ос и прочих насекомых;
- некачественное проведение косметических процедур;
- отсутствие личной гигиены.
Виды и симптомы
В медицине различают несколько видов заболевания, разделяющихся по степени тяжести:
- Серозный хондрит возникает при поражении хрящевых тканей. Чаще всего он протекает в легкой форме, но при отсутствии своевременного лечения способен трансформироваться в гнойный тип.
- Гнойный хондрит имеет широкий очаг поражения, захватывая весь хрящик. В запущенных случаях возникает риск серьезной деформации пораженного органа.
Кроме того, болезнь разделяют на первичный и вторичный типы. Первичный тип возникает на фоне травмы хряща. Вторичный тип болезни подразумевает развитие воспаления при любом поражении хряща или попадании инфекции.
Симптомы болезни зависят от участка поражения:
- Реберный хондрит проявляется острой болью при любом движении грудной клетки, а также во время глубокого вдоха. Кожный покров краснеет, появляется небольшая отечность.
- Хондрит коленного сустава проявляется небольшой болью при пальпации, отечностью и возникновением хрустящих звуков при движении ногой.
- Патология ушной раковины характеризуется отечностью и посинением кожи в области уха. Болевые ощущения незначительны, однако заболевание нередко сопровождается повышением температуры, приступами тошноты, слабостью и потерей аппетита.
- Если поражается носовая перегородка, то возникает деформация носа, сопровождающаяся болезненными ощущениями и постоянной заложенностью.
- Патология гортани вызывает расстройство дыхания, отечность хрящевой ткани, возникновение гнойника. При этом становится трудно глотать, человек чувствует слабость и отсутствие аппетита.
Способы лечения
Хондрит достаточно просто диагностировать, так как болезнь сопровождается определенными симптомами. Однако врач может назначить дополнительные обследования для более детального изучения патологии, выявления деформаций, определения риска возникновения осложнений. Для этого пациент проходит такие виды диагностических мероприятий, как:
- анализ крови;
- рентген;
- ларингоскопия;
- риноскопия;
- биопсия хряща;
- МРТ.
В зависимости от локализации воспаленного хряща врач устанавливает способ устранения болезни. Чтобы устранить инфекцию и снять болевой синдром, пациенту прописывают нестероидные препараты, иммунодепрессанты или анальгезирующие средства.
На начальных стадиях воспаления хряща в области ребра или коленного сустава эффективны электрофорез, лазерное лечение, УФ-облучение, УВЧ-терапия. А для скорейшего выздоровления пациенту назначают различные физиотерапевтические процедуры.
При воспалении в области уха или носа патологию нередко можно лечить народными средствами. Для этого применяют компрессы и примочки из отвара лечебных растений.
Однако использование домашних рецептов необходимо согласовать с лечащим врачом.
Хирургическое вмешательство предусматривает удаление пораженной хрящевой ткани во время операции.
Чтобы не произошло рецидива, необходимо придерживаться простых правил во время реабилитационного периода.
- Во-первых, не допускать травмирования ребер, колен, носовой перегородки, ушной раковины и гортани.
- Во-вторых, после лечения принимать только те медикаменты, которые назначил врач.
Не заниматься самолечением, а все народные рецепты согласовывать с доктором. В-третьих, регулярно проходить медицинское обследование и своевременно лечить все заболевания, которые способны вызвать хондрит. Особое внимание стоит уделить инфекционным болезням.
Источник