Воспаление и защемление нервных корешков

Это заболевание представляет собой симптомокомплекс целого ряда проявлений, связанных с деструктивными процессами позвоночника. Часто корешковый синдром дает о себе знать настолько множественными и разнообразными признаками, что требуется серьезная дифференциальная диагностика для уточнения причин патологии. Поэтому столь важным является своевременный визит к специалисту.
Защемление нервов – это очень серьезное состояние, требующее срочной медицинской помощи. Обращаться следует к неврологу, который проведет осмотр, осуществит ряд диагностических мероприятий, назначит лечение, будет следить за его ходом. Не стоит пытаться себе помочь самостоятельно. Признаки корешкового синдрома могут указывать на другие заболевания, спровоцированные схожими явлениями. Разобраться здесь сможет только опытный специалист.
Причины, симптомы
 Клиническая картина обычно отчетливо указывает на то, что такое корешковый синдром. Основным фактором развития этого состояния является защемление нерва в позвоночнике. Возникнуть оно способно по целому ряду причин. Обычно к ним относится остеохондроз. Но, кроме того, это может быть:
Клиническая картина обычно отчетливо указывает на то, что такое корешковый синдром. Основным фактором развития этого состояния является защемление нерва в позвоночнике. Возникнуть оно способно по целому ряду причин. Обычно к ним относится остеохондроз. Но, кроме того, это может быть:
- тяжелая физическая работа;
- длительное пребывание в неудобной позе;
- гиподинамия;
- гормональный дисбаланс;
- простуда.
Защемление нерва в позвоночнике проявляет себя не сразу. Поэтому иногда бывает сложно установить причину его возникновения. Патогенный фактор служит лишь толчком к началу дегенеративных изменений хрящевой ткани и отходящих от нее нервных корешков. Возникает отек, развивается венозный застой, формируется сильный воспалительный процесс, в который вовлекаются все окружающие ткани.
Это симптомокомплекс, связанный с возникновением развернутого патологического процесса позвоночника, затрагивающего корешок. При защемлении нерва в спине возникший синдром обычно сопровождает триада, в которую входят: болевые ощущения; изменение чувствительности в пораженной области (на противоположной стороне она сохраняется полностью, что может служить ярким диагностическим признаком); сильнейший спазм мышц, препятствующий осуществлению целостного объема движений.
Корешковый болевой синдром характеризуется также усугублением состояния пациента от любого стресса.
Когда возникает защемление нерва в спине, симптомы обычно бывают достаточно яркими. Пациент испытывает сильную боль. Нередко она отдает в близлежащие области, а также во внутренние органы.
Симптомы защемления нерва в позвоночнике обычно напрямую касаются ограничения подвижности пациента. Каждый небольшой поворот головы или изменение позы вызывает сильный приступ болей. Иногда они продолжаются постоянно, беспокоя его даже по ночам.
Признаки защемления обычно бывают достаточно явственны:
- боль;
- напряжение мышц;
- пребывание в вынужденной позе;
- затруднение движений;
- онемение конечностей;
- отечность;
- снижение чувствительности;
- изменение кровообращения;
- гипорефлексия;
- ишемия тканей.
Зачастую дискомфорт наиболее сильно проявляет себя даже не в позвоночном отделе, а в верхней или нижней конечности. Человек не может поднять руку, двинуть плечом, перевернуться с боку на бок.
Пациент нередко испытывает общее недомогание, озноб, потливость. Если откладывать визит к врачу, то ущемление будет усугубляться, зажатое нервное окончание начнет испытывать все более сильное сдавливание, отек и миоспазм из-за сильной боли станут только увеличиваться. Воспалительный процесс, естественно, продолжит стремительно нарастать. Тогда возможны парезы, дистрофические влияния на окружающие ткани, даже отмирание нерва.
Диагностика патологии
Все это может носить абсолютно необратимый характер повреждения нервов в позвоночнике. Основная причина такой тяжелой патологии заключается в том, что она носит длительный прогрессирующий характер. Все структуры, вовлеченные в этот процесс, постепенно деформируются, утрачивают свои функции и со временем просто начинают отмирать.
Лечение корешкового синдрома начинается с установления его причины. Невролог обычно определяет, что делать в первую очередь. Обычно много явных и достоверных данных предоставляет рентгенография в двух проекциях, компьютерная и магнитно-резонансная томография, электронейромиография.
Очень важно провести дифференциальную диагностику, так как симптомы защемления нерва в спине могут быть сходны с проявлениями других заболеваний спинномозгового нерва. К ним относится межпозвоночная грыжа, спондилоартроз, костный туберкулез, злокачественное или доброкачественное новообразование, врожденные аномалии, травма, переломы позвонков, инфекция, остеопороз.
Они характеризуются развитием патологического процесса в точке соприкосновения нервного окончания с тканями спины и позвоночным столбом. Поэтому возникает очень большая область поражения, включающая внутренние органы. Длиться все это может очень долго, до тех пор, пока пациенту не будет оказана полноценная медицинская помощь.
Фармакотерапия заболевания
Лечение корешкового синдрома обычно бывает связано со степенью поражения нерва. Обычно врач предписывает пациенту строгий постельный режим. Для облегчения его состояния применяются анальгетики (Анальгин, Кетанов, Баралгин), противовоспалительные препараты (Диклофенак, Индометациновая мазь, Ибупрофен), глюкокортикостероиды.
 Хороший эффект оказывают местные средства, способствующие снятию вызванного застойными явлениями отека, усилению кровообращения, облегчению движений. Их влияние помогает устранить сдавливание нерва, расслабить мышцы, нормализовать рефлексы. Болевые ощущения начинают постепенно проходить, так же как связанная с ними местная гиперемия и повышение температуры.
Хороший эффект оказывают местные средства, способствующие снятию вызванного застойными явлениями отека, усилению кровообращения, облегчению движений. Их влияние помогает устранить сдавливание нерва, расслабить мышцы, нормализовать рефлексы. Болевые ощущения начинают постепенно проходить, так же как связанная с ними местная гиперемия и повышение температуры.
Когда врач определяет, что делать для снятия наиболее выраженных проявлений заболевания, то чаще всего используются перцовый пластырь, мази, гели, бальзамы (Фастум гель, Вольтарен, Диклофенак, Финалгон), местные анестетики.
Помогают восстановлению нервных корешков миорелаксанты (Баклофен, Мидокалм, Сирдалуд), спазмолитики, эпидуральная блокада с использованием обезболивающих веществ, антиконвульсанты. Эти меры препятствуют развитию дальнейших дегенеративных процессов и значительно облегчают состояние пациента.
При лечении защемления нерва в позвоночнике помогают восстановлению тканей хондропротекторы (Алфлутоп, Дона, Терафлекс, Хондроксид), иммуностимуляторы, вещества, способствующие регенерации тканей. Для нормализации кровообращения используются ангиопротекторы, сосудорасширяющие препараты, венотоники.
Они активизируют обусловленный развитием корешкового синдрома нарушенный кровоток, снимают лимфостаз, укрепляют стенки сосудов. В результате устраняется угроза мышечной атрофии, ишемии близлежащих тканей и конечностей, а также внутренних органов.
Симптомы межпозвоночной грыжи уменьшаются, нерв освобождается, кровоснабжение и иннервация возобновляются полностью.
Для стабилизации нервного состояния пациента обычно назначаются седативные средства, снотворные, транквилизаторы. Самолечение недопустимо, так как эти медикаменты назначаются только по рецепту и принимаются под строгим контролем специалиста. Кроме того, следует учитывать, что они имеют ряд побочных эффектов и могут вызывать нежелательные реакции организма.
Стабилизирует также состояние пациента регулярный прием витаминов группы В и ряда минеральных веществ, к которым относится Магний, Кальций, Марганец, Бром, Натрий, Калий. Они способствуют значительному укреплению центральной и периферической нервной системы, запускают процессы регенерации тканей, а также препятствуют необратимому сужению отверстий, через которые выходят пораженные спинальные корешки.
Дополнительные методы лечения корешкового синдрома
При решении вопроса о том, как лечить защемление нерва, преимущества отдаются определенным методам воздействия на ткани. Осуществляется целый ряд вспомогательных процедур, к которым относятся массаж спины, физиотерапия, лечебная гимнастика, рефлексотерапия, парафин, грязи, УВЧ, фонофорез, электрофорез, сульфидные и радоновые ванны, иглоукалывание, мануальная терапия, специальное лечебное питание, прием минеральных вод.
Эти методы позволяют устранить основные симптомы поражения корешкового нерва, способствуют восстановлению межпозвоночного хряща и снижению интенсивности воспалительного процесса.
Только врач может с абсолютной уверенностью сказать, как вылечить эту патологию и сколько времени потребуется на восстановление здоровья пациента. При значительном защемлении спинного нерва бывает необходимо хирургическое вмешательство. Тогда проводится освобождение корешка. Для этого осуществляется операция по устранению межпозвоночной грыжи.
Что делать при этом и как хирургическое вмешательство будет осуществляться, может решить только лечащий врач, исходя из состояния пациента, степени запущенности заболевания, возникших осложнений.
Прогноз и профилактика
Своевременно начатое лечение корешкового синдрома обычно заканчивается выздоровлением. Тем не менее, при запущенных формах болезни возможен ее переход в хроническую форму.
Такое течение патологии приводит к постепенному дегенеративному поражению всех окружающих тканей. Функции позвоночника и связанной с ним конечности резко ограничиваются. Следствием этого может стать наступление инвалидности.
Для того, чтобы симптомы корешкового синдрома снова не проявили себя, требуется целый ряд восстановительных и профилактических мероприятий. Необходим постоянный прием препаратов, способствующих нормализации деятельности нерва спины и окружающей его хрящевой ткани, лечебная гимнастика, плавание, бальнеология, ношение корсета, тщательный контроль веса, санаторно-курортное лечение.
Все эти меры следует тщательно и неукоснительно соблюдать, так как пренебрежение указаниями врача может вызвать рецидив заболевания.
Источник
Содержание:
- Симптомы защемления нерва
- Причины защемления нерва
- Что делать при защемлении нерва?
- Лечение защемления нерва
- Профилактика защемления нерва
Что такое защемление нерва?
Защемление нерва возникает, когда нервные корешки, которые отходят от спинного мозга, сдавливаются соседними позвонками или же другими «преградами», среди которых: грыжи, спазмированные мышцы, сухожилия, хрящи, опухоли, протрузия.
Защемление нерва всегда сопровождается сильной болью (колющей, жгучей, стреляющей). Существует множество форм защемлений, но самыми распространенными являются защемления шейного и седалищного нервов.
В зависимости от места защемления нерва и локализации боли, выделяют ишиалгию (боль в крестце, ягодице, задней поверхности ноги), люмбоишиалгию (боль в пояснице, ягодице, задней части ноги), люмбалгию (боль в пояснице и спине), цервикобрахиалгию (боль в шее и руке) и цервикалгию (боль в шее).
Важно учесть, что человек, испытывающий острый приступ боли может дополнительно страдать от онемения определенной группы мышц, от нарушения работы органов. На это влияет то, какой из нервов был защемлен. Следует различать зажатие чувствительных, вегетативных и двигательных нервов. Когда страдает первый из них, то человек обращается к доктору из-за сильного приступа боли, которую невозможно перетерпеть. При защемлении двух последних разновидностей нервов врачебная помощь часто оказывается отложенной, что чревато развитием серьезных осложнений.
Симптомы защемления нерва
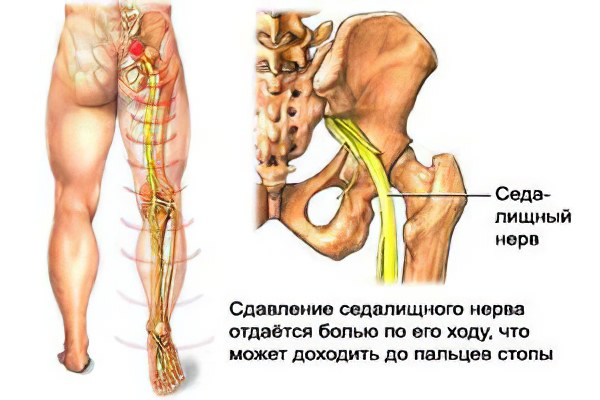
Симптомы защемления нерва напрямую зависят от локализации защемления. Влияет на проявление болезни и воспалительный процесс (если он наличествует), причины защемления и его длительность (степень).
Основным же симптомом является резкая боль в месте защемления (пояснице, шее, спине, руке или ноге) и ограниченность движений. Тяжелые случаи защемления шейного, седалищного или позвоночного нерва могут привести к компрессии спинного мозга, нарушить двигательные функции и чувствительность конечностей, стать причиной пареза или паралича.
Признаки защемления нерва и их окончаний будут варьироваться в зависимости от того, что послужило причиной этого состояния. Также на выраженность и характер симптомов влияет то, за какие функции отвечает нерв и где он расположен.
Поэтому можно выделить следующие признаки защемления:
Защемление седалищного нерва или нерва в пояснице (ишиас) проявляется жжением и покалыванием, отдающим в ногу. Она, в свою очередь, становится малоподвижной, а в положении стоя человек чувствует стреляющую боль. При наличии грыжи или пролапса боль становится более интенсивной и резкой. Если защемленный нерв воспаляется, говорят о радикулите. Часто защемление нерва в пояснице может быть вызвано избыточным весом, ведь именно на поясничный отдел приходится основная тяжесть тела. Когда причиной защемления становится межпозвоночная грыжа или обострение остеохондроза, рекомендуются фитотерапия и лечебная гимнастика, а мануальная терапия исключается.
При защемлении шейного нерва характерно напряжение мышц шеи. Боль значительно усиливается, если человек пытается повернуть голову или же, напротив, долго держит её в одном и том же положении (во время сна, при длительном сидении и проч.) Защемить шейный нерв могут межпозвонковые диски или шейные позвонки в случае остеохондроза, подвывиха или пролапса (выпячивания). Для лечения такого защемления лучше всего подходят массаж и мануальная терапия, способные избавить человека от боли и восстановить нормальное анатомическое положение межпозвоночных дисков.
Если пострадал чувственный нерв, то человек испытывает боль различной интенсивности. Она может носить жгучий, стреляющий, колющий характер. Может возникать приступообразно, а может присутствовать постоянно.
Когда нерв сдавливается в грудном отделе, человек страдает от межреберной невралгии. Если в этом же месте компрессии подвергается вегетативный участок нервной системы, то пациенты часто жалуются на сердечные боли. Чтобы отличить защемление нерва от болезней сердца стоит обратить внимание на характер болей. Как правило, при межреберной невралгии они присутствуют на постоянной основе, не утихают ни во время отдыха, ни во время активного времяпрепровождения. Усиление симптомов происходит при попытке прощупать пространство между ребрами и выполнить движения туловищем.
В том случае, если передавленным оказывается седалищный нерв, пациенты жалуются на боли в нижней части спины, которые отдают в нижние конечности, ягодицы и могут доходить до пяток.
Когда страдает лучевой нерв, то человек не в состоянии разогнуть и согнуть руку, пальцы находятся в согнутом состоянии, а кисть безвольно свисает. Симптомы варьируются от конкретного места пережатия.
При компрессии локтевого нерва нарушается чувствительность пальцев и кисти руки. Страдает кровообращение, боли отдают в мизинец.
Часто, независимо от того, какой нерв страдает, место компрессии становится отечным, красным и болезненным.
Мышечные судороги и слабость в месте локализации защемления. Возникновение чувства покалывания.
Симптомы, характеризующие защемление нерва, имеют свойство усиливаться во время ночного отдыха. То же самое происходит при сильном кашле, смехе, чихании и даже просто при повышенном волнении. При онемении конечностей, боль может несколько угасать. Переохлаждение, напротив, приводит к усилению болезненных ощущений.
Причины защемления нерва
Чаще всего защемление нерва происходит по причине обострения остеохондроза (дегенерация хрящей межпозвоночных дисков): зазор между позвонками сужается и нервные ответвления защемляются. Гипертонус (спазмирование) мышц лишь усугубляет патологический процесс, доставляя человеку ещё больший дискомфорт.
Когда спазмированные мышцы защемляют нервы, страдают также и кровеносные сосуды. Это не только причиняет боль, но и ухудшает кровообращение, работу внутренних органов и головного мозга. Если защемление длится продолжительное время, нервные ткани могут отмирать и чувствительность отдельных частей тела и участков кожи может пропадать. Иногда защемленный нерв может воспаляться. В частности, это происходит при радикулите.
В качестве других причин, вызывающих защемление нерва можно выделить следующие:
Неловкое движение, совершенное со слишком высокой скоростью и резкостью.
Резкая нагрузка на любой отдел позвоночника, после длительного его нахождения в состоянии покоя.
Любая разновидность травмы – ушибы, падения, вывихи, переломы, подвывихи и пр.
Дефекты позвоночника, врожденного и приобретенного характера.
Восстановительный период после любой операции.
Нарушения в гормональной сфере.
Болезни, носящие инфекционную природу.
Остеохондроз позвоночника и осложнения этой болезни, такие как грыжа и протрузия дисков.
Спазмированность мышц в следствии множества причин.
Смещение позвонков.
Избыточная масса тела.
Растущая опухоль, которая может быть локализована в любом месте.
Существует дополнительные факторы риска, которые приводят к тому, что защемление нерва происходят у человека чаще, чем у остальных людей: это наследственная предрасположенность, усиленные физические нагрузки, неправильная осанка, женский пол, период вынашивания плода.
Что делать при защемлении нерва?
При возникновении подозрения на защемление любого нерва стоит обратиться за помощью в медицинское учреждение. Самостоятельное лечение с использованием народных средств может лишь усугубить ситуацию и привести к развитию осложнений. Врач сможет разобраться в причинах, приведших к возникновению компрессии определить тактику лечения. Важно строго придерживаться рекомендаций, данных доктором.
Знание того, каким образом происходит диагностика защемления нерва, поможет чувствовать себя увереннее на приеме у врача.
Лечение защемления нерва

В первую очередь врач должен точно установить диагноз. Для этого чаще всего используется МРТ той области, на которую человек предъявляет жалобы. Иногда проводится рентгеновское исследование, которое даёт возможность визуализации защемления нервов в любом отделе позвоночника. Рентген используют при подозрении на пережатие нервов костями, а МРТ при подозрении на то, что нерв был подвержен компрессии мягкими тканями. К тому же оно позволяет определить состояние внутренних органов и наличие осложнений, которые могли появиться при защемлении нерва.
Чаще всего лечение защемления нерва не представляет собою сложности, а результаты его проявляются уже после первого лечебного сеанса. Для лечения применяют иглоукалывание, мануальную терапию и точечный тибетский массаж. Благодаря этому удается быстро снять спазмы мышц, восстановить правильное положение межпозвоночных дисков, освободить защемленные нервные окончания и устранить болевой синдром.
Общие принципы лечения нервов, подвергшихся пережатию, сводятся к тому, что человеку необходимо снять болезненные ощущения, а уже после этого осуществляют устранение причины возникновения подобного состояния. При необходимости человека оперируют.
Что касается обезболивания, то используется как медикаментозное, так и немедикаментозное лечение. Самая распространенная группа лекарственных средств для снятия боли при защемлении нервов – это НПВП. Они позволяют не только снизить порог болевой чувствительности, но и уменьшить имеющееся воспаление. Однако у НПВП есть серьезные побочные эффекты, и в первую очередь – это способность раздражать слизистую оболочку, выстилающую желудок. Поэтому важно использовать препараты этой группы при приеме внутрь только после еды. К тому же НПВП нельзя применять длительное время и превышать дозировку, так как это приводит к усилению всех побочных эффектов. К НПВП относятся вольтарен, аспирин, ибупрофен, нимесулид, мовалис, бутадион и пр.
Если врач диагностировал, что защемление нерва было вызвано спазмом мышц, то для его снятия следует использовать иные лекарственные средства, например, мидокалм. Помогают устранить боль такие физиопроцедуры, как УВЧ, электрофорез, прохождение курса иглоукалывания, новокаиновые блокады, массаж.
Наиболее эффективными вспомогательными методами являются магнитотерапия, электрофорез, парафиновые аппликации.
Не стоит забывать о лечебной гимнастике, комплексы подбираются в соответствии с причиной, вызвавшей компрессию нерва.
Нормализовать обменные процессы в организме поможет приём витаминных комплексов, в частности витаминов группы В.
После того, как был снят болевой синдром, следует приступать к устранению причины, вызвавшей пережатие нерва. Когда защемление возникает в результате болезни, необходимо устранять её соответствующими средствами:
Если причина пережатия и сдавления нерва кроется в травме, то показана как консервативная терапия, так и оперативное вмешательство.
Когда нервы сдавливаются опухолью, то назначается соответствующее лечение у онколога.
Помимо терапевтического воздействия больному необходим покой и постельный режим. Часто боли связаны с тем, что человек длительное время проводит в неподходящей для него позе. Так стреляющие боли в пояснице можно устранить, заменив спальное место на более жесткое и твердое.
Важно придерживаться определенного режима питания. Из ежедневного меню стоит исключить всю жаренную, соленую, пряную и острую пищу.
Если склонность к защемлению нервов вызвана повышенной массой тела, то человеку следует обратиться к диетологу, который поможет снизить вес и избежать возникновения подобной проблемы в будущем.
Результатом грамотного лечения станет:
Снятие болевого синдрома.
Освобождение нерва и восстановление передачи нервных импульсов.
Снятие воспалительного процесса, если таковой имеется.
Восстановление нормального кровообращения в поврежденном участке.
Отсутствие рецидивов защемления нервов.
Профилактика развития болезней.
Улучшение состояние, повышение работоспособности, восстановление качества жизни.
Повышение двигательной активности.
Если нет возможности сразу же отправиться на приём к доктору, то при подозрении на защемление нерва, стоит принять обезболивающее средство и уложить человека на ровную твердую поверхность. После следует вызвать медицинского работника на дом или доставить пострадавшего в больницу самостоятельно.
Стоит понимать, что защемление нерва – это не временное состояние организма, которое способно пройти самостоятельною. Даже после того, как боли будут устранены, причина защемления должна быть выяснена. При отсутствии терапевтического воздействия, пережатие нервов может привести к серьезным осложнениям и необходимости хирургического вмешательства.
Строение нервной системы очень сложное, поэтому самолечение недопустимо. Терапию должен осуществлять только врач-невролог.
Как снять боль из-за седалищного нерва за 2 минуты?
Профилактика защемления нерва
К профилактическим мероприятиям защемления нерва, можно отнести следующие:
Нормализация веса. Именно от его избытка в первую очередь страдает позвоночник, развиваются грыжи, происходит уплотнение межпозвонковых дисков и как результат – возникает защемление нервов.
Исправление осанки. От того, на сколько правильная у человека осанка, зависит не только частота возникновения защемлений, но и здоровье позвоночника и всех внутренних органов в целом. Позаботиться об этой мере профилактики стоит с самого детства.
Повышение двигательной активности. Особенно это актуально для людей, ведущих малоподвижный образ жизни с преимущественно сидячей работой.
Избавление от одностороннего давления на позвоночник, например, ношения сумки на одном плече. Стоит помнить, что защемление нерва может возникнуть не только на фоне отсутствия движения, но и при однобоком воздействии.
Избегание травмоопасных ситуаций и соблюдение техники безопасности на рабочем месте.
Необходимо стараться не совершать резких движений после длительного нахождения в состоянии покоя.
Правильное обустройство спального места, приобретение ортопедических принадлежностей для отдыха (матрасов и подушек).
Своевременное обращение к врачу, не только при возникшем защемлении нерва, но и при появившихся болях в позвоночнике.
Соблюдая эти профилактические меры, можно несколько снизить риск возникновения защемления нервов.
Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
