Воспаление корешковых нервов на крестце

Крестцовое сплетение (pl. sacralis) является передними ветвями LV и SI – SIV спинномозговых нервов и нижней частью передней ветви LIV. Нередко его обозначают как «пояснично-крестцовое» сплетение. Оно располагается вблизи крестцово-подвздошного сочленения на передней поверхности грушевидной и отчасти – на копчиковых мышцах, между копчиковыми мышцами и стенкой прямой кишки. От него отходит группа коротких и длинных ветвей. Короткие ветви идут к мышцам таза, ягодичным мышцам и наружным половым органам. Длинными ветвями этого сплетения являются седалищный нерв и задний кожный нерв бедра. Внешне крестцовое сплетение имеет форму треугольника, из вершины которого выходит самый крупный нерв – n. ischiadicus.
Передняя поверхность сплетения покрыта фиброзной пластинкой, составляющей часть апоневроза малого таза и идущей от соответствующих межпозвоночных отверстий до большого седалищного отверстия. Кнутри от нее находится париетальный листок брюшины. Оба этих листка у мужчин и у женщин отделяют сплетение от внутренней подвздошной артерии и вены, симпатического ствола и прямой кишки, кроме того, у женщин – от матки, яичников и труб. Двигательные волокна, входящие в состав коротких ветвей крестцового сплетения, иннервируют следующие мышцы тазового пояса: грушевидную, внутреннюю, запирательную, верхнюю и нижнюю близнецовые, квадратную мышцу бедра, большую, среднюю и малую ягодичные мышцы, напрягатель широкой фасции. Эти мышцы отводят и вращают нижнюю конечность кнаружи, разгибают ее в тазобедренном суставе, в положении стоя выпрямляют туловище и наклоняют его в соответствующую сторону. Чувствительные волокна снабжают кожу ягодичной области, промежности, мошонки, задней поверхности бедра, верхних отделов голени.
Крестцовое сплетение целиком поражается сравнительно редко. Это бывает при травме с переломом костей таза, при опухолях органов малого таза, при обширных воспалительных процессах.
Чаше наблюдается частичное поражение крестцового сплетения и его отдельных ветвей.
Симптомы поражения крестцового сплетения характеризуются интенсивными болями в области крестца, ягодиц, промежности, по задней поверхности бедер, голеней и подошвенной поверхности стопы (невралгический вариант крестцового плексита). При более глубоком поражении сплетения к болям и парестезиям указанной выше локализации присоединяются нарушения чувствительности (гипестезия, анестезия) в этой зоне и парез (паралич) иннервируемых мышц тазового пояса, задней группы бедра, голени и всех мышц стопы, снижаются или угасают ахиллов и подошвенный рефлексы, рефлекс с длинного разгибателя большого пальца ноги.
Внутренний запирательный нерв (n. obturatorius internus) формируется двигательными волокнами LIV спинномозгового корешка и иннервирует внутреннюю запирательную мышцу, которая ротирует бедро кнаружи.
Грушевидный нерв (n. piriformis) состоит из двигательных волокон SI – SIII, спинномозговых корешков и снабжает грушевидную мышцу. Последняя делит седалищное отверстие на две части – над- и подгрушевидное отверстия, через которые проходят сосуды и нервы. При сокращении этой мышцы осуществляется наружная ротация бедра.
Нерв квадратной мышцы бедра (n. quadratus femoris) образуется волокнами LIV – SI спинномозговых корешков, иннервирует квадратную мышцу бедра и обе (верхнюю и нижнюю) близнецовые мышцы. Эти мышцы участвуют в ротации бедра кнаружи.
Тесты для определения силы mm. piriformis, obturatorii interni, gemellium, quadrati femoris:
- обследуемому, которьш находится в положении лежа на животе, нижняя конечность согнута в коленном суставе под углом 90°, предлагают привести голень в сторону другой нижней конечности; обследующий оказывает сопротивление этому движению;
- обследуемому, который находится в положении лежа на спине, предлагают ротировать нижнюю конечность кнаружи; обследующий препятствует этому движению – при поражении нерва квадратной мышцы бедра развивается парез указанных выше мышц и ослабляется сопротивление при ротации нижней конечности кнаружи.
Верхний ягодичный нерв (n. gluteus superior) формируется волокнами LIV – LV, SI- SV спинномозговых корешков, проходит над грушевидной мышцей вместе с верхней ягодичной артерией, направляется в ягодичную область, проникая под большой ягодичной мышцей, располагается между средней и малой ягодичными мышцами, которые и снабжает. Обе эти мышцы отводят выпрямленную конечность.
Тест для определения силы средней и малой ягодичных мышц: обследуемому, который лежит на спине или на боку с выпрямленными нижними конечностями, предлагают отвести их в сторону или вверх; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу; ветвь этого нерва снабжает также мышцу-напрягатель бедра, ротирующую бедро несколько внутрь.
Клиническая картина при поражении верхнего ягодичного нерва проявляется в затруднении отведения нижней конечности. Частично нарушается ротация бедра кнутри из-за слабости напрягателя широкой фасции. При параличе этих мышц наблюдается умеренная ротация нижней конечности кнаружи, особенно это видно в положении больного лежа на спине и при сгибании нижней конечности в тазобедренном суставе (пояснично-подвздошная мышца при сгибании в тазобедренном суставе ротирует бедро кнаружи). При стоянии и ходьбе средние и малые ягодичные мышцы участвуют в поддержании вертикального положения туловища. При двустороннем параличе этих мышц стоит больной нетвердо, походка также характерна – переваливаясь с боку на бок (так называемая утиная походка).
Нижний ягодичный нерв (n. gluteus inferior) образуется волокнами LV – SI-II спинномозговых корешков и выходит из полости таза через под-грушевидное отверстие, латерально от нижней ягодичной артерии. Иннервирует большую ягодичную мышцу, которая разгибает нижнюю конечность в тазобедренном суставе, несколько ротируя ее кнаружи; при фиксированном бедре – наклоняет таз назад.
Тест для определения силы m. glutaei maximi: обследуемому, находящемуся в положении лежа на животе, предлагают поднять выпрямленную нижнюю конечность; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу.
Поражение нижнего ягодичного нерва приводит к затруднению разгибания нижней конечности в тазобедренном суставе. В положении стоя затруднено выпрямление наклоненного таза (таз у таких больных наклонен вперед, при этом наблюдается компенсаторный лордоз в поясничном отделе позвоночника). У этих больных затруднены поднимание по лестнице, бег, прыжки, вставание из положения сидя. Наблюдается гипотрофия и гипотония ягодичных мышц.
Задний кожный нерв бедра (n. cutaneus femoris posterior) сплетения формируется чувствительными волокнами SI – SIII спинномозговых нервов, выходит из полости таза вместе с седалищным нервом через большое седалищное отверстие ниже грушевидной мышцы. Затем нерв располагается под большой ягодичной мышцей и проходит на заднюю поверхность бедра. От медиальной стороны нерв дает ветви, идущие под кожу нижней части ягодицы (nn. clunii inferiores) и к промежности (rami perineales). Подкожно по задней поверхности бедра этот нерв идет до подколенной ямки и разветвляется, иннервируя всю заднюю поверхность бедра и участок кожи на верхней трети задней поверхности голени.
Наиболее часто нерв поражается на уровне большого седалищного отверстия, особенно при спазме грушевидной мышцы, Другим патогенетическим фактором для этой компрессионно-ишемической нейропатии являются рубцово-спаечные процессы после повреждения глубоких тканей (проникающие ранения) ягодичной области и верхней трети задней поверхности бедра.
Клиническая картина представлена болью, онемением и парестезиями в ягодичной области, области промежности и по задней поверхности бедра. Боли усиливаются при ходьбе и в положении сидя.
Зона патологического процесса определяется пальпаторно, по болевым точкам. Диагностическое значение и лечебный эффект оказывает введение 0,5 – 1 % раствора новокаина параневрально или в грушевидную мышцу, после которого боль исчезает.
[1], [2], [3], [4], [5], [6]
Источник

Дата публикации: 04.04.2019
Дата проверки статьи: 25.11.2019
Невралгия пояснично-крестцового отдела – заболевание неврологического характера, подразумевающее интенсивные болезненные ощущения и дискомфорт в нижней части позвоночника. Болезнь характеризуется развитием дистрофических и дегенеративных процессов, которые провоцируют воспаление и разрушение межпозвоночных дисков. Самолечение при поражении пояснично-крестцового отдела недопустимо. При обнаружении первых признаков воспалительного процесса нервных окончаний требуется консультация невролога.
Данная разновидность невралгии встречается чаще других. Объясняется это повышенной нагрузкой на пояснично-крестцовый отдел при любом физическом упражнении или движении. Воспаление сопровождается следующей симптоматикой:
- дискомфорт в области поясницы, который появляется при любой физической нагрузке, например если больной долго стоит на месте или поднимает тяжёлый предмет;
- болезненные ощущения отдают в ягодичную область или нижние конечности;
- при обострении невралгического приступа боль возникает при попытке разогнуть спину;
- во время прощупывания поражённой области болезненные ощущения усиливаются;
- чувство онемения в нижних конечностях;
- усиление дискомфорта при резких движениях спиной;
- отёчность мышечных тканей;
- рефлекторное сокращение мышц при появлении боли.
Подобная симптоматика объясняется защемлением нервного окончания.
Болезненные ощущения в тяжёлых случаях сопровождают пациента на протяжении всего дня, что негативно сказывается на качестве жизни. Невралгия в пояснично-крестцовой области развивается при патологическом изменении положения позвонка. Чаще данный синдром прогрессирует при ежедневной тяжёлой физической нагрузке. В группу риска входят люди, которые часто носят обувь на высоком каблуке, а также водители и люди, работающие за компьютером. Врачи выделяют несколько факторов, увеличивающих вероятность появления невралгии в пояснично-крестцовом отделе:
- недавно перенесённая инфекционная болезнь;
- ослабленность иммунной системы;
- доброкачественные или злокачественные новообразования в области позвоночника;
- болезни суставных тканей;
- переохлаждение;
- воспалительный процесс нервных окончаний;
- хронический застой каловых масс;
- выпадение межпозвоночного диска;
- высокая концентрация сахара в кровеносной системе;
- физические повреждения позвоночника.
Диагностика
При наличии первых клинических признаков данного заболевания следует записаться на консультацию к неврологу. Пациенту могут назначить следующие инструментальные методы исследования:
- рентгенография, позволяет исключить заболевания костной ткани, например остеофиты или перелом позвоночника;
- КТ или МРТ позволяет обнаружить невралгию на ранних этапах;
- электромиография, данная процедура оценивает проводимость импульсов через волокна мышечной ткани, позволяет оценить ущерб нервной системе при невралгии;
- пункцию спинного мозга используют при подозрениях на наличие инфекционного возбудителя.
Лечение
Избавиться от невралгии пояснично-крестцового отдела легко при своевременном обнаружении болезни. Лечение подразумевает совмещение медикаментозной и физиотерапии процедур, а также выполнение физических упражнений. Схема терапии составляется индивидуально для каждого пациента. Для уменьшения болезненных ощущений, препятствования воспалительному процессу назначают обезболивающие и противовоспалительные препараты. Для устранения спазмов мышц применяют миорелаксанты. При наличии у больного нервозности ему выписывают антидепрессанты. В случае интенсивных болезненных ощущений используют анальгетики. Физиотерапия помогает устранить воспалительный процесс. Больного направляют на ультравысокочастотную терапию, массажные процедуры, электрофорез. При наличии инфекционного процесса физиотерапия не используется, так как может привести к осложнениям. Лечебная физкультура помогает избавиться от симптоматики болезни, уменьшить напряжение в мышечных тканей, стимулирует обмен веществ в воспалённой области. Чем раньше было обнаружено заболевание – тем эффективнее лечение.
Существует несколько рекомендаций, соблюдение которых помогает снизить риск возникновения осложнений при невралгии пояснично-крестцового отдела:
- избегать переохлаждений поясничного-крестцового отдела, одеваться по погоде;
- отказаться от употребления алкоголя, приёма наркотиков;
- при сидячей работе раз в час требуется проводить гимнастику поясницы;
- спать не менее 7 часов;
- перед тренировкой обязательно выполнять разминку;
- при обнаружении симптомов невралгии обратиться к врачу;
- периодически проходить профилактический осмотр в клинике.
При несоблюдении рекомендаций лечащего врача, поздней диагностике невралгии пояснично-крестцового отдела возможные следующие осложнения:
- воспалительный процесс в соединениях между позвонками;
- болезненные ощущения принимают хронический характер, снижая качество жизни больного;
- повышенная температура тела;
- хроническая усталость;
- скованность движений в пояснично-крестцовом отделе позвоночника.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете – нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Сергей Шнуров
Российский рок-музыкант, киноактёр, телеведущий и художник.
Ц. М. Р. Т. «Петроградский» спасибо!
Спасибо огромное за такое хорошее, професиональное обслуживание в вашей клинике. Приятно, комфортно! Прекрасные люди, прекрасные условия.
Открыть скан отзыва
Русанова
Хочу поблагодарить сотрудников за внимательное и доброжелательное отношение. Хорошо, что такая клиника есть хотя бы у Вас.
Открыть скан отзыва
Все очень грамотно, очень вежливое обслуживание. Буду рекомендовать эту клинику друзьям. Успехов!!!
Открыть скан отзыва
Кузнецов В.А.
Очень отзывчивый администратор. Вежливая, культурная, добрая.
Открыть скан отзыва
Храброва В.Е.
Выражаю большую признательность администратору Кристине и Ринату Чубарову за внимательное и доброжелательное отношение при проведении обследования желаю, чтобы было больше такого персонала, что в наши дни редкость.
Открыть скан отзыва
Выражаю огромную благодарность Екатерине Корневой за терпение, профессионализм, доброту и фантастическое отношение к пациентам.
Большое спасибо за консультацию и обследование… Очень вежливо, доступно и подробно объяснила ход и результат.
Источник
Корешковый синдром – симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
Общие сведения
Корешковый синдром – распространенный вертеброгенный симптомокомплекс, имеющий вариабельную этиологию. Ранее в отношении корешкового синдрома использовался термин «радикулит» – воспаление корешка. Однако он не совсем соответствует действительности. Последние исследования показали, что воспалительный процесс в корешке зачастую отсутствует, имеют место рефлекторные и компрессионные механизмы его поражения. В связи с этим в клинической практике стал употребляться термин «радикулопатия» – поражение корешка. Наиболее часто корешковый синдром наблюдается в пояснично-крестцовом отделе позвоночного столба и связан с поражением 5-го поясничного (L5) и 1-го крестцового (S1) позвонков. Реже встречается шейная радикулопатия, еще реже – грудная. Пик заболеваемости приходится на среднюю возрастную категорию – от 40 до 60 лет. Задачами современной неврологии и вертебрологии является своевременное выявление и устранение фактора, вызывающего компрессию корешка, поскольку длительное сдавление влечет за собой дегенеративные процессы в корешке с развитием стойкой инвалидизирующей неврологической дисфункции.
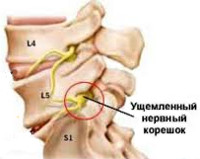
Корешковый синдром
Причины
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают:
- чрезмерные нагрузки на позвоночник,
- гормональные сбои,
- ожирение,
- гиподинамия,
- аномалии развития позвоночника,
- переохлаждение.
Симптомы
Клиника корешкового синдрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе – к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Симптомы поражения отдельных корешков
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева – имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
Корешок L4. Боль распространяется по передней поверхности бедра, коленному суставу, медиальной поверхности голени до медиальной лодыжки. Гипотрофия четырехглавой мышцы. Парез большеберцовых мышц приводит к наружной ротации стопы и ее «прихлопыванию» при ходьбе. Снижен коленный рефлекс.
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Диагностика
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном – поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Лечение корешкового синдрома
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Длительно протекающий корешковый синдром с хронической болью является показанием к назначению антидепрессантов (дулоксетина, амитриптилина, дезипрамина), а при сочетании боли с нейротрофическими расстройствами – к применению ганглиоблокаторов (бензогексония, ганглефена). При мышечных атрофиях применяют нандролона деканоат с витамином Е. Хороший эффект (при отсутствии противопоказаний) оказывает тракционная терапия, увеличивающая межпозвонковые расстояния и тем самым уменьшающая негативное воздействие на спинальный корешок. В остром периоде дополнительным средством купирования боли может выступать рефлексотерапия, УВЧ, ультрафонофорез гидрокортизона. В ранние сроки начинают применять ЛФК, в период реабилитации – массаж, парафинотерапию, озокеритолечение, лечебные сульфидные и радоновые ванны, грязелечение.
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях – их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
Источник
